Кт диагностика хронического среднего отита
Накопленный
за 30 лет существования компьютерной томографии опыт убедительно
свидетельствует о высоких возможностях этого метода и его преимуществах
перед традиционными рентгенологическими методиками в распознавании
воспалительного поражения пирамиды височной кости [132,168,185,200,201].
КТ-диагностика острого среднего
отита
В
принципе, на компьютерных томограммах в барабанной полости в норме можно
увидеть только слуховые косточки, поэтому любое имеющееся здесь дополнительное
образование можно смело трактовать, как патологический процесс.
При
остром среднем отите в барабанной полости у всех пациентов может иметься
различное количество жидкости с плотностью от -40 до +20 Н при транссудате и
от +6 до +20 Н при гнойном содержимом. Понятно, что по денситометрическим
показателям разграничит эти процессы достаточно сложно, да и не всегда
необходимо. И, разумеется, денситометрию следует проводить только в том случае,
если не применяются алгоритмы «костного окна» или «высокого разрешения костной
ткани», дабы избежать искажений денситометрических показателей.
В
отличие от грануляций, холестеатомы, опухоли и иных «фиксированных» к стенкам
образований, при остром среднем отите довольно часто наблюдается феномен «гравитационной
зависимости»: при перемене положения головы жидкость меняет своё
расположение и занимает более нижние отделы полости среднего уха (рис.41).
Это симптом более-менее постоянен, хотя у части пациентов жидкость может заполнять
всю барабанную полость, и в этом случае феномен гравитационной зависимости
отсутствует. Очень плохо смещается и вязкий секрет.
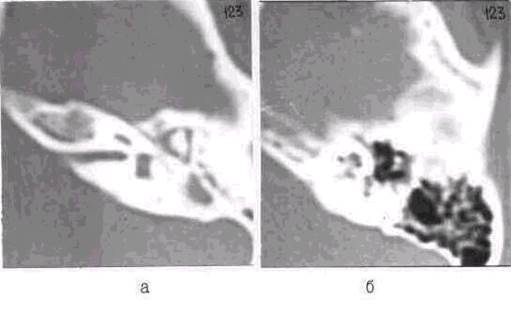
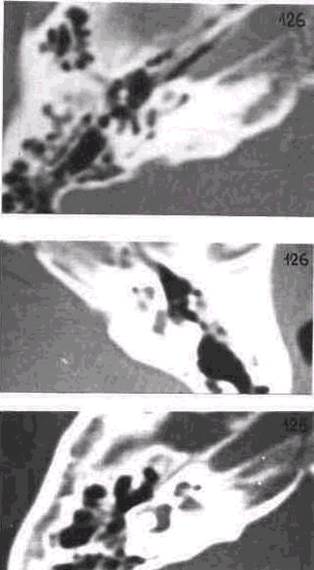
Рис.41
Правосторонний гнойный (а) и серозный (б) средний отит (пояснения в тексте).
На рис. «б» жидкость в барабанной полости занимает ниже
расположенные отделы (больной лежит на правом боку).
Слуховые
косточки и костные стенки барабанной полости при остром секреторном среднем
отите никогда не вовлекаются в патологический процесс, во всяком случае, на
компьютерных томограммах они выглядят совершенно нормальными. При наблюдении в
динамике, после перфорации барабанной перепонки и/или в результате
адекватного лечения жидкость из полости среднего уха исчезает полностью.
Таким
образом, компьютерная томография при данной патологии позволяет уточнить
характер процесса в барабанной полости, особенно при «стертой»
клинической картине заболевания. Однако и клиническое распознавание секреторного
среднего отита бывает весьма точным, то, по нашему мнению, при развернутой
клинической картине прибегать к компьютерной томографии нецелесообразно.
КТ-диагностика хронического
среднего отита
При
хроническом адгезивном среднем отите примерно у 80% больных в анамнезе можно
отметить наличие эпизодов гнойных выделений из уха единожды или несколько
раз. Слух у них снижен незначительно (у 65% больных). Примерно в трети наблюдений
адгезивный отит с одной стороны сочетается с хроническим гнойным отитом в противоположном
ухе, в том числе, осложненным холестеатомой, причем у ряда пациентов такое
сочетание выявляется только во время компьютерной томографии.
При
отоскопии лишь у половины больных может отмечаться очень незначительная
втянутость барабанной перепонки и/или небольшие её рубцовые изменения. Поэтому
клиническое подозрение на адгезивный отит высказывается лишь в отношении
53,3% больных. Рентгенологическое исследование, как правило, бывает либо
отрицательным (патологии не обнаруживается), либо на основании полученных
данных высказывается подозрение на гнойный отоантрит.
На
компьютерных томограммах больных с хроническим адгезивным отитом определяются
тонкие, плотные спайки, фиксирующие слуховые косточки, как правило, в зоне
диафрагмы барабанной полости, к латеральной стенке последней (рис.42).
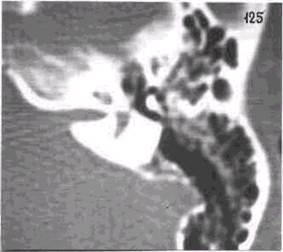
Рис.42 Правосторонний
хронический адгезивный отит: видны спайки, фиксирующие слуховые косточки к
латеральной стенке барабанной полости.
У
некоторых пациентов эти спайки располагаются, главным образом, между слуховыми
косточками (чаще — наковальней) и медиальной стенкой барабанной полости
(рис.43а), а также в сосцевидном отростке (рис.436). Видимой деструкции
слуховых косточек или стенок барабанной полости у пациентов с адгезивным отитом
мы не обнаруживается. Не удается также проследить устойчивую связь снижения
слуха со степенью дислокации молоточка и наковальни.

Рис.43 а) Левосторонний
адгезивный средний отит: нежные тонкие спайки фиксируют слуховые косточки к
медиальной стенке барабанной полости; б) правосторонний адгезивный средний
отит: спайки в сосцевидном отростке; в) левосторонний адгезивный средний отит:
дислокация слуховых косточек и их фиксация у латеральной стенки барабанной
полости.
В
случае хронического секреторного и/или гнойного отита пациенты
жалуются на периодическое (22%) или постоянное (78%) гноетечение из ушей и
снижение слуха на пораженное ухо. Клинически распознавание этой формы
хронического отита не представляло особых затруднений: длительный (несколько лет)
анамнез болезни, перфорация барабанной перепонки и гноетечение из уха, наличие
типичной для данного заболевания микрофлоры, снижение слуха по типу кондуктивной
тугоухости позволяют точно установить диагноз. Сложности же возникают тогда,
когда клиническая картина является «стертой» — отсутствует гноетечение, кондуктивная
тугоухость сочетается с нейросенсорной, либо появляются иные симптомы, не
укладывающиеся в данную клиническую картину.
Рентгенологическое
исследование позволяет выявить только деструкцию стенок барабанной полости
и/или сосцевидного отростка, а также заподозрить, хотя весьма редко, фистулу
лабиринта у пациентов с фистульным синдромом.
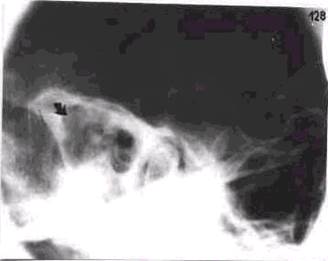
Рис.44
Рентгенограмма правой височной кости в укладке по Шюллеру: правосторонний
хронический гнойный отит с холестеатомой (стрелка).
Основными
признаками хронического отита на компьютерных томограммах являются:
· наличие
в полости среднего уха и/или сосцевидном отростке скоплений жидкости или
холестеатомных масс;
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
Источник
Определение. Хронический гнойный средний отит (ХГСО) – заболевание среднего уха, характеризующееся наличием перфорации барабанной перепонки, периодическими выделениями из среднего уха, шумом в ухе и снижением слуха.
МКБ–10:
H66.1. Хронический туботимпальный гнойный средний отит (хр. туботимпанальная болезнь, мезотимпанит).
H66.2. Хронический эпитимпано–антральный гнойный средний отит (хр. эпитимпано–антральная болезнь, эпитимпанит).
Эпидемиология
ХГСО – распространенная патология среднего уха поликлинического и стационарного уровня оториноларингологической помощи. В структуре заболеваний уха на долю ХГСО приходится 27,2%. Распространенность ХГСО в нашей стране составляет от 8,4 до 39,2 на 1000 населения. Среди пациентов с ЛОР–патологией, которым оказывается помощь в ЛОР–стационарах, 5,7–7% страдают ХГСО, а в сурдологических отделениях – около 40%. ХГСО с частыми обострениями является причиной отогенных осложнений, которые в настоящее время возникают у 3,2% больных: у 1,97% наблюдаются интракраниальные (менингит, абсцесс мозга и др.), у 1,35% – экстракраниальные (субпериостальный абсцесс, лабиринтит и др.) осложнения. Смертность от осложнений при ХГСО составляет 16,1%. Одной из причин развития деструкции в среднем ухе является холестеатома, которая выявляется у 24–63% больных ХГСО при любой локализации перфорации барабанной перепонки. Костная резорбция при отите с холестеатомой, по данным ряда авторов, обнаруживается в 78,8% случаев.
Заболевание чаще двустороннее и является результатом предшествующего острого гнойного среднего отита. Немаловажную роль в развитии ХГСО играют тубарная дисфункция, бессистемное назначение антибиотиков, увеличение общей сенсибилизации населения, а в последние годы – травматические повреждения среднего уха.
Профилактика. Профилактика ХГСО – это рациональное лечение больных экссудативным и острым средним отитом, а также устранение причин, вызывающих тубарную дисфункцию.
Скрининг. Профилактические осмотры оториноларингологом детского и взрослого населения позволяют выявлять бессимптомные формы данного заболевания. При выявлении тугоухости требуется консультация сурдолога.
Классификация
Согласно 10–й Международной классификации болезней различают хронический туботимпальный гнойный средний отит (мезотимпанит) и хронический эпитимпано–антральный гнойный средний отит (эпитимпанит). В нашей стране придерживаются классификации И.И. Потапова (1959), основанной на локализации, размере перфорации барабанной перепонки и вариантах течения заболевания, где выделяются мезотимпанит, эпитимпанит и эпимезотимпанит. Внедрение эндомикроскопии в практику и результаты патоморфологических исследований при ХГСО показали условность этой классификации вследствие различных морфологических вариантов воспаления и его последствий независимо от локализации дефекта перепонки. Сегодня при длительном течении ХГСО можно встретить сочетание катарального воспаления слизистой оболочки с участками фиброзирования, тимпаносклероза, кариеса и холестеатомы, что отражает динамику воспаления и его исходы. Такой полиморфизм проявлений затрудняет четкое разграничение клинических форм ХГСО (доброкачественный или нет) и объясняет активную хирургическую тактику в каждом случае заболевания.
Диагностика
Жалобы и анамнез. Пациентов с ХГСО беспокоят выделения из больного уха слизистого или гнойного характера, снижение слуха и низкочастотный шум в ухе. Характерными для холестеатомы являются гнойные выделения с неприятным (ихорозным) запахом. При обострении заболевания наблюдаются оталгия, обильные гнойные выделения, головная боль и клинические проявления осложнений (системное головокружение и др.). Частота обострений зависит от локализации перфорации, провоцирующих факторов заболевания и иммунной защиты организма. Для эпитимпанита характерно бессимптомное течение в отличие от мезо– и эпимезотимпанита, для хронического катарального воспаления слизистой оболочки (так называемого мукозита) – постоянные скудные слизистые выделения из среднего уха.
Физикальное обследование. Диагностика ХГСО основывается на характерной отоскопической картине. При отоскопии (отомикроскопии) можно оценить количество и характер отделяемого в слуховом проходе и барабанной полости, дефект барабанной перепонки и ее ретракцию, изменение слизистой оболочки медиальной стенки (от гиперплазии до полипа), состояние окон лабиринта, кариозную деформацию латеральной стенки аттика, рукоятки молоточка и наковальни, выявить грануляции и холестеатому (рис. 1).
При обострении верифицировать эти изменения затруднительно из–за воспалительных изменений кожи слухового прохода, барабанной перепонки и слизистой барабанной полости (рис. 2).
Для оценки состояния устья слуховой трубы, аттика и послеоперационной полости используется эндоскопия (жесткий эндоскоп диаметром 4 мм, угол осмотра 300, 700), как и для ведения фотодокументации (рис. 3). С помощью промывания или транстимпанального нагнетания антисептических растворов определяют проходимость адитуса, слуховой трубы и наличие холестеатомы в недоступных для осмотра отделах барабанной полости. Для определения степени проходимости слуховых труб используются пробы Тойнби, Вальсальвы, продувание слуховой трубы по Политцеру или с помощью катетера.
В оценке провоцирующих факторов важную роль играет эндоскопия полости носа и носоглотки.
Исследование слуховой функции с помощью разговорной речи, камертональных тестов (Ринне, Федеричи и Вебера) и тональной пороговой аудиометрии позволяет уточнить степень и характер слуховых нарушений. При ХГСО у больных наблюдается кондуктивная и смешанная тугоухость. На степень тугоухости влияет не только локализация дефекта барабанной перепонки, но и сохранность, подвижность цепи слуховых косточек, наличие адгезий и лабиринтных осложнений.
Комплексное отоневрологическое исследование проводится при системном головокружении у пациента с ХГСО для диагностики отогенных осложнений (фистула лабиринта, лабиринтит и др.).
Инструментальные и лабораторные исследования. Для определения распространения процесса и наличия костной деструкции при ХГСО используется рентгенография височных костей по Шюллеру и Маейру. Однако данные исследования представляют меньшую информацию в сравнении с компьютерной томографией (КТ) височных костей. Высокоразрешающая КТ шагом 1–2 мм в аксиальной и коронарной проекции, выполненная в стадии ремиссии, дает полную информацию о состоянии структур височной кости (рис. 4).
Больным ХГСО для назначения адекватной терапии проводится бактериологическое исследование отделяемого из уха на флору и ее чувствительность к антибиотикам. Часто выявляется полиморфная флора, но в то же время для мезотимпанитов характерна аэробная, а для эпитимпанитов – анаэробная флора.
Клинические исследования крови и мочи, данные ЭКГ и рентгенографии легких назначаются для определения общего состояния больного и влияния хронического очага инфекции на организм в целом.
Дифференциальная диагностика
1) Мирингит (бактериальный, грибковый). Характеризуется скудными гнойными выделениями из уха и заложенностью уха. При отоскопии определяются утолщенность барабанной перепонки, грануляции на ее поверхности и грибковые мицелии без нарушения целостности барабанной перепонки (проба Вальсаль).
2) Холестеатома наружного слухового прохода. Проявляется скудными гнойными выделениями с неприятным запахом, грануляциями и деструкцией нижней стенки наружного слухового прохода. Предпосылками для образования служат узкий костный отдел и экзостозы наружного слухового прохода или его травма. Отсутствует снижение слуха. Помощь в диагностике оказывает КТ височных костей.
3) Врожденная холестеатома височной кости. Выявляется, как правило, при КТ височных костей, так как длительное время не проявляет себя клинической симптоматикой. Отсутствует в анамнезе острый средний отит, хорошо развита клеточная система сосцевидного отростка. Клинические проявления обусловлены ростом холестеатомы и деструкцией лабиринта.
4) Туберкулезный перфоративный средний отит. Характеризуется атипичностью течения заболевания, белым фибринозным налетом на медиальной стенке барабанной полости, ранним периферическим парезом лицевого нерва и отсутствием эффекта от общепринятой консервативной терапии. В диагностике важную роль играют патоморфологические исследования биоптатов, рентгеновское исследование грудной клетки и проба Манту.
5) Гломусная опухоль (хемодектома). Может проявляться полипом в слуховом проходе при экстратимпанальном росте и снижением слуха. Типичным симптомом является пульсирующий ушной шум. Отсутствуют сведения о заболевании среднего уха и выделения из него. Диагноз устанавливается по данным КТ височных костей в сосудистом режиме.
Показания к консультации других специалистов. При появлении отогенных осложнений (экстракраниальных или интракраниальных) показано проведение магнитно–резонансной томографии головного мозга, консультации невролога, окулиста и нейрохирурга для определения тактики лечения пациента.
Лечение
Цель лечения – ликвидация очага инфекции в среднем ухе для профилактики и коррекции тугоухости, предупреждения отогенных осложнений.
Показания к госпитализации:
• экстренные – при развитии отогенных осложнений на фоне обострения ХГСО госпитализация в ЛОР–отделение ургентной помощи для обследования и хирургического лечения в объеме санации;
• отсроченные – при обострении ХГСО госпитализация в оториноларингологическое отделение для обследования и проведения консервативной терапии;
• плановые – при ремиссии ХГСО госпитализация в сурдологическое отделение для санации и реконструкции структур среднего уха.
Медикаментозное лечение
При обострении ХГСО эффективна местная терапия с применением антибактериальных (ушные капли «Ципромед», «Отофа», «Нормакс», «Данцил» и др.) с учетом чувствительности идентифицированной микрофлоры, гормональных (эмульсия гидрокортизона, р–р дексаметазона) или комбинированных (ушные капли «Комбинил Дуо») препаратов транстимпанально 2 раза в сутки, после удаления отделяемого из уха в течение 7 дней. Наличие признаков интоксикации и осложнений определяет парентеральное назначение антибактериальной, дезинтоксикационной и симптоматической терапии.
При хронических заболеваниях в полости носа, искривлении перегородки носа и других процессах необходимо проводить консервативное их лечение или хирургическую коррекцию в плановом порядке, что в значительной степени повышает эффективность хирургии на среднем ухе.
Консервативная терапия при вялотекущем процессе у больных ХГСО оправдана в течение 10 дней в качестве подготовки пациента к хирургическому вмешательству. В этот период проводится и обследование пациента. Местное лечение в качестве транстимпанальных нагнетаний целесообразно осуществлять с применением антибактериальных (0,5–1% р–р диоксидина, 0,01% р–р мирамистина и др.), муколитических (ацетилцистеин) и гормональных или комбинированных препаратов 2 раза в сутки. Комбинации вышеперечисленных препаратов с местными физическими факторами воздействия (лазерным облучением, электростимуляцией мышц слуховой трубы и др.) уменьшают явления катарального воспаления слизистой оболочки барабанной полости (так называемого мукозита) и улучшают функции слуховой трубы. При диагностике холестеатомы в аттикальной зоне на дооперационном этапе рекомендуется максимально возможное удаление холестеатомных масс и использование препаратов на спиртовой основе (3% р–р борного или левомицетинового спирта) для уменьшения перифокального воспаления посредством дегидратации.
В качестве основного вида лечения консервативная терапия, носящая паллиативный характер, оправдана только у больных с тяжелыми сопутствующими заболеваниями при условии регулярного наблюдения.
Хирургическое лечение
Хирургическая санация при обострении ХГСО с отогенными осложнениями выполняется в экстренном или отсроченном порядке под общей анестезией в объеме аттикоантротомии с удалением задней стенки слухового прохода или в расширенном ее варианте в зависимости от осложнений.
В плановом порядке хирургическое вмешательство у больных ХГСО проводится через 6–12 месяцев после обострения в условиях специализированного отделения. Хирургия на «сухом» ухе всегда менее радикальна, позволяет дифференцировать и сохранить структуры среднего уха, избежать ятрогенных осложнений и добиться лучших результатов. Вместе с тем выбор методики операции индивидуален и определяется длительностью течения ХГСО, степенью распространения и выраженности патологического процесса, анатомическими особенностями сосцевидного отростка, уровнем слуховых нарушений, состоянием слуховой трубы, квалификацией хирурга и наличием современной аппаратуры. В связи с этим отохирурги используют интрамеатальный, эндауральный, заушный или комбинированный хирургические подходы.
При «сухих» центральных дефектах барабанной перепонки у пациентов с ХГСО интрамеатальным подходом после ревизии барабанной полости выполняется тимпанопластика I–III типа (по Х. Вульштейну) с применением в качестве пластических материалов аутотканей (аутохряща, аутофасции и меатального лоскута). При тотальных и субтотальных перфорациях тимпанальной мембраны эффективна только многослойная пластика, где в качестве опорного каркаса используется аутохрящевая пластина, которая при толщине 0,5 мм не влияет на звукопроведение.
У больных ХГСО и мукозитом после ревизии всех отделов барабанной полости и иссечения гиперплазированных участков слизистой оболочки вне зависимости от размера дефекта барабанной перепонки применяется многослойная пластика с (или без) дренирования барабанной полости, что в значительной степени повышает эффективность операции. Как показывают собственные наблюдения, проявления мукозита барабанной полости у больных ХГСО в силу незнания этой патологии часто принимают за обострение с элементами остеодеструкции, что является причиной необоснованного проведения больших по объему санирующих операций.
У пациентов с ХГСО и холестеатомой в зависимости от активности кариозного процесса, его распространенности и наличия осложнений используются щадящие закрытые и открытые методики санирующих хирургических вмешательств с одновременной реконструкцией звукопроводящей цепи аутотканями. При кистовидной невоспаленной холестеатоме в аттике и адитусе выполняется аттикоадитотомия интрамеатальным (эндауральным) подходом с удалением холестеатомы, реконструкцией аттика и тимпанопластикой I–III типа (закрытый вариант). При распространении невоспаленной холестеатомы в антрум предпочтительной является раздельная аттикоантротомия с тимпанопластикой комбинированным подходом, которая обеспечивает адекватную санацию и сохранение задней стенки слухового прохода. В зарубежной практике эта методика самая распространенная (69% всех операций при холестеатоме). Обязательным условием выполнения закрытых санирующих вариантов операций является ревизия зоны локализации холестеатомы через 1 год. В случаях воспаленной или стелющейся холестеатомы в зависимости от ее распространения и наличия лабиринтных осложнений проводятся полуоткрытые (аттикоадитотомия) или открытые варианты операции (аттикоантротомия с удалением задней стенки слухового прохода) с тимпанопластикой III–IV типа эндауральным или заушным подходом. При невозможности одновременной тимпанопластики она может быть выполнена вторым этапом через 8–12 месяцев. Результаты тимпанопластики одновременно с санирующей операцией или выполненной вторым этапом существенно не различаются. Формирование большой мастоидальной полости требует мастоидопластики или удаления верхушки сосцевидного отростка для уменьшения послеоперационной полости.
За рубежом у 73% больных ХГСО с холестеатомой проводятся закрытые операции, у 27% – открытые, в том числе только у 1,3% больных выполняется радикальная санирующая операция на ухе. Многие авторы отмечают одинаковую частоту послеоперационных холестеатом, реперфораций и кохлеарных нарушений при открытых и закрытых методиках операций.
Представленная тактика лечения больных ХГСО позволяет у 92,4% добиться эффективности тимпанопластики, а при холестеатоме у 60% – выполнить операцию по закрытому варианту и у 93% больных провести тимпанопластику с хорошим функциональным результатом.
Прогноз заболевания благоприятный при постоянном наблюдении оториноларинголога, раннем выполнении санирующих, реконструктивных операций и качественном лечении обострений.
Литература
1. Крюков А. И. и соавт. Показатели заболеваемости и качество оказания амбулаторной лор–помощи больным с патологией уха и верхних дыхательных путей в городе Москве // Мат–лы VII науч.–практ. конференции «Фармакологические и физические методы лечения в оториноларингологии». – М., 2008. – с. 10–13.
2. Загайнова Н. С., Бродовская О. Б. О хирургическом лечении хронического гнойного среднего отита // Российская оториноларингология. – 2008. – Прил. 2. – с. 247–249.
3. Тарасов Д. И., Федорова О. К., Быкова В. П. Заболевания среднего уха. – М.: Медицина, 1988. – 185 с.
4. Тос М. Руководство по хирургии среднего уха. – Томск, 2005. – Т. 1, 2.
5. Ajalloueyan M. Experience with surgical management of cholesteatomas // Arch. Otolaryngol. Head Neck Surg., 2006; 132 (9): 931–933.
6. Gacek R. Ear surgery. – Springer – Verlag, Berlin, Heidelberg, 2008: 120 s.
7. Ikeda M. et al. Canal wall down tympanoplasty with canal reconstruction for middle–ear cholesteatoma: post–operative hearing, cholesteatoma recurrence, and status of re–aeration of reconstructed middle–ear cavity // J. Laryngology & Otology, 2003; 117 (4): 249–255.
8. Mishiro Y. et al.Tympanoplasty with and without mastoidectomy for non–cholesteatomatous chronic otitis media // Eur. Arch. Otorhinolaryngol., 2001; 258: 13–15.
9. Osma U., Cureoglu S., Hosoglu S. The complications of chronic otitis media: report of 93 cases // J. Laryngology & Otology. – 2000; 114 (2): 97–100.
10. Sasaki T. et al. Results of hearing tests after total middle ear reconstruction // Acta Otolaryngologica, 2007; 127 (5): 474–479.
11. Syms M., Luxford W. Management of Cholesteatoma: Status of the Canal Wall // Laryngoscope, 2003; 113 (3): 443–448.
12. Yung M. The use of middle ear endoscopy: has residual cholesteatoma been eliminated? // J. Laryngology & Otology, 2001; 115 (12): 958–961.
Источник


