Лечение детской пневмонии в москве

Воспаление легких у детей (пневмония) — крайне серьезное и опасное заболевание, требующее своевременной
постановки диагноза и назначения правильного лечения, иногда в условиях стационара. Неосложненные случаи у
здоровых детей можно лечить в домашних условиях под контролем педиатра.
Пневмонию у детей могут вызвать различные возбудители, в том числе вирусы гриппа, однако чаще всего это
бактерии. В сезон повышенной заболеваемости ОРЗ пневмония у детей встречается достаточно часто, хотя введение
вакцинации против гемофильной и пневмококковой инфекции снизило количество случаев этого заболевания во всем
мире.
Характерные признаки пневмонии у ребенка

Видимые признаки воспаления легких у детей часто вызывают путаницу, поскольку их принимают за проявления других
болезней органов дыхания, например, бронхита.
Родителям следует насторожиться в случае, если:
- Сына или дочку мучает непрекращающийся кашель.
- Ребенок жалуется на боль в груди, причем не только когда кашляет, но и при дыхании.
- Дышит с трудом, очень часто, существенно чаще нормы (25-30 вздохов в минуту в состоянии покоя, для
грудничков — свыше 50). - Держится повышенная температура, которая не «сбивается» обычными жаропонижающими препаратами. Также следует
обратить внимание, если жар возвращается через несколько дней после того, как малыш заболел. - Наблюдаются изменение поведения, появляются вялость, проблемы с аппетитом, плаксивое, капризное настроение
(особенно это касается грудных младенцев). - Кожа становится бледной, у самых маленьких заметно синеет носогубный треугольник.
Лечение пневмонии у детей в клинике Фэнтези
Окончательный диагноз ставится на основании анализа крови и рентгенологического обследования, которое выявляет
очаги и степень инфильтрации. Следует помнить, что при воспалении легких симптомы у детей, особенно
младенческого возраста, могут быть смазаны, поэтому мы рекомендуем посетить врача или вызвать его на дом, даже если
кажется, что это «просто простуда».
После диагностики доктор назначит необходимое лечение пневмонии ребенку и будет контролировать процесс
выздоровления маленького пациента, по мере надобности корректировать лечебный план.
Наиболее эффективным препаратом для лечения пневмонии у детей остаются антибиотики, как правило, широкого
спектра действия. Врач может также прописать лекарства для снятия симптоматики.
Категорически не рекомендуется лечить ребенка самостоятельно противокашлевыми препаратами и антибиотиками.
Первые серьезно затруднят очищение организма путем откашливания, вторые могут привести к активизации устойчивых
к антибиотику микробов.
При тяжелом течении болезни, развитии осложнений, наличии хронических заболеваний лечение целесообразно
проводить в условиях стационара.
В нетяжелых случаях можно лечиться дома, однако следует соблюдать следующие правила:
- Постельный режим.
- Регулярные проветривания помещения и поддержание в нем необходимого уровня влажности (воздух ни при каких
обстоятельствах не должен быть сухим). - Обильное питье (вода, соки, компоты, морсы).
Внимание!
Выбирать нужные медицинские препараты, назначать план приема и дозу должен только врач, обязанность
родителей — строго соблюдать рекомендации и не заканчивать прием лекарств по собственной инициативе, даже если
кажется, что уже наступило выздоровление.
Ребенок после пневмонии (воспаления легких) нуждается в достаточно длительном восстановлении. Как минимум, в
течение месяца после нее нужно исключить интенсивные физические нагрузки, однако отказываться от прогулок
на свежем воздухе не стоит.
Эффективная профилактика воспаления легких у детей
Предупредить поражение легочной ткани гораздо легче, чем вылечить его. Основная профилактика пневмонии такая же,
как профилактика любого ОРЗ – ограничение контактов с заболевшими, личная гигиена, закаливание ребенка. А также
использование увлажнителя воздуха во время отопительного сезона и проветривание помещений. Кроме того, от самых
опасных возбудителей защитит вакцинация.
Специалисты клиники Фэнтези
Источник
Пневмония — это воспаление легких. Диагностикой и лечением заболевания занимается пульмонолог, в некоторых случаях требуется привлечение врача-инфекциониста, если речь идет о вирусной пневмонии. Источником воспаления всегда является инфекция, однако перечень микроорганизмов довольно широкий: вирусы, грибки, простейшие, патогенные и условно-патогенные бактерии. Это опасный недуг, который чреват тяжелыми осложнениями. Поэтому лечение пневмонии у детей должно быть своевременным, важно контролировать состояние ребенка и принимать меры незамедлительно.
Симптомы пневмонии
Заподозрить пневмонию можно по нескольким признакам: общая интоксикация организма, кашель, нарушения дыхания. Тяжелее болезнь переносят малыши, это связано с несформированностью иммунной системы.
Сложность определения воспаления легких заключается в том, что первые признаки почти не отличаются от типичных симптомов ОРЗ. Так, бактериальная пневмония может походить на обычный грипп: появляется высокая температура тела, сухой кашель и боль в груди, озноб.
Симптомы пневмонии у детей могут также включать головную боль, ломоту в мышцах, непереносимость привычных нагрузках и сильное недомогание. Эти проявления характерны для вирусных форм болезни. Иногда заболевание протекает с субфебрильной температурой.
Недуг, вызванный микоплазмами, может сопровождаться слабовыраженными симптомами. Его отличительными проявлениями являются приступы одышки, ощущение удушья и нехватки воздуха.
К общим проявлениям для всех форм относят следующие:
боль в груди;
сонливость;
упадок сил;
потеря аппетита;
кашель: сначала сухой, а затем продуктивный;
одышка;
головные боли;
повышение температуры тела.
При подозрении на пневмонию необходимо срочно вызвать врача.
Возможные осложнения
Симптомы пневмонии у детей без температуры встречаются редко. Чаще отсутствие высоких значений наблюдается у младенцев. Опасность болезни состоит в том, что органы дыхания перестают полностью справляться с дыхательной функцией. В результате развивается дыхательная недостаточность. Неправильное лечение или отсутствие врачебной помощи могут
Причины пневмонии
Основная причина всех форм воспаления легких — попадание инфекции в дыхательные пути ребенка. В нормальном, здоровом состоянии организм способен справиться с инфекцией и не допустить ее проникновения в нижние дыхательные пути. При местном и общем ослаблении защитных сил развивается воспаление. Предрасполагающими факторами к этому могут быть переохлаждения, гиповитаминоз, перенесенные операции, долгий вынужденный постельный режим, длительное лечение антибиотиками, частые контакты с инфекционными больными и пр.
Есть несколько форм возбудителей воспаления:
бактерии;
вирусы;
грибки.
Первичная пневмония формируется при попадании инфекции непосредственно в органы дыхания. Вторичная представляет собой чаще всего бактериальное осложнение вирусных респираторных инфекций.
Диагностика пневмонии
Диагностика пневмонии у детей начинается с первичного осмотра педиатpа или детского пульмонолога. Врач выслушает жалобы ребенка и задаст родителям несколько вопросов, соберет анамнез, чтобы точно оценить состояние. Осмотр включает в себя аускультацию — прослушивание легких, а также перкуссию-простукивание для определения уплотнений тканей. Также ребенка направят на дополнительную диагностику:
рентген органов грудной клетки или компьютерная томография;
лабораторные анализы крови: общий, биохимический;
лабораторные исследования мокpоты.
Для уточнения сопутствующих заболеваний необходима консультация оториноларинголога, кардиолога, нефролога и др.
На основании полученных результатов специалист подбирает индивидуальную схему лечения.
Особенности лечения
Лечение пневмонии у детей требует серьезного и ответственного подхода. Состояние может быть нестабильным, а потому в некоторых случаях может быть показана госпитализация: важно находиться под постоянным контролем и наблюдением врачей.
Медикаментозная терапия может включать:
антибактериальные препараты;
средства для облегчения выведения мокроты;
ингаляции лекарственных средств;
симптоматическое лечение: жаропонижающие, обезболивающие препараты.
Главным условием эффективного лечения является устранение причины болезни. Для этого могут быть использованы не только антибиотики, но и противовирусные и противогрибковые средства, самостоятельно или в комбинации друг с другом, если инфекция сочетанная. Важно регулярно контролировать состояние и при необходимости вносить в схему лечения коррективы.
Способствуют устранению воспалительного процесса и нестероидные противовоспалительные препараты. Они также помогают снизить температуру и унять боль. В случае вязкой, трудноотделяемой мокроты врач может назначить муколитики, бронхорасширяющие средства. После того как будет снят острый воспалительный процесс, может быть рекомендована физиотерапия, например электрофорез. Показаны массаж и ЛФК, также важно придерживаться сбалансированной диеты.
Наблюдаться у педиатpа, пульмонолога необходимо еще в течение некоторого времени после выздоровления, особенно детям с хроническими заболеваниями дыхательной системы. После выздоровления необходимо проведение ЭКГ и контроль анализов крови и мочи.
В течение месяца после выздоровления плановая вакцинопрофилактика не проводится.
Профилактика воспаления легких
Снизить вероятность развития пневмонии у ребенка можно с помощью нескольких правил:
укрепление иммунитета в период отсутствия респираторных заболеваний: прогулки, физическая активность, разумное закаливание, сбалансированное питание;
прививки от гриппа, пневмококковой инфекции, гемофильной инфекции согласно календарю и при отсутствии противопоказаний;
ограничение общения с инфекционными больными;
предупреждение переохлаждения, длительного пребывания на сквозняке;
своевременное лечение лор-заболеваний, обращение к педиатру при первых признаках ОРВИ.
Эффективность лечения пневмонии у детей зависит от того, как быстро были приняты первые меры. Помните, что воспаление легких может быть опасно формированием необратимых хронических заболеваний, не откладывайте получение помощи.
Обратиться к квалифицированному врачу вы можете в клинике «Семейный доктор». Наши специалисты проведут точную диагностику и дадут рекомендации, направят на госпитализацию при наличии показаний, дадут ответы на интересующие вопросы. Современное оснащение позволяет нам быстро получить информацию о состоянии здоровья ребенка и не терять драгоценного времени.
Для записи к педиатру на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом online-записи к врачу или обратитесь в регистратуру клиники.
Стоимость
| Стоимость по прейскуранту, руб. | Стоимость по программе «Близкий круг», руб. | |
|---|---|---|
| Прием амбулаторный (осмотр, консультация) врача-педиатра первичный (дети до 1 года) | 2200 | от 1650 >> |
| Прием амбулаторный (осмотр, консультация) врача-педиатра, первичный (дети старше 1 года) | 1970 | от 1478 >> |
| Прием амбулаторный (осмотр, консультация) врача-педиатра к.м.н., первичный (дети до 1 года) | 2600 | от 1950 >> |
| Прием амбулаторный (осмотр, консультация) ведущего врача-педиатра, первичный (дети до 1 года) | 3000 | от 2250 >> |
врач-педиатр, ведущий специалист клиники
врач-педиатр, гастроэнтеролог, ведущий специалист клиники
врач-педиатр, гастроэнтеролог, к.м.н.
Источник
Пневмония — заболевание системы органов дыхания, характеризующееся развитием воспалительного процесса в легочной ткани (преимущественно в альвеолах).
Различают два основных типа пневмоний:
- Внебольничная пневмония. Внебольничными принято называть пневмонии, возникшие вне стационара больницы или в первые двое суток (48 часов) после госпитализации.
- Госпитальная (нозокомиальная) пневмония. Госпитальными называют пневмонии, резвившиеся в больничных условиях, спустя 48 часов (двух суток) и более после госпитализации. Лечение госпитальной пневмонии может представлять значительные сложности, так как эти пневмонии часто вызываются устойчивыми к антибиотикам штаммами микроорганизмов, циркулирующими в отделениях стационара. Такие пневмонии отличаются тяжелым течением и высокой летальностью.
Причины
Причиной развития пневмонии является проникновение инфекции в легочную ткань. Чаще всего пневмонии развиваются в результате размножения бактерий, реже причиной являются вирусы, грибки, микоплазмы и др. Встречаются также смешанные формы пневмонии, когда высевается сразу несколько возбудителей. Лечение пневмонии должно проводиться с учетом ее причины и на основе данных бактериологического исследования (определения чувствительности флоры к антибиотикам). Повышается риск развития пневмонии у лиц, злоупотребляющих алкоголем, у курильщиков, у больных ХОБЛ, при иммунодефицитах, а также при переохлаждении.
Подозреваете воспаление легких?
Получить консультацию, а также записаться на прием Вы можете по тел.:
+7 (499) 266-98-98
Классификация
- По патогенезу:
- Первичная — воспалительный процесс развивается сразу в легочной ткани как самостоятельное заболевание.
- Вторичная — развивается как осложнение других заболеваний (застойная пневмония при сердечной недостаточности, вирусная пневмония на фоне ОРВИ, параканкрозная пневмония на фоне рака легких, аспирационная пневмония, пневмония на фоне травмы). Лечение вторичной пневмонии должно включать воздействие на причину, ее вызвавшую.
- По распространенности:
- Очаговая — захватывает небольшой участок легких
- Сегментарная — захватывает сегмент или несколько сегментов легких
- Долевая — захватывает полностью долю легкого
- Тотальная — захватывает целиком легкое
- По возбудителям:
- Бактериальная
- Вирусная
- Грибковая
- Атипичная. Атипичными называют пневмонии, вызванные «нетипичными» для этого заболевания возбудителями (хламидии, микоплазмы, легионеллы и др.) и характеризующиеся стертой клинической картиной. Лечение атипичной пневмонии осложнено неэффективностью обычных, общепринятых методов.
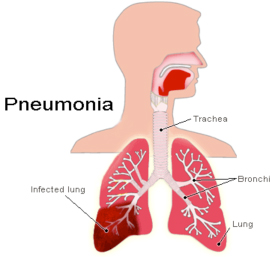
Клиника
Заболевание обычно развивается остро, нарастают симптомы интоксикации, повышается температура тела до 39–40 градусов, отмечается головная боль, слабость, потливость, боли в грудной клетке, кашель с мокротой, боли в мышцах. Для атипичной пневмонии характерно постепенное начало, субфебрильная температура, сглаженность симптомов. Пневмония протекает более тяжело у людей, злоупотребляющих алкоголем, больных нефритом и заболеваниями печени.
Диагностика
Диагноз пневмонии устанавливается на основании данных осмотра, рентгенологического исследования, компьютерной томографии. Диагностические мероприятия включают посев мокроты с идентификацией возбудителя и определением чувствительности к антибиотикам. Наша клиника оснащена всем необходимым оборудованием, включая собственную клинико-диагностическую лабораторию, что позволяет в кратчайшие сроки провести обследование и назначить эффективное лечение при пневмонии.
Лечение пневмонии
В лечении пневмонии основная роль отводится антибиотикам. Назначают макролиды, метрогил, фторхинолоны, амоксиклав, бета-лактамы, карбапенамы, цефалоспорины, а также сочетания антибиотиков.
Применяются препараты, расширяющие бронхи (бронхолитики), а также препараты, улучшающие отделение мокроты. При необходимости проводится дезинтоксикационная терапия. Лечение пневмонии должно проводиться в условиях стационара.
Источник
Пневмония – инфекционное заболевание, которое у детей протекает у детей тяжело. В Юсуповской больнице врачи применяют современные методы диагностики воспаления лёгких. Пульмонологи используют наиболее эффективные лекарственные препараты, обладающие минимальными побочными эффектами. В индивидуальную схему лечения включают новейшие физиотерапевтические процедуры и лечебную физкультуру.
В Юсуповскую больницу госпитализируют пациентов, которым исполнилось 18 лет, круглосуточно. При лёгком течении воспаления лёгких их лечат пульмонологи клиники терапии. Пациентов с угрожающими жизни состояниями переводят в отделение реанимации и интенсивной терапии. Врачи-реаниматологи круглосуточно контролируют их состояние с помощью современных кардиомониторов. Все тяжёлые случаи пневмонии обсуждаются на заседании экспертного Совета с участием профессоров и врачей высшей категории. Эффективную терапию пневмонии у детей проводят пульмонологи педиатрических клиник, с которыми сотрудничает Юсуповская больница.

Причины
Как известно, наиболее уязвимыми к вирусам и разного рода болезням являются именно дети. Причины пневмонии у детей до 3 лет бывают разные и могут варьироваться в каждом отдельном случае, однако существует ряд факторов и особенностей строения организма, влияющих на развитие пневмонии:
Узкие дыхательные пути;
Не полностью сформированная дыхательная система;
Незрелые реснички эпителия слизистых, и, как следствие, затруднительное удаление мокроты из дыхательных путей при воспалении;
Слизистые дыхательных путей ранимые, либо же имеют большое количество кровеносных сосудов, что вызывает быструю отечность во время воспаления;
Незрелая и маловоздушная легочная ткань;
Слабо развитая дыхательная мускулатура;
Брюшной тип дыхания (затрудненный газообмен вследствие любых проблем с желудочно-кишечным трактом: вздутие, заглатывание воздуха при кормлении грудью, увеличение печени и т.д.);
Гипотрофия (рахит);
Авитаминоз;
Иммунодефицит;
Врожденный (реже – приобретенный) порок сердца;
Стрессовые ситуации;
Аспирация (попадание в дыхательные пути рвотных масс при срыгивании, пищи, а также при случайном заглатывании любого инородного тела).
Существуют и другие причины, так называемые внешние раздражители, наличие которых напрямую зависит от родителей или окружения малыша:
Пассивное курение – если кто-то из семьи или окружающих людей часто курит при малыше, это может стать реальной причиной развития пневмонии, так как табак оказывает токсическое действие на организм ребенка, препятствуя поступлению кислорода;
Искусственное (смешанное) кормление;
Некачественный уход за ребенком;
Переохлаждение, перегревание;
Нахождение в общественных местах (в частности, в большом коллективе детей) в сезон простуд, а особенно во время эпидемии.
Детская пневмония наиболее часто развивается именно вследствие попадания в организм следующих инфекционных агентов или бактерий:
Хламидий;
Пневмококка;
Микоплазмы;
Стафилококка (эпидермального или золотистого);
Грибков;
Кишечной палочки;
Синегнойной палочки;
Пневмоцисты;
Легионеллы;
Палочки фридлера;
Вирусов гриппа, парагриппа, краснухи, ветряной оспы, коклюша, аденовируса, герпеса;
Гемофильной палочки.
У детей воспаление легких чаще всего возникает как осложнение после ОРВИ или гриппа, когда организм ослаблен, в то время как у взрослых оно может быть самостоятельным заболеванием. Риск возникновения пневмонии выше у детей с ослабленной иммунной системой. Воспаление легких сложнее протекает у маленьких детей, у которых недостаточно сформирована легочная ткань, а дыхательные пути еще слабые и тонкие. Данные физиологические особенности органов дыхания маленьких детей обуславливают то, что при попадании в организм возбудителя состояние ребенка может стремительно ухудшаться.
Воспаление легких у годовалого ребенка может быть атипичным. Данная форма пневмонии развивается из-за жизнедеятельности микоплазмы и хламидий. Признаки данного заболевания схожи с симптомами респираторного заболевания, однако при этом может отсутствовать температура. При обследовании пациента врачу важно выявить форму пневмонии и вид микроорганизмов, ее вызвавших.
Врачи-пульмонологи клиник-партнёров Юсуповской больницы в совершенстве владеют методиками диагностики воспаления легких у детей. Обследование малышей проводят с помощью современного диагностического оборудования. Медицинский персонал внимательно относится к пожеланиям маленьких пациентов и их родителей.
Виды и симптомы
Пневмония у детей может быть разных видов:
Двухсторонней или односторонней;
Очаговой (участок воспаления занимает один и более сантиметров);
Долевой (воспаление локализируется только в одной доле легкого);
Сегментарной (воспалительный процесс присутствует по всей площади сегмента).
Клинические проявления детской пневмонии варьируются в зависимости от его возбудителя. У детей болезнь может очень быстро прогрессировать, при этом развиваясь в дыхательную недостаточность и кислородное голодание, точно так же, как и пневмония у подростков. Симптомы и лечение в каждом отдельном случае отличаются, однако существует ряд видимых проявлений, которые свидетельствуют о зарождающейся пневмонии:
Затруднение носового дыхания;
Отсутствие или снижение аппетита;
Растущая температура (первые три дня может быть невысокой, однако потом начинает расти до 38 и более градусов);
Бледность кожи или высыпания;
Синюшность крыльев носа и возле носогубной складки (цианоз);
Тахикардия;
Одышка;
Чрезмерная потливость;
Кашель (сухой, влажный, глубокий, болезненный, приступообразный, с отделением мокроты или без него);
Тошнота и рвота;
Расстройство кишечника и вздутие живота;
Мышечные боли;
Боли в суставах;
Судороги;
Сонливость, спутанность сознания;
Увеличение шейных лимфатических узлов;
Осиплость голоса;
Сильные боли в области грудной клетки;
Озноб.
Дыхание при пневмонии у детей – один из главных показателей болезни. Если во время вдоха слышны слабые или сильные хрипы, если оно сбитое, слабое или трудно осуществляется, это с большой вероятностью свидетельствует о развитии воспаления легких. Заподозрить пневмонию у детей можно при наличии кашля, симптомов интоксикации (лихорадки, снижения аппетита, отказа от питья, снижения диуреза) и признаков дыхательной недостаточности (учащённого дыхания, одышки, синюшного оттенка кожи).
При физикальном обследовании ребёнка педиатры выявляют следующие признаки пневмонии:
Асимметрию грудной клетки при дыхании;
Бронхофонию;
Укорочение перкуторного звука над участком поражения лёгких;
Локализованные здесь же аускультативные изменения (ослабление или усиление дыхания с последующим появлением влажнопузырчатых или крепитирующих хрипов).
При пневмониях у детей раннего возраста сложно выявить аускультативную асимметрию в лёгких. У них на всём протяжении обоих лёгких могут выслушиваться сухие или разнокалиберные влажные хрипы, из-за чего типичные аускультативные признаки пневмонии, особенно мелкоочаговой, могут не улавливаться ухом врача.

Обследование
При обнаружении признаков пневмонии педиатры назначают рентгенологическое обследование ребёнка. На рентгенограммах при воспалении лёгких, вызванном типичными бактериями (пневмококком), можно обнаружить однородные инфильтративные изменения очагового, очагово-сливного или сегментарного характера. Мелкие неоднородные инфильтраты, имеющие двухстороннюю локализацию и выявленные на фоне усиленного сосудистого рисунка, свидетельствуют в пользу атипичной этиологии пневмонии. Её возбудители – микоплазма, хламидии или пневмоцисты. Рентгенологическое подтверждение пневмонии является обязательным критерием стандарта диагностики данного заболевания.
Для идентификации возбудителя пневмонии у детей педиатры проводят вирусологические и бактериологические исследования слизи из носа и зева, бактериальный посев мокроты. Детям делают иммунофлуоресцентный анализ и полицепную реакцию, позволяющие вывить внутриклеточных возбудителей воспаления лёгких. В общем анализе ребёнка, страдающего пневмонией, выявляют изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение скорости оседания эритроцитов). Оценивая результаты лабораторных исследований, педиатры учитывают возрастные особенности кроветворения у детей. Детям с тяжелой пневмонией проводят исследование биохимических показателей крови (электролитов, печеночных ферментов, креатинина и мочевины), пульсоксиметрию.
Лечение
Если выявлено воспаление лёгких у детей, лечение проводят амбулаторно или в стационаре. Абсолютными критериями для экстренной госпитализации являются сердечно-сосудистая или дыхательная недостаточность, гипертермический, судорожный или геморрагический синдром. Стационарному лечению подлежат малыши в возрасте до 6 месяцев и дети с сопутствующими заболеваниями. Абсолютное показание для госпитализации – случаи, когда воспаление лёгких развивается у детей из «группы социального риска».
Независимо от того, где проводится лечение ребёнка, педиатры проводят комплексную терапию. Детям обеспечивают надлежащий уход, правильный режим дня и питания. Выбор антибактериальных препаратов при пневмонии у детей определяется особенностями возбудителя заболевания.
Стартовую антибактериальную терапию пневмонии у детей первых месяцев жизни начинают с антибиотиков широкого спектра действия, которые вводят внутримышечно или внутривенно. Врачи назначают аминопенициллины и цефалоспорины, а при тяжелых вариантах течения пневмонии их комбинируют с короткими курсами аминогликозидов. Предпочтение отдают ингибитор-защищённым аминопенициллинам и цефалоспоринам третьей генерации. В тяжёлых случаях используют внутривенное введение антибиотиков.
Если пневмония развивается у ребёнка, которого родила мама, страдающая генитальным хламидиозом, педиатры назначают современные макролидные антибиотики (кларитромицин, мидекамицина ацетат, рокситромицин). Препарат выбора при пневмоцистной пневмонии у детей – ко-тримоксазол.
Большинство детей дошкольного возраста с пневмонией лечат амбулаторно. У них воспаление лёгких чаще вызывает пневмококк и гемофильная палочка – бактерии устойчивые к природным пенициллинам. В связи с этим педиатры назначают антибиотики группы аминопенициллинов (амоксициллин, амоксициллин клавуланат). Их дают детям через рот в случае пневмонии лёгкой и средней тяжести.
Основными возбудителями пневмонии у детей школьного возраста являются пневмококк и микоплазма. Для лечения воспаления лёгких у этой категории больных педиатры применяют в качестве стартовых антибиотиков аминопенициллины (пневмонии, вызванной типичными возбудителями) и макролиды, если причиной воспаления лёгких являются атипичные микроорганизмы.
Эффективность стартовой антибактериальной терапии оценивают по динамике температурной реакции и уменьшению проявлений интоксикации в течение первых 24–48 часов от начала лечения. Критерием прекращения антибактериальной терапии при лечении среднетяжёлых форм пневмонии у детей является клиническое выздоровление.
Симптоматическую терапию пневмонии у детей проводят с целью уменьшения лихорадки, кашля, которые нарушают самочувствие ребёнка. Жаропонижающие препараты не назначают детям, у которых температура тела в пределах 38,5–39°С. Детям первых двух месяцев жизни, пациентам старшего возраста с сопутствующими тяжёлыми заболеваниями органов кровообращения, центральной нервной системы и склонным к судорогам на фоне гипертермии жаропонижающие средства применяют даже при невысоком подъёме температуры тела (до 38,0°С). Им назначают парацетамол или ибупрофен для приёма через рот.
При кашле с густой, вязкой мокротой, которая трудно отделяется, детям назначают муколитики. Если кашель у ребёнка редкий, мокрота не отличается высокой вязкостью, используют отхаркивающие препараты. Противокашлевые препараты применяют только при наличии сухого, навязчивого, частого кашля.
Ингаляционную терапию применяют с противовоспалительной целью, для улучшения дренажной функции бронхов и вентиляционной функции лёгких. Ингаляции лекарственных препаратов детям делают с помощью ультразвуковых небулайзеров. С противовоспалительной целью и для ускорения рассасывания воспалительного инфильтрата у детей применяют электрофорез кальция хлорида, калия йодида, лидазы на область локализации очага пневмонии. При кашле и болях в груди детям назначают электрофорез новокаина, дикаина.
Электрическое поле УВЧ уменьшает экссудацию, ускоряет рассасывание воспалительного очага, усиливает капиллярное кровообращение, уменьшает интоксикацию, нарушает жизнеспособность микроорганизмов. Индуктотермия усиливает кровообращение и отток лимфы, обмен веществ, оказывает болеутоляющее, противовоспалительное и противомикробное действие. В фазе разрешения пневмонии ребёнку делают парафиновые, грязевые и озокеритовые аппликации, применяют различные методики иглорефлексотерапии: иглоукалывание, электроакупунктуру, лазеропунктуру. Под их влиянием повышаются компенсаторно-приспособительные возможности организма, что способствует устранению бронхоспастических проявлений, быстрейшему рассасыванию воспалительного очага.
Детям с пневмонией проводят кинезотерапию (лечение положением). Ребёнку предлагают лежать на здоровом боку 3-4 часа в день. Такое положение улучшает аэрацию поражённого воспалительным процессом лёгкого. Для уменьшения образования спаек в диафрагмально-реберном углу детям рекомендуют лежать на здоровом боку с валиком под грудной клеткой. Положение на спине уменьшает образование спаек между диафрагмальной плеврой и передней грудной стенкой, а положение на животе – между диафрагмальной плеврой и задней грудной стенкой. Поэтому ребёнку в остром периоде заболевания меняют положение в течение дня.
Массаж грудной клетки у детей, страдающих пневмонией, значительно улучшает дренажную функцию бронхов, микроциркуляцию в лёгких, способствует рассасыванию воспалительной инфильтрации в легочной ткани. Дети с удовольствием делают гимнастику, надувая разноцветные резиновые шарики.

Рекомендации по лечению воспаления легких у детей от врачей-пульмонологов Юсуповской больницы
В Юсуповскую больницу принимают пациентов старше 18 лет. Клинические рекомендации по лечению пневмонии известны врачам-терапевтам и пульмонологам Юсуповской больницы. Для получения эффективного результата маленьких пациентов нужно лечить в условиях стационара. Лечение детей в домашних условиях допускается в том случае, когда у родителей есть возможность соблюдать правила стационарного лечения.
Педиатры клиник-партнёров Юсуповской больницы для каждого пациента разрабатывают индивидуальную комплексную программу лечения. При составлении плана терапии учитывают следующие факторы:
Возраст;
Самочувствие пациента;
Особенности заболевания;
Предполагаемый возбудитель пневмонии.
Клинические рекомендации по лечению пневмонии у детей предполагают назначение антибиотиков. В течение первых дней применения лекарственных препаратов лечащий врач внимательно следит за их действием. При отсутствии эффекта выполняется корректировка плана терапии. При затрудненном отхождении мокроты ребенку назначаются отхаркивающие средства. Кроме этого комнату, где находится больной, регулярно проветривают при отсутствии ребенка.
В палатах клиник-партнёров Юсуповской больницы созданы условия для комфортного пребывания ребенка при лечении пневмонии. С маленькими пациентами постоянно взаимодействует медицинский персонал, который отслеживает их самочувствие и выполняет пожелания больных. Клинические рекомендации по лечению детей, больных пневмонией, соблюдаются врачами в полном объеме, поэтому риск развития осложнений сокращается до минимума. Вы можете получить консультацию пульмонолога, записавшись на приём онлайн или позвонив по телефону.
Автор
.jpeg)
Анестезиолог-реаниматолог, кардиолог, врач функциональной диагностики
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонт?

