Лечение пневмонии с позиции доказательной медицины
Авторы:
Наталья Мищенко
Врачам хорошо известно, что пневмония является абсолютным показанием для назначения антибиотиков. Влияет ли на эффективность терапии выбор антибиотика из тех, что предлагаются в современных клинических руководствах?
Полная версия статьи в формате .pdf
СТАТТІ ЗА ТЕМОЮ
21.06.2020
Алергія та імунологія
Інтраназальні кортикостероїди у фармакотерапії алергічного риніту: що нового в рекомендаціях ARIA (2020)?
На початку цього року на сторінках спеціалізованого видання The Journal of Allergy and Clinical Immunology з’явилася оновлена версія рекомендацій Робочої групи ARIA (Allergic Rhinitis and Its Impact on Asthma) щодо лікування алергічного риніту (АР), сформульованих із застосуванням системи розробки, оцінки й експертизи ступеня обґрунтованості клінічних рекомендацій (GRADE) і з огляду на сучасну доказову базу, отриману в умовах реальної клінічної практики (Bousquet J. et al., 2020). У документі наголошується, що вибір фармакотерапії для пацієнтів з АР націлений на досягнення контролю захворювання та залежить від багатьох факторів: віку й особистих уподобань пацієнта, клінічної симптоматики та ступеня її вираженості, наявності супутніх захворювань, ефективності й безпеки лікарських засобів, швидкості реалізації їхнього ефекту, впливу на сон і працездатність тощо….
21.06.2020
Пульмонологія та оториноларингологія
Атипові пневмонії: виклик сучасності
Пневмонія й у XXI столітті залишається важливою медико-соціальною проблемою, що спричинено її значною поширеністю, досить великими показниками випадків смерті, істотними економічними витратами й особливою актуальністю у зв’язку з появою нових модифікованих нетипових збудників із блискавичним розвитком смертельних ускладнень [1, 2]. У сучасних умовах медицина приймає новий виклик – пандемію вірусної інфекції COVID‑19 (коронавірусна хвороба), котра швидко зумовлює розвиток атипових пневмоній із летальним наслідком….
21.06.2020
Пульмонологія та оториноларингологія
Запалення як причина кашлю та розвитку ускладнень: можливості інноваційних муколітиків
Вислів «Amor еt tussis non celatur» (лат. «Кохання та кашель не приховаєш») є актуальним не лише
для закоханої людини, а й для лікаря, котрий розуміє, що кашель приховувати не лише важко, це вкрай небезпечно і для пацієнта, і для суспільства. Кашель є однією з найчастіших причин звернення до сімейного лікаря та пульмонолога. В умовах пандемій туберкульозу та коронавірусної хвороби (COVID‑19) пацієнт із кашлем миттєво стає не тільки об’єктом пильної уваги з боку оточення,
але й реальною загрозою поширення інфекції….
21.06.2020
Терапія та сімейна медицина
Гострий середній отит: без зайвих слів
Лікарі загальної практики часто першими приймають пацієнтів із гострим середнім отитом (ГСО). Чинні настанови й опубліковані дотепер дослідження антибактеріальної терапії сфокусовані на дітях молодшого віку, в яких ГСО є найчастішою бактеріальною інфекцією. Для лікування підлітків і дорослих не розроблено окремих настанов або протоколів, бракує доказів ефективності терапії. У цьому огляді узагальнено сучасну термінологію, критерії діагностики та вибору лікування, що відображають раціональний виважений підхід до ведення дорослих пацієнтів із ГСО на первинній ланці….
Источник
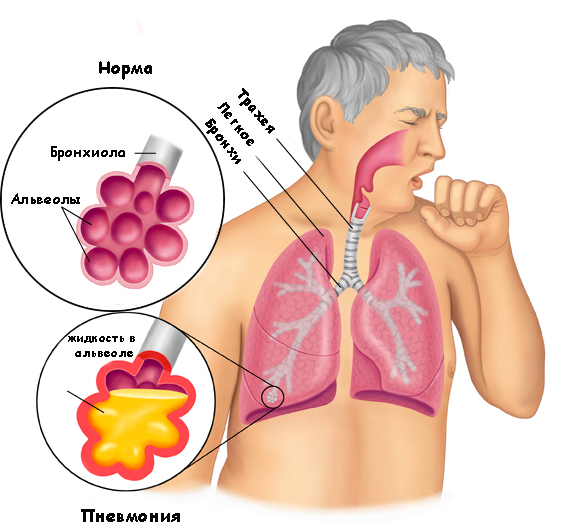
Пневмония или воспаление легких — это инфекционное заболевание легких, поражающее альвеолы (легочную ткань). Болезнь вызывается микроорганизмами: вирусами, бактериями, грибами.
Пневмония. Цифры и факты
- К группе высокого риска развития пневмонии относятся пожилые люди и дети
- Пневмония — основная причина смерти от инфекций у детей младше 5 лет во всем мире.
- Пневмония и грипп вместе оцениваются как восьмая по значимости причина смерти в США.
Как развивается пневмония
Мы окружены микроорганизмами. Они в воздухе, на нашем теле, на продуктах питания и предметах. В обычных условиях, дыхательные пути выступают естественным фильтром, и не пропускают микробы в легкие. Если работа этого фильтра нарушается, микробы попадают в легкие и вызывают их воспаление.
Виды пневмоний
Есть несколько классификаций пневмоний. Например:
Внебольничная пневмония — это обычная пневмония, которой человек заболевает вне стационара.
В отличии от нее внутрибольничной пневмонией заболевают пациенты, которые находятся на стационарном лечении.
По виду инфекционного агента пневмония бывает:
- вирусная
- бактериальная
- грибковая
- микоплазменная
По объему поражения легких:
- долевая/сегментарная
- односторонняя/двусторонняя
Отнесение пневмоний к тому или иному классу позволяет врачам выбрать оптимальную тактику лечения. Например, бактериальную пневмонию принято лечить антибиотиками, а при вирусной — необходимости в антибиотиках нет.
Факторы риска пневмонии
Наиболее подвержены риску люди:
- младше 5 или старше 65 лет
- курящие и/или злоупотребляющие алкоголем
- больные муковисцидозом, хроническим обструктивным заболеванием легких (ХОБЛ), астмой
- имеющие заболевания, снижающие иммунитет (СПИД, ВИЧ, рак)
- принимающие препараты от гастроэзофагеальной рефлюксной болезни ( ГЭРБ)
- недавно перенесшие простуду или грипп
- недавно госпитализированные в отделение интенсивной терапии
- которые подвергались воздействию определенных химических веществ или загрязнителей.
Симптомы пневмонии
Симптомы пневмонии обычно схожи с симптомами простуды или гриппа, затем к этим симптомам присоединяются [очень] высокая температура , озноб и кашель с мокротой.
Общие симптомы пневмонии:
- кашель
- мокрота (может быть разного цвета и консистенции).
- высокая температура, обычно 38 и выше градусов
- учащенное дыхание и одышка
- озноб
- боль в груди, которая обычно усиливается при глубоком вдохе
- учащенное сердцебиение
- слабость, быстрая утомляемость
- потливость
- головная боль
- боль в мышцах
- спутанность сознания или бред, особенно у пожилых людей
- тусклый или пурпурный цвет или цианоз кожных покровов
Симптомы и их выраженность могут варьироваться в зависимости от целого ряда условий. Также могут наблюдаться симптомы, характерные для поражения желудочно-кишечного тракта (тошнота, рвота, диарея).
Диагностика пневмонии
Если в результате опроса и осмотра врач подозревает у пациента пневмонию, то вероятнее всего, он назначит, как минимум, два исследования:
- Общий анализ крови и уровень С-реактивного белка. Это исследование позволяет косвенно отличить вирусную пневмонию от бактериальной.
- Рентгенография грудной клетки. Это обследование обычно позволяет подтвердить или исключить пневмонию.

Другие исследования, который может назначить врач, если первые два не дали достаточно информации для постановки диагноза:
- Компьютерная томография
- Бактериальное исследование мокроты
- Исследование газов крови
- Бронхоскопия
Лечение пневмонии
Перед назначением лечения от пневмонии врач должен ответить на несколько важных вопросов. А именно:
- Вирусная пневмония или бактериальная? От ответа на этот вопрос зависит необходимость назначения антибиотиков. Вирусные пневмонии в назначении антибиотиков не нуждаются.
- Нет ли признаков более редких видов пневмонии, например, грибковой или микоплазменной. В этом случае тактика лечения будет иной.
- Где лечить пневмонию, дома или в больнице? Обычную пневмонию, вирусную или бактериальную, в отсутствии осложнений, можно и нужно лечить дома.
Госпитализация может понадобиться:
- Пациентам старше 65 лет
- Пациентам со сниженной функцией почек
- Пациентам с систолическим артериальным давлением ниже 90 миллиметров ртутного столба (мм рт. ст.) или диастолическим артериальным давлением ниже 60 мм рт. ст.
- Пациентам с признаками дыхательной недостаточности (30 или более вдохов в минуту (для взрослых), участие в дыхании вспомогательных мышц)
- Пациентам с низкой температурой тела
- Пациентам с избыточно учащенным или наоборот редким сердцебиением
Если врач предполагает, что понадобится вспомогательное аппаратное дыхание, то пациент может быть помещен сразу в отделение интенсивной терапии
Дети могут быть госпитализированы, если:
- Они младше 2 месяцев
- У них наблюдается вялость или чрезмерная сонливость
- У них проблемы с дыханием
- У них низкий уровень кислорода в крови
- Они кажутся обезвоженными
Препараты для лечения пневмонии
Антибиотики — основной класс препаратов в лечении бактериальной пневмонии. Начальная антибактериальная терапия назначается эмпирически, то есть сначала пневмонию предлагают лечить одним из наиболее используемых антибиотиков для лечения инфекции дыхательных путей.
Если эмпирически подобранная терапия оказалась неэффективна, может потребоваться бактериальное исследование мокроты с определением чувствительности к антибиотикам. Если лечение проводится в домашних условиях, то предпочтение отдается таблетированным формам антибиотиков.
Если больной находится в стационаре, то внутривенным.
Нестероидные Противовоспалительные Средства (НПВС, НПВП) позволяют контролировать температуру тела и боль.
К препаратам, останавливающим кашель, нужно относиться с осторожностью. Кашель позволяет освободить легкие от мокроты. Мы рекомендуем средства от кашля только в том случае, если кашель особенно мучителен.
Эффект от лечения наступает достаточно быстро. Через 3-5 дней терапии пациент обычно чувствует себя существенно лучше. Если же облегчение не наступает, то необходимо повторное обращение к врачу.
Домашние, народные и прочие средства в лечении пневмонии
Для облегчения состояния следует:
- Больше отдыхать
- употреблять достаточное количество жидкости
- увлажнять воздух
Остальные методы лечения не имеют доказанной эффективности и сомнительны в вопросах безопасности.
Мы уже разбирали различные домашние и народные методы лечения простуды, ознакомиться с ними можно здесь. Выводы, сделанные в этой статье, справедливы и для пневмонии.
Осложнения пневмонии
Основные осложнения пневмонии:
- Бактериемия, сепсис (заражение крови). Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функций одного или нескольких органов.
- Дыхательная недостаточность. Если у вас тяжелая пневмония или у хронические заболевания легких, у вас могут возникнуть проблемы с усвоением необходимого количества кислорода. Вам может потребоваться госпитализация и использование дыхательного аппарата (аппарата искусственной вентиляции легких).
- Плеврит — накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру). Если жидкость заразится, то, возможно, потребуется слить ее через грудную трубку или удалить с помощью операции.
- Абсцесс легкого. Он возникает, если в ткани легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или установка дренажа с длинной трубкой, помещенной в область абсцесса.
Профилактика пневмонии
Чтобы помочь предотвратить пневмонию мы рекомендуем:
- Сделайте прививку. Вакцины доступны для профилактики некоторых видов пневмонии и гриппа. Обсудите со своим врачом необходимость вакцинации.
- Убедитесь, что ваши дети привиты.
- Соблюдайте правила гигиены. Чтобы защитить себя от респираторных инфекций, которые иногда приводят к пневмонии, регулярно мойте руки или используйте дезинфицирующее средство для рук на спиртовой основе.
- Не курите. Курение нарушает естественную защиту легких от респираторных инфекций.
- Высыпайтесь, регулярно занимайтесь спортом и соблюдайте здоровую диету.
Источник
Общество детских инфекционных заболеваний (Pediatric Infectious Diseases Society) и Американское общество инфекционных болезней (Infectious Diseases Society of America) опубликовали в 2011 году гайдлайн, [1] с подробными рекомендациями по лечению внебольничной пневмонии у детей (ВБПД) Наилучшей стратегией антибиотикотерапии ВБПД в амбулаторных условиях — была названа стратегия назначения антибиотиков узкого спектра действия (например, ампициллина или даже пенициллина) в случаях неосложненной внебольничной пневмонии у детей. Однако на момент создания гайдлайна имелось крайне мало научных данных о терапии неосложненных внебольничных пневмониях у детей цефалоспоринами последних поколений (антибиотиками широкого спектра действия), которые чаще всего используются при госпитализации детей с внебольничной пневмонией.
Поэтому было проведено исследование на базе четырех отдельно расположенных детских больниц в Соединенных Штатах Америки. Исследователи оценивали результаты для детей в возрасте от 2 месяцев до 18 лет, которые были госпитализированы в 2010 году с диагнозом внебольничная пневмония. В качестве критериев включения использовались:
- установка диагноза внебольничной пневмонии в первые 48 часов после госпитализации
- наличие лихорадки или воспалительных изменений в общем анализе крови,
- наличие респираторных симптомов,
- рентгенологическое подтверждение пневмонии
Дети с хроническими заболеваниями легких, предрасполагающими к развитию острой или рецидивирующей пневмонии, были исключены из исследования. Пациенты с осложненными случаями пневмонии, например имеющие плевральный выпот или абсцесс легкого, также не включались в исследование.
Первичной конечной точкой исследования была продолжительность пребывания пациента в стационаре, выраженная в часах, а также частота повторного обращения к врачу в течение 7 дней после выписки. Помимо этого исследователи также оценивали продолжительность лихорадки, и сроки использования кислорода. Они отнесли к антибиотикам «узкого спектра действия» стартовую терапию ампициллином, или пенициллином, или амоксициллином с клавулоновой кислотой. Случаи, когда лечение начиналось с макролида (например, из-за аллергии на пенициллины) — также отнесли в группу лечения антибиотиками узкого спектра.
Результаты проведенного исследования
В итоге были получены данные о 492 случаях внебольничной пневмонии у детей, 42% из которых были в возрасте от 2 месяцев до 2 лет; 56% случаев приходились на возраст от 2 до 12 лет, и лишь 2% детей были в возрасте старше 12 лет. При поступлении в стационар, у 45% детей отмечалась высокая температура, 22% имели тахипноэ, 36% имели воспалительные изменения в общем анализе крови, и 26% имели бронхиолит.
Несмотря на то, что назначения антибиотиков не были случайными (как положено в «идеальном» исследовании), остальные показатели групп были максимально одинаковыми. Тем не менее, дети, которые получали лечение антибиотиками широкого спектра действия, чаще всего были из тех, кто уже получил терапию антибиотиком узкого спектра еще до поступления в стационар (более 50%). По результатам исследования дети, которые получали антибиотики узкого спектра, поправлялись так же эффективно, как и те, кто получал антибиотики широкого спектра действия. Продолжительность их пребывания в стационаре была короче в среднем почти на 10 часов (43 часа против 52,3 часа). Продолжительность дополнительного использования кислорода была ниже в группе антибиотиков широкого спектра равно как и длительность лихорадки, однако эти различия не достигли статистической значимости. Частота повторного обращения к врачу после выписки — не отличалась между 2 группами.
Авторы исследования пришли к выводу, что терапия внебольничной пневмонии у детей антибиотиками узкого спектра действия — не уступает терапии антибиотиками широкого спектра действия. Они отмечают, что по их результатам, только 33% детей получали антибиотики узкого спектра действия, и предполагают, что такое положение вещей является неверным, и терапия антибиотиками широкого спектра действия могла бы назначаться реже.
Точка зрения
Авторы правы в том, что данное исследование является уникальным; эта уникальность заключается в сравнении 2 групп детей с внебольничной пневмонией, которые получают очень разные схемы антибиотиков. Эти данные подтверждают рекомендации гайдлайна 2011 года, призывающие чаще использовать антибиотики узкого спектра действия при лечении внебольничной пневмонии у детей. Однако, мы полагаем, что многие врачи все равно желали бы увидеть данные рандомизированных клинических исследований, чтобы окончательно убедиться в этих фактах. Авторы признают, что существует очень много неучтенных факторов, которые лежали в основе назначения стартового антибиотика при поступлении в стационар, и поэтому критерии распределения по группам могут быть неточными.
Тем не менее, это исследование еще раз убеждает нас в том, что внебольничные пневмонии поддаются лечению антибиотиками узкого спектра действия. Секрет успеха этого подхода — кроется в тщательной диагностике, потому что если у ребенка имеются хронические заболевания или иные предпосылки, увеличивающие риск развития пневмонии, то таким детям все же показаны антибиотики широкого спектра действия.
Источник


