Лечение пролежней у пожилого человека

У человека, который долгое время находится в лежачем состоянии, могут развиться пролежни. Чем старше пациент, тем выше риск появления у него пролежней. Их развитие можно предупредить, а в случае возникновения – лечить.
Пролежни: что это?
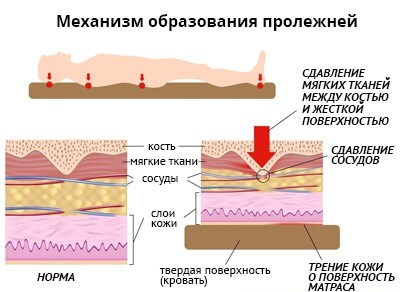
Пролежни – это дистрофические кожные изменения кожи. Пролежни у пожилых людей возникают там, где кожа находится под постоянным давлением у неподвижных пациентов. Начиная с верхних слоев, они постепенно прорастают вглубь и могут захватить кости, суставы и внутренние органы.
Причины появления пролежней:
- Трофические изменения, связанные с основной болезнью или возрастными переменами. Например, это могут быть проблемы с кровообращением или жизнедеятельностью клеток;
- Длительное давление на мягкую ткань;
- Возрастные изменения в организме или болезни;
- Общая слабость организма.
В группе риска – пожилые люди, находящиеся в неподвижном состоянии из-за болезней и тяжелых травм. Ухудшить ситуацию могут сырость от пота и испражнений, лишний вес, нездоровое питание. Таким людям более качественный уход могут оказать в пансионате для пожилых людей в Ленинградской области.
Виды пролежней
Экзогенные пролежни
Возникают по причине сильного и регулярного давления на мягкую ткань. Сопутствующие факторы помогают развитию травмы.
- Наружные экзогенные пролежни появляются на локтях, бедрах, пятках. Причина их развития – сдавливание тканей между костью и матрасом, повязкой и т. д.
- Внутренние экзогенные пролежни появляются из-за долгих контактов кожи с протезом, катетером, дренажной трубкой и т. д.
Эндогенные пролежни
Их вызывают ослабление и истощение больного. Даже небольшое давление способно вызвать трофические изменения тканей. Эндогенные пролежни могут возникать при травмах, сахарном диабете, поражениях нервной системы.
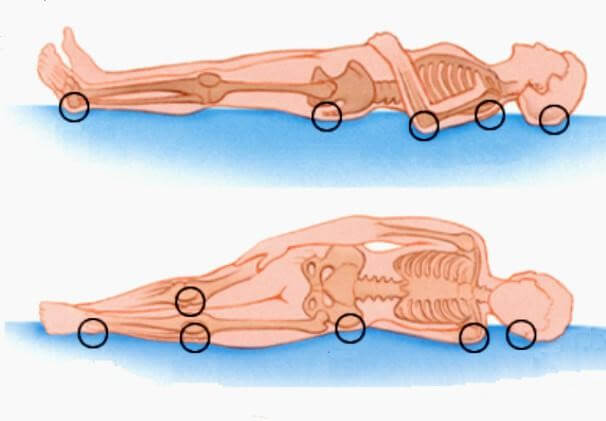
Если человек длительное время находится в лежачем состоянии, необходимо регулярно проверять его кожу. Особенно следует обратить внимание на следующие области:
- скулы,
- затылок,
- локти,
- межлопаточные позвонки и лопатки,
- реберные дуги,
- крестцово-копчиковую область,
- подвздошную кость,
- большеберцовую кость,
- колени,
- пятки.
Симптоматика
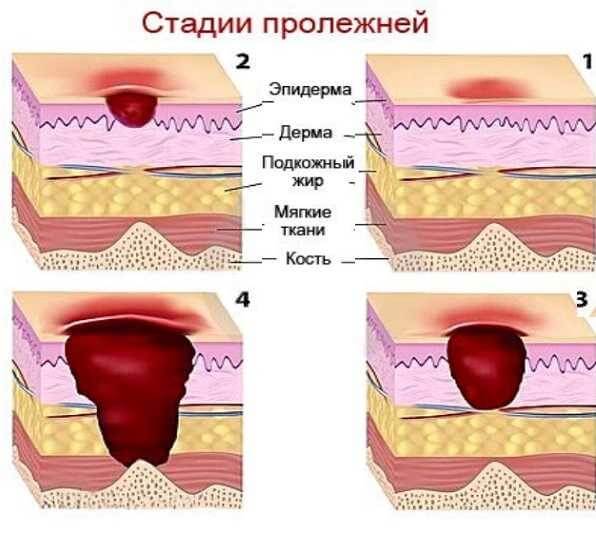
Симптомы зависят от стадии болезни.
- Первая стадия: раздражение, покраснение и посинение кожи, ее похолодание и отечность. Когда исчезает сдавливание, кровообращение восстанавливается, атрофия предотвращается.
- Вторая стадия – это окончание первой. Образуются волдыри, эпидермис отслаивается, возникают неглубокие раны.
На первых двух стадиях можно предотвратить развитие болезни и вылечить пролежни благодаря процедурам и качественному уходу.
- Третья стадия: разрушение кожи, появление воспалений, проникающих в дерму, сухожилия и мышцы. Раны воспаляются и гноятся.
- Четвертая стадия: некроз переходит в кости, в ранах появляются полости. Инфекция развивается, рана гноится, кровь заражается.
Последствия и осложнения
Неграмотное лечение и плохой уход могут привести к следующим последствиям:
- Гнойному артриту,
- Флегмоне,
- Раневому миазу,
- Сепсису,
- Гангрене,
- Проблемам с кровообращением,
- Остеомиелиту,
- Аррозивному кровотечению,
- Раку кожи.
Пролежни развиваются быстро, от нескольких часов. Незамедлительное лечение пролежней нужно начинать при появлении первых симптомов.
Так как пролежни появляются из-за основного заболевания, люди не всегда ощущают боль от пролежней. Чаще они жалуются на онемение и болезненность. Кожу нужно регулярно осматривать и при первых симптомах сразу же начинать лечение.
Перечисленные последствия – крайние случаи, но они могут возникнуть, если не заниматься лечением болезни.
Лечение пролежней у пожилых людей
Общие принципы лечения
- Процедуры по обезболиванию
- Уменьшение давления на мягкие ткани
- Проведение гигиены
- Использование лечебных средств
- Применение повязок
В лечении пролежней важно применять все общие процедуры деликатно, с учётом особенностей конкретного больного. Уход может быть более эффективным в пансионате для лежачих пожилых людей.
Как избавиться от боли?
Пролежни вызывают болезненные ощущения, которые могут длиться долго. Для обезболивания предпринимают следующие меры:
- Регулярные перемены в местоположении пациента;
- Подбор самого подходящего положения для опоры;
- Бережную гигиену;
- Наложение повязок, которые уменьшают боль;
- Обезболивание с помощью медикаментов.
Выбор правильного положения для пожилого больного помогает остановить патологию и сделать лечение пролежней эффективным.
Запрещено:
- Укладывать пациента на пролежни.
- Опираться на те части, где нарушается целостность кожи.
- Оставлять пациента на мокрой простыне, в мокрой одежде, подкладках, на судне дольше положенного.
- Применять согревающие приборы на пролежнях или рядом с ними. Они будут ускорять развитие трофического процесса.
Если человек способен переворачиваться сам, нужно способствовать его двигательной активности: менять позы, двигать частями тела. Если больной не в состоянии двигаться сам, его надо как можно чаще переворачивать.

Общая схема лечения при пролежнях
- Очищение и обрабатывание ран. Вначале можно пользоваться камфорным спиртом. На поздней стадии пролежни очищают от гноя. Применяют Хлоргексидин или средства для очищения: мази, пластыри, салфетки. Не рекомендуется пользоваться йодом, зеленкой, перекисью водорода: эти средства вызывают ожог и ухудшают лечение.
- Заполнение пролежней антибактериальными средствами или лечебным покрытием, которые будут снижать воспаление. Можно применять антибактериальные пластыри, которые будут поддерживать нормальную влажность и оберегать кожу от внешнего влияния.
- Накладывание антисептических повязок.
Теперь рассмотрим частности лечения пролежней.
В начале заболевания необходимо обеспечить качественную профилактику развития трофического процесса.
- Оценить состояние здоровья, исключить риски прогрессирования болезни.
- Лечить все болезни, которые сопутствуют развитию пролежней.
- Делать дезинтоксикацию организма. Для этого могут применяться гемодез, переливание крови, реополиглюкин.
- Не позволять давить на больные места. Через каждые пару часов больного переворачивают для смены поз.
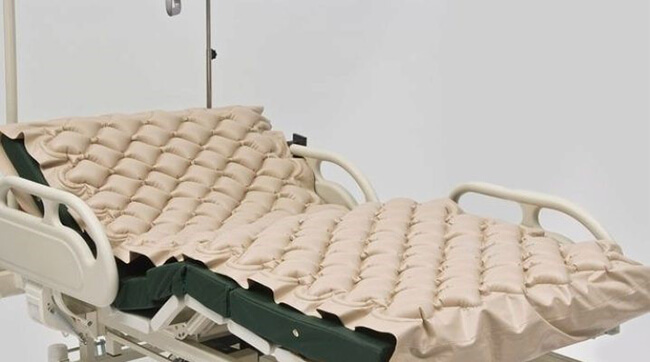
- Уменьшать давление на пролежни. Используют противопролежневую кровать, шины, особые подушки и матрацы, систему с давлением и вибрацией, которые можно регулировать.
- Пользоваться иммуностимулирующими терапевтическими средствами: витаминами, иммуностимуляторами, иммуномодуляторами.
Лечение пролежней I и II степени
Местное лечение используют для участков, где формируются пролежни:
- Проводить гигиену кожи с применением физиораствора или препаратов без ионообменных свойств, например, камфорного спирта.
- Просушивать и обрабатывать кожу средствами, которые улучшают местное кровообращение. Это могут быть Солкосерил или Актовегин.
- Использовать Ксероформ в качестве присыпки для обрабатывания пролежней.
- Применять полиуретановые повязки. Данный перевязочный материал выглядит как клейкая прозрачная пленка. Она бережет от бактерий, позволяет лишней влаге испаряться, дает доступ кислороду и помогает контролировать состояние кожи. Наклеивать ее надо аккуратно, избегая натяжений, потому что могут возникнуть складки, ухудшающие состояние больного.
- Показано обмывание прохладной водой. Сосуды будут сокращаться и расширяться, что приведет к улучшению тока крови и питанию тканей.
Вторая стадия – промежуточная. На ней проводят минимальную хирургию и пользуются процедурами, которые приостановят трофические процессы и будут способствовать регенерации кожи.
Сюда входят:
- Гигиена ран вместе с удалением мертвой кожи. Мертвый эпителий обрезают ножницами, кожу моют пероксидом водорода или физиораствором.
- Наблюдение за развитием пролежней.
- Антибактериальные средства применяют при прогрессе пролежней и в начале воспалений.
- Накладывание повязок на места без эпидермиса. Подбор повязки зависит от ситуации больного. Это могут быть клейкие пленочные, гидрогелевые, гидроколлоидные, полупроницаемые на гидрополимере, губчатые повязки.
Лечение пролежней III и IV степени
Третья стадия охарактеризована некрозом в жировой клетчатке и дерме. Для лечения раны очищают от некрозов и гноя с помощью хирургии. Затем проводят абсорбцию ран с профилактикой высыхания.
На третьей стадии патология переходит на соседний кожный участок с нездоровым кровоснабжением. Не стоит ждать отторжения больных тканей. Вскрывать гнойные участки нужно до возникновения кровотечения в капиллярах. После некрэктомии проводят санацию язв с применением антибиотиков и антисептиков.
Для лечения III и IV стадии используют препараты следующих групп: средства с некролитическим действием, стимуляторы репарации тканей, лекарства, улучшающие микроциркуляцию, противовоспалительные средства.
Народные способы лечения
Их используют в совокупности с традиционными средствами по разрешению лечащего врача. Народные средства в лечении пролежней помогут прочищать раны и создавать новые ткани. Перед применением обязательно нужно консультироваться у доктора, так как растительные средства могут вызывать аллергические и гиперчувствительные реакции у больного. Запрещено применение средств с дубильными веществами.
- Разрезать пополам несколько листьев каланхоэ, приложить их к больным участкам и прикрепить на ночь повязками.
- На места, где образуются пролежни, прикладывать примочки из мелко порезанного картофеля, перемешанного с медом (пропорции 1:1). Присыпкой может быть картофельный крахмал.
- Одну ст. л. цветков календулы перемешать с 50 г. вазелина. Пользоваться этой мазью, как лечебной. Применять дважды в день.
- Перемешать сок алоэ, чистотела и немного меда (2:2:1), наносить на пролежни 2 раза в день.
- Полезны компрессы на основе рыбьего жира. Их наносят на салфетки и их оставляют на всю ночь.
Профилактика пролежней
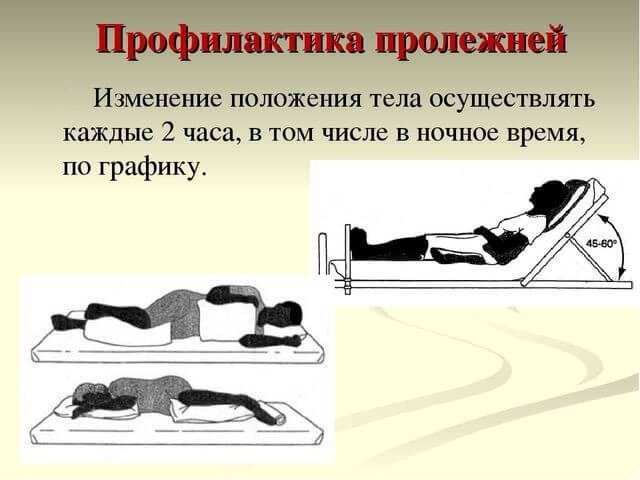
Нужно учитывать факторы риска, которые провоцируют болезнь. К ним относятся:
- Грязная кожа, неудобное постельное белье;
- Ожирение, сильное потоотделение;
- Недержание мочи и кала,
- Нездоровое питание;
- Аллергия на средства гигиены;
- Болезнь Паркинсона;
- Болезни сердечно-сосудистой системы, спинного и головного мозга;
- Вредные привычки;
- Травмы, переломы, неподвижные конечности;
- Регулярное давление, высокая влажность, трение мягких тканей о постельное;
- Гипотония;
- Диабет;
- Анемия;
- Злокачественные опухоли;
- Отечность и сухая кожа.
Профилактику пролежней проводят с самого первого дня. Она включает такие мероприятия:
- Тщательный и качественный уход за кожными покровами: очищение, просушивание и обеззараживание;
- Регулярная перемена постельного. Важно следить, чтобы оно было ровным, без каких-либо складок;
- Применение противопролежневого матраса, кругов и прокладок;
- Перемена поз пациента каждые два часа;
- Правильное питание;
- Работа с мышцами: массаж, применение электрического белья.
Важно знать:
- Кожа всегда должна оставаться чистой, не пересушенной и не влажной. Для гигиены нужно применять натуральное мыло и губку. Антибактериальные средства убивают как вредные, так и полезные бактерии. Кожу надо аккуратно протирать очищающим средством, промокать полотенцем. С кожей нельзя обращаться грубо.
- Для пересушенной кожи следует пользоваться увлажняющими средствами, не вызывающими аллергии у больного.
- Для потеющей и влажной кожи в умеренном количестве можно применять тальк, мази или присыпки, которые подсушат кожу.
- Для жирной кожи применяют спиртосодержащие средства.
- При покраснениях массаж делают вокруг покрасневшей кожи, не касаясь самих больных участков.
- При недержании мочи чаще меняют памперсы и проводят гигиену области промежности. При сильном потоотделении пот вытирают уксусным раствором (1 ст. л. на 250 мл. воды).
Качественная профилактика и комплексное лечение помогут очистить раны и остановить развитие трофических язв. Чем ранее будут выявлены первые признаки и начнется лечение пролежней, тем лучше.
Видео: Уход при пролежнях
Источник
Длительное пребывание в неподвижном состоянии, серьезные заболевания или травмы, приковывающие человека к постели, часто становятся причиной пролежней. Чем старше возраст пациента, тем больше вероятность их возникновения. К сожалению, пролежни у пожилых людей могут постепенно стать самостоятельной серьезной проблемой, поэтому нельзя допускать их появления и развития. Основная часть забот о пожилом человеке, как правило, ложится на плечи родственников, которые не всегда знают, как ухаживать и лечить обездвиженного пациента.
Чем раньше будет уделено внимание профилактике пролежней, тем легче перенесет человек свое состояние и меньше страданий его ждет.
Особенности и причины заболевания
Пролежни – это изменения тканей организма, возникающие у слабых и неподвижных пациентов на местах, которые подвергаются постоянному давлению. Эти изменения имеют язвенно-некротический, дистрофический характер – начинаясь с кожи, они постепенно охватывают глубинные слои, распространяясь на внутренние ткани, органы, суставы и кости.
В медицине выделяют экзогенные и эндогенные пролежни.
Экзогенные – образуются из-за постоянного и сильного давления на мягкие ткани. Остальные причины только сопутствуют распространению травмы. Здесь различают:
-
 наружное нарушение тканей – при отсутствии в них мышц – на бедренных буграх, локтях, пяточной кости и др. Основным фактором является сдавливание ткани между костью и внешним предметом – повязкой, гипсом, матрасом и т.п.;
наружное нарушение тканей – при отсутствии в них мышц – на бедренных буграх, локтях, пяточной кости и др. Основным фактором является сдавливание ткани между костью и внешним предметом – повязкой, гипсом, матрасом и т.п.; - внутренние экзогенные образования образуются вследствие длительного контакта тканей с катетером, тампоном, протезом или дренажной трубкой.
-
- Эндогенные – связаны с сильным ослаблением организма, истощением больного и снижением трофики тканей. При этом даже незначительное давление приводит к некротическим процессам. Такие нарушения свойственны при сахарном диабете, наличии травм, влияющих на нормальную трофику тканей – поражениями спинного и головного мозга, крупных нервных стволов.
Пролежни образуются при любом неподвижном состоянии. При отсутствии возможности движения некоторые области тела требуют постоянного контроля и усиленного ухода. Наиболее подвержены их возникновению:
- зона затылка;
- скулы;
-
 локти;
локти; - зона лопаток и межлопаточные позвонки;
- края реберных дуг;
- крестцово-копчиковая зона;
- верхняя часть подвздошной кости;
- колени;
- кожа над большеберцовой костью;
- кожа пяточного бугра.
Основные причины возникновения пролежней состоят в следующих состояниях:
- серьезные трофические изменения в организме (нарушение кровообращения, нормального существования клеток и др.), которые возникают вследствие основного заболевания или возрастных изменений;
- длительное сдавливание мягких тканей;
- общее ослабление организма.
 Приведенные факторы дополняют друг друга. В группе риска оказываются люди, находящиеся в неподвижном состоянии после травмы, вследствие тяжелой болезни. Как правило, усугубляют ситуацию большой вес пациента, сырость от испражнений или пота, неправильное питание. Эти факторы также существенно влияют на общее самочувствие больного.
Приведенные факторы дополняют друг друга. В группе риска оказываются люди, находящиеся в неподвижном состоянии после травмы, вследствие тяжелой болезни. Как правило, усугубляют ситуацию большой вес пациента, сырость от испражнений или пота, неправильное питание. Эти факторы также существенно влияют на общее самочувствие больного.
к содержанию ↑
Симптомы и последствия
Проявления пролежней зависят от основного заболевания, которое спровоцировало неподвижность больного, а также от стадии поражения кожных покровов. В развитии заболевания различают четыре стадии:
- На первой стадии отдельные участки кожи раздражены, приобретают красный оттенок, который не исчезает после снятия давления. В некоторых случаях кожа синеет, отекает, становится холодной. При устранении сдавливания, кровообращение на таких участках способно восстановиться и предотвратить дальнейшую атрофию.
2 стадия, часто определяемая как окончание первой.
 Происходит нарушение кожных покровов – образуются волдыри с водянистой жидкостью, начинается отслоение эпидермиса, образование неглубоких ран.
Происходит нарушение кожных покровов – образуются волдыри с водянистой жидкостью, начинается отслоение эпидермиса, образование неглубоких ран.- Первые две стадии являются обратимыми при регулярном правильном уходе и лечении за пожилым человеком.
- 3 стадия связана с разрушением кожных покровов, образованием достаточно глубоких воспаленных ран, затрагивающих глубокие слои дермы, сухожилия, мышцы. В большинстве случаев такие раны гноятся, начинается активный воспалительный процесс из-за местного развития патогенных бактерий.
- 4 стадия. Некротический процесс захватывает кость, в ране образуются глубокие полости, продолжается развитие инфекции, гнойный процесс, велика вероятность заражения крови.
В силу характера основного заболевания пожилые люди не всегда чувствуют боль, отмечая лишь местную болезненность и онемение отдельных участков тела.
При этом скорость распространения и углубления пролежней достаточно стремительна – от нескольких часов, т.е. меры по их предотвращению должны начинаться независимо от наличия жалоб.
Прогнозы лечения определяются такими факторами как:
- общее состояние пожилого пациента и его моральный настрой;
- характер и тщательность мероприятий по уходу;
- использование современных противопролежневых препаратов и приспособлений;
- лечения основной болезни и непосредственно пролежней;
- характера и степени глубины пролежней.
Прогнозы также отличаются от формы пролежней:
- В некоторых случаях возможно развитие сухой формы пролежней, которая характеризуется высыханием ткани с последующим ее отторжением и образованием рубца. Такая форма является наиболее благоприятной для пациента и проходит практически безболезненно.
 Влажные пролежни вызывают дополнительные жалобы пожилых пациентов, они тяжело поддаются лечению и требуют систематического ухода, чтобы избежать воспалительного процесса и углубления ран.
Влажные пролежни вызывают дополнительные жалобы пожилых пациентов, они тяжело поддаются лечению и требуют систематического ухода, чтобы избежать воспалительного процесса и углубления ран.На третьей и четвертой стадии пролежни могут стать причиной лихорадочных состояний, повышения артериального давления, изменения функциональных способностей печени и почек. Влажная гангрена, развивающаяся в этом случае, становится причиной летального исхода.
При внешних экзогенных пролежнях возможно восстановление сдавленного места при его освобождении от постоянного давления. Опасность представляют внутренние пролежни, образованные протезами или катетерами.
Эндогенные поражения, встречающиеся у пожилых людей, более сложны; они требуют специального комплексного подхода, направленного на борьбу с основным заболеванием.
к содержанию ↑
Предупредительные меры
Предотвращение развития пролежней является одной из основных мер при лечении пациентов в неподвижном состоянии. Это требует определенного терпения и достаточной физической подготовки того, кто ухаживает за больным.
Сохранение целостности кожного покрова для пожилого пациента является залогом максимального продления жизни, а также шансом восстановиться после тяжелой травмы или болезни.
Ведущие меры профилактики:
-
 Неправильно наложенные аппараты или повязки могут провоцировать пролежни. Исправлять их положение нужно сразу, как только замечено ощущение дискомфорта и онемения. Это же относится к приспособлениям, находящимся в мягких тканях.
Неправильно наложенные аппараты или повязки могут провоцировать пролежни. Исправлять их положение нужно сразу, как только замечено ощущение дискомфорта и онемения. Это же относится к приспособлениям, находящимся в мягких тканях. - Для неподвижно лежащих пациентов должна применяться специальная кровать (с укладываемым на нее щитом, с поворотным механизмом) или противопролежневый матрац. Принимаются меры для снятия напряжения с крестцово-копчиковой зоны. Чтобы избежать онемения и некроза тканей, пациент переворачивается до 10 раз в сутки. Резиновые и гелевые круги, подушки должны стать обязательными помощниками в уходе за лежачим больным.
- Постельное белье и одежда пожилого пациента не должна иметь складок, швов или каких-либо элементов, оказывающих трение или неудобство.
- Забота о чистоте и сухости кожных покровов. Лежачий больной требует постоянной гигиены тела, особенно участков, на которые оказывается повышенное давление. Гигиенические процедуры совершаются не реже одного-двух раз в день с помощью специальных моющих средств (мыла, влажных салфеток и др.), особое внимание уделяется местам, подверженным скоплению влаги – промежности, области копчика, подмышечным впадинам. Обработка кожи осуществляется осторожно, без оказания дополнительного давления.
- Раздражение, опрелости, ссадины и ранки необходимо своевременно и тщательно обрабатывать специальными антибактериальными присыпками и нежирными заживляющими кремами. Сдавленные участки с начавшимся покраснением можно нормализовать физиотерапией (при возможности).
- Использование подгузников и специальных впитывающих пеленок позволит сохранить целостность кожных покровов при неподвижном положении.
-
 Тщательное и постоянное лечение пожилого пациента от основного заболевания или травмы.
Тщательное и постоянное лечение пожилого пациента от основного заболевания или травмы. - Полноценное питание, исключающее жирные, острые, сладкие, соленые блюда и богатое белковой пищей. Белки наиболее способствуют клеточному росту и развитию, в том числе, на кожных покровах. Лишний вес только усугубляет развитие патологических процессов.
к содержанию ↑
Лечебные мероприятия
Несмотря на местный характер пролежней, их лечение у пожилых людей часто требует комплексного подхода. Сюда входят:
-
 процедуры по снятию боли;
процедуры по снятию боли; - манипуляции по снижению давления на мягкие ткани;
- проведение гигиенических процедур;
- использование лечебных средств;
- наложение повязок.
Все они осуществляются по принципу «не навредить», т.е. должны проводиться максимально деликатно, учитывая индивидуальные особенности пожилого пациента.
к содержанию ↑
Как снять боль?
Пролежни часто вызывают крайне болезненные ощущения, которые продолжаются довольно длительное время. Особенно это характерно для пожилых людей, у которых процессы регенерации тканей существенно замедленны. Обезболивание должно включать:
- своевременную смену положения пожилого пациента;
-
 выбор оптимального опорного положения;
выбор оптимального опорного положения; - максимально бережное проведение гигиенических процедур;
- наложение влажных и закрытых повязок, снижающих боль (предпочтение отдается современным материалам, не присыхающим к ране как марлевые повязки);
- при необходимости общее обезболивание с помощью медикаментов.
Выбор положения для пожилого пациента позволяет приостановить патологические процессы и сделать лечение более эффективным. При этом запрещается:
- укладывать пациента на пролежни;
- делать опорными те части тела, где присутствуют покраснения или другие нарушения кожных покровов;
- оставлять пациента на судне дольше положенного времени, а также в мокрых простынях, одежде, тканевых подкладках;
- использовать согревающие приборы (грелки и пр.), работающие вблизи или на пролежнях – они ускоряют развитие некроза тканей.
При смене положения необходимо влиять на двигательную активность пожилого человека: стимулировать его к изменению позы, побуждать к новым возможностям тела.
При невозможности этого пожилого пациента нужно как можно чаще переворачивать, не давая образоваться пролежням.
к содержанию ↑
Местная лекарственная терапия
Средства для лечения пролежней сегодня значительно обогатились инновационными разработками.
Сюда относятся препараты на основе коллоидного серебра, прополиса и других компонентов.
 Среди них можно назвать
Среди них можно назвать
- Мультиферм;
- Аргогель;
- Солкосерил;
- Альгофин;
- Метилурацил и др.
Местное лечение осуществляется регулярно, несколько раз в день по одинаковой схеме:
- Очищение и обработка раны. На начальных стадиях может использоваться камфорный спирт, на более поздних необходимо очищение раны от гноя и продуктов деятельности бактерий. С этой целью применяются раствор Хлоргексидина или специальные очищающие средства (салфетки, мази, очищающие пластыри) для пролежней. Зеленка, Перекись водорода, йод могут вызвать ожог и лишь усугубить течение болезни.
- Заполнение пролежня антибактериальной мазью, снижающей воспалительные процессы или специальным лечебным покрытием. В некоторых случаях возможно применение антибактериальных пластырей, поддерживающих достаточную влажность и защиту раны от внешних воздействий.
- Наложение антисептической повязки.



При тенденции к заживлению пролежня схема лечения не изменяется, но вместо антибактериальных препаратов используются средства для заживления, которые надежно и безболезненно крепятся и позволяют не повредить образовавшуюся кожную ткань.
Глубокие пролежни требуют усиленного лечения и обязательной консультации хирурга. Хирургическое вмешательство, часто проводимое в таких случаях в европейских странах, в нашей стране встречается достаточно редко и почти не используется применительно к пожилым людям.
Это лишний раз доказывает, что своевременный противопролежневый уход должен осуществляться своевременно и тщательно, чтобы избежать дополнительных страданий больного.
к содержанию ↑
Применение народных средств
Народные средства могут стать помощниками в лечении пролежней у пожилых людей.
 Их можно условно разделить на:
Их можно условно разделить на:
- Средства-антисептики.
- Средства, заживляющие раны.
Наиболее известен рецепт содового компресса-антисептика: чайная ложка соды разводится в стакане кипятка. Раствор выливается на льняное полотенце, которое после приобретения комнатной температуры прикладывается к ране. Компресс вытягивает гной и должен накладываться несколько раз заново до полного очищения воспаленного участка.
Календула, кора дуба, подорожник часто используются в рецептах народных мазей для заживления пролежней. Так, измельченные сухие цветы календулы смешиваются с вазелином в пропорции 1:5 и могут использоваться на начальных стадиях развития кожных язв.
Подорожник разминается вместе с медом в пропорции 1:1, намазывается на пораженные участки кожи. Кора дуба кипятится, смешивается со сливочным маслом и почками черного тополя в пропорции (2:7:1) настаивается до 10-12 часов, после чего наносится на пролежни.
 Все средства народной медицины должны готовиться в стерильных условиях, а отдельные компоненты быть экологически чистыми, чтобы не создавать дополнительный источник инфекции. При глубоких поражениях кожи народные средства лучше заменить проверенным готовым лекарством – это позволит избежать дополнительных сложностей в борьбе со старческими пролежнями.
Все средства народной медицины должны готовиться в стерильных условиях, а отдельные компоненты быть экологически чистыми, чтобы не создавать дополнительный источник инфекции. При глубоких поражениях кожи народные средства лучше заменить проверенным готовым лекарством – это позволит избежать дополнительных сложностей в борьбе со старческими пролежнями.
Профилактика пролежней должна осуществляться с первых же дней, после возникновения неподвижного состояния у пожилого человека. Основная болезнь или травма, приковывающая к постели или инвалидному креслу приносит множество мучений и пролежни могут только усугубить их.
Своевременный, грамотный и внимательный подход позволит избежать этого неприятного явления, даст дополнительные шансы на выздоровление и продление жизни.

Об авторе
Редактор проекта DoloyPsoriaz.ru
Полезная статья?
Загрузка…
Источник
