Лечение трофических язв нижних конечностей и пролежней


Трофические язвы – это длительно незаживающие открытые раны, которые могут появляться без участия травмирующего агента. Механизм их возникновения – отсутствие должного кровообращения, нарушение микроциркуляции крови в тканях. Как результат – некротическое отторжение тканей. В этот процесс обычно вовлекаются ткани нижних конечностей. Первое отличие трофической язвы от пролежня – локализация. Вторые появляются на лопатках, затылке, крестце и пятках длительно лежащего человека.
К категории трофических язв относят раны, которые не заживают в течение 4-6 недель. Если затягивать с лечением, то рана углубляется, и в патологический процесс оказывается втянутой не только кожа, но и низлежащие ткани (подкожная клетчатка, мышцы). Лечение занимает длительное время и направлено оно, прежде всего, на устранение первопричины появления повреждения на коже. Когда трофическая язва заживает, на коже остается глубокий рубец.
Причины появления трофических язв
Существует множество факторов, действие которых создает оптимальные условия для появления трофических язв. Среди них основную позицию занимают болезни сердечнососудистой системы, но также большую роль в патогенезе играют нарушение обмена веществ и некоторые инфекции. Тогда как причина появления пролежней всего одна – длительное отсутствие движения и лежание в одной позе. Это стоит помнить, в диагностировании трофической язвы и пролежня.

Основные причины появления трофических язв:
- варикозное расширение вен;
- закупорка вен тромбами;
- атеросклероз;
- сахарный диабет;
- васкулит, тромбофлебит – воспаление стенки сосуда;
- сердечная недостаточность;
- генерализованная бактериальная инфекция – туберкулез, сифилис;
- паразитарные заболевания – онхоцеркоз, лейшманиоз;
- рак кожи;
- лучевая болезнь.

Согласно статистике более половины трофических язв приходится на варикозное расширение вен нижних конечностей. Все заболевания сердечнососудистой системы, как и варикоз, приводят к тому, что ткани ступней и голеней недополучают кислорода и питательных веществ. Если первоначальную болезнь не лечить, то клетки, которым не хватает нутриентов, массово отмирают, а на их месте образовывается дефект. В этом и заключается еще одно их отличие от пролежней. Трофическая язва появляется не в месте сдавливания тканей, а в наиболее низко расположенном участке тела, где затрудняется отток крови.
 При сахарном диабете из-за постоянно повышенного уровня глюкозы в крови происходит гликозилирование белков стенки сосудов – присоединение свободной глюкозы к коллагену и эластину. Это приводит к снижению проницаемости стенки сосуда, жидкость перестает двигаться из крови в межклеточное пространство и обратно, снова нарушается питание тканей.
При сахарном диабете из-за постоянно повышенного уровня глюкозы в крови происходит гликозилирование белков стенки сосудов – присоединение свободной глюкозы к коллагену и эластину. Это приводит к снижению проницаемости стенки сосуда, жидкость перестает двигаться из крови в межклеточное пространство и обратно, снова нарушается питание тканей.
Важно! Диабетикам стоит быть особенно внимательным к таким ранам, так как при диабете процесс естественного заживления сильно замедлен. Трофическая язва с легкостью может перейти в гангрену, после чего спасти конечность уже не получится.
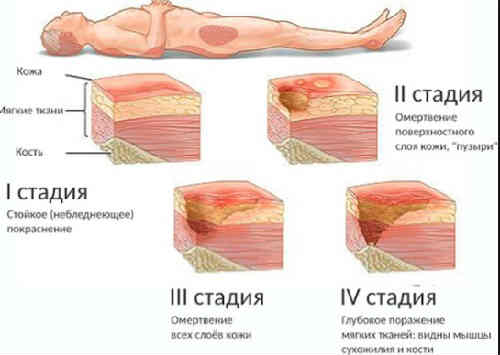
Стадии язвенного процесса
Во время своего развития язва проходит 4 стадии, суть которых не отличается от стадий развития обычной раны и пролежня. Трофическая язва развивается месяцами и заживает еще дольше, в отличие от других дефектов кожи.
Последовательность развития:
- Некроз и экссудация. Вначале кожа бледнеет из-за нарушения притока крови. Далее в этом участке формируются зоны некроза, которые со временем углубляются. Ткани вокруг отекают, воспаляются.
- Формирование грануляционной ткани (основы будущего рубца). Это происходит после очищения раны от отмерших тканей. Обычно организм сам с этим справляется, но с трофической язвой этот процесс затягивается на месяцы, а иногда – годы.
- Затягивание раны. Язва полностью заполняется грануляциями.
- Формирование рубца.
Основные отличия простой раны от трофической язвы приведены в таблице.
Трофическая язва | Рана |
Заживает дольше 6 недель | Заживает меньше 6 недель |
Тенденция к заживлению не наблюдается | Заживление происходит самостоятельно, согласно стадиям |
Мало грануляционной ткани, она вялая, темного цвета | Грануляционной ткани много, цвет красно-розовый |
Появляется среди измененных, атрофированных тканей | Окружающие ткани не изменены |
Обильно выделяется экссудат, язва покрыта пленкой фибрина | Экссудат выделяется только в первые дни заживления, отсутствует фибрин и некротические ткани |
Присутствует посторонняя микрофлора | Наличие микрофлоры не характерно |
Симптоматика трофических язв
В зависимости от причин возникновения трофические язвы проявляют себя разными симптомами. Общий признак виден невооруженным глазом – дефект кожи, который не заживает месяц и более.
Признаки язв венозного происхождения
Будучи внимательным к своему здоровью, человек может заранее предвидеть развитие таких ран по следующим признакам:
- сильно отекают ноги;
- появляется чувство зуда и жжения в ногах;
- учащаются судороги (особенно в ночное время суток);
- участок кожи, где нарушено питание, становится более темным из-за накопления пигмента меланина, со временем это темное пятно растет;
- появляется боль при нажатии на пораженный участок;
- в центре гиперпигментированной зоны появляется белое пятно – некротизованный эпидермис.
Важно! Обратившись за помощью к сосудистому хирургу или флебологу на начальных этапах, можно уберечь себя от развития трофических язв, но с появлением некроза, лечение придется направить не только на вены, но и на образовавшуюся рану.
На дальнейших этапах некроз распространяется вглубь кожи и мягких тканей. Этот процесс может затронуть даже кость. Сама рана и ткани вокруг становятся болезненными на ощупь. Из нее выделяется экссудат – прозрачный, с примесью крови или гнойный. Неприятный запах от язвы свидетельствует о присоединении вторичной микробной инфекции.

Симптомы язвы при диабете
Люди с диагностированным сахарным диабетом хорошо знают о возможных последствиях несоблюдения нужной им диеты. Но симптомы развивающейся трофической язвы улавливают не все. К ним относят:
- снижение чувствительности и онемение ног (процесс начинается с отмирания нервных окончаний);
- спонтанные боли в ногах;
- появление диабетической язвы на ступне – на фалангах больших пальцев, пятках.

Признаки язв при атеросклерозе
Атеросклеротические бляшки – скопление липидов, холестерина и солей в стенке артерии, которое, увеличиваясь, перекрывает ее русло. Основные признаки поражения артерий нижних конечностей:
- хромота на одну ногу без видимой причины, мышечная слабость;
- сниженная чувствительность в ноге;
- небольшой размер и плотная структура раны;
- в скором времени после первой раны появляется еще несколько.

Лечение
При выявлении указанных симптомов необходимо срочно обратиться к флебологу или сосудистому хирургу. Еще лучше, если пациент, зная о своей хронической патологии (варикоз, гипертензия, диабет и т.д.), регулярно посещает врача с целью профилактического осмотра. Лечение трофических язв носит комплексный характер и требует большого терпения. Такая терапия так же сильно отличается от лечения пролежней, поэтому важно не ошибиться с диагнозом. В первую очередь, лечение должно быть направлено на устранение (или переведение в стадию ремиссии) основного заболевания, которое стало причиной появления дефекта. Кроме этого, отдельное лечение назначается и для устранения патологии кожи.
Начать стоит с усвоения правил ухода за раной. Первичная обработка проводится в стационаре в стерильных условиях и с предварительным обезболиванием. Рану промывают физраствором, удаляют отмершие ткани, снова промывают раствором антибиотиков и накладывают стерильную повязку. В дальнейшем пациенту назначают перевязки раны каждые несколько дней.

Важно! Не стоит мочить трофическую язву водой в душе или водоеме, это приведет к повторному инфицированию раны.
Медикаментозное лечение трофических язв состоит из нескольких курсов препаратов разной направленности. Среди необходимых пациенту лекарств есть следующие:
- Средства, укрепляющие венозную стенку и антикоагулянты (Гепарин, Аспирин, простагландины). Препараты с этими компонентами применяются в виде мазей на непораженную кожу, таблеток или инъекций, в зависимости от состояния больного.
- Антибиотики для устранения и профилактики микробного заражения – Левомицентин, Мирамистин и др. Средства назначают для приема внутрь и промываний раны.
- Средства, ускоряющие заживление тканей (Сульфаргин и др.).
- Пероральные обезболивающие.
- Витаминные комплексы для укрепления общего состояния.
Кроме медикаментозного лечения также эффективна физиотерапия. Если состояние пациента позволяет, ему назначают УФ-облучение раны, гипербарическую оксигенацию, лазеротерапию.

Хирургическое вмешательство на пораженной конечности можно проводить только после окончания курса лечения и заживления раны. Оперативное лечение нужно для удаления пораженных вен и нормализации кровотока.
Осложнения и профилактика
Длительное игнорирование раны и отказ от лечения основного заболевания приводит к развитию тяжелейших последствий, которые не всегда удается устранить даже опытным врачам. Наиболее распространенные осложнения трофических язв:
- вторичная бактериальная инфекция (микробный дерматит, столбняк, пиодермия, экзема);
- распространение гнойного процесса (остеомиелит, флегмона, сепсис);
- массовое отмирание тканей (гангрена);
- развитие онкологического процесса в ране.
Предотвратить развитие трофической язвы можно, внимательно относясь к своему телу. Не стоит пускать на самотек течение таких серьезных болезней, как варикоз или диабет. Своевременный визит к врачу и соблюдение его рекомендаций может уберечь вас от тяжелых последствий. Другими факторами профилактики являются соблюдение правил личной гигиены, принципов рационального питания, правильного подбора обуви. С особым вниманием отнеситесь к появлению угрожающих симптомов. Не стоит заниматься самолечением: трофические язвы практически невозможно вылечить в домашних условиях.
Другими факторами профилактики являются соблюдение правил личной гигиены, принципов рационального питания, правильного подбора обуви. С особым вниманием отнеситесь к появлению угрожающих симптомов. Не стоит заниматься самолечением: трофические язвы практически невозможно вылечить в домашних условиях.
Видео
212
Источник
25 Окт 2019
Лечение трофических язв
Трофическими называются открытые раны, заживление которых занимает более 4 недель. В чем причины развития этого заболевания, как его лечить и что делать для его профилактики – всё это в нашей статье.
Причины появления
Основным фактором, стимулирующим развитие трофических язв, является наличие сердечнососудистых заболеваний, нарушений обмена веществ, в том числе диабет. Также их появление может стать следствием инфицирования патогенной микрофлорой и паразитами.
Заболевания, приводящие к развитию трофических язв:
- варикоз, тромбоз нижних конечностей;
- атеросклероз;
- диабет;
- васкулит, тромбофлебит;
- сердечная недостаточность;
- туберкулез, сифилис;
- заражение паразитами: онхоцеркоз, лейшманиоз;
- рак кожи;
- лучевая болезнь.
Симптомы развития трофических язв
Симптоматика заболевания делится на два этапа: признаки развития застойных явлений и трофические изменения.
Признаки, свидетельствующие о высокой вероятности развития язвы
- регулярные отеки ног;
- появление зуда, жжения в ногах;
- снижение чувствительности, онемение;
- учащающиеся судороги ног;
- спонтанные боли в ногах;
- беспричинная хромота на одну ногу, мышечная слабость;
- потемнение участка кожи, увеличение размера пятна пигментации;
- боль при нажатии на пораженный участок;
- появление белого пятна на пораженном участке.
Признаки трофического характера язвы
- небольшой размер, плотная структура раны;
- распространение некроза вглубь до мягких тканей, костей;
- болезненность раны и тканей вокруг нее
- выделение прозрачного или гнойного экссудата из раны;
- неприятный запах от раны;
- появление новых ран в скором времени после первой.
Как развивается трофическая язва
В своем развитии болезнь проходит 4 стадии, очень похожие на этапы развития раны или пролежня. Длительность каждой стадии различная и исчисляется месяцами.
Стадии развития трофической язвы
- Некроз и экссудация. Из-за нарушения тока крови на коже формируются участки некроза, а окружающие ткани воспаляются, отекают.
- Образование грануляционной ткани, которая станет основой рубца после заживления. Этот этап занимает самое длительное время и может затянуться даже на годы.
- Затягивание раны. Грануляции разрастаются, полностью заполняя площадь язвы.
- Формирование рубца.
Отличие трофической язвы от пролежня
Внешние проявления обоих заболеваний очень схожи, при этом лечение для них применяется разное. Поэтому очень важно понимать, чем трофические язвы отличаются от ран, вызванных пролежнем.
- Локализация. Язвы не имеют точного места расположения, появляется не в месте сдавливания тканей, а на всех поверхностях нижних конечностей. Пролежни вызывают появление ран на тех поверхностях, которые постоянно соприкасаются с поверхностью: затылок, лопатки, крестец, пятки.
- Причина. Если причиной пролежня является длительное нахождение в одной позе при отсутствии движения, то трофические язвы становятся осложнением целого списка заболеваний и нарушений работы сердечнососудистой системы.
Что будет, если не лечить трофическую язву
Главная опасность этого заболевания в том, что патологический процесс развивается вглубь, затрагивая сначала мягкие ткани, а потом мышцы, даже кости. При этом способность раны к заживлению минимальна, так как у таких пациентов процесс естественного заживления сильно замедлен. Таким образом, трофическая язва может перейти в гангрену, ведущую к ампутации.
Самые распространенные осложнения трофических язв:
- вторичное бактериальное инфицирование (микробный дерматит, столбняк, пиодермия, экзема);
- агрессивный гнойный процесс (остеомиелит, флегмона, сепсис);
- развитие онкологического заболевания в пораженном участке;
- масштабное отмирание тканей (гангрена).
Лечение
Борьба с развитием трофических язв сложна, требует терпения, точного следования инструкциям лечащего врача. Лечение этого заболевания имеет две главные особенности: оно требует много времени и носит комплексный характер, так как направлено на устранение также и основного заболевания, вызвавшего развитие язвы.
Основные типы лечения
- Обработка раны. Трофические язвы требуют регулярного и тщательного ухода, чаще в стационаре, с применением обезболивающих средств. Пораженные участки промывают, очищают, обрабатывают раствором антибиотиков, накладывают стерильную повязку.
- Медикаментозное лечение. Пациентам назначаются лекарственные средства, курс которых корректируется в зависимости от индивидуальных особенностей организма, а также течения основного заболевания. Стандартно в состав курса входят:
- препараты для укрепления венозной стенки;
- антикоагулянты;
- антибиотики (устранение микробного заражения);
- заживляющие препараты;
- обезболивающее;
- витаминные комплексы.
- Физиотерапия. Эффективны такие процедуры как УФ-облучение, гипербарическая оксигенация, лазеротерапия.
- Хирургическое вмешательство. Обычно производится после курса лечения для нормализации кровотока в пораженном участке, либо экстренно в особо запущенных случаях.
Профилактика развития трофических язв
Внимательное и уважительное отношение к своему телу – вот основа профилактических мер для предотвращения развития язвенного процесса. Мероприятия по профилактике также включают в себя:
- своевременное посещение врача, обследование, диагностика, особенно, если у вас гипертензия, варикоз или диабет;
- строгое соблюдение врачебных рекомендаций;
- соблюдение правил личной гигиены;
- сбалансированное питание;
- правильный подбор обуви, одежды;
- внимание к появлению угрожающих симптомов;
- никакого самолечения.
Здоровье сосудов – главный фактор, препятствующий развитию такого страшного заболевания, как трофические язвы. Забота о сохранении нормального кровотока даже при варикозе и диабете – важная часть профилактики развития язвенного процесса в нижних конечностях.
Источник
Дочитайте статью до конца и у Вас больше не будет заблуждений относительно средств для лечения любых ран и даже ссадин.
Прежде всего надо различать условия образования раны. Если это пролежни — то причина в неровностях кровати и застое крови в подкожных тканях. Если язва — то причина опять в застое крови в подкожных тканях, например, при сахарном диабете и при варикозе такое случается.
Теперь, как заживлять рану.
Сначала надо удалить грязь, гной и отмершую ткань, т.е. промыть рану — можно водой, перекисью водорода и т.п., а можно и специальным сорбирующим порошком, не вызывающем болезненные ощущения (Comfeel порошок).
Затем на рану надо наложить повязку, впитывающую экссудат (выделяющуюся жидкость), желательно обеспечивать влажное заживление, причем саму рану необходимо заполнить абсорбирующей и регенерирующей пастой, например, Comfeel — чтобы заживление шло быстрее и не образовался рубец на месте раны.
Повязка должна быть полупроницаемой — чтобы изнутри испарялась жидкость, а вовнутрь не проникали микробы.
ЛЕЧЕНИЕ ПРОЛЕЖНЕЙ
Пролежни развиваются у прикованных к постели больных. Для образования пролежней необходимы следующие условия: тяжелое заболевание, сопровождающееся снижением иммунитета и способности тканей к регенерации, нарушение кровоснабжения кожи. Часто они развиваются у больных с серьезной неврологической патологией – инсульт, паралич и т.п.
Пролежни образуются на участках тела, подверженных наибольшему давлению в той позе, которую долго занимает человек. Так, при длительном лежании на спине пролежни образуются на затылке, в области лопаток, поясницы, крестца, ягодиц, пяток. В положении на боку — на плечах, боковых поверхностях таза и ног. Помимо перечисленных факторов в появлении пролежней большую роль играет неровность поверхности, на которой лежит больной. Спровоцировать появление пролежня может даже складка простыни.
Сначала кожа в этих местах становится красной и отечной, затем начинает отходить в виде тонких пленок, обнажаются более глубокие слои кожи, поверхность которых постоянно влажная, выделяется сукровичная (розоватого цвета) жидкость. Если запустить, то появляются довольно глубокие язвы и трещины. Естественно, что в подобных условиях хорошо размножаются бактерии, поэтому поверхность глубоких пролежней часто покрыта налетом гноя или светлым пленчатым налетом. Характерно, что пролежни в большинстве случаев не вызывают боли, особенно глубокие (хотя это наблюдается не всегда).
Лечение — кропотливый процесс, требующий усердия. Необходимо соблюдать следующие главные правила:
• необходимо, чтобы кровать была достаточно мягкой (если к этому нет противопоказаний, как, например, при переломе позвоночника);
• постельное белье, на котором лежит больной, должно быть сухим и чистым (лучше менять его ежедневно или раз в два дня), мягким и не иметь складок (простыню нужно натягивать, фиксируя края матрасом или как-нибудь иначе), следить, чтобы не было в постели крошек;
• под область таза можно подкладывать специальные надувные резиновые круги;
• исключить длительный контакт кожи с мокрым бельем (при непроизвольных физиологических отправлениях);
• больного необходимо в течение дня переворачивать со спины на бок, оставляя его в этом положении на час-два;
• участки, подвергающиеся давлению, необходимо аккуратно массировать, чтобы улучшить кровообращение;
• повернув больного со спины на бок, необходимо «проветрить кожу» в тех местах, на которых он лежал, то есть на некоторое время не накрывать одеялом (в нашем магазине всегда есть в продаже специальные противопролежневые системы – матрас с компрессором; в том числе с обдувом);
• температура и одежда (в том числе одеяло) должны быть такими, чтобы кожа не потела;
• ежедневно протирать кожу дезинфицирующим раствором: водкой, камфарным спиртом, одеколоном, раствором уксуса (1 ст. л. уксуса столового на 1 стакан кипяченой воды) или полотенцем, смоченным теплой водой; затем кожу вытереть насухо и растереть это место сухим полотенцем;
• два-три раза в день кожу в наиболее уязвимых местах обмыть прохладной кипяченой водой с мылом, насухо вытереть и растереть камфорным спиртом, водкой, одеколоном;
• методично выполнять все процедуры с использованием лекарств и повязок.
Если в каких-либо местах появилось покраснение — первый признак начинающихся пролежней, необходимо 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором зелёнки, 5-10% раствором марганцовки, поможет и кварцевание (например, аппарат домашней медицины «Солнышко»)
При появлении пузырей их смазывают 1%-м спиртовым раствором бриллиантового зеленого, затем накладывают сухую повязку. Можно использовать 1%-й раствор перманганата калия. Также очищению раны способствует препарат ируксол, который наносят дважды в сутки, накладывая влажную повязку. Отторгнутая ткань должна удаляться при смене повязки. Аналогично действует мазь фибролан. Можно использовать мазь Вишневского, синтомициновую эмульсию, аэрозоль «Левовинизоль», пантеноловую мазь, кератолин, солкосерил – в инъекциях и наружно в виде мази. Но лучше — мазь Траумель фирмы Heel (Германия).
В нашем магазине всегда есть в продаже специальные влажные гидроколлоидные, гидрогелевые и пенопластовые повязки, последовательность применения которых Вам подскажут при личной беседе наши продавцы-консультанты.
Значительное ослабление неприятного запаха из пролежневых язв достигается применением в качестве перевязочного материала 0,75% метронидозолового геля. При обильных гнойных выделениях из язвы используют пенопластовые повязки. Для язв с минимальными выделениями применяются гидрогелевые повязки, которые позволяют реже перевязывать больных, меняя повязки 1 раз в 3-5 дней.
Аргосульфан крем — антибактериальный препарат для местного применения, способствующий заживлению, обеспечивает эффективную защиту от инфицирования, купирует боль и жжение, сокращает время лечения. Перед применением крема промыть рану антисептиком. Максимальная суточная доза 25 мг. Максимальная продолжительность лечения — 60 дней.
Кроме антибактериальных препаратов для местного лечения пролежней (бактерицидные и фунгицидные средства), применяют:
а) некролитические препараты (коллагеназа, дезокси-рибонуклеаза, трипсин, химотрипсин, террилитин);
б) дегидратирующие гиперосмолярные препараты;
в) средства, улучшающие микроциркуляцию (пирикарбат, трибенозид);
г) противовоспалительные средства (дексаметазон, гидрокортизон, преднизолон);
д) стимуляторы репаративных процессов (метилурацил, винилин, мазь каланхоэ…).
Комплексное применение этих препаратов с антибактериальной терапией позволяет добиться стабилизации состояния больного, купирования септического состояния и быстрого очищения язвы. Особенно эффективны мази на водорастворимой основе, поскольку позволяют обеспечить выраженный дегидратационный эффект и положительно влияют на процессы заживления.
Способы лечения пролежней народными средствами
1. Ромашка аптечная (цветки); донник лекарственный (трава). В равных долях. Смесь трав залить небольшим количеством кипятка, размешать, подержать на водяной бане 10-15 минут. Полученную кашицу в теплом виде завернуть в марлевую салфетку и прикладывать к только начинающимся пролежням.
2. Хвощ полевой (трава) — 30 г; ромашка аптечная (цветки) — 30 г; зверобой продырявленный (трава) — 40 г. 1 ст. л. смеси залить 250 мл кипятка, нагревать на водяной бане 15 минут, настоять 45 минут, процедить. Сырье отжать. Довести объем до 1 стакана. Применять по 1/3-1/4 стакана 3 раза в день.
3. Этим же настоем можно обрабатывать труднозаживающие раны.
4. Сок из мякоти плодов тыквы пить по 1/2 стакана в сутки.
5. 200 г дубовой коры отварить в 2 л воды, настаивать 3 часа, процедить, добавить еще 2 л воды. Употреблять для обмываний. Другой вариант: салфетки, пропитанные отваром дуба, используют для повязок. Приготовление: 1 чайную ложку высушенной и измельченной коры молодого дуба заливают 1 стаканом кипящей воды, кипятят 30 мин, настаивают 10 мин, процеживают
6. Настойка из почек березы (1:5) используют наружно при лечении пролежней.
7. 1 ст. л. сухой травы барвинка малого заварить в 1 стакане кипятка, настаивать 30 минут на малом огне, не доводя до кипения, остудить, процедить. Применять для обмывания гнойных ран, язв.
8. 1/2 ч. л. травы плюща колхидского настоять 1 час в 1 стакане холодной кипяченой воды. Процедить. Употреблять наружно для обмывания гнойных ран.
9. Корень девясила высокого измельчить. Взять 1 ст. л. корней, залить 1 стаканом кипятка, настаивать на водяной бане в течение получаса. Остудить, процедить. Использовать для обработки пролежней, гнойных ран.
10. 50 г листьев эвкалипта залить 0,5 л кипятка, нагревать на маленьком огне 5 минут, процедить. Применять в виде примочек или ванночек.
11. Репешок обыкновенный. 3 ст. л. корней и (или) травы залить 3 стаканами кипятка, настаивать на водяной бане в закрытой посуде 3 минуты, дать остыть при комнатной температуре. Процедить. В теплом виде использовать для обмывания пролежней и ран.
12. Цветки ромашки аптечной и листья шалфея лекарственного смешать в равных количествах. 2 ст. л. смеси залить 1/2 л кипятка, настаивать на водяной бане 15 минут. Остудить при комнатной температуре в течение 45 минут. Процедить. В теплом виде использовать для обмывания гнойных ран и пролежней.
13. Медуница лекарственная. Все части растения, кроме корня, порубить. 2 ст. л. сырья залить 1/2 л кипящей воды, нагревать на водяной бане 15 минут. Настаивать при комнатной температуре 45 минут. Процедить. Настой использовать для промывания гнойных ран, пролежней.
14. Лагохилуз (зайцегуб) опьяняющий. 2 ст. л. сухих чашелистиков залить в термосе 1 стаканом кипятка. Через 6-8 часов процедить, сырье отжать. Принимать по 1 ч. л. 3-5 раз в день. Этим же настоем можно пользоваться местно.
15. Сухие цветки тысячелистника обыкновенного (1-2 ст. л. залить 1 стаканом кипятка. Настаивать на водяной бане 15 минут, затем выдержать 45 минут при комнатной температуре. Процедить. Применять для промывания язв и ран.
16. На Кавказе используют клевер ползучий (белый) как ранозаживляющее средство. Для этого нужно взять 1 ст. л. травы или цветочных головок, залить 1 стаканом кипятка, настаивать 1 час в закрытой посуде. Процедить. Наружное.
17. Облепиховое масло — ускоряет процесс заживления пролежней.
18. Масло шиповника — действует аналогично облепиховому.
19. Для активации защитных сил организма рекомендуется отвар следующего состава: шиповник коричный (плоды); брусника обыкновенная (плоды); рябина обыкновенная (плоды). 1 ст. л. смеси залить 1 стаканом кипятка, нагревать на кипящей водяной бане 30 минут, охладить при комнатной температуре, процедить, сырье отжать. Добавить 1 ч. л. меда. Принимать по 1/2 стакана 2 раза в день в качестве витаминного напитка.
20. Сбор: Береза повислая (листья) 2 части. Душица обыкновенная (трава) 1 часть. Хвощ полевой (трава) 1 часть. Сосна обыкновенная (почки) 2 части. Принимают в виде настоя по 1/2 стакана 3 раза в день за 30 мин до еды.
21. Бузина черная (листья). Приготовление: свежесобранные молодые листья обваривают кипящей водой или кипящим молоком и прикладывают к пролежням. Процедуру делают 2 раза в день. Молодые листья обладают противовоспалительным действием.
22. Календула лекарственная (ноготки). В лечебных целях используют цветочные корзинки. Для лечения обширных, долго незаживающих пролежней применяют водные настои и отвары цветков календулы, которые оказывают успокаивающее, ранозаживляющее и противовоспалительное действие. Приготовление настоя: 2 чайные ложки цветков календулы заливают 2 стаканами кипятка, настаивают 15 мин, процеживают. Принимают по 1/2 стакана 4 раза в день перед едой. Приготовленный настой также используют наружно для промывания нагноившихся пролежневых участков и пропитывания салфеток для повязок. При обширных, плохо поддающихся лечению пролежней измельченные свежие листья календулы прикладывают непосредственно к язвам и нагноившимся ранам.
ЛЕЧЕНИЕ ПРОЛЕЖНЕЙ и ТРОФИЧЕСКИХ ЯЗВ
(детали уточните у лечащего врача
А. Гемостатическими губками и сухими атравматическими повязками Hartmann:
1.Комбутек приложить к ране до 1 суток
2.При болях использовать анестезирующие салфетки Апполо (зелёная пачка).
3.Физраствор с 1 стол. ложкой поваренной соли на 1 л воды кипятить 15 минут и затем остудить до температуры 40-42 градуса.
4.Приложить компресс на 30 минут к ране (опустить ноги в раствор). Прикрыть рану липким проницаемым бинтом (например, Апполо, Омнификс).
5.Обработать рану перекисью водорода.
6.Активировать Метуракол в растворе Диоксидина и приложить к ране на 6-8 часов. Причём салфетку прикладывать шершавой стороной к ране, и она должна быть на 1-2 см больше раны. Другой вариант — использовать влажные салфетки Tender Wet Active.
7.Снова прочистить рану перекисью водорода.
8.Повторять эти процедуры двое суток.
9.Через 2 суток снова повторить п. 3.
10.Затем активировать Комбутек физраствором с солью и приложить салфетку к ране на 1-2 суток. Перекисью водорода рану не обрабатывать.
11.Повторять п. 8 до тех пор, пока на ране не появится новая ткань (обычно до 10-12 суток).
12.Приложить Атрауман Ag на 2-3 суток – пока новая ткань не затянет рану.
13.В последующем – терапия повязкой Бранолинд.
Имейте ввиду, что влажные салфетки Tender Wet Active не только обеззараживают рану, но и могут разъедать здоровую кожу вокруг раны.
Б. Влажными перевязочными материалами Comfeel, их свойства:
— нетоксичны;
— гипоаллергенны;
— водонепроницаемы;
— впитывают экссудат;
— устраняют неприятный запах;
— очищают раны от некротических участков;
— являются барьером для микробов и защищают рану от инфекции;
— меняюся легко и безболезненно, когда приобретают белесоватый цвет;
— не стягивают кожу и не ограничивают движения;
— снимают боль и создают комфорт;
— позволяют наблюдать за размером раны, не удаляя повязки;
— края повязок истончены, поэтому не скручиваются и не цепляются;
— при использовании повязки не прилипают к ране и сохраняют целостность;
— в результате лечения образуется мало рубцов.
В фазе некроза и экссудации используется гель и абсорбирующие повязки.
«Гель Purilon»
Абсорбирующая повязка «SeaSorb»
и гемостатическими свойствами, состоящий из альгината кальция или натрия. При контакте с экссудатом в процессе обмена ионов постепенно образуется в гель, который сохраняет оптимальную влажность в ране. Повязка легко прикладывается и целиком снимается после поглощения экссудата. Рекомендуются для лечения трофических язв, пролежней и других ран с высокой и средней степенью экссудации. Повязки меняются по мере пропитывания. Размеры 4хб см, 10х10 см, 15х15 см.
Абсорбирующие повязки «Biatain»
В фазе грануляции и эпителизации используются «Гидроколлоидные повязки Comfeel Plus» — этосамоклеющиеся стерильные повязки с альгинатом, обладающие абсорбирующими свойствами, сохраняющие в ране оптимальную влажность и температуру. Повязки используют для лечения трофических язв, пролежней, ожогов, абразивных повреждений кожи, мест забора трансплантантов в стадии заживления при легкой и средней степени экссудации. На ране их можно остав