Легионеллезной пневмонией не следует назначать

В настоящее время описано более 30 видов легионелл, 19 из них вызывают развитие пневмонии у человека. Наиболее часто — это Legionella pneumophila. Legionella pneumophila впервые была выделена в 1977 г. Название этот микроорганизм получил по названию Американского легиона, среди участников конференции которого вспыхнула эпидемия пневмонии.
Легионеллы являются грамотрицательными бактериями, они не входят в состав физиологической флоры человека, широко распространены в водной среде, обитают в системах кондиционирования, вентиляции, в сантехнике душевых, ванных, водонагревателях, в озерах, реках, ручьях. Главные источники вспышек инфекции — аэрозоли, содержащие легионеллы, из систем кондиционирования воздуха, а также в ванных, душевых установках. Есть указания, что легионеллы могут содержаться и в питьевой воде, протекающей через зараженные краны, а также в системе канализации. Они обнаружены также в искусственных термальных водоемах, ирригационных сооружениях.
Legionella pneumophila попадает в легкие воздушно-капельным путем. Легионеллезная инфекция может быть причиной как внегоспитальной, так и госпитальной пневмонии.
Наиболее подвержены легионеллезной пневмонии следующие группы лиц:
- страдающие хроническим алкоголизмом;
- пациенты с сопутствующей хронической бронхопульмональной патологией;
- курящие;
- больные сахарным диабетом;
- больные с иммунодефицитными состояниями;
- получающие иммунодепрессанты;
- лица, работающие в помещениях с кондиционерами, а также связанные по роду работы с водной средой, промышленными стоками, канализацией, душем.
Клинические особенности пневмоний, вызываемых легионеллами
Легионеллезная пневмония поражает людей любого возраста, но чаще болеют мужчины средних лет. Инкубационный период составляет от 2 до 10 дней (в среднем 7 суток). Болезнь начинается с недомогания, общей слабости, головных, мышечных, суставных болей.
На 2-3 сутки от начала болезни у большинства больных появляется резкий озноб, температура тела повышается до 39-40 С и даже выше. С 4-7 дня появляется кашель вначале сухой, затем с отделением слизистой мокроты, часто с примесью крови, у многих больных мокрота слизисто-гнойная. Может наблюдаться выраженная одышка.
При легионеллезной пневмонии в большинстве случаев поражаются нижние доли легких, особенно правого, что при физикальном исследовании проявляется притуплением перкуторного звука, крепитацией и мелкопузырчатыми хрипами.
Часто встречается вовлечение плевры в воспалительный процесс, однако нерезко выраженное. Плеврит преимущественно фибринозный, проявляется болями в грудной клетке при дыхании и кашле и шумом трения плевры. Приблизительно у 50% больных развивается экссудативный плеврит, что проявляется тупым звуком при перкуссии и отсутствием везикулярного дыхания в этой же зоне. Однако количество экссудата в плевральной полости обычно не велико.
Легионеллезная пневмония может нередко принимать тяжелое течение с развитием выраженной дыхательной недостаточности, инфекционно-токсического шока, отека легких. Возможно развитие синдрома диссеминированного внутрисосудистого свертывания крови с нарушением микроциркуляции, инфарктами легких, желудочными, кишечными, маточными кровотечениями, кровохарканьем, гематурией.
При легионеллезной пневмонии нередко поражаются другие органы и системы. Могут наблюдаться желудочно-кишечные нарушения (рвота, диарея); поражение печени (увеличение ее, гипербилирубинемия, синдром цитолиза с повышением в крови уровня аланиновой аминотрансферазы); почек (микрогематурия, протеинурия, возможно развитие острой почечной недостаточности); поражение центральной нервной системы (головная боль, головокружение, затемнение сознания, парестезии, в резких случаях — бред, галлюцинации, потеря сознания).
Рентгенологические проявления легионеллезной пневмонии разнообразны. В ранние сроки заболевания выявляются односторонние негомогенные инфильтративные тени, которые по протяженности могут быть очаговыми или занимать целую долю. Воспалительные инфильтраты могут быть двусторонними и нередко сливающимися.
Следует подчеркнуть, что в 15-25% случаев могут наблюдаться преимущественно интерстициальные поражения.
Достаточно часто наблюдаются плевральные выпоты, иногда формируются легочные абсцессы.
Лабораторные данные. При исследовании периферической крови выявляются лейкоцитоз (количество лейкоцитов повышается до 10-15 х 107л), сдвиг лейкоцитарной формулы влево, лимфопения, иногда тромбоцитопения, резкое увеличение СОЭ (до 60-80 мм/ч).
Биохимический анализ крови характеризуется гипонатриемией, гипофосфатемией, увеличением активности аминотрансфераз, щелочной фосфатазы, билирубина, снижением уровня альбумина.
Внутрибольничная болезнь легионеров
Внутригоспитальная болезнь легионеров — это внутрибольничные вспышки заболевания с общим источником заражения, при этом отмечается высокая летальность (15-20%).
Наблюдаются три варианта клинического течения внутрибольничного легионеллеза:
- острая пневмония — характеризуется острым началом;
- острый альвеолит — по клиническому течению напоминает острую пневмонию (острое начало, лихорадка, головная боль, миалгия, общая слабость, сухой кашель, нарастающая одышка). Характерным аускультативным признаком является распространенная двусторонняя громкая крепитация. Возможно затяжное течение острого альвеолита и развитие в дальнейшем фиброзирующего альвеолита с прогрессирующей дыхательной недостаточностью;
- острый или хронический бронхит.
Как указывалось выше, летальность при болезни легионеров велика. Основными причинами смерти являются двустороннее субтотальное поражение легких и тяжелая дыхательная или печеночно-почечная недостаточность, инфекционно-токсический шок, токсическая энцефалопатия.
Диагностические критерии внутригоспитальной болезни легионеров
При постановке диагноза легионеллезной пневмонии учитываются следующие основные положения.
- Учет эпидемиологических факторов (наличие кондиционеров, работа в ваннах, душевых и др.).
- Анализ вышеописанной клинической картины.
- Использование Ноттингемских диагностических критериев
- Выделение легионелл из мокроты, транстрахеальных аспиратов, бронхоскопических аспиратов, плеврального выпота, крови при посеве на агар с дрожжевым экстрактом и древесным углем. Рост легионелл в культуре — важнейший диагностический признак, так как легионеллы не являются представителями нормальной микрофлоры. В посевах мокроты легионеллы удается обнаружить лишь в 30-70% случаев.
- Определение легионелл в мокроте и других биологических материалах с помощью метода иммунофлюоресценции, основанного на окрашивании мазков Моноклональными антителами, которые либо непосредственно конъюгированы с флуоресцентным красителем (прямой метод), либо выявляются в мазке вторичными флуоресцеин-мечеными антигенами (непрямой метод). Мазки исследуют под люминесцентным микроскопом.
- Определение легионелл в мокроте и других биологических материалах с помощью полимеразной цепной реакции. Метод основан на выявлении в составе биологического материала фрагментов ДНК или РНК, специфических для данного возбудителя. Метод обладает чрезвычайно высокой чувствительностью и практически исключает ложноположительные результаты, однако пока применяется преимущественно в научно-исследовательских лабораториях. Определение антител к легионеллам в сыворотке крови больного. Подтверждением диагноза считается четырехкратное возрастание титра антител до уровня не менее 1:128. Титр не менее 1:128 в единичной пробе сыворотки выздоравливающего пациента подтверждает диагноз легионеллезной пневмонии при наличии соответствующей клинической картины. Однако диагностически значимое повышение титра антител чаще всего отмечается через 3-6 недель от начала заболевания. Однократное определение титра антител к легионеллам имеет диагностическое значение при величине более 1:1024. Определение антигенов легионелл в моче.
Ноттингемские диагностические критерии легионеллезной пневмонии
| В первые 24 часа поступления больного | В последующие 2-4 суток |
Предшествующее заболевание, протекавшее с токсикозом и гипертермией (на менее 39 С в течение 4-5 дней) Кашель, диарея, нарушение сознания или сочетание этих признаков Лимфоцитопения (лимфоцитов менее 10 х 109/л) в сочетании с лейкоцитозом (лейкоцитов не менее 15 х 109/л) Гипонатриемия (натрия менее 130 ммоль/л) | Рентгенологическое подтверждение уплотнений в легких (несмотря на обычную терапию антибиотиками) Нарушение функции печени при отсутствии очевидного гепатита — уровень билирубина или аминотрансфераз более чем в 2 раза превышает верхний предел нормы Гипоальбуминемия (уровень альбуминов менее 25 г/л) |
Лечение пневмоний, вызываемых легионеллами
Особенностью легионеллезной пневмонии является внутриклеточное расположение возбудителя (внутри альвеолярных макрофагов и других клеток). Оптимальными препаратами для лечения легионеллезной пневмонии являются препараты, накапливающиеся в высоких концентрациях внутри фагоцитов и хорошо проникающие в бронхиальный секрет. Легионелла высокочувствительна к макролидам (эритромицину и особенно к новым макролидам: азитромицину, рокситромицину, кларитромицину и др.), тетрациклинам, фторхинолонам, рифампицину, триметоприму, сульфаметоксазолу.
Препаратом первого ряда является эритромицин. Его можно применять внутрь по 0.5 г 4 раза в день, однако пероральный прием не всегда дает стабильные результаты и часто вызывает диспептические расстройства (тошноту, рвоту, боли в животе). Поэтому предпочтение отдается внутривенному введению эритромицина фосфата или эритромицина аскорбината капельно по 1 г в сутки (встречаются рекомендации до 2-4 г в сутки) в изотоническом растворе натрия хлорида или 5% растворе глюкозы в концентрации не более 1 мг/мл.
Внутривенное введение эритромицина продолжают в течение 5-7 дней. Однако у ряда больных лечение эритромицином может оказаться неэффективным в связи с отсутствием бактерицидного эффекта. В этом случае можно рекомендовать азитромищн (сумамед), рокситромицин, кларитромицин. Достаточно эффективны тетрациклины, особенно доксициклин и миноциклин, а такжерифампицин (по 0.15-0.3 г каждые 6 ч внутрь). Прием этих препаратов может продолжаться 10-14 дней. Наиболее выраженная активность в отношении легионелл наблюдается у фторхинолонов: ципрофлоксацина, офлоксацина, нефлоксацина, ломефлоксацина, флероксацина, спарфлоксацина. При особо тяжелом течении рекомендуется имипенем (тиенам).
- Пневмония — Лечебный режим и питание
- Антибактериальные препараты для лечения пневмонии
- Патогенетическое лечение пневмонии
- Симптоматическое лечение пневмонии
- Борьба с осложнениями острой пневмонии
- Физиотерапия, ЛФК, дыхательная гимнастика при пневмонии
- Санаторно-курортное лечение и реабилитация при пневмонии
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Источник
Легионеллы – это грамотрицательные бактерии, которые не входят в состав нормальной физиологической флоры человека. Выделяют более 30 видов легионелл, среди которых наиболее часто вызывает пневмонию Легионелла пневмония (Legionella pneumophila). Заражение человека происходит воздушно-капельным путем. При появлении первых симптомов необходимо срочно обратиться за медицинской помощью, так как пневмония может привести к серьезным осложнениям. В Москве качественное лечение пневмонии выполняют в Юсуповской больнице, терапевты и пульмонологи которой – ведущие специалисты России.

Легионеллезная пневмония: причины
Легионеллы обитают в водной среде, в системах вентиляции и кондиционирования, на стенках душевых кабин и ванн, в водоемах. Инфекция хорошо себя чувствует в плохо проветриваемых ванных комнатах, кондиционерах, водонагревателях. Поэтому важно регулярно проводить чистку кондиционеров и прочих потенциальных источников развития бактерий для исключения заражении всей семьи. Также отмечены случаи распространения легионеллы через зараженные водопроводные краны, трубы и канализацию.
Наиболее подвержены заражению Легионелла пневмония люди с ослабленным иммунитетом, хроническими заболеваниями и имеющие вредные привычки:
- алкоголизм;
- курение;
- хроническая патология бронхов;
- сахарный диабет;
- иммунодефицитные состояния;
- при применении иммунодепрессантов;
- люди, работающие в кондиционируемых помещениях и с промышленными стоками, канализациями.
Легионеллезная пневмония: симптомы
После проникновения инфекции в организм первые симптомы заболевания проявляются через 7-10 дней. Легионеллезная пневмония начинается с увеличения температуры выше 39°С, появляется озноб. На 4-5 сутки болезни возникает сухой кашель, который быстро перерастает во влажный. При кашле отделяется гнойно-слизистая мокрота, нередко с кровью. Наблюдается выраженная одышка. При легионеллезной пневмонии нередко поражается плевра легких, что вызывает боли в груди во время дыхания и кашля.
Легионеллезная пневмония опасна быстрым развитием осложнений:
- дыхательная недостаточность;
- инфекционно-токсический шок;
- отек легких;
- инфаркт легких;
- поражение центральной нервной системы;
- поражение почек и печени.
Осложненная пневмония может приводить к гибели пациента в результате двустороннего обширного поражения легких, тяжелой дыхательной недостаточности, печеночной недостаточности, токсической энцефалопатии. Поэтому заболевание требует срочной медицинской помощи для своевременного начала лечения и исключения развития осложнений.
Легионеллезная пневмония: диагностика
В Юсуповской больнице диагностику пневмонии проводят квалифицированные специалисты, используя современное высокотехнологичное оборудование. Первоначально терапевт или пульмонолог проводит беседу с пациентом, выясняет симптомы. Далее выполняет осмотр. В большинстве случаев при легионеллезной пневмонии поражаются нижние доли легкого, что можно заметить при проведении физикального осмотра. При выполнении перкуссии отмечаются характерные звуки, аускультация позволяет выявить мелкопузырчатые хрипы. Эти характерные признаки позволяют заподозрить именно легионеллёзную пневмонию.
Для уточнения диагноза врач назначает рентгенологическое исследование и лабораторные анализы. На рентгеновском снимке при легионеллезной пневмонии выявляют односторонние инфильтративные тени, которые могут быть очаговыми и занимать целую долю. В осложненных случаях инфильтраты могут быть двусторонними.
В общем анализе крови выявляются лейкоцитоз, сдвиг лейкоцитарной формулы влево, тромбоцитопения, лимфопения, увеличение СОЭ. Бактериологический анализ или ПЦР мокроты позволяют выявить Легионелла пневмонию.
Чем раньше будет произведена диагностика, тем раньше будет назначено адекватное лечение. Это очень важно для эффективного устранения пневмонии.
Легионелла пневмония: лечение
Возбудители при легионеллезной пневмонии располагаются внутри клеток, поэтому для лечения воспаления используют препараты, которые могут накапливаться в клетке в высокой концентрации. В терапии применяют макролиды, фторхинолоны и тетрациклины. Препаратом выбора является эритромицин. В начале терапии антибактериальное средство вводят внутривенно или внутримышечно для получения лучшего эффекта. В дальнейшем переходят на использование препаратов перорально. Курс антибиотикотерапии составляет от 7 дней. Полную продолжительность лечения определяет лечащий врач, учитывая динамику терапии. В среднем, терапия может занимать несколько недель. Нельзя самостоятельно прекращать прием антибиотиков до полного выздоровления, что должно подтвердиться анализами. В противном случае пневмония не будет вылечена до конца, возможен рецидив острого состояния. Кроме того, при бесконтрольном использовании антибиотиков бактерии становятся неустойчивыми к данному виду препарата.
Лечение легионеллезной пневмонии рекомендуют выполнять в стационаре. Пациент должен быть под наблюдением врача для контроля состояния и коррекции терапии при необходимости. Юсуповская больница предлагает своим пациентам удобные палаты, которые оснащены всем необходимым для комфортного пребывания. Пациентам оказывается круглосуточная квалифицированная медицинская помощь. Питание пациентов составляется диетологом на основании рекомендаций терапевта и индивидуальных предпочтений больного. На территории больницы есть живописный парк, где пациенты могут прогуливаться и дышать свежим воздухом (после разрешения лечащего врача).
В Юсуповской больнице терапевты для лечения пневмонии используют эффективные методы доказательной медицины, результативность которых подтверждена исследованиями и личной практикой, что позволяет получать наилучший результат. Записаться на прием к терапевту или пульмонологу, получить консультацию специалистов можно по телефону.
Автор
.jpeg)
Анестезиолог-реаниматолог, кардиолог, врач функциональной диагностики
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты

Доктор медицинских наук, профессор, врач высшей квалификационной категории
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Врач-эндоскопист
Цены на диагностику и лечение легионеллезной пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
В последние годы происходят серьезные изменения в структуре заболеваний дыхательной системы. Если раньше распространение получала простая пневмококковая пневмония, то сегодня ей на смену пришли атипичные формы. К ним относится и легионеллезная пневмония.
Несвоевременная диагностика и лечение этого заболевания может привести к тяжелым последствиям для здоровья. Поэтому важно знать первые симптомы болезни и уметь вовремя их обнаружить.
- Диагностика легионеллезной пневмонии
- Народные методы лечения
- Профилактические мероприятия
Характеристика возбудителя, пути заражения и факторы, способствующие развитию
Болезнь легионеров или питтсбургская пневмония – это острое инфекционное поражение дыхательной системы человека. Возбудителем инфекции становится бактерия, относящаяся к роду Legionella.
 Бактерии легионеллы представляют собой микроскопические грамотрицательные палочки. Живут и размножаются в пресной воде. Попадая в организм человека, они внедряются в дыхательную систему.
Бактерии легионеллы представляют собой микроскопические грамотрицательные палочки. Живут и размножаются в пресной воде. Попадая в организм человека, они внедряются в дыхательную систему.
На сегодняшний момент выявлено около 30 видов легионелл, но только 19 из них приводят к развитию пневмонии. Они могут обитать в водоемах, системах кондиционирования воздуха, санузлах и водонагревательных приборах. Бактерии не восприимчивы к хлору, поэтому в некоторых случаях они могут встречаться и в водопроводной воде.
Заражение происходит воздушно-капельным путем. Для развития болезни достаточно чтобы небольшое количество испаряющейся влаги попало в организм человека.
Заразиться может любой человек. Для этого иногда достаточно прогуляться вдоль неблагополучного водоема. В основную группу риска входят:
- Люди, чья профессиональная деятельность связана с земляными работами.
- Те, кто проживает на территории с влажным теплым климатом и при этом использует кондиционер.
- Хронические алкоголики.
- Люди, страдающие от сахарного диабета или онкологических заболеваний.
- Пациенты с ослабленным иммунитетом.
Легионелла чаще поражает людей в возрасте от 40 до 60 лет. При этом больший процент заболевших наблюдается среди мужчин.
Выявлено несколько факторов, которые положительно влияют на процесс заражения:
- Постоянное наличие влаги. Отличными резервуарами для размножения легионеллы становятся реки, озера, баки сбора конденсата в кондиционерах.
-
 Присутствие факторов, увеличивающих вероятность заражения. К ним относят скопление грязи или тины, которое помогает бактериям активно размножаться.
Присутствие факторов, увеличивающих вероятность заражения. К ним относят скопление грязи или тины, которое помогает бактериям активно размножаться. - Наличие выхода легионеллы из места обитания. Испарение влаги из водоема или включение системы кондиционирования в помещении.
- Достаточное количество инфицированной жидкости. Зараженная капля должна быть настолько велика, чтобы свободно попасть в альвеолы легких.
Исключив эти факторы, можно в разы сократить вероятность заражения болезнью легионеров.
Симптоматика, прогноз и возможные осложнения болезни
После того как бактерии попадают в организм, наблюдается инкубационный период. Он может продолжаться до 10 дней. За это время заболевание никак себя не проявляет. Причем, чем сильней иммунитет человека, тем дольше будет проходить инкубационный период.
Начальная стадия всегда протекает в острой фазе. При этом наблюдаются следующие симптомы:
- Сухой надрывный кашель.
-
 Повышение температуры тела вплоть до 40 градусов.
Повышение температуры тела вплоть до 40 градусов. - Ощущение озноба.
- Сильные головные боли.
- Постоянное чувство усталости и подавленности.
- Снижение аппетита.
- Уменьшение массы тела.
- Лихорадочное состояние.
- Миалгия.
В течение первых 5-7 дней интенсивность симптомов будет постепенно нарастать. Если заболевание протекает в тяжелой форме, может наблюдаться кровохарканье, а также сильные болевые ощущения в легких.
Размножение легионеллы приводит к интоксикации организма. Если вовремя не обратиться за помощью к врачу, болезнь начнет поражать другие органы.
Со стороны пищеварительной системы появляется рвота и приступы тошноты. Происходит поражение печени и центральной нервной системы. Со временем наступит токсический шок, который вызывает острую почечную недостаточность. Поэтому необходимо как можно раньше диагностировать проблему и приступить к терапии.
 Если у человека сильная иммунная система и заболевание выявлено вовремя, то при соблюдении всех норм излечение наступит достаточно быстро. В 5% случае болезнь протекает в острой форме и приводит к летальному исходу. Для пациентов, страдающих сопутствующими заболеваниями, эта цифра увеличивается до 20%.
Если у человека сильная иммунная система и заболевание выявлено вовремя, то при соблюдении всех норм излечение наступит достаточно быстро. В 5% случае болезнь протекает в острой форме и приводит к летальному исходу. Для пациентов, страдающих сопутствующими заболеваниями, эта цифра увеличивается до 20%.
Скорость исцеления будет зависеть от иммунитета человека. Если иммунодефицит не наблюдается, то лечение дает результат уже спустя двое суток. После лечения у некоторых пациентов наблюдается развитее осложнений.
В некоторых случаях лечение становится долгим и трудным. После выздоровления могут появляться осложнения. Среди них можно особенно выделить следующие:
- Острая дыхательная недостаточность. В редких случаях в легких формируются небольшие полости, которые делают процесс дыхания неполноценным.
-
 Кровотечения в области кишечника, приступы панкреатита, диарея и рвота.
Кровотечения в области кишечника, приступы панкреатита, диарея и рвота. - Увеличение ферментов печени.
- Сильные головные боли, нарушение мышления, невралгические патологии.
- Миозит.
- Почечная недостаточность, олигурия, гематурия или протеинурия. В редких случаях может возникнуть гломерулонефрит.
В таких случаях потребуется курс дополнительного лечения под контролем специалистов.
Диагностика легионеллезной пневмонии
При обнаружении у себя первых подозрительных симптомов необходимо сразу же обратиться к врачу. Нельзя терять драгоценное время и заниматься самолечением. Только после тщательного медицинского обследования врач может поставить точный диагноз. Среди основных диагностических методов, позволяющих выявить болезнь легионеров, можно выделить следующие:
- Лабораторное исследование анализа крови. Специалисты составляют гемограмму. Присутствие в ней лейкоцитоза со сдвигом влево, а также повышенное СОЭ говорит о заражении бактериями.
В редких случаях возбудителя выделяют из плевральной жидкости или мокроты. Такой метод считается наиболее точным.
 Отобранный биологический материал помещают на питательную почву. Если со временем становится видно размножение бактерий, значит, пациент инфицирован.
Отобранный биологический материал помещают на питательную почву. Если со временем становится видно размножение бактерий, значит, пациент инфицирован.- В последнее время большей популярностью пользуется методика выявления бактерий в реакциях РНИФ и микроагглютинации. Критичным считается четырехкратное увеличение количества антител.
- Рентгенограмма. С ее помощью можно определить наличие характерных уплотнений в легких пациента. Такое обследование назначают и после лечения для контроля.
Эти методы позволяют выявить наличие возбудителя пневмонии. После постановки диагноза больного помещают в стационар. Так, врач сможет разработать грамотную методику лечения и предотвратить развитие серьезных осложнений.
Основные методы лечения
Лечение питтсбургской пневмонии медикаментозное. Выбор препарата и его дозировку врач определяет исходя из состояния пациента. Чаще всего для борьбы с бактериями применяют следующие препараты:
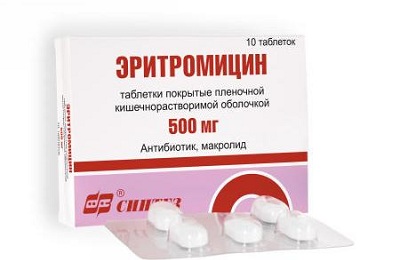 Эритромицин. Препарат выпускается в форме таблеток. Для успешного лечения суточная доза препарата должна быть не менее 2 г. Если заболевание протекает в сложной форме, то количество лекарства увеличивается до 4 г. Точную дозировку и схему приема определяет исключительно лечащий врач.
Эритромицин. Препарат выпускается в форме таблеток. Для успешного лечения суточная доза препарата должна быть не менее 2 г. Если заболевание протекает в сложной форме, то количество лекарства увеличивается до 4 г. Точную дозировку и схему приема определяет исключительно лечащий врач.Внутривенное введение препарата не оказывает должного эффекта, поэтому при лечении легионеллезной пневмонии его не применяют. В случаях сильной интоксикации и серьезном поражении тканей легких допускается совместное применение таблеток и уколов. Эффект становится ощутим уже в первые пару дней. Симптомы отступают на 3-6 день. Легкая форма заболевания предусматривает двухнедельный прием препарата. В случае тяжелого течения курс увеличивают до 21 дня.
- Макропен. Антибиотик, принадлежащий к группе макролидов. Он борется с бактериями за счет стимуляции синтеза белка в их клетках. Выпускается в форме таблеток. Суточная доза препарата не должна превышать 1,6 г.
- Рифампицин. Компоненты препарат быстро проникают в клетки тела и накапливаются до необходимой концентрации. Лечение таким средством дает хороший результат только у пациентов с сильным иммунитетом. Это препарат чаще используют в качестве резервного антибиотика для тех пациентов, у которых выявлена резистентность к эритромицину. Использование этого препарата в качестве единственного метода лечения может привести к тому, что бактерии полностью перестанут отзываться на терапию.
- Тетрациклин. Препараты этой группы оказывают некоторый эффект при лечении легионеллеза, но их назначают редко. Они менее действенные по сравнению с Эритромицином и Рифампицином.
Ципрофлоксацин. Это антибиотик комплексного действия. Выпускается в форме таблеток, а также ампулах для внутривенного введения.
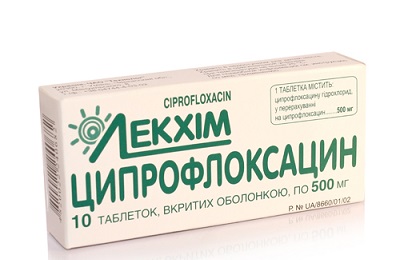 Эффективен даже при сложных формах заболевания. Максимальная доза препарата – 1500 мг.
Эффективен даже при сложных формах заболевания. Максимальная доза препарата – 1500 мг.- Преднизалон. Это препарат группы кортикостероидов. Его применяют в случае токсического шока. Выпускается в ампулах для внутривенного введения. Используются в первые три дня болезни.
Помимо вышеперечисленных препаратов при лечении легионеллезной пневмонии используют медикаменты, направленные на устранение дыхательной и гемодинамической недостаточности. Используют также средства для поддержания нормальной работы сердечно-сосудистой системы.
После курса лечения наступает период восстановления. Он продолжается на протяжении двух недель.
В это время пациенту придется поддерживаться специального режима питания. Это поможет избежать возможного рецидива.
Народные методы лечения
Использовать рецепты народной медицины можно только после консультации с врачом. Они не заменяют приема медикаментов. Такие средства можно использовать только при комплексном лечении ля поддержания иммунитета. Среди действенных рецептов можно выделить следующие:
- Нужно смешать сырье мать-и-мачехи, травы спорыша и цветков бузины. Все компоненты берутся в количестве по 5 грамм. Необходимо залить смесь стаканом кипящей воды и настаивать под крышкой на протяжении часа. Подготовленный настой нужно профильтровать. Затем добавить 3 чайные ложки сока золотого уса. Такое средство необходимо принимать внутрь по трети стакана три раза в день.
-
 Необходимо перемешать высушенные измельченные корни алтея и солодки, по 2 столовые ложки. Добавить по 1 столовой ложке плодов фенхеля и высушенных листьев золотого уса. Залить двумя стаканами кипятка и накрыть крышкой. По истечении трех часов нужно профильтровать отвар. Принимать по 50 мл три раза в день.
Необходимо перемешать высушенные измельченные корни алтея и солодки, по 2 столовые ложки. Добавить по 1 столовой ложке плодов фенхеля и высушенных листьев золотого уса. Залить двумя стаканами кипятка и накрыть крышкой. По истечении трех часов нужно профильтровать отвар. Принимать по 50 мл три раза в день. - Взять пять столовых ложек чабреца смешать с 4 столовыми ложками почек сосны и таким же количеством фиалки трехцветной. Добавить три столовые ложки листьев золотого уса и подорожника. Хорошенько перемешать все ингредиенты. Две ложки полученного сбора залить стаканом кипятка. Затем поставить на водяную баню и прогревать 15 минут. После этого нужно дать смеси настояться 50 минут. Принимать отвар по половине стакана три раза в день.
Такие средства можно принимать только при условии отсутствия аллергии на их компоненты. Перед применением обязательно нужно проконсультироваться с лечащим врачом.
Профилактические мероприятия
Бактерии часто скрываются в системах кондиционирования воздуха. В связи с этим необходимо постоянно контролировать их состояние. Необходимо регулярно проводить дезинфекцию в ванной комнате и туалете. Важно вовремя выявить место скопления легионеллы и устранить его.
 Применяют два основных способа дезинфекции:
Применяют два основных способа дезинфекции:
- Химический. Обработка воды или предметов при помощи хлора.
- Термический. Подразумевает прогревание воды до температуры не менее 80 градусов.
Хороший эффект дает применение двух этих методов одновременно. Все системы подачи воды необходимо промывать и дезинфицировать не реже двух раз в год. Если были обнаружены легионеллы, то после санитарной обработки необходимо провести бактериологическое исследование воды.
Более прогрессивным методом обеззараживания воды является применение ультрафиолета. Это способ не только убивает бактерии, но и насыщает воду ионами меди и серебра. При этом сама система водоснабжения не повреждается.
Легионеллез – серьезное инфекционное заболевание. Для того чтобы вылечиться и не допустить развития осложнений необходимо вовремя его диагностировать.
Загрузка…
Источник

