Лекции чучалина пневмонии скачать бесплатно

Ñìîòðþ ìíîãèì èíòåðåñíî, ÷òî ÷óâñòâóåò ÷åëîâåê, íóæäàþùèéñÿ â êèñëîðîäíîé ìàñêå.
Ñîáñòâåííî îáñóæäåíèå çäåñü: #comment_164853298
Ïåðåáîëåë ïíåâìîíèåé â òÿæ¸ëîé ôîðìå ïàðó ëåò íàçàä.
Âñå ïðîñòî: ëåãêèå îòêàçûâàþò, ïàäàåò ñàòóðàöèÿ, ïîÿâëÿåòñÿ ñèëüíàÿ îäûøêà, ñëàáîñòü, ñèíåþò ãóáû è íîãòè.
Ïëþñ òåìïåðàòóðà, è êàøåëü, êàê áóäòî êóðèë è áóõàë 80 ëåò, è ñòàðàåøüñÿ âûïëþíóòü ëåãêèå.
Áåç ïîìîùè ëåãêî îòúåõàòü.
Àõ äà, åù¸ óãíåòåííîå ñîçíàíèå èç-çà íåäîñòàòêà êèñëîðîäà: íè÷åãî íå ïîíèìàåøü, âñ¸ êàê âî ñíå. Î÷åíü ëåãêî îòêàçàòüñÿ îò ïîìîùè, íå ïîíèìàÿ, ÷òî òâîðèøü.
Ñîáñòâåííî òàê è äåëàåøü — íå ñîçíàåøü, ÷òî óæå çà æèçíü öåïëÿåøüñÿ, äóìàåøü ÷òî âñå íîðì, åù¸ ïàðó äíåé è íà ïîïðàâêó ïîéäåøü. Àãà, ùàçç.
Æåëàíèå òîëüêî îäíî — ïîñïàòü, è ÷òîáû òåáÿ îñòàâèëè â ïîêîå.
Ñêîðóþ íå õî÷åøü, íèêóäà åõàòü íå õî÷åøü. Ïðîñòî äàéòå òóò ïîëåæàòü òèõî, è âñ¸.
Äîéòè äî òóàëåòà — ïîäâèã, ïî î÷ó÷åíèÿì êàê ìàðàôîí ïðîáåæàòü.
Ïî ëåñòíèöàì ïîäíèìàòüñÿ ïî÷òè íåðåàëüíî — ïîñëå êàæäîãî ïðîëåòà íåñêîëüêî ìèíóò â ñåáÿ ïðèõîäèøü, îäîëåòü íåñêîëüêî ýòàæåé — ìóêà. Åñëè íàäî êóäà-òî èäòè — â ïåðâóþ î÷åðåäü ñ áîëüþ âñïîìèíàåøü ïðî ëåñòíèöû.
 êîðèäîðàõ ïî ñòåíî÷êàì ïîëåçåøü — â ëþáîé ìîìåíò ìîæåøü óïàñòü.
Òàê ïëîõî ñåáÿ ÷óâñòâóåøü, ÷òî äâå íåäåëè â ðåàíèìàöèè ïðîõîäÿò ëåãêî — ïûðèøü â îêíî íà íåáî öåëûìè äíÿìè, ãîëîâà íå ðàáîòàåò, âðåìåíè íå ÷óâñòâóåøü.
Ó òåáÿ ñ ñîáîé íåò íè÷åãî: íè ÷àñîâ, íè òåëåôîíà, íè êíèæåê, äàæå òðóñîâ íåò, òîëüêî ìåäõàëàò íà çàâÿçî÷êàõ ñ ãîëîé çàäíèöåé, êàê â êèíî. Ïîòîìó ÷òî ðåàíèìàöèÿ — òåáÿ â ëþáîé ìîìåíò ìîãóò â îïåðàöèîííóþ çàáðàòü, êîòîðàÿ òóò æå, â íåñêîëüêèõ ìåòðàõ äàëüøå ïî êîðèäîðó.
Êàæäóþ íî÷ü èç ñîñåäíèõ áîêñîâ êòî-òî îðåò, ñòîíåò — â ðåàíèìàöèè ë¸ãêèõ íå äåðæàò, êòî-òî ðåàëüíî óìèðàåò.
Âûòîðãîâûâàåøü ñåáå ïðàâî õîäèòü â òóàëåò ñàìîñòîÿòåëüíî — ýòî ïðèâèëåãèÿ, ò.ê. òû äîëæåí ëåæàòü è õîäèòü â óòêó. Ïóñòü ñëåçòü ñ êðîâàòè, äîéòè äî òóàëåòà (â ðåàíèìàöèè ýòî ìåòðà äâà), ñäåëàòü äåëà, è çàëåçòü íà êðîâàòü îáðàòíî — öåëîå äåéñòâî, âûïîëíÿåìîå äîëãî, àêêóðàòíî, ñ òðóäîì, ñ ðèñêîì â ëþáîé ìîìåíò íàâåðíóòüñÿ, íî ñàìîñòîÿòåëüíîå ïîñåùåíèå òóàëåòà ïîçâîëÿåò òåáå õîòü â ÷åì-òî ÷óâñòâîâàòü ñåáÿ ÷åëîâåêîì, à íå îâîùåì.
Òâîþ æèçíü ïîääåðæèâàåò êèñëîðîä. Ýòî äëÿ òåáÿ íèòü æèçíè — òîíêàÿ òðóáî÷êà ñ êèñëîðîäîì.
Ìàñêà ïîñòîÿííî ñïîëçàåò, è òû ñàì å¸ âðåìÿ îò âðåìåíè ñíèìàåøü ÷òîáû ïåðåäîõíóòü, ò.ê. êèñëîðîä ñèëüíî íåêîìôîðòíî â íîñó äåëàåò. Ïëþñ ðåãóëÿðíî êîí÷àåòñÿ âîäà â ôèëüòðå, à áåç íå¸ êèñëîðîä áóêâàëüíî âûæèãàåò òåáå íîñ è ãîðëî — î÷åíü ñóõî, áîëüíî.
Òâîþ æèçíü êîíòðîëèðóåò ìîíèòîð. Åñëè ìîíèòîð çàïèùàë — äåëà ïëîõè, áåãîì ïîä êèñëîðîä. Ïàíèêà. È õîòÿ ó òåáÿ åñòü äîñòàòî÷íî âðåìåíè, ÷òîáû ëå÷ü ïîä êèñëîðîä — âñå ðàâíî ïàíèêà.
Åñòü òîëüêî ñòðàõ. Ñòðàõ çàáûòü íàäåòü äàò÷èê êèñëîðîäà, ñòðàõ, ÷òî óñí¸øü è íå óñëûøèøü, êàê çàïèùèò ìîíèòîð, ñòðàõ, ÷òî ïîêà ñïèøü åãî âûêëþ÷èò ìåäñåñòðà, è íå âêëþ÷èò (ïàðó ðàç òàê áûëî).
Õîðîøî õîòü ñîí íåðåãóëÿðíûé, ïëîõîé, óðûâêàìè — íà äîëãî íå îòêëþ÷àåøüñÿ, íà÷èíàåøü çàäûõàòüñÿ, áîèøüñÿ óñíóòü.
 îáùåì íà äâå íåäåëè òû äóìàåøü òîëüêî î ìîíèòîðå è êèñëîðîäå. Ýòî åäèíñòâåííîå, ÷òî òåáÿ âîëíóåò — îñòàëüíîãî ìèðà íå ñóùåñòâóåò, òîëüêî êóñî÷åê íåáà â óçêîì îêîøêå ïîä ïîòîëêîì.
Ïîñëå òÿæ¸ëîé ôàçû çíà÷èòåëüíî ëåã÷å ñòàíîâèòñÿ:
òåáÿ âûïóñêàþò èç ðåàíèìàöèè, äàþò áîëåå ïðèëè÷íóþ îäåæäó, ìåíüøå êîíòðîëèðóþò, âîçâðàùàþò òåëåôîí.
Ñ êàæäûì äí¸ì îäûøêà âñå ìåíüøå è ìåíüøå, íà÷èíàåøü âçëåòàòü ïî ëåñòíèöàì, ïîÿâëÿåòñÿ àïïåòèò, ÷óâñòâóåøü ñåáÿ íà âñå 100, è õî÷åøü äîìîé, ò.ê. çäîðîâ êàê áûê.
Íî ôèã òàì — âïåðåäè åù¸ ìåñÿö-äâà âîññòàíîâëåíèÿ.
 öåëîì ýòî óæå êàíèêóëû: ãóëÿåøü, êóøàåøü, ÷èòàåøü êíèæêè, îáùàåøüñÿ ñ äðóãèìè áîëüíûìè, çàâèñàåøü â òåëåôîíå, ðàçðåøåíû ïîñåùåíèÿ.
Êîðìÿò î÷åíü âêóñíî.
Ëåæèøü â ñâîå óäîâîëüñòâèå.
Êàæäûé äåíü ïðîöåäóðû è àíàëèçû.
Íî ñ êàæäûì äí¸ì íàðàñòàåò òîñêà. Ñî âðåìåíåì íà÷èíàåøü âñå áîëüøå âðåìåíè ïðîâîäèòü ó îêíà, íàáëþäàÿ çà ëþäüìè íà óëèöàõ, è çàâèäóåøü èì: îíè âîëüíû äåëàòü ÷òî óãîäíî, êóäà õîòÿò, òóäà èäóò, à òû òîð÷èøü òóò, êàê â òþðüìå. Ïëîõî áûòü áîëüíûì.
Õî÷åøü äîìîé, õî÷åøü ãóëÿòü ïî ãîðîäó, õîäèòü âåçäå, õî÷åøü ñâîáîäû.
Ýòî âñå ïðèäàåò îãðîìíóþ çàèíòåðåñîâàííîñòü â ðåçóëüòàòàõ îáñëåäîâàíèé: ñ íåòåðïåíèåì æä¸øü, êîãäà íàêîíåö-òî àíàëèçû óñòðîÿò âðà÷åé, è òåáÿ âûïèøóò.
Ëåãêèå î÷åíü òÿæåëî âîññòàíàâëèâàþòñÿ. Êàæäûé äåíü ñàìîëå÷åíèÿ — ýòî íåäåëÿ-äâå ïîñëåäóþùåãî âîññòàíîâëåíèÿ â áîëüíèöå. Ñëèøêîì äîðîãî — íàäî ñðàçó ñêîðóþ âûçûâàòü.
Íå ïðåäñòàâëÿþ êàê ñòðàäàëè òå, êòî âîññòàíàâëèâàëñÿ ïî ïîëãîäà. À áûëè è òå, êòî áîëüøå ãîäà ëåæàë.
Источник
Описание презентации Пневмония Практические рекомендации А. Г. Чучалин и соавт. по слайдам
 Пневмония Практические рекомендации А. Г. Чучалин и соавт. Внебольничная пневмония у взрослых: диагностика, лечение, профилактика Клин микробиол антимикроб химиотер 2010, Том 12, №
Пневмония Практические рекомендации А. Г. Чучалин и соавт. Внебольничная пневмония у взрослых: диагностика, лечение, профилактика Клин микробиол антимикроб химиотер 2010, Том 12, №
 Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
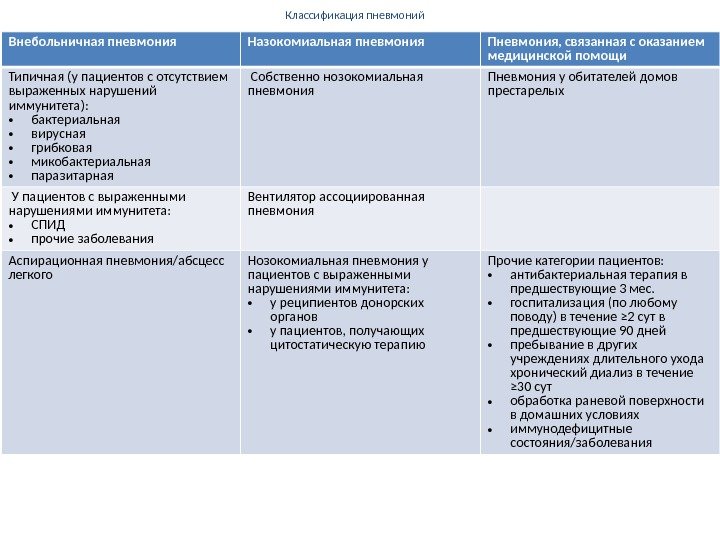 Классификация пневмоний Внебольничная пневмония Назокомиальная пневмония Пневмония, связанная с оказанием медицинской помощи Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): • бактериальная • вирусная • грибковая • микобактериальная • паразитарная Собственно нозокомиальная пневмония Пневмония у обитателей домов престарелых У пациентов с выраженными нарушениями иммунитета: • СПИД • прочие заболевания Вентилятор ассоциированная пневмония Аспирационная пневмония/абсцесс легкого Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: • у реципиентов донорских органов • у пациентов, получающих цитостатическую терапию Прочие категории пациентов: • антибактериальная терапия в предшествующие 3 мес. • госпитализация (по любому поводу) в течение ≥ 2 сут в предшествующие 90 дней • пребывание в других учреждениях длительного ухода хронический диализ в течение ≥ 30 сут • обработка раневой поверхности в домашних условиях • иммунодефицитные состояния/заболевания
Классификация пневмоний Внебольничная пневмония Назокомиальная пневмония Пневмония, связанная с оказанием медицинской помощи Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): • бактериальная • вирусная • грибковая • микобактериальная • паразитарная Собственно нозокомиальная пневмония Пневмония у обитателей домов престарелых У пациентов с выраженными нарушениями иммунитета: • СПИД • прочие заболевания Вентилятор ассоциированная пневмония Аспирационная пневмония/абсцесс легкого Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: • у реципиентов донорских органов • у пациентов, получающих цитостатическую терапию Прочие категории пациентов: • антибактериальная терапия в предшествующие 3 мес. • госпитализация (по любому поводу) в течение ≥ 2 сут в предшествующие 90 дней • пребывание в других учреждениях длительного ухода хронический диализ в течение ≥ 30 сут • обработка раневой поверхности в домашних условиях • иммунодефицитные состояния/заболевания
 Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях, т. е. вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч от момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток; сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками свежих очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях, т. е. вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч от момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток; сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками свежих очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
 Патогенез 1. аспирация секрета ротоглотки; 2. вдыхание аэрозоля, содержащего микроорганизмы; 3. гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит); 4. непосредственное распространение инфекции из соседних пораженных органов (например, при абсцессе печени) или в результате инфицирования при проникающих ранениях грудной клетки.
Патогенез 1. аспирация секрета ротоглотки; 2. вдыхание аэрозоля, содержащего микроорганизмы; 3. гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит); 4. непосредственное распространение инфекции из соседних пораженных органов (например, при абсцессе печени) или в результате инфицирования при проникающих ранениях грудной клетки.
 Этиология ВП 1. в 30– 50% случаев заболевания — пневмококк (Streptococcus pneumoniae) 2. от 8 до 30% случаев заболевания: Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila. 3. Редко — 3– 5%: Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии. 4. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов).
Этиология ВП 1. в 30– 50% случаев заболевания — пневмококк (Streptococcus pneumoniae) 2. от 8 до 30% случаев заболевания: Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila. 3. Редко — 3– 5%: Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии. 4. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов).
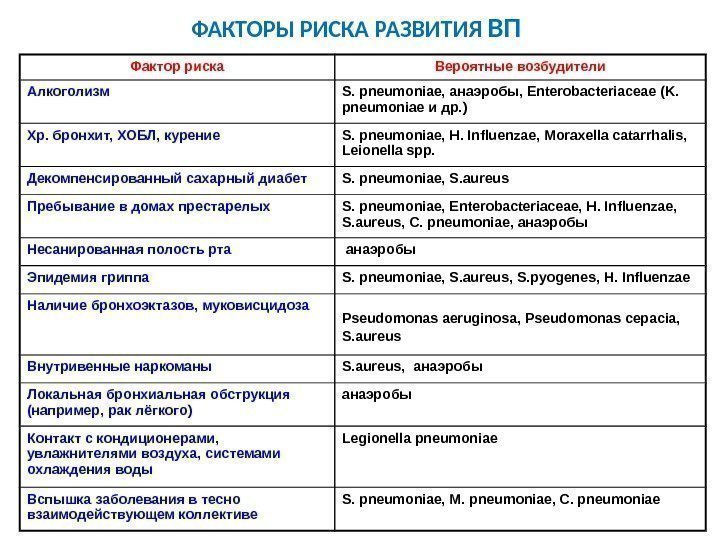 ФАКТОРЫ РИСКА РАЗВИТИЯ ВП Фактор риска Вероятные возбудители Алкоголизм S. pneumoniae, анаэробы, Enterobacteriaceae (K. pneumoniae и др. ) Хр. бронхит, ХОБЛ, курение S. pneumoniae, H. Influenzae, Moraxella catarrhalis, Leionella spp. Декомпенсированный сахарный диабет S. pneumoniae, S. aureus Пребывание в домах престарелых S. pneumoniae, Enterobacteriaceae, H. Influenzae, S. aureus, C. pneumoniae, анаэробы Несанированная полость рта анаэробы Эпидемия гриппа S. pneumoniae, S. aureus, S. pyogenes, H. Influenzae Наличие бронхоэктазов, муковисцидоза Pseudomonas aeruginosa, Pseudomonas cepacia, S. aureus Внутривенные наркоманы S. aureus, анаэробы Локальная бронхиальная обструкция (например, рак лёгкого) анаэробы Контакт с кондиционерами, увлажнителями воздуха, системами охлаждения воды Legionella pneumoniae Вспышка заболевания в тесно взаимодействующем коллективе S. pneumoniae, M. pneumoniae, C. pneumoniae
ФАКТОРЫ РИСКА РАЗВИТИЯ ВП Фактор риска Вероятные возбудители Алкоголизм S. pneumoniae, анаэробы, Enterobacteriaceae (K. pneumoniae и др. ) Хр. бронхит, ХОБЛ, курение S. pneumoniae, H. Influenzae, Moraxella catarrhalis, Leionella spp. Декомпенсированный сахарный диабет S. pneumoniae, S. aureus Пребывание в домах престарелых S. pneumoniae, Enterobacteriaceae, H. Influenzae, S. aureus, C. pneumoniae, анаэробы Несанированная полость рта анаэробы Эпидемия гриппа S. pneumoniae, S. aureus, S. pyogenes, H. Influenzae Наличие бронхоэктазов, муковисцидоза Pseudomonas aeruginosa, Pseudomonas cepacia, S. aureus Внутривенные наркоманы S. aureus, анаэробы Локальная бронхиальная обструкция (например, рак лёгкого) анаэробы Контакт с кондиционерами, увлажнителями воздуха, системами охлаждения воды Legionella pneumoniae Вспышка заболевания в тесно взаимодействующем коллективе S. pneumoniae, M. pneumoniae, C. pneumoniae
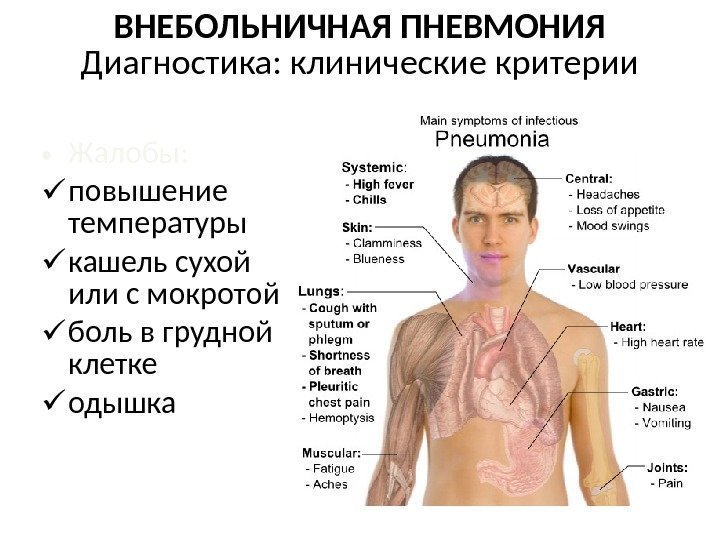 ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ Диагностика: клинические критерии • Жалобы: повышение температуры кашель сухой или с мокротой боль в грудной клетке одышка
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ Диагностика: клинические критерии • Жалобы: повышение температуры кашель сухой или с мокротой боль в грудной клетке одышка
 Диагноз ВП является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: • острая лихорадка в начале заболевания (температура >38, 0 °С); • кашель с мокротой; • физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука); • лейкоцитоз >10 9 /л и/или палочкоядерный сдвиг (>10%)
Диагноз ВП является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: • острая лихорадка в начале заболевания (температура >38, 0 °С); • кашель с мокротой; • физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука); • лейкоцитоз >10 9 /л и/или палочкоядерный сдвиг (>10%)
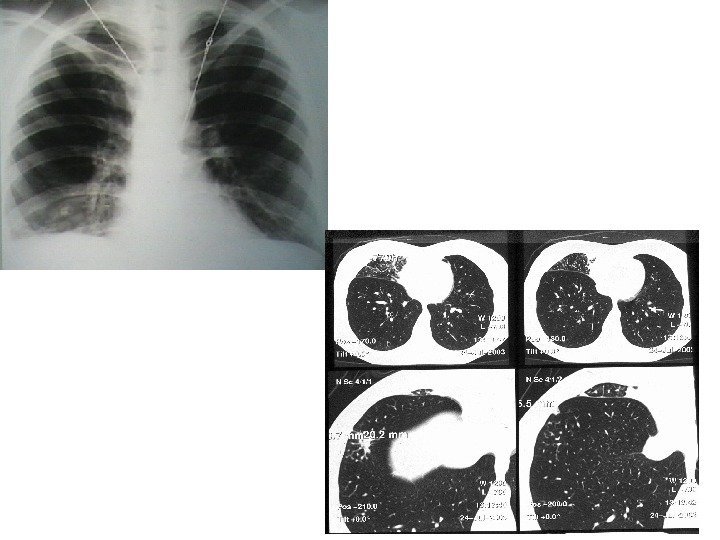
 Осложнения ВП • плевральный выпот • эмпиема плевры • деструкция/абсцедирование легочной ткани; • острый респираторный дистресс-синдром; • острая дыхательная недостаточность; • септический шок; • вторичная бактериемия, сепсис, гематогенные очаги отсева; • перикардит, миокардит; • нефрит и др
Осложнения ВП • плевральный выпот • эмпиема плевры • деструкция/абсцедирование легочной ткани; • острый респираторный дистресс-синдром; • острая дыхательная недостаточность; • септический шок; • вторичная бактериемия, сепсис, гематогенные очаги отсева; • перикардит, миокардит; • нефрит и др
 ОПРЕДЕЛЕНИЕ СТЕПЕНИ ТЯЖЕСТИ ПНЕВМОНИИ 1. Нарушение сознания ( C onfusion) 2. Частота дыхания ≥ 30/мин ( R espiratory rate) 3. Систолическое АД <90 или диастолическое АД 65 лет ( 65 )Прогностическая шкала Британского торакального общества (CRB-65) 0 баллов 1 группа — летальность 1, 2% амбулаторное лечение 1 -2 балла 2 группа — летальность 8, 15% наблюдение и оценка в стационаре 3 -4 балла 3 группа — летальность 31% неотложная госпитализация
ОПРЕДЕЛЕНИЕ СТЕПЕНИ ТЯЖЕСТИ ПНЕВМОНИИ 1. Нарушение сознания ( C onfusion) 2. Частота дыхания ≥ 30/мин ( R espiratory rate) 3. Систолическое АД <90 или диастолическое АД 65 лет ( 65 )Прогностическая шкала Британского торакального общества (CRB-65) 0 баллов 1 группа — летальность 1, 2% амбулаторное лечение 1 -2 балла 2 группа — летальность 8, 15% наблюдение и оценка в стационаре 3 -4 балла 3 группа — летальность 31% неотложная госпитализация
 Госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из нижеследующих признаков.
Госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из нижеследующих признаков.
 Госпитализация Данные физикального обследования : частота дыхания ≥ 30/мин; САД <90 мм рт. ст. ; ДАД ≤ 60 мм рт. ст. ; частота сердечных сокращений ≥ 125/мин; температура <35, 5 °С или ≥ 39, 9 °С; нарушение сознания
Госпитализация Данные физикального обследования : частота дыхания ≥ 30/мин; САД <90 мм рт. ст. ; ДАД ≤ 60 мм рт. ст. ; частота сердечных сокращений ≥ 125/мин; температура <35, 5 °С или ≥ 39, 9 °С; нарушение сознания
 Госпитализация Лабораторные данные: количество лейкоцитов периферической крови 20, 0× 109/л; Sa. O 2 <92% (по данным пульсоксиметрии), Ра. О 2 50 мм рт. ст. при дыхании комнатным воздухом; гематокрит <30% или гемоглобин 176, 7 мкмоль/л или азот мочевины >7, 0 ммоль/л метаболическим ацидозом (р. Н <7, 35), коагулопатия
Госпитализация Лабораторные данные: количество лейкоцитов периферической крови 20, 0× 109/л; Sa. O 2 <92% (по данным пульсоксиметрии), Ра. О 2 50 мм рт. ст. при дыхании комнатным воздухом; гематокрит <30% или гемоглобин 176, 7 мкмоль/л или азот мочевины >7, 0 ммоль/л метаболическим ацидозом (р. Н <7, 35), коагулопатия
 Госпитализация Рентгенологические данные: пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 суток); внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность
Госпитализация Рентгенологические данные: пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 суток); внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность
 Госпитализация 1. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях. 2. Вопрос о предпочтительности стационарного лечения ВП может быть рассмотрен в следующих случаях: . возраст старше 60 лет; . наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания); . неэффективность стартовой антибактериальной терапии; . беременность; . желание пациента и/или членов его семьи
Госпитализация 1. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях. 2. Вопрос о предпочтительности стационарного лечения ВП может быть рассмотрен в следующих случаях: . возраст старше 60 лет; . наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания); . неэффективность стартовой антибактериальной терапии; . беременность; . желание пациента и/или членов его семьи
 Неотложная госпитализация в ОИТ. 1. тахипноэ ≥ 30/мин; 2. систолическое артериальное давление 4 ч; 6. острая почечная недостаточность
Неотложная госпитализация в ОИТ. 1. тахипноэ ≥ 30/мин; 2. систолическое артериальное давление 4 ч; 6. острая почечная недостаточность
 НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ Нозокомиальная (госпитальная, внутрибольничная) пневмония развивается через 48 и более часов после госпитализации при отсутствии инкубационного периода на момент поступления больного в стационар. НП, связанная с ИВЛ (НП ивл ), развивается не ранее, чем через 48 часов от момента интубации и начала проведения ИВЛ при отсутствии признаков легочной инфильтрации на момент интубации
НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ Нозокомиальная (госпитальная, внутрибольничная) пневмония развивается через 48 и более часов после госпитализации при отсутствии инкубационного периода на момент поступления больного в стационар. НП, связанная с ИВЛ (НП ивл ), развивается не ранее, чем через 48 часов от момента интубации и начала проведения ИВЛ при отсутствии признаков легочной инфильтрации на момент интубации
 НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ этиология Основные возбудители • Enterobacteriaceae (25 -35% случаев) • Proteus aerugenosa (25 -35% случаев) • Staphylococcus aureus (15 -35% случаев) • Анаэробы (обычно в сочетании с грамотрицательными бактериями) (10 -30% случаев) • Haemophilus influenzae (10 -20% случаев) • Streptococcus pneumoniae (10 -20% случаев) • В 50% случаев – микст-инфекция
НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ этиология Основные возбудители • Enterobacteriaceae (25 -35% случаев) • Proteus aerugenosa (25 -35% случаев) • Staphylococcus aureus (15 -35% случаев) • Анаэробы (обычно в сочетании с грамотрицательными бактериями) (10 -30% случаев) • Haemophilus influenzae (10 -20% случаев) • Streptococcus pneumoniae (10 -20% случаев) • В 50% случаев – микст-инфекция
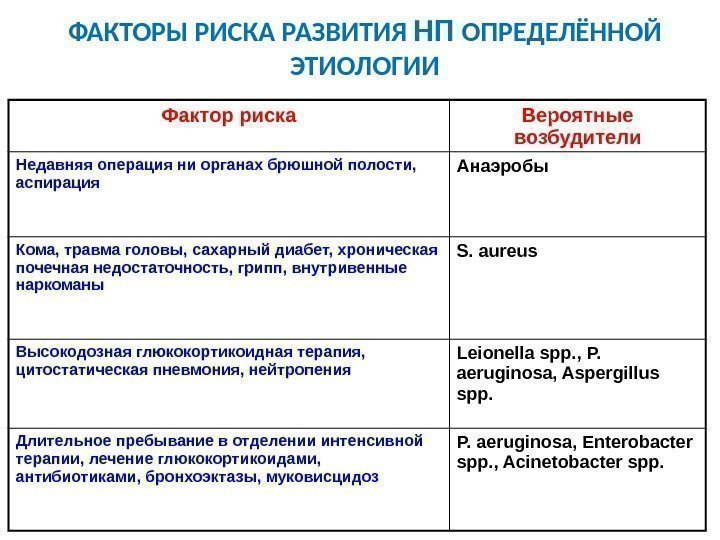 ФАКТОРЫ РИСКА РАЗВИТИЯ НП ОПРЕДЕЛЁННОЙ ЭТИОЛОГИИ Фактор риска Вероятные возбудители Недавняя операция ни органах брюшной полости, аспирация Анаэробы Кома, травма головы, сахарный диабет, хроническая почечная недостаточность, грипп, внутривенные наркоманы S. aureus Высокодозная глюкокортикоидная терапия, цитостатическая пневмония, нейтропения Leionella spp. , P. aeruginosa, Aspergillus spp. Длительное пребывание в отделении интенсивной терапии, лечение глюкокортикоидами, антибиотиками, бронхоэктазы, муковисцидоз P. aeruginosa, Enterobacter spp. , Acinetobacter spp.
ФАКТОРЫ РИСКА РАЗВИТИЯ НП ОПРЕДЕЛЁННОЙ ЭТИОЛОГИИ Фактор риска Вероятные возбудители Недавняя операция ни органах брюшной полости, аспирация Анаэробы Кома, травма головы, сахарный диабет, хроническая почечная недостаточность, грипп, внутривенные наркоманы S. aureus Высокодозная глюкокортикоидная терапия, цитостатическая пневмония, нейтропения Leionella spp. , P. aeruginosa, Aspergillus spp. Длительное пребывание в отделении интенсивной терапии, лечение глюкокортикоидами, антибиотиками, бронхоэктазы, муковисцидоз P. aeruginosa, Enterobacter spp. , Acinetobacter spp.
 ОСНОВНЫЕ ВОЗБУДИТЕЛИ АСПИРАЦИОННОЙ ПНЕВМОНИИ Внебольничная АП • Streptococcus pneumoniae • Haemophilus influenzae • Staphylococcus aureus Больничная АП • Грамотрицательная микрофлора
ОСНОВНЫЕ ВОЗБУДИТЕЛИ АСПИРАЦИОННОЙ ПНЕВМОНИИ Внебольничная АП • Streptococcus pneumoniae • Haemophilus influenzae • Staphylococcus aureus Больничная АП • Грамотрицательная микрофлора
 ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К АСПИРАЦИИ • Угнетение сознания (алкогольное или наркотическое опьянение, эпилептические припадки, ОНМК, ЧМТ, наркоз, передозировка лекарств) • Дисфагия (стриктуры, опухоли или дивертикулы пищевода, пищеводно-трахеальные свищи, недостаточность кардии, ГЭРБ) • Неврологические заболевания (рассеянный склероз, болезнь Паркинсона, миастения, псевдобульбарный паралич) • Механические нарушения защитных барьеров (назогастральный зонд, эндотрахеальная интубация, трахеостомия, ЭГДС) • Повторная рвота • Анестезия глотки
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К АСПИРАЦИИ • Угнетение сознания (алкогольное или наркотическое опьянение, эпилептические припадки, ОНМК, ЧМТ, наркоз, передозировка лекарств) • Дисфагия (стриктуры, опухоли или дивертикулы пищевода, пищеводно-трахеальные свищи, недостаточность кардии, ГЭРБ) • Неврологические заболевания (рассеянный склероз, болезнь Паркинсона, миастения, псевдобульбарный паралич) • Механические нарушения защитных барьеров (назогастральный зонд, эндотрахеальная интубация, трахеостомия, ЭГДС) • Повторная рвота • Анестезия глотки
 ОСНОВНЫЕ ВОЗБУДИТЕЛИ ПНЕВМОНИИ У БОЛЬНЫХ С ИММУНОДЕФИЦИТОМ У больных со СПИДом • При CD 4+>200/мм³ Streptococcus pneumoniae, Haemophilus influenzae • При CD 4+<200/мм³ Pneumocystus carinii, P. aeruginosa/ Cryptococcus spp. , Aspergillus spp. , Mycobacterium kansasii У наркоманов • S. aureus У реципиентов донорских органов и костного мозга • Cytomegalovirus
ОСНОВНЫЕ ВОЗБУДИТЕЛИ ПНЕВМОНИИ У БОЛЬНЫХ С ИММУНОДЕФИЦИТОМ У больных со СПИДом • При CD 4+>200/мм³ Streptococcus pneumoniae, Haemophilus influenzae • При CD 4+<200/мм³ Pneumocystus carinii, P. aeruginosa/ Cryptococcus spp. , Aspergillus spp. , Mycobacterium kansasii У наркоманов • S. aureus У реципиентов донорских органов и костного мозга • Cytomegalovirus
 Антибактериальная терапия внебольничной пневмонии у амбулаторных пациентов Группа Наиболее частые возбудители Препараты выбора Нетяжелая ВП у пациентов без сопутствующих заболеваний, не принимавших за последние 3 мес. АМП ≥ 2 дней S. Pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амоксициллин внутрь или Макролид внутрь* Нетяжелая ВП у пациентов с сопутствующими заболеваниями и/или принимавшими за последние 3 мес. АМП ≥ 2 дней S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин/клавуланат Амоксициллин/сульбактам внутрь ± макролид внутрь или Респираторный фторхинолон (левофлоксацин, моксифлоксацин, гемифлоксацин) внутрь
Антибактериальная терапия внебольничной пневмонии у амбулаторных пациентов Группа Наиболее частые возбудители Препараты выбора Нетяжелая ВП у пациентов без сопутствующих заболеваний, не принимавших за последние 3 мес. АМП ≥ 2 дней S. Pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амоксициллин внутрь или Макролид внутрь* Нетяжелая ВП у пациентов с сопутствующими заболеваниями и/или принимавшими за последние 3 мес. АМП ≥ 2 дней S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин/клавуланат Амоксициллин/сульбактам внутрь ± макролид внутрь или Респираторный фторхинолон (левофлоксацин, моксифлоксацин, гемифлоксацин) внутрь
 Антибактериальная терапия внебольничной пневмонии у госпитализированных пациентов Пневмония нетяжелого течения S. pneumoniae H. Influenzae C. Pneumoniae S. aureus Enterobacteriaceae Бензилпенициллин в/в, в/м ± макролид внутрь Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в Пневмония тяжелого течения S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в+ макролид в/в Цефтриаксон в/в+ макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в
Антибактериальная терапия внебольничной пневмонии у госпитализированных пациентов Пневмония нетяжелого течения S. pneumoniae H. Influenzae C. Pneumoniae S. aureus Enterobacteriaceae Бензилпенициллин в/в, в/м ± макролид внутрь Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в Пневмония тяжелого течения S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в+ макролид в/в Цефтриаксон в/в+ макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в
 ОТХАРКИВАЮЩИЕ СРЕДСТВА • Амброксол внутрь по 30 мг 3 р/сут. в течение 2 сут. , далее по 30 мг 2 р/сут. ; в ингаляциях по 2 -3 мл раствора на одну ингаляцию 1 -2 р/сут. 7 -10 сут. или • Ацетилцистеин внутрь по 200 мг 3 р/сут. 7 -10 сут. ; в ингаляциях по 2 мл 20% раствора на одну ингаляцию 2 -4 р/сут. 7 -10 сут. или • Бромгексин внутрь по 8 -16 мг 3 р/сут. 7 -10 сут. ; в/м или в/в по 16 мг 2 -3 р/сут. 7 -10 сут. или • Карбоцистеин внутрь по 750 мг 3 р/сут. 7 -10 сут.
ОТХАРКИВАЮЩИЕ СРЕДСТВА • Амброксол внутрь по 30 мг 3 р/сут. в течение 2 сут. , далее по 30 мг 2 р/сут. ; в ингаляциях по 2 -3 мл раствора на одну ингаляцию 1 -2 р/сут. 7 -10 сут. или • Ацетилцистеин внутрь по 200 мг 3 р/сут. 7 -10 сут. ; в ингаляциях по 2 мл 20% раствора на одну ингаляцию 2 -4 р/сут. 7 -10 сут. или • Бромгексин внутрь по 8 -16 мг 3 р/сут. 7 -10 сут. ; в/м или в/в по 16 мг 2 -3 р/сут. 7 -10 сут. или • Карбоцистеин внутрь по 750 мг 3 р/сут. 7 -10 сут.
 Критерии адекватности антибактериальной терапии ВП • температура <37, 5 °С; • отсутствие интоксикации; • отсутствие дыхательной недостаточности (частота дыхания менее 20 в минуту); • отсутствие гнойной мокроты; • количество лейкоцитов в крови <10× 109/л, нейтрофилов <80%, юных форм <6%; • отсутствие отрицательной динамики на рентгенограмме.
Критерии адекватности антибактериальной терапии ВП • температура <37, 5 °С; • отсутствие интоксикации; • отсутствие дыхательной недостаточности (частота дыхания менее 20 в минуту); • отсутствие гнойной мокроты; • количество лейкоцитов в крови <10× 109/л, нейтрофилов <80%, юных форм <6%; • отсутствие отрицательной динамики на рентгенограмме.
Источник

