Летальность детей от пневмонии составляет

По данным Всемирной организации здравоохранения (ВОЗ), 16% от всех смертей среди детей до 5 лет приходится именно на пневмонию. В 2015 году это заболевание забрало 920 136 детских жизней по всему миру. В этой статье мы рассмотрим, как распознать симптомы пневмонии у детей, а также как её лечить и снизить шансы ребенка заболеть снова. Для начала разберемся, что именно представляет собой это опасное заболевание.
Это форма острой респираторной инфекции, которая поражает легкие. Последние состоят из маленьких мешочков под названием альвеолы, которые наполняются воздухом, когда человек дышит. Воспаление легких у детей появляется в том случае, если альвеолы заполняются жидкостью и гноем, из-за чего дыхание становится болезненным, а потребление кислорода сильно ограничивается. Данное заболевание способно затронуть как одно, так и оба легких одновременно.
Каковы симптомы пневмонии у ребенка?
Симптомы болезни варьируются в зависимости от возраста ребенка, а также от того, что именно вызвало воспаление. Обычно у детей наблюдается один или несколько признаков:
- Высокая температура,
- Учащенное и/или затрудненное дыхание,
- Кашель,
- Рвота,
- Раздражение и усталость,
- Боль в грудной клетке, особенно во время кашля,
- Боль в животе.
Очень часто пневмония у ребенка отбивает желание кушать, что сильно беспокоит родителей. Важно понимать – как только больному станет легче, аппетит вернется. Главная задача родителей – убедиться, что их чадо потребляет много жидкости. Для этого необходимо чаще давать ребенку воду, грудное молоко (или молоко из бутылочки), компоты и так далее.

У новорожденных и детей в возрасте до 1 месяца основными симптомами пневмонии, на которые стоит обратить внимание, являются:
- Трудности с дыханием – ребенок издаёт звуки, напоминающие «хрюканье» и/или качает головой,
- Втягивание мышц живота (под грудной клеткой) во время дыхания,
- Учащенное дыхание,
- Сухие подгузники на протяжении 12 или более часов,
- Высокая температура или температура, которая постоянно то повышается, то снижается,
- Отказ от грудного вскармливания,
- Плохой сон и раздражительность,
- Синяя кожа под языком или на внутренней части губ.
Симптомы пневмонии у ребенка старше 1 месяца также могут включать:
- Частый кашель,
- Сложности с дыханием и втягивание мышц живота,
- Очень выраженное, громкое дыхание и хрип.
Если пневмония затронула нижнюю часть легких – поблизости с животом, у малыша наблюдается высокая температура, а также боль в животе или рвота. При этом проблемы с дыханием отсутствуют.
Если воспаление вызвано бактерией, симптомы появляются довольно резко – повышается температура и учащается дыхание. Для вирусной пневмонии характерно более постепенное проявление симптомов, самый распространенный из которых – хрип.

При подозрении на воспаление – обязательно звоните педиатру. Звоните врачу немедленно, если у ребенка появились такие симптомы:
- Трудности с дыханием,
- Губы или ногти приобрели синеватого или серого оттенка,
- Если температура достигла 38,9 °C – для детей в любом возрасте,
- Если малышу менее 6 месяцев и температура преодолела отметку в 38°C.
Каковы причины пневмонии у детей?
Виновником этого заболевания могут быть различные микробы: вирусы, бактерии, грибки, паразиты. Самые распространенные причины пневмонии включают:
- Бактерия пневмококка – наиболее частая причина бактериального воспаления у детей,
- Гемофильная палочка типа B – вторая по распространенности причина бактериального происхождения,
- Респираторно-синцитиальный вирус – наиболее частая причина вирусной пневмонии среди маленьких пациентов,
- Среди других вирусов, способных вызвать воспаление – вирус гриппа, аденовирус, риновирус, метапневмовирус, а также вирус парагриппа, который вызывает круп,
- У ВИЧ-инфицированных младенцев чаще всего развивается пневмоцистная пневмония, которая несёт ответственность минимум за 25% всех смертей, вызванных воспалением.
Лечение пневмонии у детей
В большинстве случаев лечение проходит в домашних условиях. Для этого родителям необходимо следить за тем, чтобы ребёнок пил достаточно жидкости и много отдыхал. Если больной жалуется на боль в груди, ему можно дать панадол (парацетамол). Не стоит тратить деньги на лекарства от кашля, они всё равно не помогают при воспалении легких у детей.
Если инфекция была вызвана бактерией, ребенку обязательно назначают антибиотик. В большинстве случаев после начала приема препарата в течение 24-48 часов больному становится значительно лучше. Температура снизится, малышу будет легче дышать, он станет более энергичным. Кашель может беспокоить ещё несколько дней или недель. Очень важно пройти весь курс антибиотиков при пневмонии, даже если больной хорошо себя чувствует. Обычно препарат назначают на 7-10 дней.
Если врач на 100% уверен, что у ребенка вирусная пневмония, антибиотики не назначаются, ведь эти препараты уничтожают только бактериальную инфекцию. Период восстановления в этом случае продлится дольше – от двух до четырех недель.

Лечение пневмонии в больнице
В некоторых случаях ребенку необходима госпитализация:
- Если малышу менее 1 годика,
- Если он не способен принимать лекарства,
- В случае обезвоживания,
- Если малыш имеет серьёзные проблемы с дыханием,
- Если ребенок страдает от хронического заболевания легких или сердца.
- Если у малыша ослабленный иммунитет.
Лечение пневмонии в стационаре предполагает внутривенное введение антибиотиков (в случае бактериальной инфекции). Иногда больные проходят кислородную терапию, которая помогает наполнить легкие кислородом и облегчает дыхание.
Профилактика пневмонии
Для того чтобы уберечь ребенка от этого опасного для жизни заболевания, специалисты рекомендуют:
Проходить вакцинацию
Кроме ежегодной вакцинации от вируса гриппа необходимо проходить иммунизацию от гемофильной инфекции типа B, пневмококка, кори и коклюша. По словам ученых из Всемирной организации здравоохранения (ВОЗ), первая доза вакцины от бактерии пневмококка должна вводиться после достижения малышом двухмесячного возраста. Вакцинация – это наиболее эффективный способ профилактики пневмонии.
Не делиться игрушками и посудой с другими детьми
Напоминайте детям, которые ходят в начальную школу, не делиться игрушками и посудой с другими детьми. К большому сожалению, эту привычку крайне сложно воспитать у ребенка, который посещает детский сад.
Как отмечают австралийские врачи, дети, которые проходят вакцинацию, значительно снижают риск подхватить инфекцию в детском саду или школе.

Чаще мыть руки
Воспитывайте у ребенка привычку мыть руки с мылом каждый раз после того, как он сморкает нос, кашляет или чихает.
Избегать пассивного курения
Не курите рядом с детьми и не позволяйте это делать другим. Табачный дым увеличивает риск столкнуться с инфекцией, а также ухудшает симптомы пневмонии у ребенка.
Если у вашего ребенка появились признаки воспаления, немедленно звоните педиатру, а если симптомы беспокоят вас — обращайтесь к терапевту.
Источники:
- Pneumonia, World Health Organization,
- Pneumonia in children, British Lung Foundation,
- Pneumonia, KidsHealth,
- Pneumonia, The Royal Children’s Hospital, Melbourne.
Источник
Еженедельник «Аргументы и Факты» № 8. Врач на удалёнке? 19/02/2020

Люди перестали бояться пневмонии (воспаления лёгких). Многие считают эту болезнь неопасной. И совершенно зря, смертность от неё выше, чем от коронавируса.
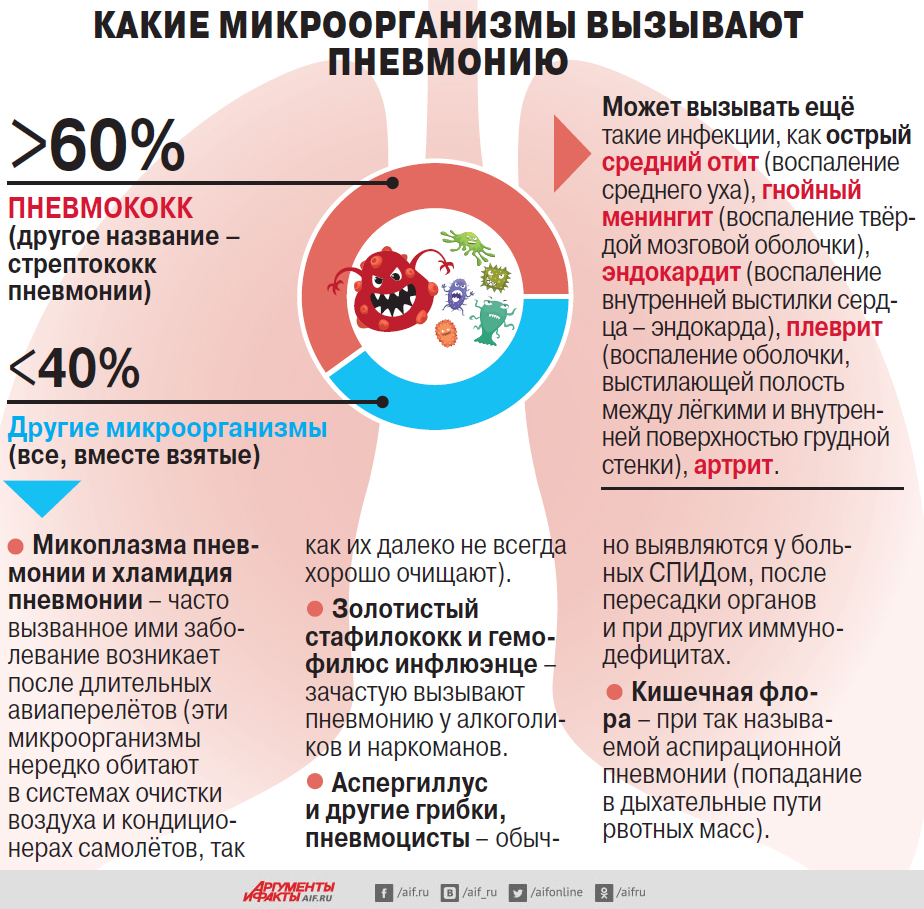
– Основной причиной воспаления лёгких является бактерия пневмококк, более 60% случаев пневмонии вызывает именно она, – объясняет главный пульмонолог Министерства здравоохранения РФ по ЦФО, генеральный секретарь Российского научного медицинского общества терапевтов и заместитель начальника управления науки МГМСУ им. А. И. Евдокимова Андрей Малявин. – И смертность при этом заболевании достаточно высокая. Среди людей старше 65 лет от пневмококкового воспаления лёгких погибают 32% больных, в среднем возрасте 40–65 лет смертность составляет 11%, а среди молодых людей – почти 2%. Такая ситуация сохраняется уже много лет, и это при том, что мы можем сократить летальность при данном заболевании. Для этого у нас есть эффективные способы профилактики и лечения.
Вакцина для бабушек
– Отличный эффект дают прививки против пневмококковой инфекции, – продолжает Андрей Георгиевич. – На Западе они очень широко используются: например, в США вакцина от пневмококков входит в десятку самых популярных препаратов, занимая 7-е место. Там ею прививается практически всё население. В России есть приказ Минздрава, регламентирующий проведение таких прививок, и зарегистрированы две вакцины. На федеральном уровне бесплатно прививают детей от 2 до 5 лет и призывников. Деньги выделяются, и такая вакцинация проводится хорошо, но в той части, которую должны финансировать регионы, катастрофа. По планам нужно прививать 10% взрослого населения, а реально прививки против пневмококка делают только 1–1,5%. Единственный регион, где она выполняется в полном объёме, – Сахалин. И это сильно влияет на смертность, ведь из региональных бюджетов должны финансироваться прививки тем категориям пациентов, у которых пневмония протекает особенно тяжело и чаще заканчивается летально. Это пожилые люди старше 65 лет, а также пациенты с хроническими заболеваниями – хронической обструктивной болезнью лёгких (ХОБЛ), бронхиальной астмой, сердечной недостаточностью, ишемической болезнью сердца (ИБС), сахарным диабетом, алкоголизмом и наркоманией. К сожалению, в некоторых регионах из-за низкого охвата вакцинацией даже отмечается рост смертности от пневмонии.
И это при том, что вакцины против пневмококка не из дорогих. Людям старше 65 лет вводят их один раз в пять лет. Делать это можно круглый год, но лучше летом или в начале осени, чтобы был месяц до начала холодного сезона, во время которого заболеваемость пневмонией увеличивается. Этот срок нужен для выработки иммунитета.

Правила лечения
– К сожалению, есть проблемы и с правильным лечением, говорит Андрей Малявин. – Особенно важно в плане прогноза начало болезни. И прежде всего, назначение эффективных антибиотиков. У нас часто упорно продолжают назначать неэффективные препараты, к которым пневмококки устойчивы. Из-за этого болезнь приобретает более тяжёлое течение и прогноз существенно ухудшается. Также необходимо с самого начала понять, где пациенту нужно лечиться: дома, в больнице или даже сразу в условиях отделения интенсивной терапии. Для этого есть чёткие рекомендации, но и они не всегда выполняются, в том числе из-за нежелания пациентов или их близких. Для лечения нетяжёлых случаев на дому достаточно антибиотиков и других лекарств в виде таблеток, инъекции не нужны. В стационаре лечат более серьёзные случаи, и кроме уколов там часто требуется кислородная терапия. Не интубация трахеи и искусственная вентиляция лёгких, как при интенсивной терапии, а просто подача кислорода через маску или носовые канюли. И вот именно таких аппаратов в наших больницах не хватает. Данную проблему надо решать, тем более что эта техника часто необходима и для больных коронавирусной инфекцией.

Оставить
комментарий (0)
Источник
Пневмония является одной из форм острой респираторной инфекции, воздействующей на легкие. Легкие состоят из мелких мешочков, называемых альвеолами, которые при дыхании у здорового человека наполняются воздухом. При пневмонии альвеолы заполняются гноем и жидкостью, что делает дыхание болезненным и ограничивает поступление кислорода.
Пневмония является важнейшей отдельно взятой инфекционной причиной смертности детей во всем мире. В 2017 году от пневмонии умерли 808 694 детей в возрасте до 5 лет, что составляет 15% всех случаев смерти детей в возрасте до 5 лет во всем мире. Пневмония распространена повсеместно, но дети и семьи страдают от этой болезни в наибольшей степени в Южной Азии и африканских странах, расположенных к югу от пустыни Сахара. Пневмонию можно предупредить с помощью простых мер, она поддается лечению простыми недорогостоящими препаратами при надлежащем уходе.
Причины
Пневмония вызывается целым рядом возбудителей инфекции, включая вирусы, бактерии и грибки. К числу наиболее распространенных относятся:
- streptococcus pneumoniaе – наиболее распространенная причина бактериальной пневмонии у детей;
- haemophilus influenzae type b (Hib) – вторая по частоте причина бактериальной пневмонии;
- респираторно-синцитиальный вирус является распространенной причиной вирусной пневмонии;
- у ВИЧ-инфицированных детей одной из наиболее распространенных причин пневмонии являются pneumocystis jiroveci. Эти микроорганизмы приводят, по меньшей мере, к одной четверти всех случаев смерти ВИЧ-инфицированных детей от пневмонии.
Передача инфекции
Существует несколько путей распространения пневмонии. Вирусы и бактерии, которые обычно присутствуют в носе или горле ребенка, могут инфицировать легкие при их вдыхании. Они могут также распространяться воздушно-капельным путем при кашле или чихании. Кроме того, пневмония может передаваться через кровь, особенно во время родов или сразу после них. Необходимо проведение дополнительных исследований для изучения различных патогенных микроорганизмов, вызывающих пневмонию, и путей их передачи, так как это имеет важнейшее значение для лечения и профилактики.
Симптомы
Симптомы вирусной и бактериальной пневмонии схожи. Однако симптомы вирусной пневмонии могут быть более разнообразными, чем симптомы бактериальной пневмонии.
У детей в возрасте до 5 лет с симптомами кашля и/или затрудненного дыхания, сопровождающимися или не сопровождающимися высокой температурой, диагноз пневмонии ставится при наличии учащенного дыхания или втяжения нижней части грудной клетки, если грудная клетка втягивается или отводится назад при вдохе (у здорового человека при вдохе грудная клетки расширяется). Свистящее дыхание чаще наблюдается при вирусных инфекциях.
Грудные дети при очень тяжелом течении заболевания могут быть неспособны принимать пищу или питье, у них могут наблюдаться также потеря сознания, гипотермия и судороги.
Факторы риска
Хотя большинство здоровых детей способны справиться с инфекцией с помощью защитных сил собственного организма, дети с нарушением иммунной системы подвергаются большему риску развития пневмонии. Иммунная система ребенка может быть ослаблена недостаточным или неправильным питанием. Это касается особенно детей грудного возраста, не получающих исключительно грудное вскармливание.
Предшествующие заболевания, такие как симптоматические ВИЧ-инфекции и корь, также повышают риск заболевания пневмонией у детей.
Восприимчивость ребенка к пневмонии также увеличивается под воздействием следующих экологических факторов:
- загрязнение воздуха внутри помещений, вызванное приготовлением пищи и использованием биотоплива (например, дерево или навоз) для отопления;
- проживание в перенаселенных жилищах;
- курение родителей.
Лечение
Пневмонию, вызванную бактериями, можно излечить антибиотиками. Предпочтительным антибиотиком является амоксициллин в диспергируемых таблетках. Они обычно назначаются в медицинском центре или больнице, но в подавляющем большинстве случаев пневмонию у детей можно эффективно лечить в домашних условиях недорогими оральными антибиотиками. Госпитализация рекомендуется только в очень тяжелых случаях.
Профилактика
Предупреждение пневмонии у детей является одним из основных компонентов стратегии сокращения детской смертности. Иммунизация против Hib, пневмококка, кори и коклюша является наиболее эффективным способом профилактики пневмонии.
Важное значение для повышения защитных сил организма ребенка имеет адекватное питание, начиная с исключительно грудного вскармливания в течение первых 6 месяцев жизни. Оно также эффективно для предупреждения пневмонии и сокращения продолжительности болезни.
Борьба с такими экологическими факторами, как загрязнение воздуха внутри помещений (например, путем использования доступных по цене экологически чистых кухонных плит), и создание условий для соблюдения правил гигиены в перенаселенных жилищах также снижает число детей, страдающих пневмонией.
Для снижения риска заболевания пневмонией ВИЧ-инфицированным детям ежедневно дается антибиотик котримоксазол.
Экономические издержки
Стоимость лечения антибиотиками всех детей, страдающих пневмонией в 66 странах, в которых проводится мониторинг показателей выживаемости матерей, новорожденных и детей в рамках инициативы «Отсчет времени до 2015 года», составляет примерно 109 миллионов долларов США в год. Цена лечения включает стоимость антибиотиков и средств диагностики пневмонии.
Деятельность ВОЗ
Глобальный план действий ВОЗ и ЮНИСЕФ по борьбе с пневмонией и диареей преследует цель повысить темпы борьбы против пневмонии с помощью сочетания мероприятий по защите детей от пневмонии, ее профилактике и лечению, включая следующие меры:
- защита детей от пневмонии, в том числе стимулирование исключительного грудного вскармливания и мытья рук, а также уменьшение загрязнения воздуха внутри помещений;
- профилактика пневмонии с помощью вакцинации, мытья рук с мылом, сокращения загрязнения воздуха в жилищах, предупреждения ВИЧ и профилактики с использованием котримоксазола ВИЧ-инфицированных и подвергающихся риску ВИЧ детей;
- лечение пневмонии: обеспечение правильного лечения для каждого ребенка — либо с помощью работника здравоохранения на уровне отдельных сообществ, либо, в случае тяжелого заболевания, в медицинском учреждении, а также предоставление антибиотиков и кислорода, необходимых для выздоровления.
Ряд стран, включая Бангладеш, Замбию, Индию, Кению и Уганду разработали планы на уровне отдельных районов, штатов и стран для активизации действий для борьбы с пневмонией и диареей. Многие другие включили конкретные действия по борьбе с диареей и пневмонией в свои национальные стратегии по охране здоровья и выживанию детей. Многие страны включили в повестку дня на период после Целей тысячелетия в области развития ликвидацию предотвратимой смертности от диареи и пневмонии в качестве одного из приоритетных действий.
Источник
Пневмония может стать причиной смерти больного
Воспаление легких относят к серьезным заболеваниям, при которых возможно развитие осложнений несовместимых с жизнью. До изобретения антибиотиков смертность составляла около 80%, сегодня она составляет 5-40% в зависимости от сложности диагноза и индивидуальных особенностей больного человека. Статья раскрывает тему можно ли умереть от пневмонии и как это может произойти.
Что нужно знать о пневмонии
Альвеолы в нормальном и больном состоянии
Невзирая на достижения современной медицины, развитие компьютерных технологий, доступности лекарств и квалифицированной медицинской помощи воспаления легких являются сложными заболеваниями при которых существует значительная вероятность серьезного ухудшения здоровья вплоть до ухода больного из жизни. В России каждый год данный диагноз регистрируется у 4-5 миллионов человек, причем на десять тысяч больных приходится 1,2 тысячи летальных исходов. Больше всего это касается детей возрастом до одного года (15%) и лиц пожилого возраста (35-40%).
Обратите внимание. Воспаление легких является четвертым по счету диагнозом в мире, после которого больной может умереть. Первенство остается за сердечно-сосудистыми патологиями, на втором месте стоят онкологические заболевания и на третьем прочно закрепились отравления.
Причины болезни
Схема развития пневмонии
В большинстве случаев пневмонии имеют инфекционную природу. Поэтому наиболее частые причины болезни обуславливаются развитием патогенной микрофлоры в легочной ткани о время ослабления иммунитета.
Заражение случается при контакте с больным человеком, особенно если он чихает или кашляет в непосредственной близости. В другом случае защитные механизмы человека настолько слабы, что микроорганизмы, локализующиеся в дыхательных путях, рту и носоглотке начинают активно размножаться и спускаются в нижние отделы дыхательной системы.
Как правило, такие пневмонии начинаются с обычной простуды. Состояние может усугубляться тем, что больные часто прибегают к самолечению и не считают, что им нужен врач, что, конечно, ошибочно.
Организм со слабой иммунной системой не в состоянии противостоять распространению инфекции, поэтому воспаление легких при таких обстоятельствах и запоздалом лечении имеет довольно серьезные последствия. Обратите внимание на таблицу 1, в которой указаны основные возбудители инфекционных пневмоний.
Таблица 1. Возбудители пневмонии:
Систематическая группаПримеры микроорганизмовФотоВирусыРеспираторные вирусы, грипп, парагрипп, риновирус.
Вирус гриппа находится в организме.
БактерииКокки (пневмо-, стрепто-, стафилококки), гемофильная палочка, моракселла.
Пневмококк
Внутриклеточные паразитыХламидии, легионеллы, микоплазмы и другие виды.
Микоплазмы
Микроскопические грибыПневмоциста, аспергилы, кандиды, и т. д.
Грибы рода Кандида
Кроме инфекционной природы пневмония (аспирационная) может быть спровоцирована попаданием в легкое инородного агента через рот или нос (при вдохе, рвоте, захлебывании и других различны обстоятельствах). Наиболее опасно, когда в легочную ткань попадает содержимое желудка при патологиях ЖКТ (эзофагит) или других патологиях (например, у младенцев после родов при патологии развития).
В пищеварительных массах содержится кислый едкий желудочный сок, который обжигает альвеолы, а также высока вероятность заражения альвеол грамотрицательной аэробной микрофлорой. Если имеет место хроническая аспирация, то в таких случаях нередки смертельные исходы от пневмонии.
При рассмотрении вероятности летального исхода важно остановиться на месте заражения. По этому признаку воспаление легких классифицируют на две формы:
- Внебольничная (домашняя или амбулаторная) пневмония. В данном случае инфицирование происходит вне больничного учреждения или по истечении трех полных суток после госпитализации. Чаще всего это самые распространённые разновидности недугов, вызванных пневмококками или гемофильной палочкой, которые отмечаются более-менее спокойным течением с малой вероятностью летального исхода;
- Внутрибольничная (госпитальная) пневмония. Заболевание развивается в первые 48 часов при госпитализации пациента с иным диагнозом. В данном случае болезнь довольно опасна, поскольку организм человека не смог сопротивляться микробам, полученным в стационаре. Эти штаммы всегда имеют высокую резистентность поэтому течение болезни тяжелое, трудно поддается лечению, не исключены смертельные исходы, особенно если больные пожилого возраста или имеют нарушения сердечной деятельности. Наиболее часто организм поражается золотистым стафилококком, энтеробактером или синегнойной палочкой.
Симптоматика внебольничной пневмонии
Виды пневмоний
В зависимости от объема и места образования пневмонии дифференцируют на разные типы, которые указаны в таблице 2.
Таблица 2. Классификация пневмоний:
В зависимости от стороны локализацииВ зависимости от характера распространения
- односторонняя – при поражении одного легкого (левосторонняя или правосторонняя);
- двусторонняя – если больны оба легких.
- очаговая – самый распространенный тип патологии при котором очаг поражает небольшой участок легочной ткани;
- сегментарная – легкое делится на сегменты, такой диагноз ставится если хоть один поражен полностью;
- долевая – при патологии целой доли или нескольких (монодолевая, бидолевая);
- тотальная – поражены все доли легочной ткани т.е. оба легких.
Клиническая картина
Симптомы воспаления легких
Первыми появляются симптомы интоксикации в виде слабости, головной боли, лихорадки и недомогания, больные жалуются на ломоту в мышцах и костях или по всему телу. В большинстве случаев высокая температура, однако она может быть субфебрильной или вообще отсутствовать.
Характерной отличительной особенностью является низкая эффективность жаропонижающих лекарственных препаратов. У человека пропадает аппетит, нарушается сон. В зависимости от вида болезни кашель может появиться практически сразу или через несколько дней, в первое время непродуктивный, но со временем появляется мокрота, которая начинает обильно выделяться и откашливаться.
Нередко кашель сопровождается болевыми ощущениями в грудной клетке, если есть боль в подреберье – это говорит о воспалении плевры от механического воздействия или инфекционной природы. Для недуга характерно появление легочной недостаточности, о чем свидетельствует отдышка. Более подробно о клинической картине при тяжелых патология рассказывается на видео в этой статье.
Важно. Опасность пневмонии заключается в том, что в определенных случаях она не имеет характерной симптоматики, или признаки отсутствуют полностью. Часто их путают с простудами поэтому болезнь прогрессирует и диагностируется уже на поздних стадиях. Подобным образом воспаление легких переходит в хронические формы. То же происходит с не долеченными до конца недугами.
Группы риска
Наиболее подвержены вероятности заболевания воспалением легких больные патологиями, указанными в таблице 3.
Таблица 3. Болезни, усугубляющие течение пневмонии:
Группа заболеванийПеречень диагнозовИзображениеСердечно-сосудистые патологииСердечная ишемия, заболевание миокарда, атеросклероз, пороки разной этиологии, гипертензии и другие.
Инфаркт миокарда
Хронические болезни нижних дыхательных путейБронхит, эмфизема, ХОЗЛ 2 или 3 степени, первичная легочная гипертензия, туберкулез и пороки легких.
Воспаление бронхов
Наркологическая зависимостьК данной группе следует отнести все вредные привычки, обусловленные как психологической, так и химической зависимостью: курение, алкоголизм, токсикомания и наркомания.
Вредные привычки
Сахарный диабетДиабетическая нефропатия или ангиопатия, а также их осложнения.
Поражение сосудов почек при диабете
Заболевания мочеполовой системыПочечная недостаточность различной степени тяжести, хронический гломерулонефрит.
Острый гломерулонефрит
Ослабленная иммунная системаЗащитные реакции организма могут быть ослаблены в результате иных патологий, заболеваний самой иммунной системы, например, СПИДом.
Вирус СПИДа на Т-лейкоците
Онкологические заболеванияЛейкемия, апластическая анемия и другие.
Картина крови при лейкозе
Ятрогенная иммуносупрессияМожет случиться после пересадки органа или врачебных ошибок.
Ятрогения — ухудшение состояния человека из-за непреднамеренных действий врача
Указанные в таблице три последние группы заболеваний чаще всего являются предопределяющими факторами летального исхода при возникновении легочной патологии.
Обратите внимание на то, что к группе риска наиболее склонных к заболеванию пневмониями относятся люди пожилого возраста и маленькие дети в возрасте до одного года.
Основные причины летального исхода
В большинстве случаев смертельный исход наступает при запущенных формах заболевания, когда больные поздно обращаются за квалифицированной медицинской помощью. Поэтому важно понимать, что цена каждого зря потраченного дня при воспалении легких может быть очень высокой.
Врачебные ошибки также имеют место в медицинской практике, когда из-за неправильно подобранной терапии или диагностики болезнь доходит до катастрофического состояния и представляет угрозу жизни. Поэтому если спросить пульмонолога, можно ли умереть от воспаления легких он однозначно даст утвердительный ответ. Рассмотрим основные причины летальных исходов.
Сепсис
Этиопатогенез сепсиса
Сепсисом называется состояние организма после заражения крови из-за проникновения патогенной микрофлоры из очагов воспаления к кровяному руслу и больной, как правило, расстаётся с жизнью из-за полиорганной недостаточности или септического шока. Невзирая на высокий уровень современных антибактериологических препаратов летальные исходы по причине сепсиса встречаются не так уж и редко.
После того как происходит заражение пациент еще может прожить непродолжительный период времени если его состояние будет поддерживаться при помощи вазопрессоров и мощного антибактериального лечения.
Положительное влияние может быть получено при помощи эфферентного лечения:
- эфферентное введение антибиотиков;
- плазмаферез;
- аферез.
Инфекционно-токсический шок
Выброс в кровь продуктов жизнедеятельности бактерий и вирусов
Сильнейшее ухудшение состояния больного наблюдается при обильном выбросе в кровь токсинов и метаболических продуктов.
Это является причиной:
- острой сердечной недостаточности;
- гипотензии;
- частичной или полной остановке работы почек;
- почечной недостаточности;
- анурии и олигурии;
При этом артериальное давление продолжает снижаться, а на отдаленных участках кровеносной системы регистрируется спазм кровеносных сосудов вызывая сильную гипоксию тканей. Более-менее продолжают получать кровь самые важные органы такие как головной мозг и сердце.
У детей в качестве осложнения развивается полный отказ надпочечников, которые перестают синтезировать стероидные гормоны и адреналин, в частности. Такое состояние, возникшее в результате инфекционно-токсического шока, получило название синдрома Уотерхауза-Фридериксена.
Ситуация ухудшается до самого критического уровня: давление снижается практически полностью до нулевой отметки, происходит остановка дыхания, у ребенка констатируется клиническая смерть. Прогноз будет отрицательным даже если патология будет выявлена своевременно, летальный исход регистрируется практически в 100% случаев.
Абсцесс легкого
Абсцесс лёгкого (фото)
Абсцесс – это гнойные образования в легочной ткани (абсцедирование ткани). Причина деформации клеточных структур заключается в интенсивном развитии золотистого стафилококка.
Симптоматика данной патологии сопровождается следующими признаками:
- больной плохо себя чувствует, его лихорадит и ломит;
- сильно повышается температура;
- давление стремительно снижается;
- появляется продуктивный кашель;
- выделяемая мокрота имеет гной и мерзопакостно пахнет.
Рентгенологическое исследование грудной клетки показывает в легких затемнение с ограниченными контурами и уплотненной капсулой, в случае вскрытия гнойного очага (абцесса) рисунок покажет горизонтальный уровень жидкости.
При наличии пневмоторакса обычно происходит разрыв буллы, что ведет к эвакуации значительного количества гнойного некротического содержимого в плевральную полость. Инструкция по лечению в таком случае одна – требуется экстренное оперативное вмешательство (лобэктомия или даже пульмонэктомия).
После хирургического лечения качество жизни пациента существенно ухудшается из-за легочной недостаточности. Даже при незначительных физических нагрузках у человека начинается отдышка и затруднение дыхания. Прогноз – летальный исход в течении нескольких последующих лет.
Острый респираторный дистресс-синдром
Данное осложнение воспаления легочной ткани заключается в существенном уменьшении уровня кислорода в крови при угнетении дыхательной способности. Часто это явление сопровождается сильной отечностью легкого. Для спасения жизни пациента в таком случае показано назначить незамедлительную искусственную вентиляцию легких.
К описанным выше осложнениям развивающимися на фоне пневмонии следует добавить следующие:
- плеврит (экссудативный и адгезивный);
- эмпиема плевры;
- миокардит.
Важно. При подозрении на развитие воспаления легких требуется безотлагательно прийти на прием к пульмонологу или терапевту.
Хроническая эмпиема плевры
Лечение
Лечение проводится как амбулаторно, так и в условиях стационара при тяжелых формах болезни. Обязательно проводится рентгенограмма легких, исследуется мокрота на предмет патогенной микрофлоры. Врач обязан провести дифференциацию пневмонии от туберкулеза, рака и других болезней.
Главным методом лечения является антибиотикотерапия, препараты, стимулирующие выделение и отхождение мокроты, иммуностимулирующие добавки. Больному рекомендован постельный режим и обильное питье. Использование фитотерапии и гомеопатии не воспрещается, но только совместно с употреблением антибиотиков.
Заключение
Пневмония – опасное инфекционное заболевание, которое может привести к летальному исходу. В группу риска входят больные с патологиями сердца, хроническими заболеваниями дыхательных путей, наркоманы и алкоголики, диабетики, ВИЧ-инфицированные и онкологические больные.
Сюда также стоит отнести детей в возрасте до одного года, лежачих больных и лиц преклонного возраста смертность от пневмонии которых составляет до 40%. Заболевание довольно распространенное, в России в год пневмонией заболевает несколько миллионов человек, причем на 10 000 случаев приходится 12% летальных исходов в среднем.
Воспаление легких успешно лечится у всех других категорий людей. Основная профилактическая мера заключается в ранней диагностике и адекватной терапии. При своевременном выявлении болезни лечение антибиотиками занимает от 10 до 14 дней, в более сложных случаях – три недели.
Читать далее…
Источник