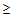Левосторонняя нижнедолевая пневмония с плевритом

Пневмония в большинстве случаев является причиной развития патогенной микрофлоры в паренхиме легких. Заболевание протекает довольно выражено, редко бессимптомно.
Характерной особенностью является воспаление дыхательных отделов при одновременном скоплении мокроты в альвеолах – клеточных структурах, где происходит насыщение крови кислородом. Правая и левая сторона легких человека имеют некоторые анатомические особенности, которые обуславливают то, что левосторонняя нижнедолевая пневмония встречается существенно реже, чем воспаление легких с правой стороны.
Скопление экссудата в легочной ткани
Причины заболевания
Очаг воспаления может образоваться в любой зоне легкого. В отличие от левосторонней формы, справа нижнедолевые пневмонии встречаются чаще потому, что бронх расположен под небольшим углом, поэтому движение воздуха несколько хуже. Поэтому застойные процессы и плохое отхождение слизи чаще провоцируют возникновение болезни с правой стороны.
Отек легочной ткани и заполнение ее экссудатом в небольшой зоне или сегменте называют долевой пневмонией. В случае, когда поражено несколько таких сегментов, воспаление легких будет иметь название «долевая пневмония».
Обратите внимание. Диагностирование хронических форм в данном случае не совсем верно, поскольку левосторонняя нижнедолевая пневмония всегда протекает остро и диагноз «хронический» является ошибочным.
История болезни человека при таком заболевании должна иметь информацию об анамнезе, как начиналась болезнь, причины заражения.
Среди последних могут быть:
- аспирация из желудка или глотки;
- инфекционное заражение дыхательных путей;
- аэрозольный путь заражения, когда инфекция попадает при использовании кондиционеров, ингаляторов при этом часто причиной болезни является возбудитель легионелла;
- когда патогенная микрофлора проникает в легкие с током крови, например, при тромбозе сосудов в тазу может развиться сепсис.
Этиология и патогенез
Левосторонняя нижнедолевая пневмония
Воспаление легких развивается при снижении защитных механизмов, чаще всего у очень маленьких и довольно пожилых людей в результате переохлаждения или заражения. Нередко болезнь является усугублением длительной простуды или запущенного бронхита, которые не лечились.
Наличие хронических заболеваний может выступать фактором риска и обуславливать склонность к болезни. Чаще всего пневмония регистрируется у лиц с диабетом, сердечной и почечной недостаточностью, с патологиями кровообращения.
Вторичная пневмония может быть на фоне кори, скарлатины, менингита и других заболеваний. Более склонны к заболеванию люди из низшего социального слоя, алкоголики, курильщики.
Долевая левостороння пневмония – заболевание инфекционное, в таблице представлены основные группы патогенной микрофлоры, которые его вызывают.
Таблица. Инфекционные агенты – возбудители пневмонии:
| Инфекционная группа | Наиболее распространенные возбудители | Фото представителя группы |
| Бактерии | Среди грамположительных – пневмо-, стафило-, стрептококки. Грамотрицательные – кишечная, гемофильная и палочка Фрилдендера, псевдомонады, энтеробактерии и другие. | Пневмококк |
| Вирусы | Грипп и парагрипп, герпес и другие респираторные вирусы. | Вирус гриппа |
| Микозы | При очень слабом иммунитете или иммунодефиците в легких могут развиваться патогенные грибы. | Аспергиллез легких |
| Атипичные возбудители | Микоплазмы, легионеллы и хламидии. | Микоплазмы |
Когда микроб попадает в легкие, в зоне воспалительного процесса происходит изменение клеточного иммунитета. В начале очаг находится в одном месте, но по мере прогрессирования поражает большие площади левого легкого.
При этом меняются процессы микроциркуляции в альвеолах по причине агрегации тромбоцитов и патофизиологических изменений клеточных рецепторов, реагирующих на развитие воспалительного процесса. В бронхолегочных тканях нарушается клеточное питание и газообмен.
Это происходит из-за окисления цитоплазматических элементов плазмалеммы (в основном липидов клеточной мембраны), что является причиной ненормального функционирования.
Классификация
Есть несколько вариантов ранжирования пневмоний на различные виды.
Чаще всего приходится говорить про:
- Негоспитальную форму, т. е. когда человек заболел левосторонней нижнедолевой пневмонией, не находясь в больничном учреждении. В зависимости от серьезности болезни, тяжести состояния, возрастных особенностей, наличия сопутствующих осложнений или хронических заболеваний различают четыре негоспитальной формы. Люди, попадающие под первые две категории, могут проходить лечение амбулаторно, с третьей требуется обязательная госпитализация, а при четвертой больного ждет реанимация или отделение интенсивной терапии.
- Госпитальная пневмония диагностируется в случае, когда больной заразился в больнице, но при условии, что воспаление образовалось после двухсуточного (или более длительного срока) пребывания в стационаре. Исходя из этого, госпитальная форма имеет два вида: ранняя до пяти суток и поздняя, если больной пребывал в условиях стационара более длительный период.
Симптоматика
Кашель с мокротой при высокой температуре признак воспаления легких
Левостороннее нижнедолевое воспаление легких у лиц разного возраста имеет различную симптоматику. Признаки схожи в том, что вне зависимости от возраста человека лихорадит, как правило, температура тела высокая, продуктивный кашель с трудноотделяемой мокротой, которая может быть с кровяными выделениями, сильный кашель может сопровождаться болью, особенно при очень глубоком вдохе.
Признаки у детей
У детей симптомы, указывающие на пневмонию следующие:
- ринит;
- продуктивный кашель;
- фебрильная температура;
- увеличенная частота дыхания;
- потеря аппетита;
- головная боль.
Обратите внимание. У детей в возрасте до одного года возможно воспаление легких без явной симптоматики. Это представляет особую опасность, поскольку при прогрессировании болезни последствия чреваты серьезными осложнениями.
Симптомы у взрослых
При заболевании левосторонней нижнедолевой пневмонией у взрослых возникают следующие симптомы:
- фебрильная температура более трех дней;
- озноб;
- глубокий кашель сильной интенсивности с мокротой;
- отдышка в покое и при физической работе;
- слабость;
- учащенное сердцебиение;
- головная боль.
Нередко к указанной симптоматике добавляются другие признаки, что часто бывает при наличии иной патологии. Указанные симптомы могут указывать на широкий перечень заболеваний, поэтому для уточнения диагноза обязательно следует обратиться к врачу (терапевт, пульмонолог).
Специалист проведет осмотр, назначит специальные анализы и соответствующее лечение. Дифференциальный диагноз должен исключить бронхит, бронхиальную астму, туберкулез.
Обратите внимание. Бронхолегочный синдром при левостороннем нижнедолевом воспалении легких имеет следующие характеристики: боль при вдохе с внизу грудной клетки слева усиливается при кашле или сильном вдохе, кашель может быть сухой, что характерно для начала болезни, или с вязкой густой мокротой, иногда с кровью, присутствует отдышка, в дыхательный акт вовлекается межреберная и грудная мускулатура.
Диагностика
Пневмония на КТ снимке
В большинстве случаев опытный пульмонолог на этапе беседы и физикального осмотра ставит правильный диагноз, однако больной должен быть направлен на рентгенологическое обследование для подтверждения и оценки тех процессов, которые видны исключительно на негативе.
Инструкция по диагностике:
- Физикальное обследование. При левосторонней нижнедолевой пневмонии у пациента выявляется бледность кожных покровов, при дыхании раздутие крыльев носа, заметно участие межреберных мышц в акте дыхания. При аускультации (выслушивание легких) слышны звучные мелкопузырчатые хрипы и тупой перкуторный звук, жесткое бронхиальное дыхание, которые будут локализированы в нижней части левого легкого, характер звука зависит от стадии болезни.
- Анализ крови помогает выяснить природу возбудителя. При воспалении легких может быть увеличенное количество лейкоцитов в периферической крови (лейкоцитоз> 10-12•10⁹/л со сдвигом лейкоцитарной формулы влево), что свидетельствует о бактериальной инфекции, если превышена норма лимфоцитов, говорят о поражении вирусом. Увеличение СОЭ – свидетельство воспалительного процесса.
- Исследование мокроты позволяет выяснить вид возбудителя и исключить туберкулез.
- Рентген. Как правило, назначается фронтальное исследование грудной клетки, но нередко рентгенологическое обследование проводят в двух плоскостях – прямой и боковой. Это помогает выяснить размер инфекционного очага воспаления и его локацию. Воспаление отображается на снимке в виде неровных и нечетких затемнений очерченного пятнистого характера. Рентген делают два раза — в начале и после лечения (для контроля).
- Компьютерная томография (КТ) – самый точный метод, где также используются рентгеновские лучи, но уровень облучения в несколько раз выше. КТ позволяет точно определить тип инфильтрации легочной ткани и точно установить стадию болезни. Цена данного исследования существенна. Компьютерная томография назначается врачом по показаниям.
- Спирометрия. Спирограф – аппарат, который анализирует объём и скорость вдоха и выдоха. На основании полученных данных можно определить наличие и интенсивность обструкции, частоту дыхания.
- Бронхоскопия проводится под наркозом с целью определение диагноза в затруднительных ситуациях. Метод позволяет произвести биопсию ткани, отличить рак или туберкулез от пневмонии.
- При атипичной пневмонии назначается ИФА – иммуноферментный анализ крови, для выявления вида инфекции – ПЦР.
Рентген – самый верный способ диагностики
Лечение
Воспаление легких не может пройти само по себе и требует комплексного лечения. Не стоит его лечить самостоятельно поскольку в таком случае можно получить довольно серьезные осложнения.
Лечение в легких случаях проводится дома, а в сложных ситуациях требуется госпитализация и каждодневный врачебный контроль. Чаще всего в больницу попадают дети и старые люди, а также те, у кого имеются хронические заболевания на поздних стадиях.
Этиотропное лечение
Вне зависимости от вида воспаления легких больному в обязательном порядке назначаются антибиотики. Поскольку бактерии приобрели резистентность к некоторым антибактериальным препаратам разных поколений возможно назначение нескольких лекарств одновременно.
Длительность лечения зависит от степени болезни и реакции организма на предлагаемую терапию. Как правило, средняя продолжительность лечения 10-14 дней.
Прием антибиотиков заканчивается через три дня после исчезновения повышенной температуры. Противовирусные препараты назначаются, если воспаление легких было вызвано вирусной инфекцией.
Заметка. При всех видах пневмонии рекомендовано назначение витаминно-минеральных комплексов и иммуномодуляторов.
Симптоматическое лечение
Лазолван – эффективный муколитик
Для купирования сопровождающих болезнь симптомов показаны:
- отхаркивающие средства (АЦЦ или др.) и муколитики (лазолван или др.) для усиления выделения, разжижения и облегчения отхождения мокроты;
- жаропонижающие (парацетамол или др.) показаны при температуре выше 38 градусов;
- анальгетики при сильной боли во время кашля.
Если есть сопутствующие болезни, больному назначаются дополнительная лекарственная терапия согласно установленному диагнозу. Важно придерживаться назначенной врачом схемы лечения и дозировке несмотря на то, что рекомендованные дозы в листке-вкладыше могут отличаться.
Нельзя употреблять лекарственные средства, угнетающие кашель, поскольку это затруднит отхождение мокроты и затянет выздоровление. В сутки следует выпивать более двух литров жидкости, что способствует разжижению мокроты и выведению вредных веществ из организма особенно при значительной медикаментозной нагрузке.
Дополнительное лечение
Дыхательная гимнастика
При лечении левосторонней нижнедолевой пневмонии наилучшего результата удается добиться при комплексном подходе. Рекомендуется одновременно с лекарственной терапией использовать народные средства.
Хороши витаминизированные отвары или чаи с шиповником, малиной, брусникой, мятой и другими травами. В аптеке или на рынке можно приобрести грудной сбор с мать-и-мачехой, алтеем, чабрецом и душицей, который обладает отхаркивающим свойством и успокаивает кашель.
Можно делать медовые компрессы на грудь, при отсутствии аллергии делать ингаляции с эвкалиптом, прополисом, календулой или ромашкой.
Кроме того, рекомендуются вспомогательные методы лечения, которые ускорят процесс выздоровления:
- лфк;
- дыхательная гимнастика (со второй недели лечения);
- физиопроцедуры;
- дыхание в разряженным воздухом или посещение соляных пещер;
- точечный массаж (должен выполняться исключительно медицинским массажистом).
Данные виды терапии можно использовать и после выздоровления, что будет иметь профилактический эффект.
Заметка. В недалеком прошлом при воспалении легких ставили банки и горчичники, в настоящее время данные виды не используются по причине дискомфорта и малой эффективности.
Закаливание помогает избежать респираторных заболеваний и пневмонии
Заключение
Левосторонняя нижнедолевая пневмония — довольно опасное заболевание, при котором возможен летальный исход. В процессе развития могут быть осложнения в виде плеврита, сердечной и легочной недостаточности, абсцесса легкого, эмфиземы, отравления миокарда и сепсиса.
При своевременной диагностике и адекватной терапии прогноз благоприятный. Если человек занимается самолечением и пренебрегает антибактериальной терапией, вероятность осложнений в таком случае около 90%. Профилактика заключается в ограничении контактов с больными людьми, недопущении переохлаждений и легких простудных заболеваний.
Большое значение имеет поддержание иммунитета на высоком уровне. Для этого питание должно содержать витаминизированную пищу, рекомендуется придерживаться здорового способа жизни и регулярно заниматься спортом. Особое место в профилактике респираторных заболеваний играет закаливание.
Источник
Что такое левосторонняя пневмония
Специалисты сообщают, что развитие пневмонии с левой стороны может начаться у пациентов, у которых отмечается бронхит, ангина, фарингит, ОРВИ или тонзиллит. Бактерии способны захватить органы и пойти по разным отделам груди. Болезнь атакует легкие частично или полностью.
Не следует полагать, что благодаря постоянному появлению новейших антибиотиков, пневмония становиться не так страшна. Данное утверждение очень обманчиво, так как в любом случае она остается очень опасной, осложнения от нее могут привести к летальному исходу. Возбудители данного заболевания проникают в организм посредством воздушно-капельного канала. В редких случаях вирус способен пройти через кровеносную систему, попадая туда из малого очага, который возник в неком органе. Следует отметить, что бактерии способны проникать в дыхательные пути во время вдыхания изо рта.
Неприятным диагнозом при левостороннем воспалении легких является левосторонняя нижнедолевая пневмония. Данный недуг может проявиться в том случае, если у человек слишком слабый иммунитет из-за лечения лекарственными препаратами предыдущего недуга. В тот момент, когда организм человек начинает поправляться в результате болезни, он становится более уязвимым перед новыми вирусами. Следовательно, опасные организмы имеют возможность располагаться в бронхах, а после распространиться по иным органам. Повышенная вероятность заболевания грибками, вирусами, инфекциями и т. д. отмечается в момент ослабленного организма в целом. Левостороннее нижнедолевое воспаление легких представляет опасность для организма.
Отметим, левосторонняя пневмония способна характеризоваться разными критериями. В частности, различаются два вида заболевания: больничный и внебольничный вид. Внебольничная классификация заболевания поддается лечению не только в медицинском учреждении, то есть в домашних условиях. Врачи сообщают, что лечить левостороннюю пневмонию может быть очень сложно, так как отмечается довольно сниженный иммунный ресурс, а также ослабление насыщения кровью отдела бронхов. В подобном случае, кровь не способна поступать в необходимый отдел органов.
Смертельный исход в результате воспаления легких может произойти из-за того, что больной не воспринял в серьез недуг и не начал своевременное лечение. Больной должен понимать, что левосторонняя пневмония должна лечиться при первых же симптомах.
Воспаление легких классифицируется на несколько видов:
- полное заражение легких;
- очаговое воспаление;
- сливной тип воспаления (объединение нескольких очагов заражения);
- долевая пневмония (распространение на одну целую долю в легком);
- сегментарная пневмония (бактерии отмечаются в некоторых частях легкого).
Напомним, что левосторонняя пневмония является более тяжелой, нежели , так как очаг заражения расположен слишком близко к сердцу. При пневмонии левого легкого есть опасность, что пациент, при прогрессе заболевания может не выдержать атаки высокой температуры, а также вируса.
Специалисты полагают, что причины воспалительного процесса именно в левом легком могут происходить из-за простуды, например, при переохлаждении тела с левой стороны. Воспаление в левом легком может быть как типичным, так и атипичным. Различие отмечается в том, что присутствуют различия во вредных бактериях. Например, типичная пневмония может быть вызвана стрептококком, стафилококком и гемофильной палочкой. Атипичное воспаление может быть вызвано легионеллой, хламидией, а также микроплазмой, которая способна поразить легкое в редких случаях.
Признаки левосторонней пневмонии
Воспалительный процесс в тканях левого легкого при первых симптомах левосторонней пневмонии не отличается от развития болезни другой локализации.
Общие признаки пневмонии:
- кашель с активным отделением мокроты, которая может содержать прожилки крови;
- повышение температуры тела до высоких показателей;
- боль в горле;
- головная боль;
- головокружение (возможны обмороки);
- озноб;
- потливость;
- тошнота или рвота;
- синюшность кожи на губах и под ногтевыми пластинами.
В зависимости от вида возбудителя, очаговая пневмония левого легкого может проявляться по-разному.
Признаки вирусной инфекции:
- сухой кашель;
- повышение температуры тела;
- усталость;
- слабость в мышцах;
- головные боли;
- одышка.
Признаки бактериальной инфекции:
- температура тела выше нормы;
- кашель с выделением мокроты.
Симптоматика нетипичной микоплазменной инфекции может объединять в себе признаки вирусной и бактериальной.
У ребенка левосторонняя пневмония проявляется остро. Сначала возникает активный влажный кашель, и температура тела повышается до критических показателей, в спокойном состоянии больного беспокоит одышка. Ребенок может пожаловаться на боль в груди, а раздражение диафрагмы способно вызвать у него икоту.
Патологический процесс у пожилых людей развивается не так быстро, как у детей, но их общая симптоматика схожа. У пациентов преклонного возраста старше 60 лет возможна дезориентация в пространстве и приступы потери сознания.
Нередко левосторонняя пневмония маскируется под другие инфекционные процессы, поэтому врачи призывают быть внимательными к своему здоровью, и при первых симптомах болезни обращаться за медицинской помощью.
Особенности лечения
Медицинское лечение левосторонней пневмонии требует грамотного подбора антибиотика. Об этом мы упоминали несколько выше в статье. Для подбора адекватного лекарственного средства следует выявить возбудителя заболевания. Это удается только в 60% случаев.
Затруднения связаны с тем, что в ротовой полости и носоглотке в человеке в норме живет множество бактерий. Они способны спровоцировать патологию только при определенных условиях: снижение иммунитета, переохлаждение, курение. Как правило, сапрофитная флора самостоятельно не вызывает обширного поражения легочной ткани. Только в сочетании с патогенными микроорганизмами и вирусами она обуславливается долевые поражения.
Таким образом, выявление в мазке из ротоглотки и мокроте сапрофитных палочек и кокков не свидетельствует о том, что они являются причиной пневмонии. Только при обнаружении специфических возбудителей (пневмококка, гемофильной палочки, микоплазм, легионелл, хламидий) врачи имеют возможность для назначения антибактериальных средств узкого спектра действия.
Затруднения при терапии патологии возникают вследствие того, что результаты микробиологического исследования появляются через 3-4 дня, а заболевание требует незамедлительного лечения. Чтобы исключить прогрессирование воспалительных изменений легких, врачи на этом сроке назначают антибиотики широкого спектра действия – цефалоспорины 3-4 поколения, ампициллины, фторхинолоны.
После получения результатов мазков на обнаружение возбудителя болезни, тактические подходы меняются. Пациенту назначается препарат, способный уничтожать этиологические микроорганизмы.
Чтобы самостоятельно лечить воспаление легких в домашних условиях, пациенты пытаются использовать те же лекарственные средства, что и врачи. При этом они не имеют возможностей для выявления возбудителя. Такие подходы обусловили высокую нечувствительность бактерий к антибиотикам. Микроорганизмы при неадекватном применении лекарств адаптируются к их действию.
Внимание! Не применяйте антибиотики самостоятельно! Это приведет к тому, что «ваши» микробы станут нечувствительными к влиянию лекарственных средств.
Предположить, что человек самостоятельно сможет лечить долевую или тотальную левостороннюю пневмонию, сложно даже самому квалифицированному доктору медицинских наук. Терапия заболевания требует учета множества симптомов, постоянного контроля состояния лабораторными исследованиями и рентгенографией.
В заключение приведем одну из схем медицинского лечения воспаления легких:
- Амоксициллин при пневмококковой инфекции эффективно воздействует на пневмококк (по последним исследованиям);
- При неэффективности препарата «амоксициллин/клавуланат» в дозе 1-2 грамма 3 раза в сутки, необходима замена его на антибиотик широкого спектра действия других групп;
- Бронхорасширяющие препараты для улучшения функций дыхания (амброксол, бромгексин, корень солодки);
- Вливание растворов для разжижения мокроты.
При формировании дыхательной недостаточности, пациента следует срочно госпитализировать в отделение, оснащенное аппаратами искусственной вентиляции легких.
У детей для повышения функций иммунной системы применяется рибавирин. При вирусном левостороннем воспалении легких целесообразнее лечить заболевание следующими препаратами:
- Ремантадин или амантадин в суточной дозе 200 мг;
- Занамивир – по 10 мг 2 раза в сутки ингаляторно;
- Осельтамивир – 2 раза в сутки по 75 мг перорально;
- Ацикловир – внутривенно по 7-10 мкг/кг через каждые 8 часов.
Противовирусное лечение эффективно только в первые 48 часов после проникновения возбудителей в дыхательный эпителий.
Обращаем внимание читателей – антибиотики при вирусных инфекциях не эффективны. Почему врачи их иногда назначают? Для предотвращения присоединения бактериальной флоры к вирусному поражению дыхательных путей.
Лечение воспаления легких у некоторых категорий пациентов требует вакцинации против пневмококка. Существует специальная вакцина, которая формирует иммунитет против данного возбудителя тяжелой двухсторонней пневмонии.
Вакцинация проводится лицам с возникновением простуды и воспаления легких более 3 раз в году.
Подведем итог: левосторонняя пневмония может проявляться незначительными инфильтративными очагами или тотальным поражением левого легкого. При ее лечении необходимо выявление возбудителя для назначения этиотропных антибиотиков. В течение первых 2-4 дней заболевания лечение проводится антибактериальными средствами широкого спектра действия. Симптоматическая терапия – по показаниям.
Тактика лечения
- Больные с легким течением пневмонии и дети преимущественно старше 3 лет лечатся амбулаторно — в домашних условиях.
- Больным со среднетяжелым течением показано стационарное лечение в терапевтическом отделении.
- Больные с тяжелым течением требуют лечения в отделении интенсивной терапии или реанимации.
Показания к госпитализации:
- температура тела выше 39.9 °С (или снижение до 35.5 °С);
- появление или усиление одышкаи;
- снижение артериального давления;
- нарушение сознания;
- количество лейкоцитов в общем анализе крови повышается до 20.0 х 109/л или снижается меньше 4.0 х 109/л;
- насыщенность крови кислородом при пульсоксиметрии меньше 92%;
- повышение уровня креатинина и мочевины;
- снижение гемоглобина до 90 г/л;
- наличие осложнений (плеврита, полостей распада);
- появление внелегочных очагов инфекции (миокардит, менингит, септический артрит);
- беременные женщины.
В педиатрической практике дополнительно:
- возраст ребенка до 3 лет при лобарном поражении;
- возраст ребенка до 2 мес. независимо от тяжести;
- внутриутробное недоразвитие ребенка и малая масса;
- врожденные пороки развития у ребенка;
- неблагоприятный социальный статус семьи;
- наличие хронических заболеваний у ребенка.
Доврачебная помощь:
- Уложить больного в постель в хорошо проветриваемой комнате, успокоить ребенка.
- Обеспечить обильное теплое питье (некислые компоты, морсы, травяной чай с малиной, настой или отвар трав «грудного сбора»).
- Предусмотрена высококалорийная диета с преобладанием молочно-растительных компонентов.
- Необходимо обеспечить должный уход, в том числе пользование индивидуальной посудой и гигиеническими принадлежностями.
- Больному контролируют частоту пульса, частоту дыхания, артериальное давление, количество суточной мочи.
Симптомы
Симптоматика левосторонней пневмоники практически ничем не отличается от пневмонии другой локализации. Необходимо вовремя обнаружить симптомы заболевания и проконсультироваться со специалистом:
- Повышенная температура
- Слабость, потливость
- Кашель
- Отделение мокроты
- Повышенное потоотделение в ночное время
- Синюшный оттенок губ
- Учащённое дыхание
- Синий цвет ногтей
- Лихорадка
Различаются симптомы бактериальной и вирусной левосторонней пневмонии. Так признаками вирусного воспаления являются:
- Слабость в мышцах
- Головная боль
- Переутомление
- Отдышка
- Жар и сухой кашель.
В случае бактериальной пневмонии проявляются симптомы интоксикации и местного поражения:
- Температура
- Кашель
- Мокрота
У ребенка левосторонняя пневмония проявляется весьма остро. Изначально проявляется сильный кашель, температура увеличивается до 39-40 градусов. Далее проявляется отдышка, как после физических упражнений, так и в спокойном состоянии. Малыш ощущает боль в грудной клетке. Такие же симптомы проявляются у пожилых людей, только воспалительный процесс происходит не так стремительно, как у детей. После 60 лет пневмония может сопровождаться потерями сознания и проблемами в ориентации в пространстве.
Диагностика заболевания
Опытный специалист может диагностировать пневмонию, основываясь на осмотре и симптомах, но точный диагноз можно установить лишь после определенных анализов:
- Рентгенограмма— позволяет определить очаговые инфильтраты
- Бронхоскопия — осуществляется осмотр легких благодаря видеотрубке
- Анализ крови и мокроты позволит определить бактериальное или вирусное происхождение возбудителя
- Посевы — позволяют определить присутствующий в организм вид бактерий.
Источник