Местные и общие явления при ожогах
Ожоги. Местные проявления ожогов
Ожогом называется местный патологический процесс, который возникает при воздействии на кожу и слизистые оболочки высокой температуры — пламени, горячего газа и пара, нагретых предметов, раскаленного металла, кипятка. В судебно-медицинской практике чаще приходится встречаться со случаями смерти в пожаре, где нередко имеет место комбинированное воздействие различных термических факторов.
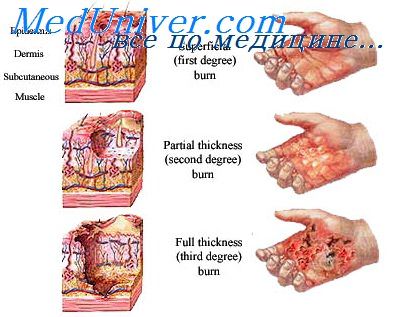
Местные изменения при ожоге носят различный характер, начиная от легкой степени нарушения кровообращения до некроза it обугливания мягких покровов тела. Макроскопически ожоги делят на четыре степени: покраснение и отек кожи — I степень, пузыри — II, некроз — III и обугливание — IV степень. При смерти в пожаре преобладают III и IV степени ожога.
Если пострадавший погибает спустя то или иное время после ожога, то па макроскопическую картину поражения оказывают влияние характер лечебных мероприятий и наслоение вторичных изменений, а во внутренних органах развиваются изменения, характеризуемые как ожоговая болезнь.
Для оценки характера и глубины повреждении мягких покровов тела, изменений во внутренних органах, установления прижизненности термического воздействия, а также при решении других вопросов, макроскопических данных при судебно-медицинском исследовании трупа часто недостаточно. Поэтому важное значение приобретает микроскопическое исследование мягких тканей и органов.
Микроскопическое исследование. Ожог I степени вызывает полнокровие капилляров, прекапилляров, артериол и мелких ар терий кожи, особенно подсосочкового сосудистого сплетения, разрыхление и небольшой серозный отек собственно кожи; клеточная реакция отсутствует или выражена слабо.

Для ожога II степени характерно образование пузырей. Пузыри могут располагаться в толще эпидермиса или между эпидермисом и собственно кожей. В толще эпидермиса и находят часто на коже ладоней и стоп, т. е. там, где эпидермис наиболее развит. В остальных отделах кожи пузыри преимущественно локализуются либо на границе с собственно кожей, либо на уровне базальною слоя клеток, который в этом случае образует дно пузыря.
Местами базальный слой может быть разорван, часть его клеток отходит вверх вместе с основной толщен эпидермиса, часть остается в углублениях между сосочками собственно кожи. Клетки при этом приобретают резко вытянутую волнообразную пли веретенообразную форму. Ядра интенсивно окрашиваются, иногда имеют вид частокола, цитоплазма окрашивается бтедно.
При любой локализации пузыря сег чатая структура рогового слоя утрачена, блестящий слой утолщен, эозином окрашивается ярко, клеточное строение зернистого и шиповатого слоев определяется слабо или вовсе неразличимо. Изменения в эпидермисе могут быть и более глубокими, вплоть до некроза. В этом случае он имеет вид бесструктурной, зернистой или сетчато-волокнистой ткани, окрашенной в бледно-розовый цвет.
Если цолость пузыря не нарушена, то в нем определяется гомогенное или нежно-зернистое содержимое, окрашенное эозином очень слабо. В нем встречаются отдельные эпителиальные клетки и небольшие их группы, нити фибрина и отдельные эритроциты. С увеличением давности ожога количество эритроцитов на растает, появляются клетки белой крови
Изменения в собственно коже могут быть выражены различно на месте пузыря и в участках, где пузыри отсутствуют и кожа имеет темно-красный цвет и пергаментную плотность.
На месте пузыря волокнистая структура собственно кожи хорошо сохранена, коллагеновые волокна гомогенизированы, эозином окрашены бледно с легким базофильным оттенком, сосуды расширены и заполнены кровью. Местами кровь в них имеет вид гомогеннои розово-желтой массы. Ядра соединительнотканных клеток неправильной формы. В потовых железах границы клеток определяются нечетко, цитоплазма базофильна. ядра окрашены настолько слабо, что местами железистые трубки представляют ся однородно гомогенными серо-зеленого цвета.
В эпителии волосяных влагалищ изменения клеток сходны с изменениями в ба зальном слое эпидермиса. В сальных железах выраженных изменений не наблюдают. В некоторых случаях, где дном пузыря является собственно кожа, изменения в ней могут быть выражены более значительно. Это касается сосочкового ее слоя, который бывает некротизирован и имеет вид аморфной полоски буро-голубого цвета.
— Также рекомендуем «Изменения кожи при ожоге. Эпидермис при ожоге»
Оглавление темы «Термические ожоги. Общее переохлаждение»:
1. Планктон. Диатомный планктон при утоплении
2. Изменения органов при утоплении. Головной мозг, сердце, печень при утоплении
3. Ожоги. Местные проявления ожогов
4. Изменения кожи при ожоге. Эпидермис при ожоге
5. Коагуляционный некроз при ожоге. Морфология четвертой степени ожога
6. Нервная система при ожоге. Изменения гипофиза при ожоговой болезни
7. Надпочечники при ожоговой болезни. Паренхиматозные органы при ожогах
8. Общее переохлаждение. Признаки смерти от общего переохлаждения
9. Отморожение кожи. Признаки отморожения кожи
10. Органы при общем переохлаждении. Поражение электрическим током
Источник
Лечение ожогов — весьма непростая задача.
Первую помощь чаще всего оказывают немедицинские работники.
Порядок действий при этом должен быть следующим:
•Прекратить действие термического агента на кожу. Пострадавшего нужно вынести из огня, снять с поверхности раскалённые предметы и т.д.
•Охладить обожжённые участки. Охлаждение — обязательный компонент оказания первой помощи. Его достигают с помощью пузыря со льдом или холодной воды. Воздействие проводят в течение 10-15 мин.
•Наложить асептическую повязку. Аккуратно срезают одежду с обожжённых частей тела и накладывают асептическую повязку с целью профилактики вторичного инфицирования. На лицо повязку не накладывают, его обрабатывают вазелином.
•Обезболить и начать противошоковые мероприятия. При возможности применения медикаментов при ожогах с большой площадью поражения следует ввести наркотический анальгетик (тримеперидин, морфин, морфин + наркотин + папаверин + кодеин + тебаин) и начать внутривенное введение противошоковых кровезаменителей. Пострадавшего необходимо согреть: укутать, дать выпить тёплый чай, полезно также обильное щелочное питьё.
Местное лечение ожогов может быть консервативным и оперативным.
Выбор метода лечения зависит от глубины поражения. Консервативное лечение — единственный и окончательный метод только при поверхностных ожогах, заживающих в сроки от 1-2 до 4-6 нед.
Местное лечение ожогов начинают с первичного туалета ожоговой раны . Первичный туалет заключается в обработке кожи вокруг ожога раствором антисептика, удалении отслоившегося эпидермиса и ино- родных тел. Сильно загрязнённые участки очищают пероксидом водорода. Крупные пузыри подрезают у основания и опорожняют. При этом отслоившийся эпидермис не иссекают — он прилипает к раневой поверхности, способствует уменьшению болей и становится своеобразной биологической повязкой, обеспечивающей благоприятные условия для эпителизации.
Дальнейшее лечение проводят либо закрытым способом (под повязкой), либо открытым. Возможно сочетание этих способов.
Местное консервативное лечение проводят закрытым или открытым способом.
Закрытый способ основан на применении повязок с различными лекарственными веществами.
При ожогах I степени на повреждённую поверхность накладывают мазевую повязку. Заживление происходит в течение 4-5 дней. Смена повязки показана через 1-2 дня.
При ожогах II степени после первичного туалета ран накладывают мазевую повязку, используя мази на водорастворимой основе, обладающие бактерицидным действием (например, левосульфаметакаин и др.). Повязку меняют через 2-3 дня.
При ожогах IIIа степени осуществляют туалет здоровой кожи вокруг зоны повреждения и накладывают повязку. При лечении таких ожогов необходимо стремиться к сохранению или образованию сухого струпа — при этом рана быстрее эпителизируется, меньше выражена интоксикация. По ликвидации гнойного процесса для ускорения заживления назначают мазевые повязки.
При ожогах IIIб и IV степеней местное лечение направлено на ускорение отторжения некротических тканей. Перевязки меняют через день, что позволяет наблюдать за состоянием ран. В большинстве случаев, учитывая выраженный болевой синдром при снятии повязок и обработке ран, перевязки выполняют под наркозом.
Целесообразно проводить туалет ран с наложением влажных повязок с антисептиками.
Открытый метод используют в основном при ожогах лица, шеи, промежности — в тех местах, где повязки затрудняют уход. При этом обожжённую поверхность смазывают вазелином или мазью с антисептиком (синтомициновой, нитрофураловой) 3-4 раза в день, в течение суток 2-3 раза проводят туалет носовых ходов, слуховых проходов. Особое внимание уделяют уходу за глазами.
Хирургическое лечение показано при глубоких ожогах (Шб и IV степеней), его считают обязательным, так как восстановление кожного покрова — главное условие излечения от ожога.
В лечении ожоговых ран применяют три вида хирургического лечения:
Некротомия-Показание к её применению — формирование плотного циркулярного ожогового некроза, охватывающего, как панцирем, конечности, грудную клетку и вызывающего нарушение кровообращения или дыхания.
Некротомию выполняют без дополнительного обезболивания. Она заключается в рассечении струпа на всю глубину до появления капель крови.
Ранняя некрэктомия с закрытием дефекта- Длительность самопроизвольного отторжения некротических масс и заживления ожоговой раны в зависимости от локализации и глубины ожогов составляет 21-35 дней и более. В этот период велика опасность развития различных осложнений, связанных с плазмопотерей, интоксикацией организма и развитием инфекции. Поэтому при раннем определении глубокого поражения следует использовать принцип раннего освобождения ожоговой раны от некротизированной ткани и возможно раннего закрытия дефекта трансплантатом кожи.
Отсроченная кожная пластика -Метод применяют после консервативного лечения, завершившегося отторжением струпа и подавлением раневой инфекции. Выполнение кожной пластики возможно в том случае, если рана покрыта грануляциями и на её поверхности нет патогенной микрофлоры, что можно подтвердить стерильностью посева с поверхности раны.
Общее лечение (лечение ожоговой болезни)-Основное звено патогенеза ожоговой болезни — гибель кожного покрова. В связи с этим рациональное местное лечение необходимо для предупреждения и купирования общих симптомов.
Можно выделить следующие компоненты общего лечения при ожогах:борьба с болью;лечение ожогового шока;лечение острой токсемии;предупреждение и лечение инфекционных осложнений.
Борьба с болью
В зависимости от площади и глубины ожогов применяют такие методы обезболивания:создание покоя, обработка вазелином (мазью) и наложение повязок;таблетированные ненаркотические анальгетики;парентеральное введение ненаркотических анальгетиков, седативных препаратов, нейролептиков;наркотические анальгетики.
Лечение ожогового шока
Лечение ожогового шока проводят по общим правилам противошоковой терапии, но существуют и некоторые особенности, связанные с его этиопатогенезом.
Комплекс лечебных мероприятий при ожоговом шоке направлен на поддержание системной гемодинамики, улучшение тканевой и органной перфузии, компенсацию плазмопотери и коррекцию функций повреждённых органов.
Дополнительно вводят кардиотонические средства, а по показаниям и сердечные гликозиды (строфантин-К, ландыша гликозид).
Компенсация плазмопотери. Препараты выбора — свежезамороженная плазма и альбумин. Введение белковых растворов целесообразно начинать через 12-16 ч после начала инфузионной терапии, когда повышение сосудистой проницаемости становится менее выраженным и наступает некоторое уравновешивание внутри- и внесосудистых секторов.
При коррекции функций повреждённых органов в фазе шока нужно прежде всего заботиться о дыхательной системе. Наибольшие трудности в лечении обожжённых возникают при сочетании ожогов кожи с поражением дыхательных путей.
Антибактериальная терапия- Назначение антибиотиков обязательно всем больным с глубокими ожогами, занимающими более 10% поверхности тела. Антибактериальную терапию назначают с первых суток после получения ожога. Используют препараты широкого спектра действия. Препараты выбора — цефалоспорины II поколения (цефуроксим).
Стимуляция иммунной системы-Стимулирующим эффектом обладают переливаемая плазма и другие препараты крови. Для повышения резистентности организма применяют активную иммунизацию стафилококковым анатоксином
Дата добавления: 2015-01-30; просмотров: 5334; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9866 — | 7528 — или читать все…
Читайте также:
- I ступень — Общее гражданское право
- I. Общее описание
- I. Общее описание
- I. Общее представление
- А) Обучающийся должен знать, что. — Ангина — общее острое полиэтиологичное инфекционное заболевание, при котором местные воспалительные изменения наиболее выражены в лимфоидной ткани
- Абсцесс ( определение, этиология,клиника, диагностика, лечение)
- АКТИВНОСТЬ — ОБЩЕЕ СВОЙСТВО ЖИЗНИ
- Актиномикоз (определение, этиология,клиника, диагностика, лечение, классификация, профилактика.)
- Аллергические заболевания конъюнктивы. Их лечение и профилактика
- Американский федерализм. Местное самоуправление и управление
- Анализ рыночного равновесия. Частичное и общее равновесие
- Анаэробная инфекция (определение, этиология,клиника, диагностика, лечение, профилактика)
Источник
Ожоги I степени протекают с асептическим воспалением кожи: покраснение, отек, боль. Они обусловлены стойкой артериальной гиперемией и воспалительной экссудацией. В области ожога кожа резко гиперемирована, несколько припухает, резко болезненна (гиперестезия — повышенная болевая чувствительность). Через 3-4 дня верхний слой эпидермиса высыхает, становится более темным и морщинистым, слущиваются.
Ожоги II степени характеризуются более выраженными воспалительными явлениями. Расширение капилляров и нарушение их проницаемости сопровождаются выходом жидкости под эпидермис, отчего связь между клетками его базального и вышележащих слоев нарушается, сосочковый слой сохраняется. Более выражен отек тканей. Под эпидермальным слоем скапливается серозный выпот, который отслаивает, приподнимает эпидермис через несколько минут после ожога. Появляются пузыри. Если целость отслоенного эпидермиса сохраняется, то пузыри постепенно увеличиваются в течение первых 2 суток. На протяжении этого периода пузыри могут
появляться в местах, где их при первичном осмотре не было. Дно пузыря образует ростковый слой эпидермиса. Содержимое ожоговых пузырей по составу близко к плазме крови. К концу первого дня в нем появляются лейкоциты. Небольшое их количество обнаруживают также в сосочковом слое вблизи волосяных фолликулов и потовых желез. Через 2-3 дня содержимое пузырей густеет и становится желеобразным. Обычно содержимое пузырей стерильно, но может быстро инфицироваться. Область ожога более болезненна, чем при поражениях I степени. Заживление ожогов II степени, как правило, происходит в течение 7-14 дней.
При ожогах IIIА степени местами поражен поверхностный слой
кожи, местами ожог распространяется на всю ее толщу, с полным некрозом сосочкового слоя. В зависимости от вида вызвавшего ожог агента образуется поверхностный сухой светло-коричневый или белесовато-серый струп, который отторгается от живых тканей с образованием демаркационного вала. Гнойно-демаркационное воспаление протекает на уровне соединительнотканной основы
кожи. Расплавление струпа продолжается 2-3 недели. Ожоговая поверхность в это время приобретает характерный вид: на фоне гнойно-расплавленных белесовато-серых омертвевших тканей проступают розово-красные сосочки кожи. На 3-й неделе вид раны весьма характерен: на тонком слое грануляций появляются множественные островки эпителизации. Одновременно эпителий
растет и со стороны здоровой кожи. Обычно к концу 1-го — середине 2-го месяца ожоги III А степени, даже весьма обширные, полностью
эпителизируются. Ожоги IIIБ степени характеризуются поражением всего сосочкового слоя кожи и подкожной клетчатки. Кожа бледно-серого цвета, пятнистая. Наблюдается гипестезия или полная анестезия. Первичные клинические и морфологические изменения проявляются в трех основных формах:
1) коагуляционной (сухой некроз); 2) «фиксации» кожи под действием тепла;
3) влажного колликвационного некроза.
Коагуляционный некроз обычно возникает при действии пламени, контакте с раскаленными предметами. Пораженная кожа плотная, сухая, темнокрасного, бурого или почти черного цвета. В области крупных суставов она сморщивается, образуя грубые складки. Зона гиперемии вокруг очага поражения узкая, отек сравнительно невысок. Формирование демаркационного вала и отграничение некроза часто завершаются только к концу 1 -го — середине 2-го месяца, и лишь тогда происходит полное отторжение струпа. Своеобразной клинической формой глубоких ожогов III Б степени является «фиксация» кожи. Она характерна для так называемых дистанционных ожогов, возникающих от интенсивного инфракрасного излучения. При этом одежда над ожогом может не воспламениться. В первые 2-3 дня кожа
бледнее и холоднее окружающих тканей, в окружности видна неширокая зона гиперемии и отека. Через 3-4 дня образуется сухой струп. Влажный некроз развивается при ошпаривании, иногда при тлении одежды на теле. Погибшая кожа отекшая, пастозная. Гнойно-демаркационное воспаление в очагах влажного некроза не столько носит отграниченный характер, сколько направлено на расплавление омертвевших тканей. Рана очищается от влажного некроза на 10-12 дней раньше, чем при сухом струпе. При заживлении на месте поражения образуются грубые, малоэластичные келлоидные рубцы белого цвета.
Ожоги IV степени обычно возникают при большой продолжительно-сти теплового воздействия в областях, не имеющих толстого подкожно-жирового слоя. Чаще страдают мышцы и сухожилия, затем кости. Как правило, наблюдается одновременное поражение трех и более различных тканей, а в 13% случаев наступает гибель сегмента
конечности.
Клиническая симптоматика поражения зависит от вида теплового агента и обстоятельств травмы, проявляясь в различных формах. Первая форма характеризуется образованием плотного струпа темно-коричневого или черного цвета. При второй форме отмечается обугливание. Третья форма поражения наблюдается при длительном воздействии относительно малоинтенсивых тепловых агентов, когда гипертермия тканей не превышает 50 °С. Образуется белесоватый струп тестоватой консистенции. Под ним и в окружности редко выражен отек. Самостоятельное заживление этих ожогов невозможно.
Часто необходимо производить глубокие некрэктомии и даже ампутации.
ОЖОГОВАЯ БОЛЕЗНЬ.
Ожоги вызывают комплекс патологических изменений, охватывающих
практически все жизненно важные системы, взывая ожоговую болезнь. Она развивается в выраженной форме
при поверхностных ожогах более 25-30% площади тела или глубоких более 10%. У маленьких детей и лиц пожилого возраста ожоговая болезнь может развиваться и при менее обширных ожогах (8-10% поверхности тела). Ее тяжесть, частота осложнений и исход зависят в основном от площади глубокого поражения. Критическим состоянием считают тотальный (100%) ожог I степени и ожог II или III А степени более 30% поверхности тела. Опасными для жизни являются также ожоги III Б и IV степени лица, гениталий и промежности, если они превышают 10%, и ожоги конечностей площадью более 15%. Для прогнозирования тяжести ожога и его вероятного исхода у взрослых Н.
Frank предложил прогностический показатель, основанный на оценке глубины и обширности поражения и выражающийся в условных единицах.
Показатель (индекс Франка) рассчитывается по формуле
И= Sn + 3 х Sr,
где Sn — сумма площадей ожога I, II, ША степени, %; 3 — множитель, учитывающий прогностическую поправку; Sr — сумма площадей ожога III Б и IV степени, %. При И менее 30 прогноз благоприятен, от 30 до 60 — относительно благоприятен, от 61 до 90 — сомнителен, при 91 и более — неблагоприятен. В течении ожоговой болезни различают четыре стадии (ожоговый шок, острая токсемия, септикотоксемия, или сепсис, и реконвалесценция).
ОЖОГОВЫЙ ШОК.
Ожоговый шок продолжается от 1 до 3 суток при ожогах
наступает интенсивная транссудация плазмы в ткани, что приводит к
выраженному отеку. Уже в первые часы после обширного ожога количество плазмы в крови уменьшается на 25-33% — кровь сгущается. Из-за уменьшения ОЦК и гемолиза нарастает тканевая гипоксия. Именно по этим причинам необходимы более интенсивная оксигенотерапия и переливание большого количества крови и кровезаменителей. В первые 2-3 ч надо ввести 0,8-1,2 л крови или плазмы, 1,5-2 л изотонического раствора натрия хлорида и до 1 л
5% раствора глюкозы, до 1 л реополиглюкина. Важное значение имеет
борьба с болью (введение наркотических препаратов, антигистаминных средств, проведение новокаиновых блокад).
Затем наступает период острой токсемии, длящейся до 10-15 дней после травмы.Состояние больных зависит от обширности, глубины и локализации ожога.При глубоких, особенно распространенных, ожогах появляется гнойно-резорбтивная лихорадка, чаще всего температурная кривая ремиттирующая, в виде неправильных волн, до 38-39 °С, черты лица заостряются, глаза «впадают», губы цианотичны, кожные покровы становятся серыми, сухими. Появляются головная боль, рвота, тошнота. Отмечаются различные функциональные нарушения ЦНС. Типичны многообразные эмоциональные расстройства, нарушение сна, психотические расстройства с дезориентацией в происходящем. Психозы, возникающие нередко уже на 3-5-й день, имеют интоксикационный характер и проявляются делирием.
Период септикотоксемии,
начало которого совпадает по времени и патогенетически
связано с началом отторжения омертвевших тканей. Продолжительность этого периода различна и определяется сроком существования ожоговых ран. После их заживления или операции (восстановление кожного покрова) начинается четвертый период ожоговой болезни — реконвалесценция, который определяет обратное развитие типичных для ожоговой болезни нарушений.
Септикотоксемия — третий период ожоговой болезни, который делится на две фазы:
• от начала отторжения струпа до полного очищения раны через 2-3 недели;
• фаза гранулирующих ран до полного их заживления.
Клиническая симптоматика связана с характером раневого процесса.
Первая фаза сепсиса, или септикотоксемии, имеет много общего с периодом токсемии. Основным патогенетическим фактором, определяющим клиническую симптоматику, является резорбция продуктов тканевого распада и жизнедеятельности микроорганизмов.
Состояние больных остается тяжелым
РЕКОНВАЛЕСЦЕНЦИЯ
При благоприятном исходе наступает четвертая стадия — реконвалес-ценция — заключительный этап заболевания, характеризующийся постепенным восстановлением функций, нарушенных ранее.Состояние больных улучшается, появляется аппетит, увеличивается массатела. Температура тела нормализуется. Улучшается настроение.Нормализуются показатели крови. Стабилизируется «состояние» внутреннихорганов.
В этот период ограничивают медикаментозную терапию, переливание
кровезаменителей продолжают. Производят пересадку кожи. Большое внимание уделяют лечебной физкультуре и другим реабилитационным мероприятиям.
ЛЕЧЕНИЕ ПРИ ОЖОГАХ:
Первая помощь — вынос пострадавшего из зоны пламени, погасить
огонь из одежды. Ожоговую поверхность можно обработать спиртом. По
возможности ожоговую поверхность охладить струей холодной воды до
исчезновения болей (в течение 15-20 мин) .Накладывают стерильные повязки. Запрещается самостоятельно обрабатывать поверхность ожога, прокалывать или обрезать пузыри. Для профилактики
шока вводятся наркотические анальгетики. При ожогах II-IY степени проводится экстренная профилактика столбняка.
В период шока — возможно раннее начало инфузионной терапии, пере-
ливание крови, плазмы, кровозаменителей, реополиглюкин, наркотические анальгетики, нейролептанальгезия. В период ожоговой токсемии — дезинтоксикационная терапия, кровь, плазма, полиглюкин, реополиглюкин, гемодез, лактасол, альбумин, кристаллоиды, бикарбонат натрия, раствор глюкозы. При явлениях анурии-
гемосорбция, искусственная почка, лазикс, контрикал.
В септической стадии — лечение сепсиса: антибиотики широкого
спекта, коррекция иммунных сил — тималин, Т-активин, гормонотерапия.
МЕСТНОЕ ЛЕЧЕНИЕ ОЖОГОВ.
Ожоги I степени — не требуют местного лечения.
Ожоги II-IIIа степени: ожоги лица — открытое ведение с применени-
ем аэрозолей, облепихового масла. Ожоги кисты — повязки «перчатки» с
водорастворимыми мазями «Левосин», «Левомиколь», «Диоксиколь», «Мафенид-ацетат», которые необходимо менять через 2-3 суток. Ожоги туловища, конечностей — перевязки с указанными мазями, при отсутствии нагноения менять их через 3-5 суток, т.к. при частой смене повязок повреждаются грануляции. При нагноении ран их следует обрабатывать раствором перекиси водорода. Повязки снимают после обильного их смачивания растворами антисептиков для предупреждения повреждения регенерирующих тка-
ней. Глубокие ожоги IIIб-IY степени: в первое время — влажные повязки
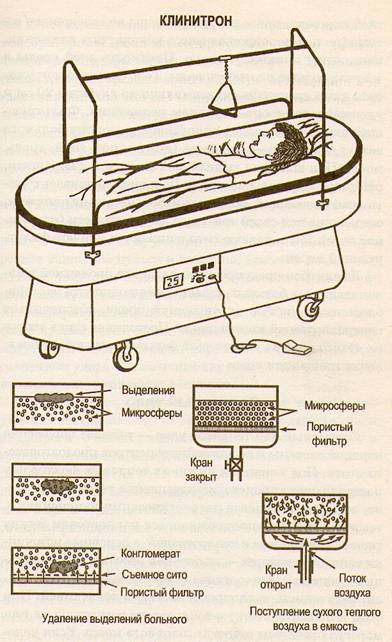
с антисептиками, высушивание струпа тепловентиляторами, лампами. При длительном сохранении струпа (2-3 недели) развивается подтрупное нагноение, что может привести к септическим осложнениям. Для предупреждения их необходимы ранняя (на 4-5 сутки), отсроченная (8-10 сутки) и поэтапная (2-3 недели) некрэктомии. Некрэктомия выполняется в условиях операционной, под наркозом. Образовавшаяся рана закрывается мазевыми повязками, алло- и ксенотрансплантатом (т.е.пересадка кожи). При ограниченных глубоких ожогах ожоговый струп может быть удален путем химического некролиза с помощью 40% мази салициловой кислоты. Мазь наклыдывают на 2 стуок, после чего отслоенный струп удаляют во время перевязки под наркозом. При обширных ожогах туловища ведение больных лучше на специальных кроватях с воздушным потоком типа «Клинитрон». Кровать представляет собой устройство в виде большой ванны с воздухопроницаемым мешком, заполненным кремниевыми сферами микронного размера. При массивной подаче воздуха в нижнюю часть мешка микросферы образуют кипящий слой — «псевдожидкость». Таким образом, когда кровать функционирует, пациент погружен в «псевдожидкость» на глубину приблизительно 10 см. Было вычислено, что при этом давление на поверхность тела составляет менее — 10 мм рт.ст. Кроме того, такое устройство позволяет более равномерно распределять давление, оказываемое на участки тела, которые соприкасаются с поддерживающей поверхностью (голова, спина, крестцовая область и пятки), в результате ткани на этих участках лучше насыщаются кислородом. Так, при использовании обычной кровати показатели напряжения кислорода (рО2) в тканях крестцовой области пациента составляют 15-20 мм Hg, а с работающей флотационной системой кровати типа «Клинитрон» рО2 в этих тканях возрастает до 70-75 мм Hg.

Источник