Методические рекомендации по лечению внебольничных пневмоний

Создано 19.12.2018 08:23
 Внебольничная пневмония (ВП) — острое заболевание, которое возникает во внебольничных условиях (вне стационара) или диагностированное в первые 48 часов с момента госпитализации, сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, боль в грудной клетке, одышка) и рентгенологическими признаками не обнаруживаемых ранее очагово-инфильтративных. изменений в легких при отсутствии очевидной диагностической альтернативы.
Внебольничная пневмония (ВП) — острое заболевание, которое возникает во внебольничных условиях (вне стационара) или диагностированное в первые 48 часов с момента госпитализации, сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, боль в грудной клетке, одышка) и рентгенологическими признаками не обнаруживаемых ранее очагово-инфильтративных. изменений в легких при отсутствии очевидной диагностической альтернативы.
Внебольничные пневмонии (ВП) остаются одной из ведущих причин заболеваемости, госпитализации и смертности, являясь постоянной очень сложной проблемой здравоохранения. Наиболее тяжело ВП протекают у лиц пожилого возраста, на фоне сопутствующих заболеваний (онкология, гематология, сахарный диабет, сердечно-сосудистые заболевания, заболевания почек и печени, хроническая обструктивная болезнь легких, алкоголизм, вирусные инфекции и другое). Летальность при этом составляет 15-30%.
Описано более 100 микроорганизмов, способных вызывать ВП. Среди бактериальных возбудителей в настоящее время лидируют пневмококк и гемофильная палочка). Реже встречаются микоплазмы, хламидии, легионеллы, золотистый стафилококк, моракселла, грамотрицательные бактерии и др. Есть сведения о том, что до 10-20% случаев заболевания имеют смешанную этиологию.
Напоминаем, что предупредить заболевание гораздо проще, чем вылечить. Основные рекомендации по профилактике пневмонии:
1. Необходимо вести здоровый образ жизни: заниматься физкультурой и спортом, совершать частые прогулки на свежем воздухе. Очень важно не курить в помещении, где может находиться ребенок, пассивное курение пагубно сказывается на функции бронхов и иммунитете.
2. Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов (ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты).
3. До наступления холодов и подъема заболеваемости респираторными инфекциями следует сделать прививку против гриппа, поскольку пневмония часто является осложнением гриппа. Несмотря на то, что привитые люди тоже могут болеть пневмонией, заболевание у них протекает легче, чем у не привитых. Для профилактики пневмонии существуют вакцины против гемофильной и пневмококковой инфекций.
4. В холодное время года нужно одеваться по погоде, избегать переохлаждений и сквозняков.
5. Следует соблюдать режимы проветривания и влажной уборки в помещениях.
6. Как можно чаще мыть руки.
7. В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей.
8. Избегать переохлаждений и других стрессорных факторов. К примеру, очень вредно для легочной ткани вдыхание пыли, паров бензола или других сильнодействующих химических соединений
9. Возможен прием иммуномодулирующих, противовирусных и противомикробных препаратов, поливитамины, адаптогены.
10. Важно помнить, что если вы хотите оградить от болезни своего ребенка, следите за своим здоровьем, ведь зачастую родители являются источником инфекции для ребенка, особенно при тех заболеваниях, которые передаются при тесном контакте (микоплазменная инфекция, стафилококк, многие вирусные инфекции).
11. Если у вас дома или в учреждении, где Вы или Ваш ребенок пребываете длительное время, есть кондиционер, следите за его чистотой. Необходимо помнить: если заболели Вы или ваш ребенок, то не стоит идти на работу или вести ребенка в сад, школу, так как можете заразить людей находящихся с вами или вашим ребенком в контакте. Не занимайтесь самолечением. Вызовите врача на дом или обратитесь за медицинской помощью в поликлинику.
Источник
Пневмония – тяжелое инфекционное заболевание нижних дыхательных путей, поражающее все группы населенияи способное вызвать осложнения, несущие угрозу для здоровья и жизни. Особенно это касается детей, пожилых пациентов и ослабленных больных.
 Пневмонии – обширная группа инфекционных (как правило, бактериальной природы) заболеваний, различных по этиологии, патогенезу и морфологической характеристике.
Пневмонии – обширная группа инфекционных (как правило, бактериальной природы) заболеваний, различных по этиологии, патогенезу и морфологической характеристике.
Патологический процесс представляет собой очаговое поражение четырех респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Один из видов данного заболевания – внебольничная пневмония (в том числе и в тяжелой форме).
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рассмотрим клинические рекомендации по пневмонии – ее диагностике, лечению и профилактике.
 Коды пневмонии по МКБ-10
Коды пневмонии по МКБ-10
J13 Пневмония, вызванная Streptococcus pneumoniae
J14 Пневмония, вызванная Haemophilus influenzae [палочкой Афанасьева-Пфейффера]
J15 Бактериальная пневмония, не классифицированная в других рубриках
J16 Пневмония, вызванная другими инфекционными агентами, не классифицированная в других рубриках
J17 Пневмония при болезнях, классифицированных в других рубриках
J18 Пневмония без уточнения возбудителя
Внебольничная пневмония делится на:
- типичную (вирусную, бактериальную, паразитарную, грибковую, микоплазменную);
- развившуюся у больных с иммунодефицитными состояниями, вызванными тяжелыми сопутствующими патологиями (ВИЧ, злокачественные опухоли и др.);
- аспирационную (абсцесс легкого).
Клинические рекомендации: пневмония
В соответствии с клиническими рекомендациями по внебольничной пневмонии, основное внимание на догоспитальном этапе должно быть уделено сбору анамнеза и жалоб, а также данным, полученным в результате физикального обследования.
К наиболее распространенным жалобам при воспалении легких относятся:
- Повышение температуры тела (лихорадка может быть как субфебрильной, так и фебрильной).
- Кашель с выделением мокроты (гнойной, слизистой и др.).
- Боль в груди.
- Одышка.
При сборе анамнеза следует учесть такие факторы, как:
- переохлаждение;
- недавно перенесенное ОРВИ;
- хронические патологии;
- табакокурение;
- прием антимикробных препаратов в последние недели или месяцы.
✔ Получение материала для микробиологического исследования при внебольничной пневмонии: правила в Системе Консилиум.
Физикальное обследование может выявить некоторые локальные изменения:
- усиление бронхофонии и дрожания голоса;
- тупость или укорочение перкуторного звука;
- выслушивание зоны жесткого или бронхиального дыхания;
- наличие влажных хрипов или крепитаций.
Данные симптомы не являются специфичными для пневмонии. В ряде случаев клиника заболевания может носить стертый характер – например, при атипичных формах воспаления легких, а также у пожилых пациентов и лиц с ослабленным иммунным ответом организма.
Согласно клиническим рекомендациям по пневмонии у взрослых и детей, всем больным при подозрении на данную патологию показано проведение пульсоксиметрии для выявления снижения содержания кислорода в крови (сатурация 92 % и менее у больных моложе 50 лет и сатурация 90 % и менее у лицстарше 50 лет).
Внебольничная пневмония
Внебольничная пневмония – острая инфекция нижних дыхательных путей, возникшая вне отделения стационара или в течение 28 дней после выписки из него, выявленная в первые 2 суток с момента госпитализации или возникшая у лица,не находившегося в домах и отделениях сестринского ухода две недели и более.
Заболевание характеризуется клиническими проявлениями, характерными для поражения нижних отделов дыхательных путей (высокая температура, кашель с мокротой (гнойной или слизистой), одышка, боль в груди, усиливающаяся при кашле и дыхании).
Рентгенологическое исследование, как правило, обнаруживает наличие «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
В основе диагностики пневмонии лежат клинико-инструментальные критерии. Наибольшая достоверность диагноза достигается при комплексной оценке лабораторных, клинических и рентгенологических данных.
Особенно важно именно рентгенологическое исследование – его использование для подтверждения диагноза является одним из критериев качества оказанной медицинской помощи.
✔ Пневмония: показания и противопоказания к ЭКМО, таблица в Системе Консилиум

Скачать таблицу
Лечение по клиническим рекомендациям
Клинические рекомендации по лечению пневмонии предполагают комплексное назначение следующих мероприятий:
- прием антибиотиков;
- адекватная респираторная поддержка;
- использование симптоматических препаратов (по показаниям);
- предупреждение развития осложнений.
В лечении очень важно своевременно выявить и пролечить декомпенсацию или обострение сопутствующих хронических патологий.
Своевременное и грамотное назначение антимикробных препаратов способствует уменьшению продолжительности болезни, снижает риск осложнений и смертности при внебольничной пневмонии. Выбор препарата у больных, проходящих амбулаторное лечение, осуществляется эмпирически.
Клинические и рентгенологические данные не имеют большого значения для определения этиологии пневмонии.
Кроме сбора анамнеза и физикального обследования, в обязательном порядке также выполняются:
- Рентгенография органов грудной клетки в двух проекциях.
- ОАК.
- Анализ ЭКГ в 12 стандартных отведениях (необходим для диагностики сопутствующей сердечной патологии, опасных нарушений ритма и электролитных нарушений).
Приблизительный срок временной нетрудоспособности при неосложненной больничной пневмонии составляет 20 суток.
За это время больной посещает лечащего врача 4 раза, а врач, в свою очередь, регулярно проводит оценку состояния пациента и эффективности проводимых терапевтических мероприятий.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Рекомендации по лечению амбулаторных пациентов
Лечение антибиотиками должно начаться не позднее 8 часов с момента установления диагноза. Нужно помнить, что состояние человека, больного воспалением легких, может стремительно ухудшиться, поэтому телефонный контакт на следующий от начала терапии день позволит выявить случаи быстрого прогрессирования патологии, декомпенсации сопутствующих хронических заболеваний и принять решение о госпитализации до второго визита к лечащему врачу.
Продолжительность приема антибиотиков при пневмонии стандартна – от 7 до 10 дней. При нетяжелом и неосложненном течении предпочтительнее выбирать препараты в форме таблеток.
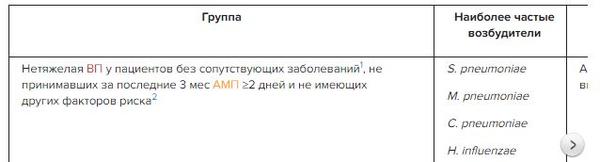
Данные, свидетельствующие о преимуществе какого-либо антимикробного средства из числа рекомендованных (синтетические пенициллины, макролиды и др.) для больных без дополнительных модифицирующих факторов риска, отсутствуют.
К модифицирующим факторам риска относятся:
- сопутствующие хронические патологии (ИБС, ХОБЛ, сердечная недостаточность, цирроз печени, алкоголизм, наркомания и др.);
- прием антимикробных препаратов более 2 дней за последние 3 месяца.
Возраст старше 60 лет сам по себе не является фактором риска осложнений внебольничной пневмонии, однако в данной возрастной группе сопутствующие заболевания обнаруживаются особенно часто.
При наличии модифицирующих факторов риска допустим совместный прием антибиотиков бета-лактамной группы и макролидов.
✔ Антибактериальная терапия внебольничной пневмонии у амбулаторных пациентов, таблица назначений в Системе Консилиум.
Профилактика у взрослых
Основной метод профилактики внебольничной пневмонии у взрослых – вакцинация всех лиц, имеющих высокий риск развития пневмококковых инфекций и осложнений перенесенного гриппа.
Для иммунопрофилактики используются вакцины против пневмококковой инфекции и против гриппа, которые вводятся в организм пациента на фоне его полного соматического здоровья. Обе вакцины можно вводить в одно время в разные участки тела человека – это безопасно.
Возраст 65 лет и старше- основное показание для проведения ежегодной вакцинации против гриппа и ревакцинации пожилых пациентов пневмококковой вакциной через 5–10 лет после первой прививки.
Вакцинировать неконъюгированной пневмококковой вакциной рекомендовано следующие группы населения:
- лица старше 65 лет без иммунодефицитных состояний;
- лица с 2 до 65 лет с имеющимися хроническим патологиями сердца и сосудов, легких, печени, сахарным диабетом, алкоголизмом, ликрореей, аспленией.
Эффективность противогриппозной вакцины в предотвращении гриппа и его осложнений у здоровых лиц моложе 50 лет достаточно высока.
У лиц более старшего возраста эффективность несколько снижается, но вместе с тем снижается и число эпизодов инфекции ВДП, внебольничной пневмонии, госпитализации и смерти. Иммунизация проводится осенью – с октября до декабря.
Вакцина показана следующим группам населения:
- лица 50 лет и старше;
- лица, проживающие в домах длительного ухода;
- дети и взрослые с хроническими заболевания сердца, сосудов, легких, бронхов;
- взрослые и дети, страдающие сахарным диабетом, почечными патологиями, гемоглобинопатиями, иммунодефицитом;
- женщины во IIи IIIтриместрах беременности.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник


