Микоплазма пневмония g у детей

Микоплазменная пневмония (воспаление легких) – заболевание, вызываемое типичными или нетипичными представителями патогенной флоры. Инфекция часто развивается в детском организме, до 5 лет, или у детей школьного возраста с ослабленным иммунитетом.
Понятие о возбудителе
Mycoplasma pneumoniae — простейший микроорганизм. Он не имеет клеточной стенки, по размеру колеблется от 0,3 до 0,8 мкм. Благодаря маленькому размеру, микроорганизм проникает сквозь защитный барьер слизистой оболочки носа.
Микоплазма пневмония у детей, рентгенографический снимок
Простейшее легко проникает внутрь клетки, как вирус, но при этом реагирует на введение антибиотиков, как бактерия. Как клебсиелла или возбудители ИППП, микоплазма относится к атипичным возбудителям заболеваний.
Передача микроорганизма происходит воздушно-капельными путем. Этим обусловлено быстрое распространение инфекции в коллективе. Вне дыхательных путей, в окружающей среде микоплазма быстро погибает.
Доказано, что М. хоминис вызывает изменения генетического аппарата клеток человека. Это означает, что если не начать своевременно лечить инфекцию, вызываемую микоплазмой, могут последовать мутации хромосомного аппарата. Особое значение это имеет для женщин, еще не рожавших детей.
Ввиду особенностей развития инфекции пациент в первые дни не предпринимает попыток борьбы с бактерией. После попадания микроорганизма в дыхательные пути происходит его распространение до нижних отделов. Там он начинает размножаться, что проявляется признаками воспаления. Полный цикл развития микоплазмы составляет около 6 суток.
Естественный процесс борьбы иммунитета с микоплазмой затруднен, поскольку она не подвергается фагоцитозу. Моноциты приближаются к ней, дальше либо не могутт захватить простейший микроорганизм, либо переварить его.
Причины
Клебсиелла, микоплазма и представители возбудителей, передаваемых половым путем, относится к нетипичным представителям возбудителей болезней. Причина заражения – возбудитель инфекции. Факторами воспаления дыхательной системы могут быть:
- снижение иммунитета;
- наличие хронических заболеваний;
- авитаминоз вследствие плохого питания;
- перегрев или переохлаждение.
Для взрослого человека фактором снижения иммунитета, приводящего к заражению микоплазмой, является еще и курение. Проявления атипичной пневмонии схожи с вирусной инфекцией, что вводит в заблуждение доктора.
Микоплазма пневмония у детей: признаки
Микоплазма пневмония у детей отличается не только возбудителем, но и нехарактерными симптомами нарушения состояния дыхательной системы.
Лечение микоплазменной пневмонии должно проводиться антибиотиками
Первые несколько суток беспокоят респираторные проявления:
- выраженные проявления интоксикации;
- признаки ринита;
- редкий сухой кашель;
- першение в горле.
К проявлениям интоксикации относятся высокая температура, снижение аппетита, утомляемость, сонливость. У детей грудного возраста, как правило, родители обращают внимание на беспокойство, нарушение сна, постоянный плач.
Первый период может занимать время от 7 до 30 дней. Это зависит от степени активности возбудителя, исходного состояния иммунитета. После окончания продромального периода появляются признаки, характерные для бактериальной инфекции:
- боль в грудной клетке во время входа и выдоха;
- сильный кашель, вначале сухой, затем продуктивный;
- на фоне поражения ткани легких появляется одышка;
- дыхательная недостаточность день ото дня возрастает.
Для атипичного воспаления легких характерны внелегочные проявления: сыпь, боль в мышцах и суставах, животе. Симптомы могут ухудшаться, пятна сливаться друг с другом. Это говорит о появлении осложнений.
Диагностика
По симптомам, появляющимся у детей, сразу сложно догадаться о характере возбудителя. Большинству детей ставят общий диагноз «ОРВИ». Его лечение не требует назначения антибиотиков. Противовирусные средства не имеют доказанной эффективности, как и иммуномодуляторы.
По мере нарастания симптомов доктор делает вывод о том, что присоединились бактериальные осложнения, и назначает антибиотик широкого спектра действия, симптоматическую терапию.
Диагностика воспаления легких включает последовательность действий:
- опрос;
- осмотр;
- физикальное обследование;
- рентгенографические методы;
- лабораторную диагностику.
При любом заболевании первый этап обследования – сбор жалоб. Доктор узнает, когда заболел человек, как давно появились признаки болезни. Также интересует наличие вредных факторов труда, условия проживания.
При осмотре доктор обращает внимание на то, участвуют ли в дыхательном акте межреберные мышцы. Затем проводит аускультацию и перкуссию, то есть слушает при помощи фонендоскопа и выстукивает пальцами очаг уплотнения. Это эффективные и простые способы выявления воспаления.
На рентгеновском снимке видно распространение воспаления по паренхиме органа. Современным вариантом является МРТ или КТ. Это объемное множественное изображение исследуемого органа.
Симптомы пневмонии отличаются в зависимости от возбудителя
К лабораторным методам относят общий анализ биологической жидкости. Он показывает наличие признаков воспаления. Как правило, деятельность бактерий сопровождается выделением токсинов в кровоток. Чтобы удалить их, повышается количество лейкоцитов. При микоплазменном процессе лейкоцитоза нет. Одновременно с этим на фоне нарушений эритроциты склеиваются, увеличивается скорость их оседания, но незначительно.
В анализе мокроты не обнаруживаются следы возбудителя. Чтобы найти их, применяются современные иммунологические методы иссследования.
Определить, что хламидия или микоплазма стали причиной нарушения, можно по наличию в биологической жидкости антител к возбудителю. При попадании патогенных микроорганизмов любого заболевания в организм иммунитет начинает вырабатывать антитела. Иммуноглобулины присоединяют антигены, связывают их и утилизируют при помощи специальных клеток, фагоцитов.
Иммунные методы диагностики микоплазменной пневмонии
После инфекции через 2-3 недели в крови появляются «клетки памяти». Следы микроорганизма обнаруживаются при помощи иммунных анализов.
Перенесенная микоплазменная пневмония формирует устойчивый иммунитет на 10 лет. Это обозначает, что на протяжении этого срока в биологической жидкости определяется igg положительный статус.
Наиболее современными являются:
- ИФА;
- ПЦР.
Первый метод основан на регистрации количества иммунных комплексов, образованных при соединении антител в сыворотке больного и антигена, вводимого искусственно. На последнем элементе есть флюоресцентные метки, способные испускать свечение. Так можно количественным методом определить количество антител к инфекции.
Полимеразная цепная реакция, ПЦР, позволяет в образце больного найти фрагменты ДНК возбудителя. Для этого в фрагмент биологического материала больного встраивается фермент, позволяющий выстроить цепочку ДНК возбудителя при его наличии.
Лечение
Терапия пневмонии у детей, протекающей в атипичной форме, рекомендована в условиях стационара. Больному показан постельный режим.
Основу лечения патологического процесса составляют антибиотики. Не все они одинаково эффективны в отношении микроорганизма. Как правило, в отношении пневмонии назначают антибиотики широкого спектра действия. Это пенициллиновый или цефалоспориновый ряд препаратов. Но по отношению к микоплазме они действенны меньше всего.
Терапия микоплазменной инфекции проводится тетрациклинами, макролидами, фторхинолонами.
Анализ мокроты не определяет наличие микоплазмы
Препараты первой группы не применяются у детей до 12 лет. Макролиды имеют меньше всего побочных действий, поэтому разрешены к назначению с рождения. Фторхинолоны могут быть порекомендованы при лечении детей с 5 лет. Срок применения антибиотиков составляет 5-14 дней. Эффективность терапии определяется по улучшению общего состояния, уменьшению площади инфильтрации легочной ткани.
Чтобы помочь вывести из легких мокроту, назначают отхаркивающие средства. У детей младшего возраста применяют средства в виде микстуры или сиропа. Для снижения интоксикации назначают обильное питье, жаропонижающие средства при стойком жаре.
Профилактика микоплазма пневмонии у детей
Уберечь ребенка, посещающего детский коллектив, от микоплазменной инфекции сложно. Специфических мер профилактики не существует. Родителям необходимо обратить внимание на соблюдение следующих условий:
- регулярно мыть руки;
- проветривать помещение;
- после посещения сада или школы промывать нос солевыми растворами;
- обращаться к врачу сразу после появления симптомов болезни;
- не пренебрегать методами терапии, рекомендованными доктором;
- в период между инфекциями закаливать организм.
Соблюдение этих мер позволит организму быстро справиться с инфекцией без осложнений. Необходимо следить за признаками малокровия, поражения сердечной мышцы, нарушения пищеварительной функции.
Также интересно: симптомы и лечение пневмонии у детей
Источник
Бактерия Mycoplasma pneumoniae вызывает воспаление легких преимущественно в детском возрасте, поражая легкие ребенка до 5 лет. Школьники и подростки с данной формой пневмонии встречаются гораздо реже, но вероятность заражения продолжает оставаться достаточно высокой. В организм микоплазмы пневмонии попадает воздушно-капельным путем. Распространение в детских коллективах бывает очень стремительным, а лечение – тяжелым.
На начальных этапах данную форму заболевания сложно отличить от гриппа или аденовирусной инфекции. Это опасное явление, поскольку микоплазма в детском возрасте особенно опасна.
Жизненный цикл микоплазмы пневмонии
Микоплазма – это одноклеточный организм, занявший промежуточное положение на эволюционной лестнице, расположившись между вирусами и бактериями. Присутствие их отмечается практически везде:
- в почве и воде;
- на поверхности растений;
- в организмах животных.
Большая часть подобных клеток полностью безвредна, и только пневмония по типу микоплазмоза несет опасность развития воспаления легких. Существуя вместе с человеком, одноклеточное приспосабливается к режиму функционирования организма и дает о себе знать в период снижения иммунитета.
Симптоматика заболевания у детей
На начальных стадиях развития заболевания распознать такую пневмонию весьма сложно. Ее симптомы у детей неспецифичные для картины воспаления легких. Основные признаки заболевания таковы:
- приступы мигрени;
- приступообразный кашель без отхождения мокроты;
- повышение температуры тела;
- сильный озноб;
- заложенность носа;
- боль в горле;
- лихорадка.
Если родители больного ребенка не хотят использовать в лечении пневмонии антибактериальные препараты (антибиотики), то велика вероятность того, что болезнь будет иметь затяжной характер, а впоследствии начнутся осложнения:
Микоплазма пневмонии может развиться на фоне бронхита
- синусит;
- бронхит;
- ларингит;
- ринит.
Лечение проводят симптоматическое, не направляя малыша на диагностику. Купирование подобных приступов – неверный путь, потому что это способствует сдвигу сроков выздоровления ребенка на несколько недель.
Симптомы, которые смазаны, а вследствие этого не поняты специалистом, – это причина частых диагностических ошибок. Чтобы этого избежать, необходимо перед началом лечения проводить такие диагностические процедуры, которые позволяют дифференцировать пневмонию микоплазму у детей с гриппом.
Диагностика
 Чтобы тактика лечения микоплазмы пневмонии у детей была выбрана верно, необходимо осуществлять требуемые диагностические процедуры. Периодами внешние признаки пневмонии исчезают, но это не значит, что состояние пациента улучшается. Тактика лечения будет точной только тогда, когда имеет место точное установление причины микоплазменного воспаления легких.
Чтобы тактика лечения микоплазмы пневмонии у детей была выбрана верно, необходимо осуществлять требуемые диагностические процедуры. Периодами внешние признаки пневмонии исчезают, но это не значит, что состояние пациента улучшается. Тактика лечения будет точной только тогда, когда имеет место точное установление причины микоплазменного воспаления легких.
Специфических методик, направленных на обнаружение данного вида возбудителя, не существует. Проведение общего анализа крови помогает определить повышение скорости оседания эритроцитов (СОЭ), а количество лейкоцитов может остаться неизменным. При проведении рентгенографии врач увидит изменение легочного рисунка, но признаки того, что болезнь вызвана именно Mycoplasma pneumoniae, увидеть невозможно. Чтобы результаты диагностики были максимально достоверными, рекомендуется провести ряд исследований.
Рентгенологическое исследование
 С точки зрения типичности картины, которую можно увидеть на рентгеновском снимке, микоплазма пневмония у детей никак себя не проявит, поскольку рисунок легких очень похож на бронхопневмонию, при которой поражается нижняя доля легкого.
С точки зрения типичности картины, которую можно увидеть на рентгеновском снимке, микоплазма пневмония у детей никак себя не проявит, поскольку рисунок легких очень похож на бронхопневмонию, при которой поражается нижняя доля легкого.
Получение точной картины возможно только после сбора анамнеза пациента. Эти данные позволят пульмонологу определить точный характер заболевания и определиться с тактикой лечения.
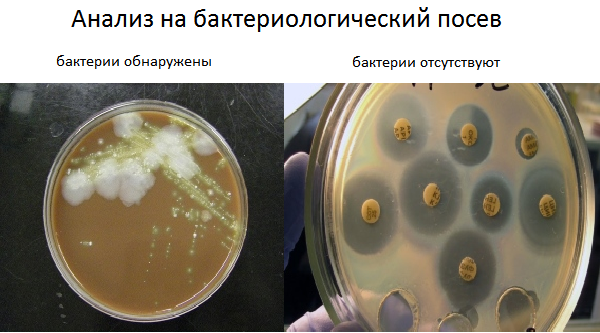
Точных способов, позволяющих определить наличие в организме микоплазмы пневмонии, только два. Описываемые методики долгосрочны, проведение их занимает до 3 недель – это бактериальный посев и анализ крови на иммуноглобулины. Для быстрой диагностики воспаления легких бактериального характера эти методы не очень подходящие.
Бактериальный посев
Для определения наличия микоплазмы необходимо получить мазок из зева ребенка. Еще можно использовать в качестве материала для исследования мокроту, выделяемую в процессе кашля. Длительность посева – от 7 до 10 суток.
Длительное ожидание результатов анализов чревато развитием осложнений, которые начнут проявлять свои признаки в сердечно-сосудистой системе, работе дыхательных путей или кроветворной системе. Чтобы не допустить такой ситуации, специалисты назначают ребенку лечение с использованием антибиотиков. Для этого выбираются препараты широкого спектра действия, эффективные в отношении большого количества микроорганизмов.
Иммуноглобулины
 Так называются белки, которые отличаются определенной структурой. Их появление в организме наблюдается после недавно перенесенных инфекционных заболеваний. Иммуноглобулины необходимы системам организма, чтобы предотвратить повторное развитие патологии. Если у ребенка наблюдаются признаки пневмонии, то обязательно нужно сдать анализ, который позволит определить наличие в крови белков типа igg и igm. Анализ делается два раза с интервалом в две недели. Первый забор крови осуществляется через 14 дней после начала болезни.
Так называются белки, которые отличаются определенной структурой. Их появление в организме наблюдается после недавно перенесенных инфекционных заболеваний. Иммуноглобулины необходимы системам организма, чтобы предотвратить повторное развитие патологии. Если у ребенка наблюдаются признаки пневмонии, то обязательно нужно сдать анализ, который позволит определить наличие в крови белков типа igg и igm. Анализ делается два раза с интервалом в две недели. Первый забор крови осуществляется через 14 дней после начала болезни.
Если первый анализ показал наличие igg и igm, то это не стопроцентно указывает на развитие такой формы пневмонии как микоплазмоз. Точность предполагаемого диагноза гарантируется только в том случае, если к завершению четвертой недели динамика роста количества иммуноглобулинов сохраняется. Если результат положительный, то ребенок переболел микоплазменной пневмонией. Существует опасность повторного заражения, вероятность его – от 7 до 10%.
Лечение микоплазменной пневмонии у детей
Микоплазменная пневмония достаточно тяжело поддается терапии, особенно если болезнь сильно запущена. Если ребенка беспокоит долго не проходящий болезненный кашель, то самолечение исключено. Обращение к врачу должно быть обязательным.
Затяжной характер болезни становится причиной развития осложнений:
- менингит;
- панкреатит;
- заболевания ССС;
- энцефалит.

Осложнением пневмонии является менингит
Если заболевание обнаружено своевременно, то прогноз лечения благоприятный. Это становится возможным с использованием современных фармацевтических препаратов, успешно борющихся с микоплазмой:
- Эритромицин.
- Рондомицин.
- Кларитромицин.
- Цефалоспорин.
Чаще всего для лечения микоплазменной пневмонии у детей назначают препарат Макропен. Суточную дозировку следует определять, опираясь на вес ребенка: на 1 кг следует использовать 50 мг средства. Все суточное количество распределяют на 2 или 3 приема, осуществляемых в течение дня. По мере того, как ребенку становится лучше, методы медикаментозного лечения дополняют физиотерапией, массажем и ультрафиолетовым облучением.
Возможные осложнения
Если лечение микоплазменной пневмонии длительное время не осуществлялось, то велик риск развития осложнений.
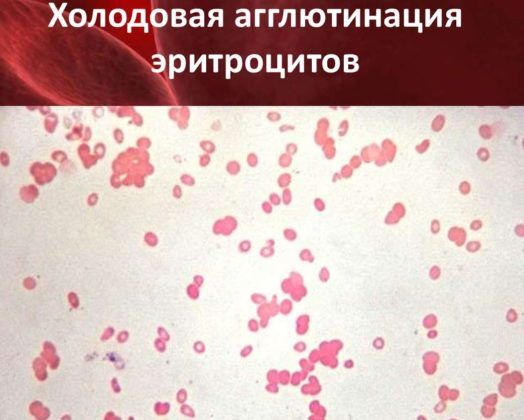
Гемолитические. Уже на первой неделе развития пневмонии у ребенка в крови могут быть обнаружены холодовые агглютинины. Для подтверждения диагноза этот признак может играть ключевую роль. Может развиться почечная недостаточность и тромбоцитопения.
Геморрагические поражения. Страдают кожные покровы и слизистые оболочки, которые покрываются сыпью. Имеет место воспаление конъюнктивы. Некоторые признаки данной группы осложнений могут самостоятельно исчезнуть на второй неделе развития воспалительного процесса.

Сердечно-сосудистые. Осложнения этой категории отмечаются при сильно запущенных формах заболевания. Характерных жалоб ребенок не высказывает, но при проведении диагностических процедур становятся заметны изменения деятельности ССС.

Диспепсические. К данной группе осложнений относят тошноту и рвоту. Эти проявления диагностируются у четверти всех детей, страдающих микоплазмой пневмонией.

Тошнота и рвота при осложнениях
Развития осложнений у ребенка, который болен пневмонией, можно избежать, если наблюдать за его состоянием и своевременно обращаться к врачу за лечением. Не стоит пренебрегать использованием антибиотиков, только препараты данной группы могут эффективно бороться с Mycoplasma pneumoniae.
Видео по теме: Пневмония
Источник
Микоплазменная пневмония — болезнь, вызываемая атипичной флорой. Поражает ткани лёгких и протекает в очаговой или долевой форме.

Этиология заболевания
Возбудитель микоплазменной пневмонии — бактерия Mycoplasma pneumoniae. Это мелкий одноклеточный организм размером 0,3 — 0,8 мкм. Относится к группе атипичных патогенов, как и легионеллы, хламидия пневмония, микоплазма хоминис (вызывает урогенитальный микоплазмоз). Имеет общие характеристики с вирусами и бактериями. В первом случае паразитирует во внутриклеточном пространстве. Во втором — отвечает на приём антибиотиков и растёт в благоприятных средах.
Mycoplasma pneumoniae присутствует практически везде:
- в организмах животных;
- на поверхности растений;
- в воде и грунте.

В тело человека проникает воздушно-капельным путём. Через 24 часа после инфицирования патоген цепляется к эпителиальным стенкам дыхательных органов и начинает распространяться. Когда Mycoplasma pneumoniae проникает в клетки, организм начинает воспринимать их как чужеродные. Это вызывает аутоиммунные реакции.
Микоплазма окружена не жёсткой клеточной стенкой как другие бактерии, а мембраной. Неустойчива к факторам окружающей среды и быстро погибает вне человеческого тела. Следовательно, риск заражения увеличивается при тесном и длительном контакте с больным. Заболеваемость повышается в холодную пору года — осенью и зимой. В это время дети длительно пребывают в закрытых помещениях, а организм ослабляется нехваткой витаминов.
Признаки микоплазменной пневмонии
В педиатрической практике микоплазменная пневмония провоцирует 20% воспалений лёгочной ткани. Вероятность заражения наиболее высокая у ребёнка от 5 до 15 лет. Максимальную опасность болезнь представляет для детей младше 5 лет из-за малосимптомного течения. Проблема выявляется на поздних сроках, что приводит к острой её манифестации (появление выраженных клинических признаков).
У детей постарше микоплазменное воспаление лёгких сопровождается следующими состояниями:
- Лихорадка, повышенное потоотделение.

- Затруднённое носовое дыхание.
- Обструктивный бронхит с небольшим количеством мокроты. Присутствует в течение 14 — 15 дней. Приступы достаточно сильные. Кашель может приобретать хроническую форму.
- Покраснение, першение и болезненность горла, осиплый голос.
- Периодическая головная боль.
- Сухость носа и глотки (ринит).
- Болевые ощущения в груди во время глубоких вдохов.

Первый период длится от 7 до 30 дней. Это зависит от количества патогена попавшего в организм. Также имеет значение степень активности бактерии и исходное состояние иммунитета ребёнка.
Симптоматика при вторичном инфицировании
Если микоплазменная пневмония осложняется вторичной бактериальной или вирусной инфекцией, состояние больного ухудшается. Наиболее тяжёлым течением характеризуется сливная форма заболевания, когда мелкие очаги соединяются друг с другом и поражают всю лёгочную долю. Одновременно с респираторными симптомами возникают внелёгочные проявления микоплазмоза:
- болевые ощущения в суставах и мышцах;
- уртикарная (напоминающая крапивницу) или пятнисто-папулезная сыпь на коже;
- дискомфорт в животе;
- увеличение лимфатических узлов;
- ощущение покалывания и онемения на коже, возникающее спонтанно.

К проявлениям интоксикации относятся: потеря аппетита, сонливость и чрезмерная утомляемость. Температура тела повышается в пределах 37,3 — 37,7 °С. У детей грудного возраста наблюдается беспокойное поведение, постоянный плач, нарушение сна.
Диагностические мероприятия
Проникая в организм микоплазма провоцирует выработку антител — иммуноглобулинов (Ig). Иммуноферментный анализ (ИФА) находит эти антитела в организме. Объектом исследования служит сыворотка крови.
Антитела класса A обнаруживаются со второй по восьмую неделю недомогания. Если IgA выявляются позже, это свидетельствует о хроническом течении пневмонии. Показатель острой стадии воспаления IgM присутствует в крови уже в первые 7 дней болезни. Максимальных значений достигает на третей неделе. Наличие IgM в крови указывает на текущий микоплазмоз. Антитела IgG наблюдаются спустя четыре недели от начала болезни и указывают на уже перенесённую инфекцию.
Точный диагноз ставится тогда, когда изменения в крови сберегаются к концу 4 недели с момента возникновения первых признаков.
Информативной считается полимеразная цепная реакция (ПЦР). Метод выявляет фрагменты ДНК бактерии в инкубационный период.

Для ПЦР-диагностики необходим мазок из зева или жидкость, отходящая при кашле. Дополнительно может назначаться общий анализ крови (ОАК). Для микоплазмоза характерно:
- показатели лейкоцитов в пределах нормы;
- повышенное содержание лимфоцитов;
- увеличение СОЭ.

ОАК не обнаруживает следы возбудителя. Исследование показывает симптомы воспалительного процесса. Кровь для анализа рекомендуется сдавать натощак.
Лечение препаратами тетрациклинового ряда
Доксициклин — эффективное лекарственное средство для борьбы с пневмонией, спровоцированной микоплазмами. Подавляет синтез белка патогена и оказывает бактериостатическое действие. Активный компонент адсорбируется слизистыми кишечника и начинает действовать спустя четверть часа после приёма.
Доксициклин противопоказан детям до 9 лет при выраженных патологиях почек, поскольку 40 % активного вещества выводится мочой.
Терапия проводится также при воспалении лёгочной ткани, осложнённом другими инфекциями дыхательной системы — тонзиллитом, синуситом и др.

Капсулы принимают во время еды, запивая большим количеством воды. Режим дозирования подбирается индивидуально.
| Возраст ребёнка | Дозировка | Продолжительность терапии |
| 9 — 14 лет | В первый день лечения суточная доза подбирается по весу (на 1 кг веса 4 мг Доксициклина) и делится на два приёма. Далее по 2 — 3 мг на 1 кг веса. | 7 — 10 дней |
| 14 — 18 лет | В первый день лечения однократно в дозе 200 мг. Затем каждые сутки по 100 мг | 5 — 10 дней |
| 14 — 18 лет (осложнённая форма) | Каждые 24 часа по 200 мг (в два приёма) | 7 — 10 дней |
При необходимости Доксициклин заменяют аналогами. К их числу относятся: Вибрамицин, Юнидокс Солютаб, Доксициклин-Ферейн. Действующее вещество у них одинаковое. Есть различия во вспомогательных компонентах и формах выпуска.

Лечение препаратами группы макролидов
В педиатрии макролиды являются препаратами выбора. Назначать их можно даже новорождённым. Хорошо себя зарекомендовали Кларитромицин и Эритромицин (аналоги Экозитрин, Фромилид, Клацид). Наиболее эффективным в отношении Mycoplasma pneumoniae считается Азитромицин. Препарат редко вызывает побочные реакции. Выпускается в форме таблеток, капсул, порошка для приготовления суспензии.
Детям Азитромицин прописывают по такой схеме:
- В первые сутки 10 мг на 1 кг веса. Далее по 5 — 10 мг/1 кг массы тела. Длительность лечения 4 дня.
- 10 мг препарата на 1 кг веса. Продолжительность терапии 3 дня.

Программа лечения составляется с учётом особенностей течения воспалительного процесса. Лекарственное средство принимают за 1 час до приёма пищи, однократно. Если приём капсул ребёнок пропустил, можно выпить её спустя 2 часа после еды. Аналоги Азитромицина: Азитрокс, Сумамед, Экомед (с лактулозой), АзитРус, Хемомицин.
Жаропонижающие препараты
Для снижения температуры и ликвидации лихорадочного синдрома детям показано лечение Парацетамолом (Панадол). Ребёнку до 1 года лекарственное средство дают в виде сиропа. Если есть риск развития аллергических реакций сироп противопоказан. В его состав входят фруктовые ароматизаторы. Новорождённым могут назначаться свечи Цефекон или Парацетамол, которые вводятся в прямую кишку.
При значительном повышении температуры применяются нестероидные противовоспалительные средства:
- Ибупрофен;
- Ибуфен;
- Нурофен.

Препараты этой группы снимают отёк, эффективно борются с воспалениями и не вызывают лекарственной зависимости у больного. Одновременно принимать противовоспалительные средства не рекомендуется. Также они противопоказаны детям с нарушениями функции 12-перстной кишки и желудка. При заболеваниях печени и почек лечение жаропонижающими возможно, но в индивидуальных дозах, с большой осторожностью и под присмотром врача.
Обезболивающие лекарственные средства
При болях в горле у ребёнка показано лечение средствами местного действия, например, спреями. Они предназначены для ингаляционного применения (распыляются в носовые ходы и ротовую полость). Хорошо себя зарекомендовали:
- Ингалипт — детям с 3 лет;
- Тантум верде — не ранее 4 лет;
- Каметон — не ранее 5 лет.

Обезболивающий эффект обеспечивают полоскания. Для этой цели подойдут антисептики — Мирамистин, Хлоргексидин или Фурацилин в виде растворов. Можно использовать и спиртовые травяные настойки (зверобой, календула). Полоскать горло следует минимум 8 раз в день.
С осторожностью применяются препараты йода (по типу Люголя), поскольку они могут нарушить функцию щитовидной железы и вызвать аллергическую реакцию.
Маленьким детям рекомендуется обрабатывать миндалины и полость рта стерильной салфеткой, пропитанной лекарственным составом. Важно делать это аккуратно, чтобы не вызвать рвотный рефлекс. Не рекомендуется касаться задней стенки глотки, чтобы избежать ожога или травмы. После обработки антисептиком возможно ощущение жжения, которое быстро пройдёт. В течение часа после манипуляции следует воздержаться от приёма пищи.

Препараты от кашля
Для борьбы с сухим кашлем назначаются отхаркивающие препараты и муколитики. Они разжижают мокроту и стимулируют её активное отхождение. Применяются с осторожностью, в индивидуально подобранной дозировке. В данную группу препаратов входят:
- Лазолван;
- Флюдитек;
- Алтейка;
- Карбоцистеин;
- Корень солодки;
- Амброксол.

Чтобы облегчить болезненный кашель и устранить проявления интоксикацией нужно контролировать питьевой режим малыша. В сутки больному необходимо давать не менее 1,2 — 1,5 л тёплой жидкости. При поражении гортани, бронхов и трахеи полезными будут компоты из сухофруктов, минеральная вода без газа, ягодные морсы. Можно готовить травяные отвар и свежевыжатые соки — они восполнят нехватку витаминов и микроэлементов, повысят защитные силы организма. В ходе лечения пациенту следует воздерживаться от физических и эмоциональных перегрузок, соблюдать постельный режим.
Народные средства
Лечение микоплазмоза народными методами допустимо, если поставлен диагноз и определён тип заболевания. Также важно убедиться, что у ребёнка нет аллергии на используемые продукты. Положительный результат обеспечат следующие рецепты:
- Молоко и лук. Закипятить стакан молока и добавить измельчённую в блендере луковицу. Проварить 5 минут, укутать полотенцем и настоять 3 — 4 часа. Процедить через марлю, перелить в стеклянную тару. Принимать по 1 ст. л. с интервалом в три часа. Смесь хранить в холодильнике не дольше пяти дней.

- Пихтовое масло. В 3 л кипятка развести 3 — 4 капли продукта. Делать ингаляции, накрыв голову полотенцем. Процедура противопоказана при склонности к носовым кровотечениям, температуре тела более 37,5 °С и дыхательной недостаточности.

- Чеснок. Измельчить 200 г чеснока, накрыть крышкой и дать настояться полчаса. Далее залить кашицу 1 л красного вина. Настоять две недели, процедить и перелить в стеклянную ёмкость. Использовать для растирания груди.

Народные средства применяются в комплексе с антибиотиками. Сами по себе они не излечат микоплазменную пневмонию, но укрепят организм в целом. Курс лечения длится не более двух недель.
Профилактика заболевания
Специфических мер профилактики микоплазмоза нет. Защитить малыша, посещающего детский коллектив, от инфекции трудно. Родителям требуется соблюдать следующие рекомендации:
- обеспечить ребёнку качественное питание;
- тщательно мыть руки;
- после прогулки промывать нос солевыми растворами;
- регулярно проветривать помещение;
- закаливать организм;

- наблюдать за проявлениями ОРЗ у детей;
- обрабатывать детские игрушки, дверные ручки и столешницы дезинфицирующими средствами.
Важно беречь ребёнка от переохлаждения, оградить его от стрессов, следить за работой пищеварительного тракта. Для профилактики дисбактериоза, возникающего при антибиотикотерапии, показан приём пребиотиков. К их числу относятся: Нормобакт, Бифидумбактерин, Линекс.
Стоит ли бить тревогу?
Микоплазменная пневмония — распространённое заболевание, вызванное бактерией Mycoplasma pneumoniae. Попадая на слизистую дыхательных путей, патоген начинает активно размножаться. У 30 — 40% детей микоплазмоз диагностируется в конце первой недели с момента заражения. Это объясняется тем, что, в отличие от хламидийных пневмоний, заболевание не имеет выраженной клинической картины. Также невозможна его культуральная диагностика (бактериологический посев), так как микоплазма внутриклеточный возбудитель. Чтобы выявить патоген, необходимо сдать мокроту на ПЦР и кровь на ИФА.
Заболевание переносится относительно легко в возрасте до 3 лет. Дети старше 3 лет имеют ярко выраженную симптоматику. При приёме макролидов и антибиотиков ряда тетрациклинов динамика лечения положительная. Осложнения бывают в редких случаях.
Источник






