Микоплазма при пневмонии у ребенка
Микоплазменная пневмония (воспаление легких) – заболевание, вызываемое типичными или нетипичными представителями патогенной флоры. Инфекция часто развивается в детском организме, до 5 лет, или у детей школьного возраста с ослабленным иммунитетом.
Понятие о возбудителе
Mycoplasma pneumoniae — простейший микроорганизм. Он не имеет клеточной стенки, по размеру колеблется от 0,3 до 0,8 мкм. Благодаря маленькому размеру, микроорганизм проникает сквозь защитный барьер слизистой оболочки носа.
Микоплазма пневмония у детей, рентгенографический снимок
Простейшее легко проникает внутрь клетки, как вирус, но при этом реагирует на введение антибиотиков, как бактерия. Как клебсиелла или возбудители ИППП, микоплазма относится к атипичным возбудителям заболеваний.
Передача микроорганизма происходит воздушно-капельными путем. Этим обусловлено быстрое распространение инфекции в коллективе. Вне дыхательных путей, в окружающей среде микоплазма быстро погибает.
Доказано, что М. хоминис вызывает изменения генетического аппарата клеток человека. Это означает, что если не начать своевременно лечить инфекцию, вызываемую микоплазмой, могут последовать мутации хромосомного аппарата. Особое значение это имеет для женщин, еще не рожавших детей.
Ввиду особенностей развития инфекции пациент в первые дни не предпринимает попыток борьбы с бактерией. После попадания микроорганизма в дыхательные пути происходит его распространение до нижних отделов. Там он начинает размножаться, что проявляется признаками воспаления. Полный цикл развития микоплазмы составляет около 6 суток.
Естественный процесс борьбы иммунитета с микоплазмой затруднен, поскольку она не подвергается фагоцитозу. Моноциты приближаются к ней, дальше либо не могутт захватить простейший микроорганизм, либо переварить его.
Причины
Клебсиелла, микоплазма и представители возбудителей, передаваемых половым путем, относится к нетипичным представителям возбудителей болезней. Причина заражения – возбудитель инфекции. Факторами воспаления дыхательной системы могут быть:
- снижение иммунитета;
- наличие хронических заболеваний;
- авитаминоз вследствие плохого питания;
- перегрев или переохлаждение.
Для взрослого человека фактором снижения иммунитета, приводящего к заражению микоплазмой, является еще и курение. Проявления атипичной пневмонии схожи с вирусной инфекцией, что вводит в заблуждение доктора.
Микоплазма пневмония у детей: признаки
Микоплазма пневмония у детей отличается не только возбудителем, но и нехарактерными симптомами нарушения состояния дыхательной системы.
Лечение микоплазменной пневмонии должно проводиться антибиотиками
Первые несколько суток беспокоят респираторные проявления:
- выраженные проявления интоксикации;
- признаки ринита;
- редкий сухой кашель;
- першение в горле.
К проявлениям интоксикации относятся высокая температура, снижение аппетита, утомляемость, сонливость. У детей грудного возраста, как правило, родители обращают внимание на беспокойство, нарушение сна, постоянный плач.
Первый период может занимать время от 7 до 30 дней. Это зависит от степени активности возбудителя, исходного состояния иммунитета. После окончания продромального периода появляются признаки, характерные для бактериальной инфекции:
- боль в грудной клетке во время входа и выдоха;
- сильный кашель, вначале сухой, затем продуктивный;
- на фоне поражения ткани легких появляется одышка;
- дыхательная недостаточность день ото дня возрастает.
Для атипичного воспаления легких характерны внелегочные проявления: сыпь, боль в мышцах и суставах, животе. Симптомы могут ухудшаться, пятна сливаться друг с другом. Это говорит о появлении осложнений.
Диагностика
По симптомам, появляющимся у детей, сразу сложно догадаться о характере возбудителя. Большинству детей ставят общий диагноз «ОРВИ». Его лечение не требует назначения антибиотиков. Противовирусные средства не имеют доказанной эффективности, как и иммуномодуляторы.
По мере нарастания симптомов доктор делает вывод о том, что присоединились бактериальные осложнения, и назначает антибиотик широкого спектра действия, симптоматическую терапию.
Диагностика воспаления легких включает последовательность действий:
- опрос;
- осмотр;
- физикальное обследование;
- рентгенографические методы;
- лабораторную диагностику.
При любом заболевании первый этап обследования – сбор жалоб. Доктор узнает, когда заболел человек, как давно появились признаки болезни. Также интересует наличие вредных факторов труда, условия проживания.
При осмотре доктор обращает внимание на то, участвуют ли в дыхательном акте межреберные мышцы. Затем проводит аускультацию и перкуссию, то есть слушает при помощи фонендоскопа и выстукивает пальцами очаг уплотнения. Это эффективные и простые способы выявления воспаления.
На рентгеновском снимке видно распространение воспаления по паренхиме органа. Современным вариантом является МРТ или КТ. Это объемное множественное изображение исследуемого органа.
Симптомы пневмонии отличаются в зависимости от возбудителя
К лабораторным методам относят общий анализ биологической жидкости. Он показывает наличие признаков воспаления. Как правило, деятельность бактерий сопровождается выделением токсинов в кровоток. Чтобы удалить их, повышается количество лейкоцитов. При микоплазменном процессе лейкоцитоза нет. Одновременно с этим на фоне нарушений эритроциты склеиваются, увеличивается скорость их оседания, но незначительно.
В анализе мокроты не обнаруживаются следы возбудителя. Чтобы найти их, применяются современные иммунологические методы иссследования.
Определить, что хламидия или микоплазма стали причиной нарушения, можно по наличию в биологической жидкости антител к возбудителю. При попадании патогенных микроорганизмов любого заболевания в организм иммунитет начинает вырабатывать антитела. Иммуноглобулины присоединяют антигены, связывают их и утилизируют при помощи специальных клеток, фагоцитов.
Иммунные методы диагностики микоплазменной пневмонии
После инфекции через 2-3 недели в крови появляются «клетки памяти». Следы микроорганизма обнаруживаются при помощи иммунных анализов.
Перенесенная микоплазменная пневмония формирует устойчивый иммунитет на 10 лет. Это обозначает, что на протяжении этого срока в биологической жидкости определяется igg положительный статус.
Наиболее современными являются:
- ИФА;
- ПЦР.
Первый метод основан на регистрации количества иммунных комплексов, образованных при соединении антител в сыворотке больного и антигена, вводимого искусственно. На последнем элементе есть флюоресцентные метки, способные испускать свечение. Так можно количественным методом определить количество антител к инфекции.
Полимеразная цепная реакция, ПЦР, позволяет в образце больного найти фрагменты ДНК возбудителя. Для этого в фрагмент биологического материала больного встраивается фермент, позволяющий выстроить цепочку ДНК возбудителя при его наличии.
Лечение
Терапия пневмонии у детей, протекающей в атипичной форме, рекомендована в условиях стационара. Больному показан постельный режим.
Основу лечения патологического процесса составляют антибиотики. Не все они одинаково эффективны в отношении микроорганизма. Как правило, в отношении пневмонии назначают антибиотики широкого спектра действия. Это пенициллиновый или цефалоспориновый ряд препаратов. Но по отношению к микоплазме они действенны меньше всего.
Терапия микоплазменной инфекции проводится тетрациклинами, макролидами, фторхинолонами.
Анализ мокроты не определяет наличие микоплазмы
Препараты первой группы не применяются у детей до 12 лет. Макролиды имеют меньше всего побочных действий, поэтому разрешены к назначению с рождения. Фторхинолоны могут быть порекомендованы при лечении детей с 5 лет. Срок применения антибиотиков составляет 5-14 дней. Эффективность терапии определяется по улучшению общего состояния, уменьшению площади инфильтрации легочной ткани.
Чтобы помочь вывести из легких мокроту, назначают отхаркивающие средства. У детей младшего возраста применяют средства в виде микстуры или сиропа. Для снижения интоксикации назначают обильное питье, жаропонижающие средства при стойком жаре.
Профилактика микоплазма пневмонии у детей
Уберечь ребенка, посещающего детский коллектив, от микоплазменной инфекции сложно. Специфических мер профилактики не существует. Родителям необходимо обратить внимание на соблюдение следующих условий:
- регулярно мыть руки;
- проветривать помещение;
- после посещения сада или школы промывать нос солевыми растворами;
- обращаться к врачу сразу после появления симптомов болезни;
- не пренебрегать методами терапии, рекомендованными доктором;
- в период между инфекциями закаливать организм.
Соблюдение этих мер позволит организму быстро справиться с инфекцией без осложнений. Необходимо следить за признаками малокровия, поражения сердечной мышцы, нарушения пищеварительной функции.
Также интересно: симптомы и лечение пневмонии у детей
Источник
Бактерия Mycoplasma pneumoniae вызывает воспаление легких преимущественно в детском возрасте, поражая легкие ребенка до 5 лет. Школьники и подростки с данной формой пневмонии встречаются гораздо реже, но вероятность заражения продолжает оставаться достаточно высокой. В организм микоплазмы пневмонии попадает воздушно-капельным путем. Распространение в детских коллективах бывает очень стремительным, а лечение – тяжелым.
На начальных этапах данную форму заболевания сложно отличить от гриппа или аденовирусной инфекции. Это опасное явление, поскольку микоплазма в детском возрасте особенно опасна.
Жизненный цикл микоплазмы пневмонии
Микоплазма – это одноклеточный организм, занявший промежуточное положение на эволюционной лестнице, расположившись между вирусами и бактериями. Присутствие их отмечается практически везде:
- в почве и воде;
- на поверхности растений;
- в организмах животных.
Большая часть подобных клеток полностью безвредна, и только пневмония по типу микоплазмоза несет опасность развития воспаления легких. Существуя вместе с человеком, одноклеточное приспосабливается к режиму функционирования организма и дает о себе знать в период снижения иммунитета.
Симптоматика заболевания у детей
На начальных стадиях развития заболевания распознать такую пневмонию весьма сложно. Ее симптомы у детей неспецифичные для картины воспаления легких. Основные признаки заболевания таковы:
- приступы мигрени;
- приступообразный кашель без отхождения мокроты;
- повышение температуры тела;
- сильный озноб;
- заложенность носа;
- боль в горле;
- лихорадка.
Если родители больного ребенка не хотят использовать в лечении пневмонии антибактериальные препараты (антибиотики), то велика вероятность того, что болезнь будет иметь затяжной характер, а впоследствии начнутся осложнения:
Микоплазма пневмонии может развиться на фоне бронхита
- синусит;
- бронхит;
- ларингит;
- ринит.
Лечение проводят симптоматическое, не направляя малыша на диагностику. Купирование подобных приступов – неверный путь, потому что это способствует сдвигу сроков выздоровления ребенка на несколько недель.
Симптомы, которые смазаны, а вследствие этого не поняты специалистом, – это причина частых диагностических ошибок. Чтобы этого избежать, необходимо перед началом лечения проводить такие диагностические процедуры, которые позволяют дифференцировать пневмонию микоплазму у детей с гриппом.
Диагностика
 Чтобы тактика лечения микоплазмы пневмонии у детей была выбрана верно, необходимо осуществлять требуемые диагностические процедуры. Периодами внешние признаки пневмонии исчезают, но это не значит, что состояние пациента улучшается. Тактика лечения будет точной только тогда, когда имеет место точное установление причины микоплазменного воспаления легких.
Чтобы тактика лечения микоплазмы пневмонии у детей была выбрана верно, необходимо осуществлять требуемые диагностические процедуры. Периодами внешние признаки пневмонии исчезают, но это не значит, что состояние пациента улучшается. Тактика лечения будет точной только тогда, когда имеет место точное установление причины микоплазменного воспаления легких.
Специфических методик, направленных на обнаружение данного вида возбудителя, не существует. Проведение общего анализа крови помогает определить повышение скорости оседания эритроцитов (СОЭ), а количество лейкоцитов может остаться неизменным. При проведении рентгенографии врач увидит изменение легочного рисунка, но признаки того, что болезнь вызвана именно Mycoplasma pneumoniae, увидеть невозможно. Чтобы результаты диагностики были максимально достоверными, рекомендуется провести ряд исследований.
Рентгенологическое исследование
 С точки зрения типичности картины, которую можно увидеть на рентгеновском снимке, микоплазма пневмония у детей никак себя не проявит, поскольку рисунок легких очень похож на бронхопневмонию, при которой поражается нижняя доля легкого.
С точки зрения типичности картины, которую можно увидеть на рентгеновском снимке, микоплазма пневмония у детей никак себя не проявит, поскольку рисунок легких очень похож на бронхопневмонию, при которой поражается нижняя доля легкого.
Получение точной картины возможно только после сбора анамнеза пациента. Эти данные позволят пульмонологу определить точный характер заболевания и определиться с тактикой лечения.
Точных способов, позволяющих определить наличие в организме микоплазмы пневмонии, только два. Описываемые методики долгосрочны, проведение их занимает до 3 недель – это бактериальный посев и анализ крови на иммуноглобулины. Для быстрой диагностики воспаления легких бактериального характера эти методы не очень подходящие.
Бактериальный посев
Для определения наличия микоплазмы необходимо получить мазок из зева ребенка. Еще можно использовать в качестве материала для исследования мокроту, выделяемую в процессе кашля. Длительность посева – от 7 до 10 суток.
Длительное ожидание результатов анализов чревато развитием осложнений, которые начнут проявлять свои признаки в сердечно-сосудистой системе, работе дыхательных путей или кроветворной системе. Чтобы не допустить такой ситуации, специалисты назначают ребенку лечение с использованием антибиотиков. Для этого выбираются препараты широкого спектра действия, эффективные в отношении большого количества микроорганизмов.
Иммуноглобулины
 Так называются белки, которые отличаются определенной структурой. Их появление в организме наблюдается после недавно перенесенных инфекционных заболеваний. Иммуноглобулины необходимы системам организма, чтобы предотвратить повторное развитие патологии. Если у ребенка наблюдаются признаки пневмонии, то обязательно нужно сдать анализ, который позволит определить наличие в крови белков типа igg и igm. Анализ делается два раза с интервалом в две недели. Первый забор крови осуществляется через 14 дней после начала болезни.
Так называются белки, которые отличаются определенной структурой. Их появление в организме наблюдается после недавно перенесенных инфекционных заболеваний. Иммуноглобулины необходимы системам организма, чтобы предотвратить повторное развитие патологии. Если у ребенка наблюдаются признаки пневмонии, то обязательно нужно сдать анализ, который позволит определить наличие в крови белков типа igg и igm. Анализ делается два раза с интервалом в две недели. Первый забор крови осуществляется через 14 дней после начала болезни.
Если первый анализ показал наличие igg и igm, то это не стопроцентно указывает на развитие такой формы пневмонии как микоплазмоз. Точность предполагаемого диагноза гарантируется только в том случае, если к завершению четвертой недели динамика роста количества иммуноглобулинов сохраняется. Если результат положительный, то ребенок переболел микоплазменной пневмонией. Существует опасность повторного заражения, вероятность его – от 7 до 10%.
Лечение микоплазменной пневмонии у детей
Микоплазменная пневмония достаточно тяжело поддается терапии, особенно если болезнь сильно запущена. Если ребенка беспокоит долго не проходящий болезненный кашель, то самолечение исключено. Обращение к врачу должно быть обязательным.
Затяжной характер болезни становится причиной развития осложнений:
- менингит;
- панкреатит;
- заболевания ССС;
- энцефалит.

Осложнением пневмонии является менингит
Если заболевание обнаружено своевременно, то прогноз лечения благоприятный. Это становится возможным с использованием современных фармацевтических препаратов, успешно борющихся с микоплазмой:
- Эритромицин.
- Рондомицин.
- Кларитромицин.
- Цефалоспорин.
Чаще всего для лечения микоплазменной пневмонии у детей назначают препарат Макропен. Суточную дозировку следует определять, опираясь на вес ребенка: на 1 кг следует использовать 50 мг средства. Все суточное количество распределяют на 2 или 3 приема, осуществляемых в течение дня. По мере того, как ребенку становится лучше, методы медикаментозного лечения дополняют физиотерапией, массажем и ультрафиолетовым облучением.
Возможные осложнения
Если лечение микоплазменной пневмонии длительное время не осуществлялось, то велик риск развития осложнений.
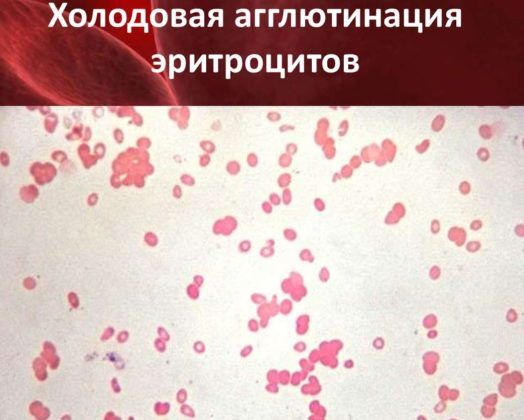
Гемолитические. Уже на первой неделе развития пневмонии у ребенка в крови могут быть обнаружены холодовые агглютинины. Для подтверждения диагноза этот признак может играть ключевую роль. Может развиться почечная недостаточность и тромбоцитопения.

Геморрагические поражения. Страдают кожные покровы и слизистые оболочки, которые покрываются сыпью. Имеет место воспаление конъюнктивы. Некоторые признаки данной группы осложнений могут самостоятельно исчезнуть на второй неделе развития воспалительного процесса.

Сердечно-сосудистые. Осложнения этой категории отмечаются при сильно запущенных формах заболевания. Характерных жалоб ребенок не высказывает, но при проведении диагностических процедур становятся заметны изменения деятельности ССС.

Диспепсические. К данной группе осложнений относят тошноту и рвоту. Эти проявления диагностируются у четверти всех детей, страдающих микоплазмой пневмонией.

Тошнота и рвота при осложнениях
Развития осложнений у ребенка, который болен пневмонией, можно избежать, если наблюдать за его состоянием и своевременно обращаться к врачу за лечением. Не стоит пренебрегать использованием антибиотиков, только препараты данной группы могут эффективно бороться с Mycoplasma pneumoniae.
Видео по теме: Пневмония
Источник
Самыми частыми детскими недугами являются инфекционно-воспалительные заболевания респираторного тракта. Причиной развития у ребенка таких болезней, как ринит, синусит, отит, ларингит, фарингит, в 15% случаев является бактерия Mycoplasma pneumoniae, представитель рода Mycoplasma. Если вовремя не выявить возбудителя и не начать лечение, самым тяжелым осложнением банального ОРЗ может стать воспаление легочной ткани или микоплазменная пневмония у детей.
Микоплазменная пневмония у ребенка
Причины возникновения
Возбудителями многочисленных инфекционных заболеваний у детей являются патогенные микроорганизмы – микоплазмы. Всего их существует около 12 видов. Все микоплазмы имеют сходные признаки и отличаются лишь местом дислокации внутри организма. Поражение дыхательных путей и, как следствие, пневмонию вызывает Mycoplasma pneumoniae (M pneumoniae).
Mycoplasma pneumoniae обладает как свойствами бактерий, так и вирусов. Как бактерии – способна расти на питательных средах, реагировать на прием антибиотиков. Как вирусы – проникать внутрь клеток организма и паразитировать там.
Особенности Mycoplasma pneumoniae и их роль в развитии легочных заболеваний у детей:
Микоплазмы
- Размер не более 0,8 мкм. Микроорганизм передается воздушно-капельным путем, быстро распыляется во внешней среде при чихании или кашле. Микроскопичные размеры позволяют легко проникать через защитную среду слизистых носа.
- Вместо клеточной стенки, микоплазма окружена мембраной. Микроорганизм быстро погибает вне организма человека во внешней среде. Поэтому вероятность заражения высока только при тесном контакте с носителем. Вспышки заболевания часто фиксируются в замкнутых коллективах детских учреждений или среди членов семьи, совместно проживающих.
- Паразитический образ жизни. Микоплазмы способны долгое время жить и размножаться внутри здоровых клеток человека. Маскируясь таким образом, они остаются незамеченными иммунными клетками и выживают после приема антибиотиков. Поэтому заболевание часто протекает в скрытой хронической форме и трудно поддается лечению.
Механизм развития
Микроорганизм попадает на слизистые носа ребенка воздушно-капельным путём. В течение суток после заражения микоплазма прикрепляется к стенкам реснитчатого эпителия респираторного тракта, внедряется в эпителиальные клетки и начинает там размножаться.
Воздушно-капельный путь заражения
В процессе своей жизнедеятельности M pneumoniae выделяет токсины, которые повреждают слизистые, вызывают воспаление, раздражение и, как следствие, первичные симптомы пневмонии. Двигательная активность ресничек замедляется, что затрудняет удаление патогена с поверхности слизистых. Вместе с иммунными клетками (фагоцитами), M pneumoniae разносится по организму.
За редким исключением микоплазменная пневмония отличается от других видов пневмоний длительным хроническим течением. Постепенное разрушение клеток эпителия продуктами жизнедеятельности M pneumoniae объясняет медленное нарастание клинических симптомов.
Клинические проявления
Микоплазменная пневмония относится к разряду атипичных. Ее клинические проявления несколько отличаются от симптомов пневмоний, вызванных другими возбудителями.
Инкубационный период может длиться от 1 недели до 1 месяца. Скорость появления первых симптомов зависит от количества попавшего в организм патогена и иммунитета больного ребенка.
Начало заболевания характеризуется следующими проявлениями:
Сухой кашель у ребенка
- сухость слизистых носа;
- длительный, сухой, непродуктивный, изнурительный кашель;
- першение в горле;
- субфебрильная температура тела;
- слабость, легкое недомогание;
- сильное беспокойство и плач у грудных детей.
Отличительной особенностью микоплазменной пневмонии у детей являются внелегочные симптомы:
- высыпания в виде розовых выпуклых пятен или папул;
- боли в животе;
- ломота суставов и мышц.
О воспалении легких свидетельствуют следующие признаки:
- высокая температура до 39°С;
- боль в груди, прогрессирующая при вдохе или выдохе;
- одышка;
- тяжелые приступы кашля со скудным отделением мокроты.
Диагностика
Диагноз ОРЗ ставится каждому второму ребёнку, поступившему на лечение в педиатрическое отделение поликлиники. Стандартный набор терапевтических средств, предложенных для лечения, не всегда оказывается эффективным. Иногда, несмотря на четкое следование рекомендациям доктора, болезнь прогрессирует. Микоплазменная пневмония в детском возрасте развивается как следствие несвоевременной диагностики респираторного микоплазмоза. Раннее выявление возбудителя и его дифференциация от других видов активаторов пневмонии играют решающую роль для разработки эффективной схемы лечения.
Комплексный подход в диагностике неуточненной пневмонии включает несколько этапов:
Рентген легких ребенка
- физикальный осмотр;
- рентгенологическое исследование или компьютерная томография;
- лабораторная диагностика.
Эффективность физикального осмотра пациента с подозрением на пневмонию напрямую зависит от опыта и квалификации доктора. При прослушивании хрипов и шумов в легких, для уточнения причин назначают рентген или КТ. Из-за отсутствия четких критериев по интерпретации результатов, полученные в ходе инструментальных исследований данные не позволяют поставить точный диагноз.
Результаты клинического анализа крови у больных микоплазмозом имеют свою специфику. В расшифровке наблюдаются отсутствие лейкоцитоза и умеренное повышение СОЭ. Однако это тоже лишь косвенный признак.
Наиболее достоверными методами диагностики считаются ИФА и ПЦР. Суть иммуноферментного анализа (ИФА) заключается в выявлении иммунных антител, образовавшихся в крови при встрече с Mycoplasma pneumoniae. Объектом исследования выступает сыворотка крови больного ребенка. Различные стадии заболевания характеризуются образованием специфичных антител. Таким образом с помощью метода ИФА можно определить, как давно произошло заражение.
Иммуноферментный анализ крови
Ещё более точный способ обнаружения Mycoplasma pneumoniae – метод полимеразной цепной реакции (ПЦР). Метод выявляет в образце биологического материала самые мельчайшие частицы ДНК-возбудителя. При микоплазмозе для исследования используют образец мокроты. ПЦР-диагностика позволяет выявить возбудителя заболевания даже в инкубационный период.
Методы лечения
Лечить ребенка с атипичными формами пневмонии рекомендуется в условиях больницы. В первую очередь назначается антибактериальная терапия. Выбор препарата обусловлен особенностями строения и жизнедеятельности возбудителя. Учитывая отсутствие клеточной стенки, M pneumoniae обладает высокой степенью устойчивости к целому ряду антибиотиков: пенициллинам, цефалоспоринам.
В стандарты лечения респираторного микоплазмоза в настоящее время входят следующие группы антибактериальных препаратов:
Антибиотики
- макролиды – допускаются к применению с рождения;
- фторхинолоны – разрешены с 5 лет;
- тетрациклины – разрешены с 8 лет.
Все эти лекарственные средства способны проникать внутрь поражённой микоплазмой клетки и, накапливаясь там, приводить к гибели патогена. В современной педиатрии чаще всего применяются макролидные препараты, так как они имеют наименьшее число противопоказаний. При наличии у ребенка индивидуальной непереносимости препарат заменяют.
Дозировку и длительность антибиотикотерапии определяет лечащий врач, учитывая возраст ребёнка, тяжесть течения заболевания. При атипичных формах пневмонии длительность приема может составлять от 5 до 14 дней.
Для облегчения самочувствия больного ребенка применяют также симптоматическую терапию с обезболивающими, противовоспалительными, сосудосуживающими, муколитическими, отхаркивающими средствами.
Профилактические меры
Микоплазмоз респираторного тракта – одно из самых распространённых заболеваний среди детей до 5 лет. Сезонные вспышки инфекции в детских общественных учреждениях довольно часто заканчиваются карантином.
Специфических мер профилактики микоплазменной инфекции не существует. Создание прививки до сих пор не завершено. Чтобы обезопасить себя и ребенка от заражения, рекомендуется соблюдать простые правила:
- соблюдать личную гигиену;
- мыть руки с мылом;
- обрабатывать поверхности предметов мебели и детские игрушки дезинфицирующими растворами;
- промывать нос солевыми растворами;
- укреплять иммунитет закаливанием, средствами народной медицины;
- внимательно наблюдать за симптомами ОРЗ у ребенка;
- своевременно обращаться за врачебной помощью.
Источник


