Может ли не появиться кашель при пневмонии
Пульмонолог Елена Давидовская говорит: человек не осознает, что дышит, пока не вспомнит об этом специально. К сожалению, «вспомнить все» часто заставляет болезнь. Кандидат медицинских наук, заведующая отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии Елена Давидовская рассказала о том, к чему приводит курение, какой кашель может быть симптомом серьезной болезни и зачем делать прививки от пневмонии.
Кандидат медицинских наук, заведующая отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии Елена Давидовская
«Было много случаев, когда при пневмонии температура не поднималась»
— Сегодня чаще, чем раньше, болеют пневмониями?
— Не могу сказать, что стали болеть чаще. В последнее десятилетие заболеваемость пневмониями стабилизировалась, ежегодно в стране регистрируется до 50 тысяч случаев. Например, в 2017 году их было 49 480. В большинстве случаев это нетяжелые пневмонии, когда болезнь заканчивается полным выздоровлением.
Пневмонией можно заболеть в любое время года и в любом регионе мира. Для развития заболевания одинаково значимы и агрессивность возбудителя, и сопротивляемость организма человека.
Больше всего, конечно, пневмонии встречаются в период, когда люди часто болеют острыми респираторными инфекциями. В таких случаях вирусная инфекция может стать предпосылкой для присоединения бактериальной. Тот же вирус гриппа нарушает структуру эпителия бронхов и легких, местную иммунную защиту. Поэтому часто возникает ситуация, когда после вирусной инфекции, особенно если человек переносил ее на ногах, у него появляется осложнение в виде пневмонии.
— Почему люди до сих пор умирают от пневмонии, ведь, кажется, есть все для того, чтобы такое не происходило?
— К сожалению, такое случается. Микроб может быть очень агрессивным, и если он находит благоприятную среду, например, в ослабленном организме, даже самые современные лекарства бывают бессильны.
Курение, злоупотребление алкоголем, фоновые хронические проблемы со здоровьем (заболевания органов дыхания, сердечно-сосудистой системы, сахарный диабет, неполноценная иммунная защита) — факторы риска для неблагоприятного течения пневмонии с угрозой для жизни.
Значительно осложняет ситуацию предшествующее самолечение, особенно с использованием антибиотиков в последние полгода по любой причине, а также позднее обращение за медицинской помощью.
— Какие симптомы у пневмонии?
— Специфических признаков, которые отличают пневмонию от других видов респираторной инфекции, нет. Картина складывается из двух основных синдромов — интоксикационного (а это повышение температуры тела, слабость, потливость) и так называемых местных проявлений: кашель, мокрота, боли в груди, одышка.
Наличие и выраженность всех этих проявлений зависят от места локализации пневмонии, объема воспалительного процесса, вовлечения плевры. Всегда должна насторожить «вторая температурная волна» при обычной ОРВИ, когда на третьи-четвертые сутки заболевания вновь поднимается температура до 38 градусов и выше. Это может быть признаком присоединения бактериальной инфекции, в том числе пневмонии.
Хотя в практике было много случаев, когда при пневмонии температура не поднималась. Особенно это характерно для пожилых людей. В таких случаях нужно быть особенно внимательными к себе или близким, обращать внимание на появление немотивированной слабости, апатии.
— Послушав фонендоскопом, доктор может понять, что имеет дело с пневмонией?
— Да, но здесь все зависит от стадии болезни. Специфической картины не будет слышно в первые сутки заболевания, затем, как правило, появляются характерные хрипы. Диагноз пневмонии всегда клинико-рентгенологический. Чтобы распознать пневмонию, нужно не только опросить и осмотреть пациента, но и сделать рентген грудной клетки и общий анализ крови.
— Слышала, что на Западе и в России взрослые могут привиться от пневмококковой инфекции.
— Действительно, это возможно. Такие прививки не входят в обязательные календари вакцинации, и, как правило, их делают в индивидуальном порядке по рекомендации врача. На платной основе это можно сделать и в Беларуси.
Такие прививки защищают от наиболее агрессивных возбудителей пневмококка. Это не значит, что привившись такой вакциной, вы защитите себя от всех бактерий, вызывающих пневмонию, но от наиболее угрожающих защититесь.
С прошлого года у нас в стране появилась и конъюгированная пневмококковая вакцина, взрослым ее вводят один раз. Сделать такую прививку рекомендуют тем, кто часто болеет ОРВИ, течение которых осложняется синуситами, отитами, бронхитами. Также такая вакцинация показана людям старше 65 лет, тем, у кого есть хронические сердечно-сосудистые заболевания, онкологические, хронические болезни органов дыхания.
«Кашель — это прежде всего защитный рефлекс»
— Бронхитов больше стало?
— Тоже не могу так сказать. Они, как правило, возникают на фоне острой респираторной инфекции.
— Но кажется, что вот у одного знакомого — пневмония, у второго — бронхит. Раньше такого не было.
— Так может казаться, это субъективное ощущение. Думаю, это из-за того, что все мы просто становимся старше и чаще сталкиваемся с проблемами со здоровьем в кругу близких, родных, друзей, знакомых.
— Если живешь за городом, то будешь реже болеть бронхитами?
— Там, конечно, благоприятная среда, чтобы не болеть, но не только от нее зависит здоровье человека. Можно выходить на террасу своего загородного дома и постоянно курить. А это точно ни к чему хорошему не приведет.
И если честно, я не могу сказать, что в Беларуси в городах бронхитами болеют чаще, чем за городом.
— Есть мнение, что детям до двух лет не надо давать отхаркивающие лекарства, детям постарше — только в редких случаях. При этом в Беларуси их часто назначают. Есть в этом смысл?
— С детьми такого возраста работают педиатры. Поэтому расскажу лишь об общих принципах муколитической и отхаркивающей терапии.
У здорового взрослого человека в сутки в бронхиальном дереве вырабатывается до 100 мл бронхиального секрета. Представляете, почти полстакана! Выделяясь особыми клетками, он увлажняет слизистую бронхов и способствует тому, чтобы работали все защитные механизмы бронхиального дерева, не пуская в нижние отделы дыхательных путей микробы, пыль, различные раздражители. Мы даже не замечаем, как это происходит.
Когда человек заболевает, свойства слизи меняются. Она становится более вязкой, к ней прилипают бактерии и погибшие клетки иммунной защиты. И с этого момента такая слизь называется мокротой.
Чтобы эта мокрота легче выходила из организма, ее было проще откашлять, нужно сделать ее более жидкой. Для этого врачи рекомендуют специальные препараты — муколитики. При необходимости к ним могут добавить отхаркивающие препараты, чтобы мокроту было проще откашлять. Эти препараты друг другу помогают.
Следует помнить, что кашель — это прежде всего защитный рефлекс. Взрослый человек может откашляться произвольно, если ощущает такую необходимость. Маленький ребенок не может «регулировать» свой кашель, и увеличение объема разжиженной мокроты может стать дополнительной проблемой. Чтобы решить вопрос о необходимости муколитической и отхаркивающей терапии ребенку, нужна консультация педиатра. Только специалист может оценить состояние малыша и решить, назначать препарат или нет.
«Раньше спокойно поднимался на пятый этаж, вдруг замечает, что задыхается»
— Как понять по кашлю, что пора идти к врачу?
— Если ОРВИ протекала с бронхитом, то для восстановления слизистой бронхов может понадобиться от четырех до шести недель. На протяжении этого периода может оставаться «кашлевой хвост». Если кашель не мешает, это просто покашливания, чтобы все прошло, нужно просто время.
Есть простое правило: если кашель не проходит более восьми недель, то обязательно нужно идти к врачу. И неважно, кашель возник сам по себе или он связан с предшествующей вирусной инфекцией.
Причин у кашля, который не проходит более восьми недель, может быть много. И они не всегда связаны с органами дыхания. Так могут проявляться болезни желудочно-кишечного тракта, например, гастроэзофагеальная рефлюксная болезнь, когда содержимое желудка забрасывается в пищевод. Или человек может лечить артериальную гипертензию и принимать лекарства, которые вызывают кашель.
— Что такое кашель курильщика?
— Когда человек вдыхает сигаретный дым, это раздражает дыхательные пути. Это приводит к тому, что организм пытается защищаться и выделяется больше слизи. Кашель возникает из-за того, что увеличивается количество мокроты. Она становится вязкой, ее трудно откашлять.
— Сколько нужно курить, чтобы появился такой кашель?
— Все индивидуально, но есть усредненный показатель, который оценивается как фактор риска — индекс курильщика. Он выводится из расчета количества выкуренных в день сигарет. Это число умножается на длительность курения в годах и делится на постоянную величину «20» (это количество сигарет в пачке). И если мы получаем число десять или выше, это говорит о том, что у человека очень высокий риск развития хронической обструктивной болезни легких (ХОБЛ). Это не значит на 100%, что она будет, но вероятность очень высокая.
Например, чтобы достичь показателя «десять», нужно на протяжении десяти лет курить по пачке в день или на протяжении 20 лет по полпачки. Многие говорят, что начали курить лет в 18. Добавьте еще 20 лет курения средней интенсивности, получается 38 лет — и вдруг в этом цветущем возрасте начинают появляться проблемы со здоровьем. Кто в 18 лет представляет, что к 40 годам будет болен хронической обструктивной болезнью легких? Никто так не думает!
Некоторые говорят, что балуются, курят по две-три-пять сигарет в день, и этот рискованный период будет длиться лет 40 и больше. Кто-то из нас может сказать, что в 50−60 лет не хочет быть здоровым и сильным или не дожить до 70? Это возраст родителей выше обозначенных начинающих курильщиков, возраст наших дедушек-бабушек, возраст интеллектуального расцвета при сохраненной физической активности человека. А здоровье на всю жизнь закладывается в молодости.
— Чем ХОБЛ проявляется?
— Кашлем или кашлем с мокротой. На ранних стадиях на это никто не обращает внимания. К врачу заставляет прийти одышка, потому что она сильно меняет жизнь человека. Раньше человек спокойно поднимался к себе на пятый этаж, выполнял профессиональную нагрузку, и вдруг он начинает замечать, что задыхается. Когда приходит к доктору в таком состоянии, то чаще всего функция легких уже на 50% потеряна.
— Как вы это проверяете?
— Есть специальное исследование — спирометрия, или оценка вентиляционной функции легких. Его делают с помощью аппарата, который есть во всех лечебных учреждениях страны. С гордостью можно сказать, что это качественная и очень хорошая белорусская техника.
Рутинное исследование занимает минут 10, при этом пациент не ощущает никакого дискомфорта.
— И через десять минут скажут, есть ХОБЛ или нет?
— Не все так просто. Затем надо посмотреть на ситуацию в динамике. Сделать ингаляцию с бронхорасширяющим препаратом и провести тест повторно. Вот тогда можно сказать, есть ли ХОБЛ.
— Если такой диагноз поставили, то он уже навсегда?
— К сожалению, да. Это хроническое заболевание, которое излечить невозможно. Основная задача врачей лечить болезнь так, чтобы человек не страдал, уменьшилась одышка, повысилась физическая активность, сохранилась трудоспособность и заболевание не прогрессировало.
— Сколько больных ХОБЛ в Беларуси?
— В конце 2017 года было более 45 тысяч человек.
«Прожилки крови в мокроте — это необязательно рак»
— Если бросить курить, то кашель курильщика пройдет?
— Не надо ждать, что сегодня вы бросили курить, а завтра уже не кашляете. Воспалительный процесс в один момент не блокируется. Чтобы очиститься, дыхательной системе нужно время. Но за несколько месяцев кашель должен уменьшиться.
— Сколько нужно курить, чтобы был риск заболеть раком легких?
— Думаю, чем выше интенсивность курения, тем выше и риск. Если при ХОБЛ имеет значение вдыхаемый раздражающий дым, то при развитии рака еще и состав дыма, и смол. Нельзя забывать, что курение — безусловный фактор риска развития онкологических заболеваний.
— Как врач может понять, что у пациента может быть рак легких?
— Специфических ранних симптомов не будет. Даже если пациент жалуется на боль в грудной клетке и прожилки крови в мокроте, то это необязательно рак, как думают многие пациенты. Нужно дополнительное обследование.
Заподозрить наличие онкологического заболевания врач может по рентгеновскому снимку или флюорографии. Человек может попасть в поле зрения доктора, когда заболевает пневмонией. Например, после адекватного лечения она не проходит или повторяется в одном и том же месте — и это тоже повод провести дообследование. Например, в зависимости от ситуации, выполнить бронхоскопию, компьютерную томографию или биопсию — объем необходимого обследования определит врач.
— Флюрография же не показывает рак на начальных стадиях. Как обычному человеку понять, что нужно сделать компьютерную томографию?
— Это поймет только специалист, поэтому к нему и нужно обратиться.
— Допустим, решил ты стать на путь исправления, бросил курить, завязал с нездоровым образом жизни. Как восстановить легкие?
— Чудесных способов вернуть все на тот уровень, как было изначально, нет. Хронические заболевания не зря называются хроническими. Их мы излечить не можем, но можем избавиться от симптомов, вывести болезнь на ремиссию.
Чтобы уменьшить риск обострения состояний, нужно делать дыхательную гимнастику, проводить гигиену носа и ротовой полости (как это правильно делать, нужно уточнить у лора), заниматься спортом или поддерживать переносимую физическую активность, содержать дом в чистоте, избегать инфекционных болезней, ежегодно делать прививку против гриппа. Других способов человечество не придумало.
Источник
Пневмония – это инфекционно-воспалительное заболевание нижних дыхательных путей. Типичная форма болезни имеет яркую клиническую картину. Поэтому ее несложно диагностировать и лечить. Скрытая форма (без хрипов и кашля) часто выявляется уже на последней стадии, когда в легких начинаются необратимые патологические процессы.
Причины появления
У маленьких детей иммунитет только формируется. Поэтому многие болезни протекают у них в нетипичной форме. У пожилых людей отмечается низкая реактивность организма. Из-за хронических заболеваний в крови постоянно присутствуют патогенные бактерии или вирусы. Иммунная система не может адекватно реагировать на появление нового возбудителя.
Пневмония в скрытой форме может протекать на фоне другого инфекционного заболевания.
Бесконтрольный прием антибиотиков становится причиной мутации бактерий. Возбудители продолжают атаковать организм, но иммунная система не реагирует на них обычным способом. К тому же патогенные микроорганизмы приобретают устойчивость к лекарственным препаратам, что усложняет диагностику и лечение пневмонии.
Еще одна частая причина появления нетипичной пневмонии – неоправданный прием лекарства для угнетения кашля. Такие препараты воздействуют на определенные зоны головного мозга. Они назначаются в редких случаях, а дозировка рассчитывается врачом. При воспалении легких кашлевой рефлекс выполняет важную функцию очищения тканей и не требует подавления.
Симптоматика скрытой формы болезни
Пневмония, которая протекает без кашля и высокой температуры, выявляется по следующим симптомам:
- бледность кожи и яркий нездоровый румянец на щеках;
- длительные ноющие головные боли, усиливающиеся вечером и ночью;
- боль в груди во время движения;
- потливость, ломота в мышцах, суставах;
- одышка в состоянии покоя;
- тахикардия, жажда;
- прерывистое дыхание;
- быстрая утомляемость, слабость.
Особенно трудно диагностировать пневмонию без кашля у детей. Малыши не могут объяснить, что они чувствуют и в каких местах испытывают боль.
Родители должны отвезти ребенка к врачу, если заметят следующие симптомы:
- сонливость днем, бессонницу ночью;
- отставание в учебе;
- отказ от подвижных игр;
- усталость даже после обычных занятий;
- апатию, плохой аппетит;
- капризность, вялость, частую смену настроения.
Потливость по ночам без жара или озноба – весомый повод обратиться к педиатру.
Диагностика болезни
Пневмонию без кашля определяют с помощью лабораторных и инструментальных методов диагностики.
Клинический анализ крови не всегда показывает развитие инфекционного процесса. При скрытой форме болезни иммунитет находится в угнетенном состоянии, и количество лейкоцитов остается в пределах нормы. Более информативным методом считается исследование газового состава и посев на питательную среду.
Исследование мокроты редко назначают при подозрении на скрытую форму воспаления легких. При отсутствии кашля пациенту трудно отделить бронхиальный секрет. К тому же к слизи часто примешивается слюна, микрофлора ротовой полости. Более информативным считается анализ промывной воды бронхов и материал, полученный на бронхоскопии.
Скрытую форму болезни по-другому называют рентгенонегативной. Поэтому вместо облучения больному назначают фибробронхоскопию. В ходе обследования врач осматривает бронхи с помощью аппарата, оснащенного видеокамерой и осветительными приборами. Другой информативный метод диагностики – компьютерная томография.
Аппаратное лечение пневмонии без кашля
Скрытая форма пневмонии часто выявляется на поздних этапах. Отсутствие кашля – естественного очистителя дыхательных путей, значительно ускоряет развитие болезни и ухудшает состояние здоровья пациента. Поэтому перед приемом лекарственных препаратов врач может назначить аппаратное лечение.
Наиболее эффективной процедурой считается санация бронхиального древа. Она проводится бронхоскопом с использованием местной анестезии. Цель метода – вымывание скопившейся мокроты, орошение тканей противовоспалительными препаратами. Искусственное очищение дыхательных путей часто приводит к появлению кашлевого рефлекса.

Медикаментозная терапия
Воспаление легких лечится комплексно. Во время диагностики врач определяет возбудителя болезни, проводит исследование на его уязвимость к лекарственным средствам. На основании этих результатов специалист назначает прием антибиотика, противовирусного или противогрибкового препарата.
Симптоматическое лечение осуществляется препаратами, которые разжижают мокроту и раздражают кашлевые рецепторы дыхательных путей.
«Мукалтин». Основное вещество этого лекарственного препарата – вытяжка из корня алтея. Он разжижает вязкую мокроту и ускоряет ее эвакуацию наружу. Средство назначают при влажном кашле для лечения воспаления легких, острого и хронического бронхита и других болезней органов дыхания.
«Амброксол». Лекарство выпускают в форме таблеток, сиропа, раствора для ингаляций. Главным действующим веществом является гидрохлорид амброксола. Препарат помогает организму избавиться от бронхиальной слизи, стимулирует выработку иммуноглобулина, подавляет воспалительные процессы в тканях.
«Коделак Бронхо». Лекарство обладает выраженными отхаркивающими свойствами. Оно раздражает рецепторы, вызывает появление кашля. Кроме того, компоненты препарата способствуют лучшему усвоению антибиотиков. Сироп или таблетки «Коделак Бронхо» назначают при пневмонии, бронхите и других инфекционных болезнях органов дыхания.
Методы физиотерапии
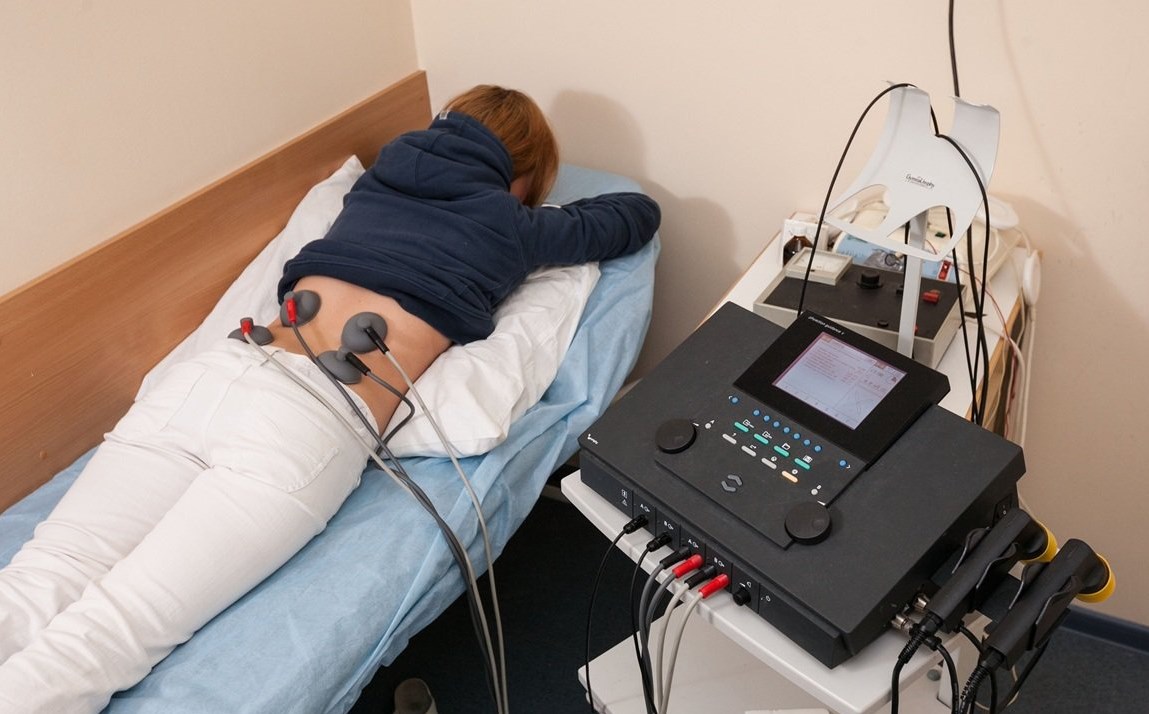
При отсутствии противопоказаний (высокой температуры тела, заболеваний крови, сердца и сосудов) назначается физиотерапия. Эти процедуры усиливают действия лекарственных препаратов, укрепляют местный и общий иммунитет.
УВЧ. Воздействие электромагнитным полем ограничивает очаг воспаления, что препятствует развитию пневмонии, заражению здоровых тканей. Во время сеансов улучшается микроциркуляция в тканях. Благодаря этому больные органы получают больше кислорода, лекарственных и питательных веществ.
Электрофорез. Процедура проводится после погашения острого воспалительного процесса. Она представляет собой пропускание электрического тока через ткань, пропитанную лекарственным препаратом. В итоге компоненты лекарства распадаются на ионы и проникают глубоко под кожу.
Ультрафиолетовое облучение. Сеанс длится 15 минут, в течение которых ультрафиолетовые лучи направляют на переднюю и заднюю стенку грудной клетки. Такое воздействие активизирует кровообращение и лимфоотток, стимулирует работу органов дыхания, повышает местный иммунитет.
Дыхательная гимнастика
Во время болезни человек дышит неглубоко и прерывисто. Из-за невозможности сделать глубокий вдох, легкие больного работают вполсилы. В органах развиваются не только воспалительные, но и застойные процессы. Гимнастика позволяет восстановить функции нижних отделов дыхания, подготовить организм к нагрузкам, укрепить защитные силы.
Пневмония – это опасное тяжелое заболевание. Оно вызывает сильную интоксикацию, истощает ресурсы организма. Поэтому начинайте гимнастику с простых упражнений: глубокого вдоха и выдоха, долгого произнесения гласных звуков, задержки дыхания в легких.
После этих действий не сдерживайте кашель, помогите дыхательной системе очиститься. Во время приступа сядьте на стул, наклонитесь вперед, широко откройте рот, высуньте язык. Постепенно легкие привыкнут к нагрузкам, после чего можно переходить к более сложным упражнениям.
Пневмония без кашля развивается при ослабленном иммунитете. Поэтому для предотвращения рецидивов займитесь общим укреплением здоровья, перейдите на полноценное питание, принимайте витамины, занимайтесь спортом.
Источник