Можно ли задохнуться от пневмонии
Здравствуйте!
Конечно одни слышали о таком заболевании как пневмония. Другие ухаживали за близкими, переносящими эту болезнь.

Третьи сами страдали от воспаления легких. И все конечно знают, что когда пневмония тяжело дышать.
Развитие воспаления легких
Воспаление легких происходит при попадании возбудителей непосредственно в конечную часть дыхательной системы. Туда, где осуществляется газообмен, в альвеолы.
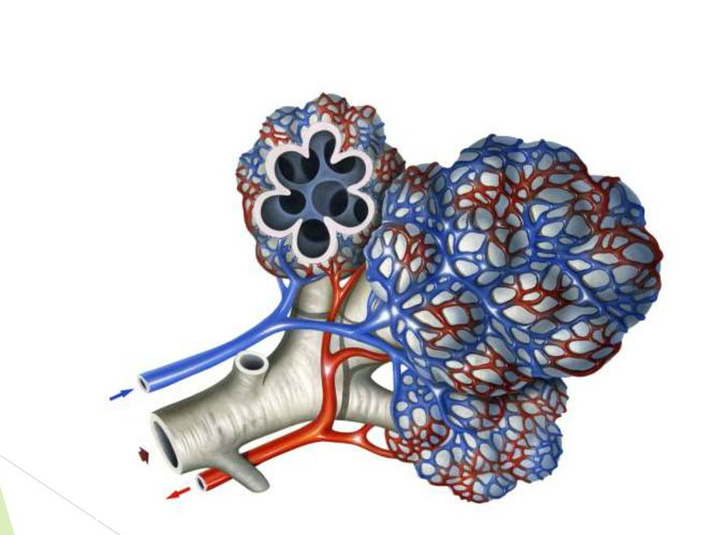
При развитии пневмонии из-за накопления патологического субстрата снижается объем функционирующих единиц. Вследствие этого уменьшается поступление кислорода , возникает одышка. Создается эффект затрудненного дыхания.
С другой стороны в процесс могут быть вовлечены другие структурные подразделения бронхолегочной системы. Из-за этого возникают симптомы бронхита с возможной бронхообструкцией. И из-за этого также трудно дышать.
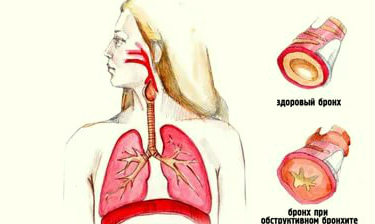
Факторы снижения концентрации кислорода
Вот основные два фактора, которые вызывают эпизоды затрудненного дыхания. Повторюсь: бронхообструкция, то есть сужение бронхов и следовательно снижение потока воздуха и уменьшение активной площади в легком, осуществляющей газообмен.
Таким образом одышка, затрудненное дыхания, а в следствие этого дыхательная недостаточность являются типичными симптомами пневмонии.

Причины развития пневмонии
Воспаление легких может иметь вирусную, бактериальную, грибковую этиологию. Данный процесс в легких иногда обусловлен специфическими процессами, например туберкулезом.
Он возникает на фоне сердечной недостаточности и регистрируется у тяжело больных.
Хочу сказать, что пневмония довольно распространенное заболевание. Требующее правильной диагностики и адекватной терапии.
Симптомы болезни
Какие же ощущения появляются у пациента при данном воспалении?
Как он ощущает, что тяжело дышать?
Вообще первыми проявлениями воспалительного поражения легких является кашель и высокая температура тела.
Ритм дыхания
Далее при усугублении заболевания учащается число дыхательных движений. В обычном состоянии в минуту грудная клетка опускается и поднимается 16-18 раз.
 Ритм дыхания
Ритм дыхания
При начинающейся дыхательной недостаточности эта цифра увеличивается до 20-22 раз.
Затем при прогрессировании симптома возможно дальнейшее учащение.
Настораживать должно увеличение более 24 в минуту в покое. Помимо одышки кислородную недостаточность организм компенсирует учащением числа сердечных сокращений, появлением тахикардии.
Больной пытается найти удобное положение. Он уже не лежит горизонтально, а находится в полусидячем состоянии.
Для повышения доставки кислорода делает глубокие вдохи. Со стороны кажется, что часто вздыхает.

Если удается скомпенсировать доставку кислорода на этом этапе болезни, то постепенно самочувствие нормализуется и частота дыхательных движений и сердцебиений восстанавливается.
Что же надо делать для того, чтобы помочь пациенту?
Проветрить комнату, сделать влажную уборку.В некоторых случаях ингаляции кислорода.
Выполнять назначения врача, проводить антибактериальную, симптоматическую терапию. Возможно применение бронхолитиков как в таблетках, так и в растворах и в виде ингаляций. Хороший эффект оказывает беродуал через небулайзер.

Если лечение не помогает. Одышка нарастает. Больной становится беспокойным. Отмечается бледность кожи, акроцианоз (синюшность кончиков пальцев, носа, мочек ушей).
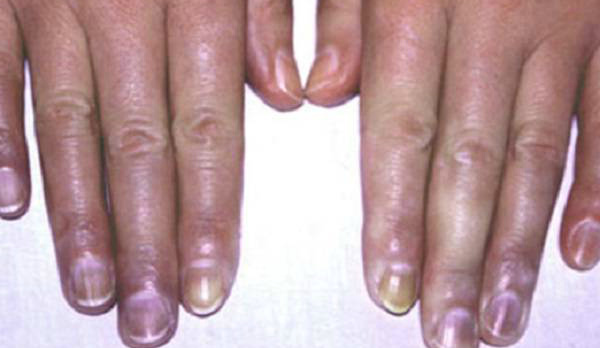
В такой ситуации показана экстренная помощь. Необходимо вызывать бригаду и госпитализировать больного. В стационаре при критическом снижении уровня кислорода крови пациент переводится на ИВЛ( аппаратное дыхание).

Для того, чтобы не произошло развитие подобной ситуации надо отчетливо понимать, что жалобы больного на то, что ему тяжело дышать, не капризы, а результат патологического процесса в легких. В данной ситуации необходима экстренная помощь и адекватная терапия.
До свидания!
Источник
Одним из характерных проявлений такого заболевания, как пневмония, считает выраженная одышка. При ней пациенту не хватает воздуха в спокойном состоянии, что причиняет определённые неудобства. Одышка при пневмонии повышает опасность развития острой дыхательной недостаточности, что способно привести к летальному исходу.
Типы дыхания и их проявление
Одышка при сильном воспалении легких проявляется в ощущении дыхательного дискомфорта, который сопровождается нехваткой воздуха. В первой время проблемы с нормальным дыханием возникают лишь при физической активности, но в последующем – и в состоянии покоя.
Специалисты выделяют определённые виды одышки:
- дыхание при пневмонии становится достаточно жёстким и затрудняется лишь после механического напряжения:
- одышка беспокоит даже при незначительном мышечном напряжении;
- нехватка воздуха наблюдается даже в состоянии покоя.
В отдельных ситуациях при такой патологии у пациента возникает дыхательная недостаточность, при которой нарушается процесс снабжения клеток и тканей необходимым уровнем кислорода. При таком патологическом состоянии сильно ухудшаются компенсаторные механизмы.
Характерной клинической картиной сердечной недостаточности считается цианоз, жёсткое дыхание и учащённое биение сердца. Кроме этого, может наблюдаться гипертензия, втягивание межрёберных участков грудины и беспокойное состояние пациента.
Хрипы при пневмонии
Специалисты выделяют некоторые разновидности хрипов, которые могут наблюдаться при заболевании лёгких:
- Крепитация. При поражении лёгких в альвеолах скапливается слишком много жидкости. При дыхании они поочерёдно соединяются и разлепляются, сопровождаясь при этом тихим звуком. В большинстве случаях такое явление диагностируется на начальной стадии патологического процесса в лёгких или при выздоровлении пациента.
- Влажные хрипы. Они возникают при прохождении воздуха через скопившуюся мокроту, и звук напоминает бульканье. Влажные хрипы могут прослушиваться как в области воспаления, так и над всей площадью лёгких во время вдоха и выдоха. Звуки удаётся выявить даже без специального прибора, находясь на расстоянии от больного.
- Сухие хрипы. Причиной появления таких хрипов является ситуация, при которой воздух проходит сквозь бронхи и не встречает препятствий, что вызывает выделение жидкости. Преимущественно такие хрипы диагностируются у человека на начальной стадии воспалительного процесса, протекающего на фоне других патологий дыхательной системы. Сухие хрипы могут возникать на обеих фазах дыхания, и их звук похож на шуршание.
- Шум трения плевры. Патология может сопровождаться сухим плевритом, который характеризуется шумом плевры. У больного отмечаются скребущие звуки, которые схожи с крепитацией. Шум возникает на обеих фазах дыхания и беспокоит тогда, когда воспалённые листки плевры начинают тереться друг о друга при воздушном потоке.
- Бронхофония. К такой методике прослушивания шёпотного произношения прибегают в том случае, если наблюдается притупление перкуторного звука в какой-либо точке при стандартной аускультации лёгких. Пациенту дают задание произнести слова шёпотом, прослушивая при этом звук в легких.
Одышка
При воспалении лёгких могут возникать следующие виды одышки:
- инспираторная — появляется у пациента в том случае, если у него нарушен лишь вдох кислорода в лёгкие;
- экспираторная — возникает по причине трудностей выдоха из лёгких;
- гипоксическая характеризуется нормальной циркуляцией воздуха, ног при этом отмечаются сбои с кислородным обменом;
- гиперкапническая одышка сопровождается появлением проблем с вентиляцией воздуха.
Медицинская практика показывает, что чаще всего у пациентов с пневмонией встречается одышка в смешанной форме, сочетающая в себе все виды.
Дыхательная недостаточность при воспалении лёгких
Тяжесть патологии определяется наличием и степенью выраженности синдромов, которые осложняют её течение. Определяют следующие степени дыхательной недостаточности:
- 1 степень. Периоральный цианоз и одышка мучают пациента не постоянно, усиливаются при физической активности и пропадают при ингаляции 40-50% кислорода.
- 2 степень. Всё время мучает одышка, акроцианоз и периоральный цианоз. У пациента появляются жалобы на повышенную бледность и тахикардию, которая не пропадает при дыхании 40-50% кислорода. Кроме этого, вялое состояние периодически сменяется возбуждением.
- 3 степень. Отмечается резкая одышка и возможно появление парадоксального дыхания. У человека отмечается мраморность кожных покровов, сильная бледность и липкий пот.
Основной причиной развития сердечной недостаточности служит централизация кровообращения и токсическое поражение миокарда.
Что делать, если тяжело дышать
При острой дыхательной недостаточности и её нарастании нужно госпитализировать его в медицинское учреждение. В первую очередь, проводится оксигенотерапия, то есть подаётся 40% увлажнённого кислорода через лицевую маску.
Лучше всего расположить пациента в положении полусидя либо полулёжа, но можно выбрать правильную позицию, то есть на животе. При выраженной дыхательной недостаточности острой формы следует воспользоваться респираторной поддержкой. Вентиляция лёгких проводится с применением лицевой маски, и аппарат помогает дыхательным мышцам делать вдох и выдох. При полной либо вспомогательной вентиляции показана интубация трахеи, а процесс дыхания происходит через эндотрахеальную трубку.
Лечение пневмонии предполагает обязательный приём антибиотиков, муколитиков и витаминов с соблюдением постельного режима.
Муколитические средства
При лечении пневмонии оптимальным вариантом является применение муколитических или секретолитических препаратов. Они оказывают активное действие на гель-фазу бронхиального секрета и ускоряют разжижение мокроты.
Наиболее эффективными и действенными препаратами этой группы считаются:
- Бромгексин;
- Амброксол;
- Ацетилцистеин;
- Карбоцистеин.
Отдельные медикаменты имеют несколько форм выпуска, что позволяет доставить их в организм больного различными способами. Лекарственные средства выпускаются в форме сиропов, таблеток и капсул для приёма внутрь. В их составе могут присутствовать компоненты растительного и синтетического происхождения. Принимать муколитики необходимо в течение 1-2 недель, а дозировку назначает врач после проведения осмотра, пальпации и перкуссии.
Препараты для ингаляций
Ингаляции в домашних условиях при пневмонии требуют от пациента правильного дыхания, что позволяет лекарственному препарату попасть к очагу воспаления и на слизистую оболочку. Специалисты рекомендуют при такой патологии пользоваться небулайзерами, благодаря которым происходит максимально точное распыление медикамента.
Тот или иной медикамент при терапии пневмонии назначает только врач с учётом состояния здоровья пациента. Для того чтобы полностью устранить воспалительный процесс в лёгких часто назначают Флуимуцил-ИТ. Такое лекарственное средство является одновременно антибиотиком и отхаркивающим препаратом.
Эффективным противовоспалительным и противомикробным эффектом обладает готовый аэрозоль Биопарокс, в котором активным компонентом является фузафунгин. Для ингаляций при пневмонии можно использовать такие специальные растворы, как Диоксидин, Гентамицин и Ротокан. Ускорить разжижение мокроты и улучшить функционирование мерцательного эпителия удаётся с помощью Лазолвана, который считается стимулятором моторной функции дыхательных путей.
Пневмония является сложным и опасным заболеванием, которое при отсутствии лечения может закончиться опасными осложнениями. Важно не пропустить характерные симптомы воспалительного процесса в лёгких и как можно раньше приступить к эффективной терапии.
Источник
Пневмония — это воспалительное заболевание лёгких. Как правило, его вызывают вирусы (например, вирус гриппа) или бактерии (в том числе представители нормальной микрофлоры верхних дыхательных путей человека). В лёгкие эти микроорганизмы проникают на фоне снижения иммунитета. Часто — сразу после ОРВИ
Именно поэтому диагностировать воспаление лёгких бывает сложно: уж очень оно похоже на грипп или иную респираторную инфекцию, продолжением которой является.
Когда надо срочно вызывать скорую
Иногда инфицированная лёгочная ткань больше не может снабжать организм необходимым количеством кислорода. Из‑за этого серьёзно страдают и даже отказывают сердечно‑сосудистая система и другие жизненно важные органы, включая мозг. Такую пневмонию называют тяжёлой
Срочно набирайте 103 или 112, если к обычной простуде добавились следующие симптомы
- Дыхание участилось до 30 вдохов в минуту (один вдох в 2 секунды или чаще).
- Систолическое (верхнее) давление упало ниже 90 мм рт. ст.
- Диастолическое (нижнее) давление опустилось ниже 60 мм рт. ст.
- Появилась спутанность сознания: больной вяло реагирует на окружающую обстановку, медленно отвечает на вопросы, плохо ориентируется в пространстве.
Как отличить пневмонию от простуды
1. Ваше состояние сначала улучшилось, а потом ухудшилось
Мы уже упоминали, что пневмония Pneumonia часто развивается как осложнение после заболевания верхних дыхательных путей.
Сначала вы подхватываете грипп или другое ОРВИ. Пока организм борется с инфекцией, вирусы или бактерии, обитающие в носоглотке, проникают в лёгкие. Спустя несколько дней вы побеждаете исходное заболевание: его симптомы — температура, насморк, кашель, головная боль — уменьшаются, вам становится легче.
Но вирусы или бактерии в лёгких продолжают размножаться. Через несколько дней их становится столько, что уставшая иммунная система наконец‑то замечает воспаление. И бурно реагирует на него. Выглядит это так, будто простуда вернулась с новой силой — с более отчётливыми и неприятными симптомами.
2. Температура выше 40 °С
Лихорадка при воспалении лёгких гораздо сильнее, чем при обычной простуде. При ОРВИ температура поднимается примерно до 38 °С, при гриппе — до 38–39 °С. А вот пневмония часто даёт о себе знать угрожающими температурными значениями — до 40 °С и выше. Это состояние, как правило, сопровождается ознобом.
3. Вы много потеете
Если вы при этом мало двигаетесь и вокруг не сауна, у вас сильная лихорадка. Пот, испаряясь, помогает снизить экстремальную температуру.
4. У вас совсем пропал аппетит
Аппетит связан с тяжестью заболеваний. При лёгкой простуде пищеварительная система продолжает работать как обычно — человеку хочется есть. Но если речь идёт о более тяжёлых случаях, организм бросает все силы на борьбу с инфекцией. И временно «отключает» ЖКТ, чтобы не тратить энергию на пищеварительный процесс.
5. Вы часто кашляете
Кажется, даже чаще, чем в начале болезни. Кашель при пневмонии может быть как сухим, так и влажным. Он говорит о раздражении дыхательных путей и лёгких.
6. При кашле иногда появляется мокрота
При пневмонии альвеолы — маленькие пузырьки в лёгких, которые вбирают воздух при вдохе, — заполняются жидкостью или гноем.
Заставляя вас кашлять, организм пытается избавиться от этой «начинки». Если это удаётся, вы, прокашлявшись, можете заметить на платке слизь — желтоватую, зеленоватую или кровянистую.
7. Вы отмечаете колющую боль в груди
Чаще всего — когда кашляете или пытаетесь сделать глубокий вдох. Такая боль говорит об отёке лёгких — одного или обоих. Увеличившись в размерах из‑за отёчности, поражённый орган начинает давить на находящиеся вокруг него нервные окончания. Это и вызывает боль.
8. У вас легко возникает одышка
Одышка — признак того, что вашему организму не хватает кислорода. Если дыхание учащается, даже когда вы просто поднимаетесь с постели, чтобы сходить в туалет или налить себе чаю, это может быть признаком серьёзных проблем с лёгкими.
9. У вас участилось сердцебиение
В норме пульс у взрослых людей составляет 60–100 ударов в минуту. Впрочем, норма у каждого своя — и её стоило бы знать хотя бы приблизительно.
Например, если раньше ваш пульс в спокойном состоянии не превышал 80 ударов в минуту, а теперь вы отмечаете, что он прыгает за сотню, это очень опасный сигнал. Он означает, что сердце по каким‑то причинам вынуждено активнее перекачивать кровь по телу. Недостаток кислорода из‑за воспаления лёгких — один из факторов, способных провоцировать это.
10. Вы чувствуете себя уставшим и разбитым
Причина может быть всё та же — органам и тканям не хватает кислорода. Поэтому организм стремится ограничить вашу активность и посылает в мозг сигналы о том, что сил нет.
11. Губы и ногти приобрели синеватый оттенок
Это ещё один очевидный признак нехватки кислорода в крови.
Что делать, если вы обнаружили симптомы пневмонии
Если отмечаете у себя более половины перечисленных симптомов, как можно быстрее проконсультируйтесь с терапевтом или пульмонологом. Не факт, что это воспаление лёгких. Но риск велик.
Нельзя откладывать визит к врачу или его вызов на дом тем, кто входит в группы риска:
- людям старше 60 лет или младше 2 лет;
- людям с хроническими заболеваниями лёгких, астмой, сахарным диабетом, проблемами с печенью, почками, сердечно‑сосудистой системой;
- курильщикам;
- людям, у которых ослаблена иммунная система (такое бывает из‑за слишком строгих диет, истощения, ВИЧ, химиотерапии, а также приёма некоторых лекарств, угнетающих иммунитет).
Не забывайте, что вы можете оформить короновирусные выплаты на детей подробности здесь
Подробнее >>>
Источник

Каждый, кто знает про пневмонию, скорее всего, не задумывается, что она может стать причиной смерти. Симптомы этого заболевания очень похожи на обычную простуду или вообще атипичны, поэтому большинство людей даже не подозревают, что им грозит серьезная опасность. Именно поэтому растет количество заболевших с развитием патологического процесса до крайне тяжёлых стадий. Можно ли умереть от пневмонии? Медицинская статистика публикует данные каждый год неутешительные сведения, что говорит об опасности заболевания. Знать вероятные причины смерти при пневмонии имеют очень важно, так как на основе полученных данных разрабатываются новые методы лечения.
Что повышает риск смерти от пневмонии
Пневмония действительно похожа на простуду, так как в анамнезе присутствует кашель, повышенная утомляемость, гипертермия и недомогание. Многие даже и не задумываются о таком исходе болезни, как смерть. Если человек, проявив беспокойство при первых симптомах, обращается за врачебной помощью, шансы на полное выздоровление возрастают.
Чаще всего угроза жизни наступает, когда пациент начинает заниматься самолечением и, пропив, один курс и заметив, что его состояние не улучшается, пробует другие лекарства. В такой ситуации процент летального исхода от пневмонии увеличивается в разы. В группе риска находятся люди, страдающие:
- сахарным диабетом;
- патологиями работы почек;
- болезнями органов дыхания (особенно в хронической форме);
- заболеваниями сердца;
- ВИЧ;
- вредными привычками.
Именно у тех людей, которые находятся в группе риска гораздо выше шанс смерти. Курс лечения должен подбираться с учетом всех сопутствующих заболеваний только лечащим врачом. Кроме нанесения вреда здоровья себе, человек может заразить окружающих.
Смерть от пневмонии находится на 5 месте в числе патологий, вызывающих летальный исход.
Важно! Самостоятельно лечить это заболевание категорически нельзя! Только после сдачи анализов возможно подобрать необходимую лекарственную терапию. Иначе смерть может наступить ещё до обращения в больницу.
Атипичная пневмония
Нередко летальный исход от пневмонии наступает вследствие ее атипичного проявления. При этом симптоматическая картина будет настолько смазана, что без аппаратных медицинских исследований просто невозможно правильно поставить диагноз и смерть может наступить ещё до установления точной картины болезни.
Есть две группы людей, у которых чаще всего встречается атипичное течение, приводящее к смерти – это дети и пожилые люди. В обоих случаях присутствуют свои факторы, которые устанавливают индивидуальные причины летального исхода при пневмонии и которыми ни в коем случае нельзя пренебрегать.
Дети | Пожилые |
Организм ребенка находится в стадии формирования и роста. Большинство систем, имеющих жизненно важное значение, ещё не сформированы, также ещё не выработались антитела, реагирующие на возбудитель пневмонии. Поэтому у детей болезнь часто протекает незаметно. Только на последней стадии, когда лёгочная ткань уже не способна справляться с функцией дыхания, родители обращают внимание, что с ребёнком не все в порядке. | Ослабленный иммунитет способствует частым респираторным заболеваниям. К тому же, нередко пожилые люди практически не встают с кровати из-за постоянной слабости и быстрой утомляемости. Инсульт или инфаркт могут надолго приковывать человека к постели. Это становится причиной уменьшения эластичности легочной ткани, так как человек не совершает никаких физических нагрузок и дышит не так глубоко, как раньше. Микроорганизмам становится гораздо проще проникать в организм и вызывать болезнь. Летальный исход от пневмонии у пожилых людей достигает 75%, согласно последним данным статистики. |
У людей, страдающих респираторными заболеваниями и отказывающихся от приема лекарственных средств, пневмония может развиться настолько стремительно, что при поступлении больного в стационар врачи не успевают даже стабилизировать состояние организма, так как наступает смерть.
Как прогрессирует болезнь до летального исхода
Когда бактерия попадает в легкие, она начинает расти и размножаться, оставляя после себя большое количество продуктов жизнедеятельности и распада. Также за счёт реакции иммунитета на чужеродные клетки выделяется жидкость, которая должна эвакуироваться из легких путем кашлевого рефлекса. Но если человек не принимает лекарства, все эти продукты остаются внутри, создавая идеальную питательную среду для размножения микроорганизмов.
Это нарушает вентиляцию легких и процесс газообмена, что влияет на газовый состав крови, который запускает ещё более разрушительные процессы в организме, приводя человека к смерти. Когда иммунитет не выдерживает, токсины и продукты жизнедеятельности бактерий попадают в кровяное русло, вызывая токсический шок. Такое осложнение способно остановить работу почек, а также повлиять на работу сердца, проходимость сосудов, что ускорит летальный исход. Пневмония у детей, осложнённая септическим шоком наблюдается редко, но неизвестно ни одного случая, когда врачи сумели бы спасти ребёнка.
Особенности лечения
Чтобы избежать осложнений пневмонии, необходимо установить возбудителя заболевания, так как каждый возбудитель дает специфическую симптоматику и для борьбы с ним необходимо свое лечение. Например, поражение золотистым стафилококком приводит к распаду легочной ткани. Подобные больные нуждаются в искусственной вентиляции легких и постоянной инсуфляции кислорода. Без таких мер смерть от пневмонии наступит с вероятностью в 100%. Чем сильней поражена легочная ткань, тем очевиднее, что у пациента разовьётся скоротечная пневмония с летальным исходом.
Осложнения заболевания
Пневмония часто является последствиями гриппа или бронхита. Таким образом, если запустить первичное заболевание, осложнения неминуемы и будут крайне губительны для пациента. В том случае, если возбудителем является золотистый стафилококк, имеется вероятность расплавления ткани легкого. Это приводит к такому диагнозу, как гнойная пневмония, у взрослых летальный исход происходит постепенно, а вот у детей уже через несколько дней наступает смерть. Самые частые осложнения при данной патологии:
- абсцесс легкого;
- фиброз;
- выпот в плевральную полость;
- спазм бронхов;
- бронхоэктатическая болезнь;
- сердечная недостаточность;
- присоединение вторичной инфекции.
При этом абсцесс в легком может быть не единственным – часто встречается наличие множественных абсцессов. Опасность этого состояния в том, что разрыв стенок несёт за собой истечение гноя и расплавленных тканей, которые заполняют собой часть легкого, мешая нормальному акту дыхания. При этом летальный исход от пневмонии у лежачих больных при разрыве абсцесса довольно высок, так как человек может попросту задохнуться, ведь у большинства таких пациентов кашлевой рефлекс снижается.
Фиброз развивается постепенно. Это осложнение известно обильным разрастанием фиброзной ткани в ткани легкого, что уменьшает работоспособность органа.
Смерть при пневмонии у взрослых часто наступает после формирования осложнений, в отличие от детей, у которых в силу возраста нет достаточного иммунитета. Именно поэтому у детей смерть наступает при попадании токсинов в кровь.
Уберечься от пневмонии можно, если обращать внимание на собственное самочувствие, следить за отклонениями от нормы, вовремя обращаться за помощью и не пренебрегать назначенным лечением. Иначе возможно усугубить процесс настолько, что произойдёт смерть.
Видео
349
Источник


