На лет на горле от пневмонии

Будьте особенно внимательны, если ОРВИ возвращается, едва отступив.
Пневмония — это воспалительное заболевание лёгких. Как правило, его вызывают вирусы (например, вирус гриппа) или бактерии (в том числе представители нормальной микрофлоры верхних дыхательных путей человека). В лёгкие эти микроорганизмы проникают на фоне снижения иммунитета. Часто — сразу после ОРВИ .
Именно поэтому диагностировать воспаление лёгких бывает сложно: уж очень оно похоже на грипп или иную респираторную инфекцию, продолжением которой является.
Когда надо срочно вызывать скорую
Иногда инфицированная лёгочная ткань больше не может снабжать организм необходимым количеством кислорода. Из‑за этого серьёзно страдают и даже отказывают сердечно‑сосудистая система и другие жизненно важные органы, включая мозг. Такую пневмонию называют тяжёлой .
Срочно набирайте 103 или 112, если к обычной простуде добавились следующие симптомы :
- Дыхание участилось до 30 вдохов в минуту (один вдох в 2 секунды или чаще).
- Систолическое (верхнее) давление упало ниже 90 мм рт. ст.
- Диастолическое (нижнее) давление опустилось ниже 60 мм рт. ст.
- Появилась спутанность сознания: больной вяло реагирует на окружающую обстановку, медленно отвечает на вопросы, плохо ориентируется в пространстве.
Если угрожающих симптомов нет, но мысли о пневмонии остаются, сверьтесь с нашим чек‑листом .
Как отличить пневмонию от простуды
1. Ваше состояние сначала улучшилось, а потом ухудшилось
Мы уже упоминали, что пневмония часто развивается как осложнение после заболевания верхних дыхательных путей.
Сначала вы подхватываете грипп или другое ОРВИ. Пока организм борется с инфекцией, вирусы или бактерии, обитающие в носоглотке, проникают в лёгкие. Спустя несколько дней вы побеждаете исходное заболевание: его симптомы — температура, насморк, кашель, головная боль — уменьшаются, вам становится легче.
Но вирусы или бактерии в лёгких продолжают размножаться. Через несколько дней их становится столько, что уставшая иммунная система наконец‑то замечает воспаление. И бурно реагирует на него. Выглядит это так, будто простуда вернулась с новой силой — с более отчётливыми и неприятными симптомами.
2. Температура выше 40 °С
Лихорадка при воспалении лёгких гораздо сильнее, чем при обычной простуде. При ОРВИ температура поднимается примерно до 38 °С, при гриппе — до 38–39 °С. А вот пневмония часто даёт о себе знать угрожающими температурными значениями — до 40 °С и выше. Это состояние, как правило, сопровождается ознобом.
3. Вы много потеете
Если вы при этом мало двигаетесь и вокруг не сауна, у вас сильная лихорадка. Пот, испаряясь, помогает снизить экстремальную температуру.
4. У вас совсем пропал аппетит
Аппетит связан с тяжестью заболеваний. При лёгкой простуде пищеварительная система продолжает работать как обычно — человеку хочется есть. Но если речь идёт о более тяжёлых случаях, организм бросает все силы на борьбу с инфекцией. И временно «отключает» ЖКТ, чтобы не тратить энергию на пищеварительный процесс.
5. Вы часто кашляете
Кажется, даже чаще, чем в начале болезни. Кашель при пневмонии может быть как сухим, так и влажным. Он говорит о раздражении дыхательных путей и лёгких.
6. При кашле иногда появляется мокрота
При пневмонии альвеолы — маленькие пузырьки в лёгких, которые вбирают воздух при вдохе, — заполняются жидкостью или гноем.
Заставляя вас кашлять, организм пытается избавиться от этой «начинки». Если это удаётся, вы, прокашлявшись, можете заметить на платке слизь — желтоватую, зеленоватую или кровянистую.
7. Вы отмечаете колющую боль в груди
Чаще всего — когда кашляете или пытаетесь сделать глубокий вдох. Такая боль говорит об отёке лёгких — одного или обоих. Увеличившись в размерах из‑за отёчности, поражённый орган начинает давить на находящиеся вокруг него нервные окончания. Это и вызывает боль.
8. У вас легко возникает одышка
Одышка — признак того, что вашему организму не хватает кислорода. Если дыхание учащается, даже когда вы просто поднимаетесь с постели, чтобы сходить в туалет или налить себе чаю, это может быть признаком серьёзных проблем с лёгкими.
9. У вас участилось сердцебиение
В норме пульс у взрослых людей составляет 60–100 ударов в минуту. Впрочем, норма у каждого своя — и её стоило бы знать хотя бы приблизительно.
Например, если раньше ваш пульс в спокойном состоянии не превышал 80 ударов в минуту, а теперь вы отмечаете, что он прыгает за сотню, это очень опасный сигнал. Он означает, что сердце по каким‑то причинам вынуждено активнее перекачивать кровь по телу. Недостаток кислорода из‑за воспаления лёгких — один из факторов, способных провоцировать это.
10. Вы чувствуете себя уставшим и разбитым
Причина может быть всё та же — органам и тканям не хватает кислорода. Поэтому организм стремится ограничить вашу активность и посылает в мозг сигналы о том, что сил нет.
11. Губы и ногти приобрели синеватый оттенок
Это ещё один очевидный признак нехватки кислорода в крови.
Что делать, если вы обнаружили симптомы пневмонии
Если отмечаете у себя более половины перечисленных симптомов, как можно быстрее проконсультируйтесь с терапевтом или пульмонологом. Не факт, что это воспаление лёгких. Но риск велик.
Нельзя откладывать визит к врачу или его вызов на дом тем, кто входит в группы риска :
- людям старше 60 лет или младше 2 лет;
- людям с хроническими заболеваниями лёгких, астмой, сахарным диабетом, проблемами с печенью, почками, сердечно‑сосудистой системой;
- курильщикам;
- людям, у которых ослаблена иммунная система (такое бывает из‑за слишком строгих диет, истощения, ВИЧ, химиотерапии, а также приёма некоторых лекарств, угнетающих иммунитет).
Источник
Самые распространенные симптомы Covid-19 – повышение температуры и сухой кашель. Менее типичным признаком является боль в горле. Она появляется по причине вирусного поражения слизистых. Обычно горло начинает болеть в первые дни, вместе с жаром и слабостью.
От зараженного человека Sars-CoV-2 быстро передается к здоровому вместе с мельчайшими капельками слюны при разговоре, кашле и чихании. Он попадает на слизистые оболочки носоглотки. Поэтому часто заболевание Ковид-19 начинается именно с горла. Вирус активно размножается, выделяя при этом большое количество токсических продуктов жизнедеятельности. В результате возникает воспалительный процесс.
Пациенты при этом испытывают:
- ощущение зуда в горле (внутри чешется, щекочет);
- жжение в горле (щиплет);
- больно глотать;
- сухость, першение;
- вязкая мокрота, слизь;
- отек (со слов пациентов «как будто горло опухло»).
Если воспаление только в области глотки – беспокоит боль в горле, а при распространении на соседние участки слизистой, появляется кашель, насморк, изменение голоса.
Симптомы, характеризующие Ковид 19?
Преимущественно болезнь протекает в легкой или скрытой форме с отсутствием признаков или слабым их проявлением. Зачастую человек может не знать о заражении, продолжая при этом распространять вирус.
У людей со слабым иммунитетом заболевание обычно сопровождается проявлением обширной симптоматики. Это зависит от состояния организма и наличия хронических или сопутствующих заболеваний.
Симптомы Covid-19:
- Температура чуть выше субфебрильной (37,5–38,5°C);
- Кашель (обычно сухой, реже влажный);
- Одышка, затруднение дыхания;
- Боль в мышцах;
- Боль в грудной клетке;
- Утомляемость, сонливость;
- Насморк;
- Головная боль;
- Диарея;
- Рвота;
- Головокружение;
- Учащенное сердцебиение.
Является ли першение в горле признаком коронавируса?
Многие пациенты, переболевшие COVID-19, говорят о том, что не испытывали сильной боли и тяжелого самочувствия. А вот першение в горле при коронавирусе было и не проходило довольно долго. Поэтому больным постоянно хотелось пить, чтобы избавиться от неприятной сухости во рту.
Однако, не стоит ставить себе диагноз исходя из симптомов. Точный результат на наличие или отсутствие Ковида покажет только тест.
Из-за чего может быть красное горло?
Покраснение горла – это симптом многих заболеваний как инфекционного, так и неинфекционного характера. Сопровождается отечностью (утолщением слизистой оболочки). В первую очередь это говорит о воспалении.
Сухость в горле
Для Covid-19 свойственны: сухость и отечность слизистых носоглотки, першение. А из-за периодичных приступов кашля нередко возникают болезненные ощущения в горле. Также сухость во рту может говорить о фарингите (воспалении задней стенки глотки), ангине, простуде и других заболеваниях.
Что означает белый налет в гортани?
Появление белого налета на гландах в сочетании с болью в горле и температурой говорит о серьезной проблеме. Часто встречается при тонзиллите (ангине). Не стоит затягивать с медицинской помощью.
Налета на слизистых гортани и миндалинах у ковидных больных не наблюдалось.
Как выглядят поражение горла при Covid-19?
Горло при осмотре красное, но без пузырьков, гнойников, язв, налета. Это помогает отличить коронавирус от других заболеваний. Типичные симптомы – сухость, нехватка слюны и отек горла. Из-за отечности возникают неприятные ощущения в виде заложенности, сдавленности. Также многие отмечают дискомфорт или боль при глотании.
Отличие симптомов Гриппа, простуды и коронавирусной инфекции
| Грипп | Простуда | Covid-19 | |
|---|---|---|---|
| Проявление симптомов начинается | Внезапно | Постепенно | Постепенно |
| Инкубационный период (дней) | 1-4 | 1-3 | 2-14 |
| Симптомы сохраняются в течение (дней) | 3-7 | 7-12 | Легкая форма – 14, тяжелая – 30 и более. |
| Высокая температура | Часто | Редко | Выше 37,5°C в 90% случаев |
| Кашель | Редко | Часто | У 80% |
| Затруднение дыхания | Редко | Редко | Часто |
| Болит горло | Иногда | Почти всегда | Менее типично |
| Насморк | Иногда | Почти всегда | Лишь у 5% |
| Миалгия (мышечные боли) | Почти всегда | Бывает редко, проявляется слабо | У 14% больных |
| Утомляемость, слабость | Почти всегда | Иногда | У 44% пациентов |
Сколько дней болит горло при коронавирусе?
В большинстве случаев, при заболевании COVID-19 у пациента болит или першит горло в течение первых трех дней. При осмотре наблюдается покраснение, раздражение.
Одновременно с этим повышается температура до 37,5–38,5 градусов и появляется сухой кашель. Характерные признаки – одышка, сильная усталость, слабость. Но нельзя исключать коронавирус, если горло болит, а температуры нет.
Обычно при легкой форме течения болезни, воспаление глотки держится 3-5 дней, а затем симптомы постепенно стихают. При тяжелой – возникают осложнения, развивается пневмония, становится тяжело дышать, состояние ухудшается, и жар не спадает. Необходимо звонить в скорую помощь.
Возможные осложнения при Ковид
Серьезные последствия могут возникнуть даже у тех, кто перенес заболевание в легкой или бессимптомной форме. Тяжело переносят инфекцию дети и пожилые люди с ослабленным иммунитетом.
Sars-CoV-2 может поражать:
- Легкие. Воспалительные процессы в дыхательных путях, острая дыхательная недостаточность, отек легких, коронавирусная пневмония. Даже после полного выздоровления поврежденные ткани очень долго восстанавливаются, и легкая простуда может грозить серьезными осложнениями.
- Сердце. Миокардит (воспаление сердечной мышцы), сердечная недостаточность. После перенесенного коронавируса увеличивается риск возникновения сердечно-сосудистых заболеваний. Стенки сосудов теряют прочность и эластичность, это приводит к недостатку кислорода в тканях, нарушению кровообращения.
- Кровь. Известны случаи влияния вируса на свертываемость крови. Следствием этого может быть инсульт.
- Мозг и ЦНС. Научно это не доказано, но у некоторых пациентов с Covid-19 наблюдалось головокружение, потеря обоняния и вкуса, что может свидетельствовать о поражении вирусом нервной системы.
Врачи советуют внимательно относиться к своему здоровью, особенно после перенесенного Covid-19. Заболевание может вызвать нарушение в работе иммунитета, снижение его способности бороться с вирусами и бактериями. И тогда даже легкие болезни, которые раньше протекали без последствий, способны привести к осложнениям.
Что делать, если заболело горло?
Можно лечить в домашних условиях. Полоскание содой и солью или отваром ромашки, календулы облегчит боль, смягчит горло, увлажнит слизистые и уменьшит воспаление. Пейте больше теплой жидкости (чай, морс, вода и т. д.).
Хорошо помогают спреи, леденцы и таблетки из аптеки. В них содержатся местные анестетики, снижающие болевой синдром.
Обратитесь к врачу, если вместе с болезненными ощущениями в глотке возникает один из этих симптомов:
- Затруднение дыхания;
- Тяжело глотать, комок в горле;
- Кровь в слюне;
- Трудно открывать рот;
- Кроме горла болит язык, глаза, уши;
- Сыпь во рту или на коже;
- Охриплость не проходит дольше двух недель;
- Высокая температура тела.
Как понять коронавирус это или ОРВИ?
Обе болезни могут протекать с температурой 37 градусов, отличить их сложно и это служит причиной быстрого распространения инфекции. Ведь на легкие признаки появления простуды многие не обращают внимания и продолжают ходить на работу, гулять и заражать других.
Поэтому важно сразу после возникновения первых симптомов минимизировать контакты с окружающими. А также соблюдать правила гигиены, обработки рук, дезинфекции предметов, использовать средства индивидуальной защиты (носить перчатки, маски). При ухудшении состояния вызовите врача на дом.
Покажет ли мазок из горла наличие SARS-CoV-2?
Метод ПЦР (полимеразной цепной реакции) является одним из наиболее точных тестов на определение коронавируса. Для этого врач берет у пациента мазок из зева, а в лаборатории исследуют его на содержание генетического материала вируса.
Где сдать тест на коронавирус?
Перечень всех лабораторий, где можно сдать анализ на коронавирусную инфекцию в России, опубликован на сайте Роспотребнадзора.
Некоторые из них предлагают услугу бесконтактного тестирования. Врач оставляет набор для взятия пробы у двери и отходит, вы делаете мазок самостоятельно по инструкции, которая прилагается. Далее, оставляете за дверью пакет с материалами для анализа. Их забирает медработник и отвозит в лабораторию. О результатах вам сообщат в течение 1-3 дней.
Чем нельзя лечить горло про коронавирусе?
Есть мнение, что промывание горла столовым уксусом, одеколоном или спиртом поможет для профилактики COVID-19. Однако нет никаких доказательств их эффективности против коронавируса. Тем более что их использование грозит ожогами слизистой и тканей.
Частое полоскание содово-солевым раствором, спиртосодержащими и другими агрессивными препаратами, может нарушить микрофлору слизистой.
С осторожностью относитесь к непроверенным народным средствам лечения.
Чем лучше полоскать?
- Отвар трав (ромашка, шалфей, календула, липа). Одну ст. л. залить 200 мл кипятка, варить на слабом огне 15 минут, потом остудить. Можно залить травы горячей водой и настоять в термосе два часа.
- Раствор соды и/или соли (1 чайная ложка на стакан теплой воды).
- Фурацилин (20 мг растворить в 100 мл воды). Аптечное противомикробное средство.
- Прополис (15 мл настойки на 100 мл кипяченой воды). Обладает противовоспалительными и антибактериальными свойствами.
Полоскать нужно через каждые 2-3 часа, не менее 4 раз в день. Есть и пить рекомендуется минимум через полчаса после процедуры.
Чем можно брызгать?
В аптеках продаются различные спреи и аэрозоли для орошения горла. Они обладают противомикробными, антибактериальными и обезболивающими свойствами (например, Гексорал, Ингалипт, Йокс, Пропосол).
Если через 3 дня улучшение не наступит, лекарство нужно поменять, потому что при длительном использовании возбудители формируют устойчивость к препарату.
Профилактика коронавирусной инфекции
Полоскание горла может быть профилактической мерой в борьбе с респираторными заболеваниями. Раствор способствует механическому удалению возбудителей со слизистых поверхностей.
В профилактических целях или при вероятном контакте с заболевшим можно продезинфицировать носоглотку, прополоскав Мирамистином, Хроргексидином или перекисью водорода. Но при появлении сухости и жжения этого делать не стоит, так как антисептические средства еще больше высушивают слизистую оболочку. И нужно помнить, такой способ не дает никаких гарантий от возможного заражения.
А также носите маску и перчатки в общественных местах, чаще мойте руки с мылом и обрабатывайте кожным антисептиком. Воздержитесь в период пандемии от рукопожатий, объятий и т. п. Не трогайте на улице глаза, нос, рот. При появлении симптомов оставайтесь дома, а если состояние резко ухудшилось, вызовите скорую помощь.
Отзывы людей, переболевших Ковидом
В начале марта 2020, спустя несколько дней после возвращения из Барселоны, москвич Виталий Миронов почувствовал недомогание. У него поднялась температура, появился озноб, все тело ломило. По его словам, самостоятельно без сдачи анализов симптомы не отличить от ОРВИ. Виталий вызвал скорую, рассказал о поездке и симптомах. Коронавирус подтвердился и его госпитализировали в Коммунарку. Там ему сделали компьютерную томографию легких и назначили симптоматическое лечение, которое принесло результат.
Клэр Герада (врач из Великобритании), вылечившаяся от коронавируса рассказала о течении болезни. На следующее утро после возвращения из Нью-Йорка домой у нее начался легкий сухой кашель. Вначале она подумала, что это из-за долгого перелета, но затем появилась очень сильная сухость и боль в горле, сопровождаемая повышением температуры, сонливостью. Врач отмечает, что так плохо она не чувствовала себя никогда в жизни. Тест на Ковид оказался положительным. Тяжелое самочувствие длилось меньше недели, лечение проходило на домашней изоляции. Клэр уверена, что большинство заразившихся смогут вылечиться.
Читайте также
Популярное в СМИ
Рекомендации для вас
Источник
Белый налет в горле по своему характеру это густой экссудат, который располагается на слизистых оболочках ротоглотки и, в некоторых случаях, мягкого неба.
Согласно данным медицинской статистики, состояние встречается в 25% клинических ситуаций, сопряженных с обращениями к отоларингологу. Это довольно большая цифра.
Появление светлого налета обычно сопровождается покраснением, интенсивными болями, дискомфортом при дыхании и иными неприятными ощущениями.
Почему в горле образуется налет?
Белый налет на задней стенке горла и на миндалинах является продуктом жизнедеятельности бактериальной и грибковой флоры.
Наиболее часто речь идет о следующих микроорганизмах:
- Стафилококках. Особенно золотистой разновидности патогенного агента. Вызывает тяжелые поражение ротоглотки острого характера.
- Стрептококках. Вызывают вялотекущие формы болезни со скудными проявлениями.
- Грибках. Обычно, рода Кандид. Провоцируют появление белого творожистого налета в глотке.
- Нетипичной флоре вроде хламидий и иных структур.
Для вирусного поражения появление налета белесого цвета нехарактерно.
В крайне редких случаях речь может идти об ороговении слизистых оболочек. Визуально это выглядит как белесые пятна, но на самом деле это атипично измененные клетки эпителия.
Ангина
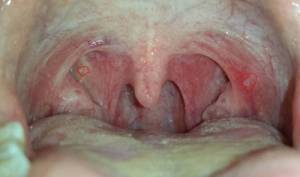
Также называется острым тонзиллитом и является самым распространенным заболеванием с указанными симптомами. По своему характеру это инфекционно-воспалительный процесс, вовлекающий гланды и, частично, мягкое небо.
При хронический форме ангины, белый налет на горле у взрослого образуется на самих миндалинах, а наличие его в области задней стенки глотки характерно для катаральной формы. Однако это не единственный симптом заболевания.
Проявления включают в себя интенсивные жгучие боли в области горла. Пациент испытывает проблемы с вдохом и выдохом, не может нормально сглотнуть, ощущает инородное тело в верхних дыхательных путях.
Все это обусловлено увеличением миндалин. Возможно становление отечности гортани или даже ларингоспазма. Эти состояния чреваты развитием удушья и механической асфиксии. Летальный исход в такой ситуации весьма вероятен.
Помимо этого наступает гипертермия — повышение температуры тела. Обычно до отметок в 38-39 градусов Цельсия. Встречается только при остром процессе, хроническая фаза патологии или же стрептококковое поражение горла протекает без температуры или с минимальным ее повышением.
Причины развития патологического процесса всегда инфекционные.
Наиболее часто обуславливают болезнь стафилококки и стрептококки (пиогенная флора). Белый налет — продукт жизнедеятельности бактериальных агентов.
Лечение проводится с помощью антибиотиков широкого спектра действия, противовоспалительные нестероидного происхождения, антисептиков в форме растворов и других препаратов.
Дифтерия
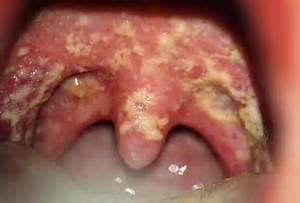
Развивается, по преимуществу, у детей. Чуть реже у взрослых. В наши дни встречается крайне редко и только в том случае, если в ранние годы человек не прививался.
Болезнь провоцируется дифтерийной палочкой и характерной чертой является появление плотного, серовато-белого налета на задней стенке глотки и мягком небе.
При попытке его счистить, появляется интенсивная кровоточивость, сам по себе экссудат не растворяется в воде, что является патогномоничным (характерным) признаком болезни.
Помимо появления налета также наблюдаются сильные боли в области ротоглотки, усиливаются они при глотании, разговоре. Увеличиваются регионарные лимфоузлы (шейные), начинается вторичный лимфаденит.
Заболевание сопровождается разрастанием небных миндалин, их отечностью.
Объективно при осмотре выявляются аномально разросшиеся структуры ротоглотки, белый налет, рыхлость задней стенки глотки и т.д. Повышается температура, возможны симптомы общей интоксикации и затруднение дыхания.
Лечение специфическое, с применением противовоспалительных нестероидного происхождения, антибиотиков, бактериофагов и антисептиков.
Кандидоз
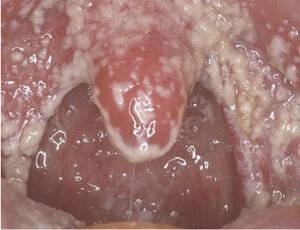
Также называется молочницей. Наиболее часто появляется у пациентов младшего возраста, особенно младенцев. Горло в белом налете, особенно мягкое небо, задняя стенка глотки, миндалины.
Также экссудат покрывает всю ротовую полость щеки, язык, губы. Как правило, у детей другими симптомами кандидоз не сопровождается. От налета можно избавиться механически.
У взрослых болезнь протекает тяжелее, с появлением общих симптомов: повышенной температуры тела, слабости, сонливости и симптомов интоксикации организма.
Отмечают боли в глотки, горло красное с белым налетом, в редких случаях присутствует удушье, неприятный кислый запах изо рта. Это обусловлено активным размножением кандидов в ротовой полости.
Основная причина развития симптома кроется в снижении иммунитета. В той или иной мере каждый инфицирован грибками, они относятся к условно-патогенной флоре. Но болеют не все.
Лечение должно быть систематическим, комплексным. Применяются нестероидные противовоспалительные препараты, антибиотики для предотвращения вторичного бактериального поражения, антисептические растворы, особенно Мирамистина, противомикозных средств и некоторых других фармацевтических средств.
Фарингомикоз
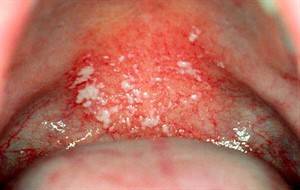
Близкий «родственник» кандидоза. По своему характеру является воспалительным поражением ротоглотки и мягкого неба.
Небно-глоточная дужка покрывается белым или сероватым налетом, который счищается при механическом воздействии, а также смазывании специальными антисептическими растворами.
Растворяется в воде, потому объем может уменьшаться при полосканиях.
Фарингомикоз сопряжен с болями в горле при глотании, нарушениями голоса, вплоть до полного его исчезновения. Анатомические структуры дыхательных путей красные, гиперемированные, отечные. Лечение идентичное кандидозу.
Стоматит
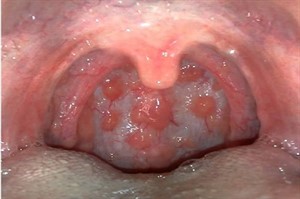
Представляет собой воспалительное поражение слизистых оболочек ротовой полости. В патологический процесс может вовлекаться также и глотка.
Белый налет покрывает горло без температуры, появляется на мягком небе и характеризуется безболезненностью, трудно снимается механическим способом.
Патогномоничным признаком является появление беловатых или желтых язвочек на слизистых. При некротической форме образуется серый экссудат, разложение тканей.появляется на мягком небе, характеризуется безболезненностью, но трудно снимается механическим способом.
Лечение проводится у стоматолога в обязательном порядке. При вовлечении в болезнетворный процесс эпителия глотки потребуется помощь отоларинголога.
Терапия проводится нестероидными противовоспалительными, антисептиками, антибиотиками, противогрибковыми препаратами, противовирусными средствами.
Стоматит может быть бактериальным, грибковым, вирусным, что обуславливает множество возможных вариантов лечения.
Если имеет место некротический процесс, назначаются специализированные препараты, ускоряющие процесс отторжения патогенных тканей. Подойдет, например, Диоксидин.
Сифилис
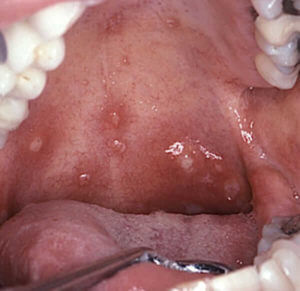
Если болит горло и белый налет, на задней его стенке причиной тому может быть сифилис.
Встречается подобное крайне редко, но полностью исключать развитие заболевания, особенно при недавних незащищенных половых контактах орально-генитального характера, нельзя.
Характеризуется безболезненностью и невозможностью удаления механически. Нужно обследоваться и обнаруживать сопутствующие симптомы, они достаточно специфичны.
Лейкоплакия ротовой полости
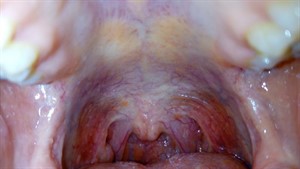
Представляет собой неопластический процесс. Обычно, лейкоплакия поражает половые органы, полость рта — нехарактерная локализация патологического процесса.
Встречается заболевание у курящих людей и лиц, злоупотребляющих алкоголем.
В переводе лейкоплакия означает «белая бляшка», что точно характеризует патологию. В ходе процесса на миндалинах, мягком небе, языке, щеках, глоточной дужке образуются белые и желтоватые пятна. Они не удаляются механически.
По своему характеру это ороговевшие клетки эпителия, а не налет. Участки гиперкератоза безболезненны. Опасность патологии заключается в возможном злокачественном перерождении таких областей.
Гиперкератоз претерпевает несколько трансформаций:
- на первой стадии участок выглядит как небольшое плоское пятно;
- затем оно превращается в бородавчатую структуру белесого оттенка;
- наконец происходит изъязвление анатомических структур.
Лечение малоинвазивное, с применением криодеструкции, фотокоагуляции и т.д.
Классический фарингит
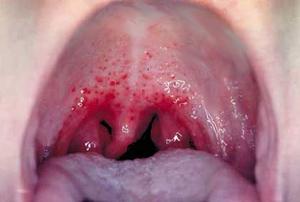
При нем налет образуется в области небно-глоточной дужки, а также мягкого неба. Характерно покраснение заглоточных миндалин и жгучие болезненные ощущения в горле. Лечится так же как и ангина, преимущественно антибиотиками, к которым у возбудителей есть чувствительность.
Дополнительно назначаются местные антисептики в виде спреев и полосканий, (Гексорал, Мирпмистин, Фурацилин).
В качестве симптоматических средств для купирования болевого синдрома применяют аэрозоли с анестетиком ( Тантум Верде и Стрепсилс Плюс).
Причина неприятного симптома так же может скрываться в банальном несоблюдении гигиенических правил обработки полости рта. Но это редкость.
О чем говорит повышение температуры и ее отсутствие?
Повышение температуры тела говорит об остроте процесса. Чем выше показатели термометра, тем активнее протекает болезнь. Но практика показывает, что отсутствие гипертермии далеко не всегда коррелирует с остротой процесса.
Все зависит от силы иммунитета и интенсивности реакции организма на внешние и внутренние раздражители.
При некоторых заболеваниях даже в активной фазе температуры может и не быть. Например, при лейкоплакии.
Отсутствие гипертермии в большинстве случаев говорит о хронизации процесса.
Что необходимо обследовать?

Специфические обследования проводятся по назначению лечащего специалиста. В первую очередь рекомендуется обратиться к терапевту.
Он поможет определиться с дальнейшей тактикой диагностики, проведет рутинные мероприятия, вроде первичного осмотра зева, измерения температуры тела, прослушивания легочного звука (возможно, речь идет о вторичном процессе).
В дальнейшем нужно обращаться к профильным специалистам:
- Отоларингологу.
- Стоматологу.
- Онкологу (при лейкоплакии),
Любой врач на первичной консультации проводит устный опрос пациента на предмет жалоб. Важно зафиксировать всю информацию для дальнейшего анализа.
Далее специалист собирает анамнез: узнает, чем страдал или страдает пациент в данный момент. Особенно важно установить факты наличия хронических болезней любого типа и характера и некоторые иные.
Чтобы поставить и верифицировать диагноз потребуется провести ряд исследований:
- Общий анализ крови. В случае наличия инфекционных поражений, демонстрирует воспалительный процесс. На него указывает лейкоцитоз, высокая скорость оседания эритроцитов.
- Биохимия венозной крови. Повышается щелочная фосфатаза и некоторые иные показатели.
- Исследование ротовой полости, оценка состояния зева (на приемах у стоматолога и ЛОР-врача).
- Ларингоскопия. Для объективной оценки состояния гортани.
- Мазок из зева, исследование налета. Проводится бактериологический посев, серологическая оценка.
- Биопсия участка лейкоплакии.
- Гистологическое исследование клеточных структур. Назначается также при гиперкератозе.
Не обязательно сдавать все анализы. В большинстве ситуаций хватает визуального осмотра и мазка из зева, поскольку речь идет о тонзиллите или фарингите.
Однако если причина осталась неясной, кроме этих обследований врач может назначить и другие манипуляции.
Общие принципы лечения
Лечение заключается в устранении первопричины белого налета в глотке. Принципы терапии отличаются в зависимости от заболевания.
При инфекционном поражении назначаются специализированные препараты:
- противовоспалительные нестероидного происхождения. Кетопрофен, Кеторолак. Найз и иные;
- антисептики в форме растворов. Мирамистин, Хлоргексидин Фурацилин;
- антибиотики. Только после оценки характера поражения и типа возбудителя;
- противомикозные средства. Эффективны если заболевание вызвано дрожжеподобными грибками;
- лейкоплакия лечится с помощью криодеструкции (окисью азота), фотокоагуляции, радиоволновым методом.
На усмотрение врача назначаются и иные методики терапии.
Белый налет в горле — это патологический экссудат, который, в большинстве случаев, является продуктом жизнедеятельности бактерий и грибков.
Удаление налета — не самоцель. Требуется справиться с первопричиной, тогда нормализуется и общее состояние здоровья пациента. В любом случае, нужно разбираться. Речь может идти о сравнительно безобидных патологиях, а также об опасных состояниях. От этого напрямую зависит прогноз.
Афтозный стоматит — воспаление слизистой оболочки полости рта
Вконтакте
Одноклассники
Мой мир
Источник


