Нарушение вестибулярного аппарата после отита
Когда появляются проблемы с восприятием пространства, зрительными и слуховыми функциями, потеря равновесия, возникновение головокружения, все эти симптомы могут свидетельствовать о нарушениях вестибулярного аппарата. Причиной могут быть врожденные или приобретенные пороки вестибулярного аппарата.
Смотреть бесплатно онлайн федеральные каналы, смотреть по ссылке ТВ онлайн
Основная информация о функциональности вестибулярного аппарата
Прежде чем говорить про симптомы и лечение нарушений вестибулярного аппарата, необходимо понимать общую структуру этого органа.
Вестибулярный аппарат – важнейший орган, отвечающий за функцию равновесия, положение тела и его передвижение. Без нормального функционирования аппарата, человеку свойственны проблемы координации движений, с изменением положения головы, да и всего тела.
ВА расположен во внутреннем ухе. Он небольшой по размеру и состоит из трех полукруглых каналов и двух мешочков.
Каналы, в свою очередь, отвечают за восприятие высоты, длины и ширины. Они заполнены жидкостью, которая позволяет вестибулярному аппарату определить положение тела, соответственно, при наклоне жидкость перемещается.
В мешочках находятся хрусталики, давящие на рецепторы, которые сообщают мозгу об ускорении, замедлении или изменении силы притяжения.
Причины, которые приводят к отклонению работу вестибулярного аппарата
Позиционное головокружение
С этим ощущением сталкивался почти каждый. Особенно такая причина свойственна людям старше 60 лет. Чаще всего позиционному головокружению подвержены женщины. Точных факторов, влияющих на возникновение болезни назвать невозможно. Чаще всего такое отклонение встречается после операции или травмы. Спровоцировать позиционное вращение, может, и слабость вовремя ОРЗ, ОРВИ. Для этого заболевания характерны следующие симптомы:
- меняя положение головы, возникает ощущение вращения;
- появляется тошнота и рвота;
- в некоторых случаях возникает болезненное ощущение в животе.
Головокружение в результате рассеянного склероза
Прогрессирующее заболевание может вызывать тошноту.
Травма
Перелом кости в виске, сотрясение, возникшее в результате травмы головы, вызывает нарушения ВА.
Патологии отоларингологии
Нарушения могут спровоцировать ушные заболевания:
- пробка из серы;
- отосклероз;
- повреждение слуховой трубы;
- разные формы отита.
Вестибулярный неврит
Возникает вследствие перенесенной инфекционной или вирусной болезни. Это одна из частых причин нарушения работы ВА, возникающая из-за поражения вестибулярного нерва. Самый сложный период длится около 3 дней. Полное выздоровление наступает, спустя несколько недель. А для людей в возрасте требуется несколько месяцев для полноценного восстановления. Для вестибулярного неврита характерны следующие симптомы:
- сильное головокружение;
- быстрое движение глаз в стороны или по кругу;
- тошнота и рвота.
Признак вертебрально-базилярной недостаточности
От заболевания страдают чаще люди, старше 60 лет. Для терапии нарушения вестибулярного аппарата необходимо лечить сердечно-сосудистые заболевания. Основными причинами этого вида заболевания является мозжечковый инсульт, поражение вестибулярного нерва, сосудистые заболевания внутреннего уха. К основным симптомам заболевания относят следующие:
- неожиданное головокружение без определенных причин;
- проблемы с равновесием;
- сопровождение тошнотой и рвотой.
Возможны сопутствующие признаки:
- отклонения в зрительном понимании, может двоиться;
- нарушение речи, звучание голоса в нос;
- вследствие потери равновесия возможны падения.
Признак вертебрально-базилярной недостаточности не может проявлять себя на протяжении нескольких месяцев. Потому при проявлении подобных признаков длительное время, этот диагноз исключается. Необходимо пройти полное обследование организма.
Забита лабиринтная артерия
Эта причина нарушения вестибулярного аппарата предоставляет особую угрозу. Дело в том, что закупорка мешает нормальному кровоснабжению мозга. Последствия могут быть критичны: мозжечковый инсульт, инфаркт, внутримозговое излияние крови. Все эти поражения угрожают жизни. При проявлении симптомов, нужно незамедлительно обратиться за медицинской помощью. Признаки закупорки артерии:
- сильное головокружение;
- глобальная потеря координации;
- потеря слуха одного уха.
Хроническая двухсторонняя вестибулопатия
Это последствие интоксикации медикаментами. Определить патологию можно по следующим признакам:
- несильное головокружение;
- тошнота;
- проблемы с ориентацией в пространстве и устойчивостью, обостряющееся в темном помещении.
Заболевание Меньера
Часто встречающаяся проблема с внутренним ухом. Патология проявляет себя такими симптомами:
- приступ головокружения, которое быстро появляется и спадает;
- промежуточное ухудшение слуха, провоцирующее его потерю в дальнейшем;
- непрерывные шумы, усиливающиеся во время приступа головокружения.
Краниовертебральная аномалия
Частая причина повреждения вестибулярного органа. Патология характерна для детей. Определяется по таким признакам:
- проблемы с речью;
- непроизвольное быстрое движение глаз – нистагм;
- проблемное глотание.
Среди других причин отмечают меланомы на мосто-мозжечковом угле, эпилепсия, мигрень.
Виды поражения ВА
Основным сопровождающим фактором нарушения вестибулярного аппарата признается головокружение. Специалисты выделяют несколько форм.
- Периферическое. Самый популярный вид возникает при болезни канальцев слухового нерва в вестибулярном аппарате.
- Центральное. Болезни вестибулярных частей мозга: ствол, мозжечок, корковые отделы.
- Афферентативное. Головокружение возникает из-за проблем со зрением, слухом, нарушением функции грудинно-ключично-сосцевидной мышцы.
Симптомы болезни ВА
Признаки нарушения проявляются в двух формах: прямой и сопутствующей.
Прямые проявления:
- головокружение;
- нистагм (непроизвольное движение глаз горизонтально или по кругу).
Сопутствующие проявления:
- тошнота разной степени, рвота;
- бледность или покраснение лица и шеи;
- проблемы с равновесием, координацией;
- потливость;
- проблемы с работой сердца, дыхания;
- изменение показателей давления.
Признаки нарушения вестибулярного аппарата проявляются приступами и могут иметь разную степень воздействия. Причиной выражения симптомов бывает запах, еда, погодные изменения.
Определение диагноза
Для диагностики очень важно обратиться к врачу еще на начальном этапе проявления нарушений. Дефекты в работе вестибулярного аппарата чаще являются последствием других заболеваний. Определить первоначальные причины и поставить диагноз поможет отоларинголог.
Во время диагностики проводится полное обследование с помощью дополнительных препаратов:
- выяснить уровень слухового восприятия поможет аудиометрия;
- для определения состояния артерий позвонка проводится ультразвуковое исследование;
- проверка наличия патологий мозга проводится при помощи томографии.
Лечение болезни
Медикаментозная терапия
Чаще всего первое, что делают врачи при повреждении вестибулярного органа – назначают лечение, устраняющее основные симптомы. Для этого используются вазоактивные медикаменты. Лекарственное лечение состоит из средств против рвоты и вестибулярных супрессоров. Сюда входят 3 подвида медикаментов:
- антихолинергические;
- бензодиазепиные;
- антигистаминные.
После тщательной диагностики обнаруживаются другие заболевания, спровоцировавшие болезнь вестибулярного аппарата. К примеру, сенсоневральная тугоухость, сопровождающаяся снижением слуха. Поэтому главная задача врача – правильно определить первопричину и назначить эффективную терапию.
Народная медицина
Имеет свою эффективность при комплексном лечении с выполнением рекомендаций от доктора. Народные средства не являются причиной отказа от традиционных методов лечения.
Есть несколько народных препаратов.
Имбирь. На 4 чайные ложки добавляется щепотка мяты, фенхеля, измельченных тыквенных семечек, сельдерей, немного цветов ромашки и цедра апельсина. Смесь заливается кипятком и настаивается около 15 минут.
Бальзам на основе 3 настоек. Первая готовится из клевера: 40 г цветов залить 500 мл спирта. Настаивать 2 недели в темноте. Для второй необходимы корни диоскореи: 50 г залить 500 мл спирта. Пусть постоит 2 недели в темном месте. Третья настойка готовится из прополиса и спирта. Смесь должна настояться 10 дней в темном месте. А затем состав процедить. Смешанные настойки употреблять по 1 столовой ложке, каждый день по 3 раза после приема пищи.
Профилактика нарушений
Поможет справиться с координационными проблемами специальная лечебная гимнастика. Комплекс упражнений тренирует вестибулярный аппарат. Занятия продолжаются в течение 15 минут. Сначала выполняются в очень медленном темпе.
- Движение глазами по горизонтали и по вертикали. Голова неподвижна.
- Наклоны головой в разные стороны, сначала с открытыми, затем закрыв глаза.
- Пожимание плечами.
- Перебрасывание мячика из руки в руку.
- Хождение по комнате с открытыми глазами, затем – закрыть.
Источник
Âñåì ïðèâåò. Äåëî â òîì, ÷òî ïîä ãîëîâîêðóæåíèåì ñêðûâàþòñÿ ðàçíûå çàáîëåâàíèÿ, è ÷àñòî ñòàâèòñÿ íåïðàâèëüíûé äèàãíîç. Íàïðèìåð, ÷åëîâåêà ñòðàäàþùèé ïñèõîãåííûì ãîëîâîêðóæåíèåì áóäåò äîëãîå âðåìÿ õîäèòü ñ äèàãíîçîì ñèíäðîì ïîçâîíî÷íîé àðòåðèè (èëè øåéíûé îñòåîõîíäðîç) è â èòîãå íå ïîëó÷èò àäåêâàòíóþ ïîìîùü. À òàê êàê ãîëîâîêðóæåíèå ýòî òåìíûé ëåñ íåâðîëîãèè, ÿ ðåøèëñÿ ïðîòîïòàòü òðîïó, ÷òîáû ïðîâåñòè Âàñ ïî ýòîìó ëåñó.
Ïîåõàëè.
Åñëè ðàçîáðàòüñÿ, òî ëþáîå ãîëîâîêðóæåíèå ìîæíî ðàçäåëèòü íà äâà âèäà:
1. Ñèñòåìíîå ãîëîâîêðóæåíèå (êîòîðîå ñâÿçàííî ñ ïîðàæåíèå ãîëîâíîãî ìîçãà è âåñòèáóëÿðíîãî àïïàðàòà).
Ñèñòåìíîå ãîëîâîêðóæåíèå — ýòî ñàìîå óæàñíîå, ÷òî ìîæåò ïî÷óâñòâîâàòü ÷åëîâåê. Âû êîãäà-íèáóäü êðóòèëèñü íà ìåñòå äî ïîòåðè ðàâíîâåñèÿ? Âîò ýòî áóäóò ïðèìåðíî òàêèå îùóùåíèÿ. Ïðè ñèñòåìíîì ãîëîâîêðóæåíèè ïðåäìåòû ïëûâóò ïåðåä ãëàçàìè, èíîãäà äàæå ìîæíî ñêàçàòü â êàêóþ ñòîðîíó (ïî ÷àñîâîé ñòðåëêå èëè ïðîòèâ). Òàêæå ñèñòåìíîå ãîëîâîêðóæåíèå ìîæíî ïðåäñòàâèòü ïî äðóãîìó. Åñëè î÷åíü-î÷åíü ìíîãî âûïèòü àëêîãîëÿ, âîò òå ñàìûå «âåðòîëåòèêè» — ýòî ñèñòåìíîå ãîëîâîêðóæåíèå. À òåïåðü ïðåäñòàâüòå, êàêîâî äåíü, äâà èëè íåäåëþ ñ òàêèìè îùóùåíèÿìè? Èç-çà òàêîãî ãîëîâîêðóæåíèÿ, êàê ïðàâèëî, âñåãäà áóäåò âûðàæåííàÿ òîøíîòà è ðâîòà.
2. Íå ñèñòåìíîå ãîëîâîêðóæåíèå.
ß áû åãî íàçâàë îùóùåíèåì ãîëîâîêðóæåíèÿ, è åãî ìîæíî ðàçäåëèòü íà 3 âèäà.
À). Ïðåäîáìîðî÷íîå ãîëîâîêðóæåíèå (ëèïîòèìèÿ). Îùóùåíèå äóðíîòû, òåìíååò â ãëàçàõ, îùóùåíèå êàê áóäòî óïàäåøü â îáìîðîê.
Á). Íàðóøåíèå ðàâíîâåñèÿ. Òóò áîëüøå ïîõîæå íà îùóùåíèå íåóñòîé÷èâîñòè, øàòêîñòè ïðè õîäüáå, ñëîâíî êà÷àåò.
Â). Îñîáíÿêîì ñòîèò ïñèõîãåííîå ãîëîâîêðóæåíèå, êàê îùóùåíèå íåÿñíîñòè â ãîëîâå, òóìàíà â ãîëîâå, îùóùåíèå äóðíîòû è ò.ä.
Òàêèå ñîñòîÿíèÿ î÷åíü ðåäêî âûçûâàþò ðâîòó, ÷àùå òîøíîòó.
2. Îáû÷íî ïîä ãîëîâîêðóæåíèåì ïîíèìàþò èìåííî íå ñèñòåìíîå, ïîýòîìó íà÷íåì ñ íåãî.
À). Ïðåäîáìîðî÷íûå ñîñòîÿíèÿ èëè ëèïîòèìèÿ.
Ýòî ñîñòîÿíèå, êîãäà ãîëîâíîìó ìîçãó íå õâàòàåò ïèòàíèÿ. Íàø îðãàíèçì óìíîå ñóùåñòâî, îí ïîíèìàåò, ÷òî îñíîâíûå çàòðàòû ýíåðãèè (âñëåäñòâèå è êðîâîòîêà) — ýòî êîðà áîëüøèõ ïîëóøàðèé. Èìåííî çà ñ÷åò íåå ìû ñ âàìè äóìàåì, ïåðåðàáàòûâàåì ïîëó÷åííóþ èíôîðìàöèþ. Ïîýòîìó ëó÷øèé ñïîñîá ñýêîíîìèòü — îòêëþ÷èòü êîðó. Åñòåñòâåííî ïîñëå òàêîãî ÷åëîâåê ïåðåõîäèò â ðåæèì ýêîíîìèè ýíåðãèè (òàê íàçûâàåìûé ñïÿùèé ðåæèì). È ÷åëîâåê ïàäàåò â îáìîðîê.
Íî ïåðåä òåì, êàê ýòî ñäåëàòü, ÷åëîâåê áóäåò ÷óâñòâîâàòü îùóùåíèå ãîëîâîêðóæåíèÿ, ïîòîìó ÷òî íåäîñòàòî÷íîå êðîâîñíàáæåíèå — íåäîñòàòî÷íàÿ ôóíêöèÿ. Îòñþäà è ñèìïòîìû.
Ïðè÷èí îáìîðîêîâ áîëüøîå êîëè÷åñòâî, êîòîðîå çàñëóæèâàåò îòäåëüíûé ïîñò.
Á). Íàðóøåíèå ðàâíîâåñèÿ ïðè çàáîëåâàíèÿõ íåðâíîé ñèñòåìû.
Ó íàñ â îðãàíèçìå åñòü îãðîìíàÿ ñåòü, êîòîðàÿ ñîåäèíÿåò çðåíèå, ÷óâñòâèòåëüíîñòü, äâèãàòåëüíóþ ñèñòåìó è òåì ñàìûì ïîçâîëÿÿ ðàáîòàòü âåñòèáóëÿðíîìó àïïàðàòó ñëàæåííî.
Ïîýòîìó íàøè ãëàçà è ìûøå÷íî-ñóñòàâíîå ÷óâñòâî, êîòîðîå îòâå÷àåò çà îùóùåíèå ïîëîæåíèÿ òåëà â ïðîñòðàíñòâå — ýòî òîæå â îïðåäåëåííîì ðîäå âåñòèáóëÿðíàÿ ñèñòåìà.

È â ñëó÷àå ïîâðåæäåíèÿ, íàïðèìåð, ÷óâñòâèòåëüíîé ñèñòåìû (âñëåäñòâèå ñàõàðíîãî äèàáåòà) ÷åëîâåê áóäåò îùóùàòü íåóñòîé÷èâîñòü, øàòêîñòè ïðè õîäüáå. ×òî ìîæåò òðàêòîâàòüñÿ êàê ãîëîâîêðóæåíèå. Õîòÿ âåñòèáóëÿðíûé àïïàðàò öåëûé. Ïðè÷èíàìè íàðóøåíèÿìè ðàâíîâåñèÿ ìîãóò áûòü ðàññåÿííûé ñêëåðîç, îïóõîëü ãîëîâíîãî, ñïèííîãî ìîçãà, õðîíè÷åñêàÿ àëêîãîëüíàÿ èíòîêñèêàöèÿ, ïðèåì ïðåïàðàòîâ (ïðîòèâîýïèëåïòè÷åñêèå, òðàíêâèëèçàòîðû, àìèíîãëèêîçèäû) è òàê äàëåå. Íî îñîáåííîñòü òàêîãî îùóùåíèÿ ãîëîâîêðóæåíèÿ â òîì, îíî âîçíèêàåò â ïîëîæåíèè ñòîÿ, à ñèäÿ è ëåæà ïðîõîäèò.
Â). Ïñèõîãåííîå ãîëîâîêðóæåíèå.
Äåëî â òîì, ÷òî ìíîãèå òðåâîæíûå ðàññòðîéñòâà ìîãóò ñîïðîâîæäàòüñÿ îùóùåíèåì ãîëîâîêðóæåíèÿ. À èíîãäà ýòî ÿâëÿåòñÿ îäíèì åäèíñòâåííûì ñèìïòîìîì (â òàêîì ñëó÷àå åñòü îòäåëüíûé êîòåë — ôîáè÷åñêîå ïîñòóðàëüíîå ãîëîâîêðóæåíèå). Êàê ïðàâèëî, ïðè òàêîì âèäå ãîëîâîêðóæåíèÿ ó ÷åëîâåêà åñòü ïîâûøåííàÿ òðåâîæíîñòü, íàðóøåíèå ñíà, ðàçëè÷íûå âåãåòàòèâíûå ïðîÿâëåíèÿ. Ãîëîâîêðóæåíèå, êàê ïðàâèëî, âïåðâûå âîçíèêàåò ïîñëå ïåðåíåñåííîãî ñòðåññà. Êñòàòè, ýòèì ñòðåññîì ìîæåò áûòü çàáîëåâàíèå, ïðèâîäÿùåå ê ãîëîâîêðóæåíèþ, íàïðèìåð, äîáðîêà÷åñòâåííîå ïîçèöèîííîãî ãîëîâîêðóæåíèå. Îñíîâíîå çàáîëåâàíèå ïðîéäåò, íî ê íåìó äîáàâèòñÿ ïñèõîãåííîå è ìû ïîëó÷èì ÷åëîâåêà, êîòîðûå äîëãîå âðåìÿ õîäèò ïî âðà÷àì èìåÿ îãðîìíóþ ïàïêó îáñëåäîâàíèé è âñå áåçðåçóëüòàòíî.
1. Òåïåðü ïîäðîáíî ïðî ñèñòåìíîå ãîëîâîêðóæåíèå.
Ñèñòåìíîå ãîëîâîêðóæåíèå äåëèòñÿ íà öåíòðàëüíîå è ïåðèôåðè÷åñêîå. Äëÿ òîãî, ÷òîáû ðàçîáðàòüñÿ â ïðè÷èíàõ ñèñòåìíîãî ãîëîâîêðóæåíèÿ ìû êðàòêî îêóíåìñÿ â ñòðîåíèå íåðâíîé ñèñòåìû è âåñòèáóëÿðíîãî àïïàðàòà, êîòîðûå îòâå÷àþò çà êîîðäèíàöèþ äâèæåíèé.
Âåñòèáóëÿðíûé àïïàðàò ìîæíî ïîäåëèòü íà äâà îòäåëà ïåðèôåðè÷åñêèé è öåíòðàëüíûé.
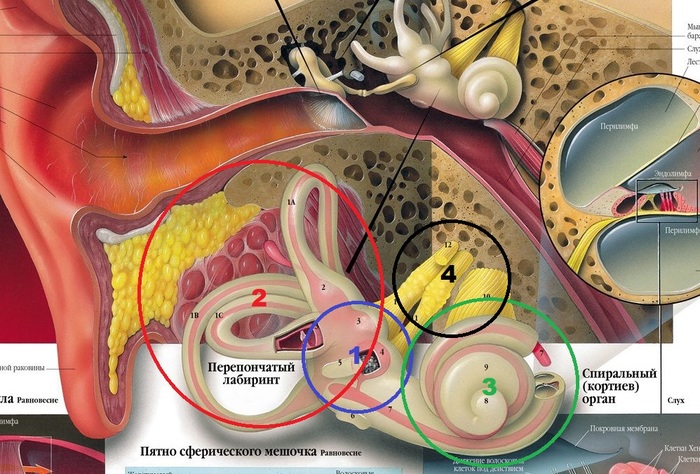
 ïåðèôåðè÷åñêèé âåñòèáóëÿðíûé àïïàðàò âõîäèò:
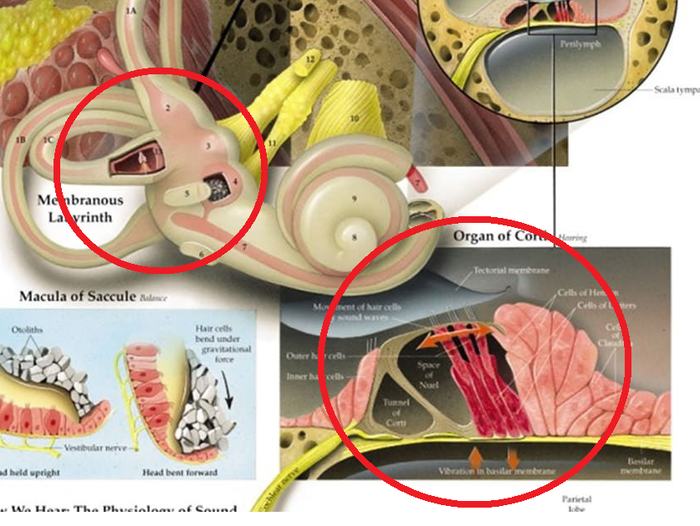
1. Âíóòðåííåå óõî, êîòîðîå ñîñòîèò èç ïðåääâåðèÿ (öèôåðêà 1, âûäåëåíî ñèíèì), òðåõ ïîëóêðóæíûõ êàíàëîâ (öèôåðêà 2, âûäåëåíî êðàñíûì) è óëèòêè (öèôåðêà 3, âûäåëåíî çåëåíûì). Ïðåääâåðèå è òðè ïîëóêðóæíûõ êàíàëà îòâå÷àþò çà ðàâíîâåñèå. Åñëè ïðîñòî, òî â ïðåääâåðèè íàõîäèòñÿ æèäêîñòü, íåáîëüøèå êàìóøêè (îòîëèòû) è êëåòêè ñ ðåñíè÷êàìè. Ïðè íàêëîíå ãîëîâû æèäêîñòü è îòîëèòû äâèãàþò ðåñíè÷êè, êîòîðûå ñîçäàþò ýëåêòðè÷åñêèé èìïóëüñ. Òåì ñàìûì íàø îðãàíèçì çíàåò â êàêîì ïîëîæåíèè ïðîñòðàíñòâà ìû íàõîäèìñÿ. Î÷åíü ïîõîæå íà óðîâåíü â ñòðîèòåëüñòâå. Óëèòêà îòâå÷àåò çà ñëóõ, íî îíà ñâÿçàííà ñ ïðåääâåðèåì, ïîýòîìó ïðè ïàòîëîãèè óëèòêè, ìîæåò âîçíèêàòü ãîëîâîêðóæåíèå.
2. Ïðåääâåðíî-óëèòêîâûé íåðâ (öèôåðêà 4, âûäåëåíî ÷åðíûì), êîòîðûå ñîñòîèò èç äâóõ ÷àñòåé — âåñòèáóëÿðíîé — ñëåâà íà êàðòèíêå è ñëóõîâîé — ñïðàâà. Ïî ýòîìó íåðâó èíôîðìàöèÿ â âèäå ýëåêòðè÷åñêèõ ñèãíàëîâ îò âíóòðåííåãî óõà óõîäèò â ãîëîâíîé ìîçã.
 ñëó÷àå ïîâðåæäåíèÿ âûøåïåðå÷èñëåííûõ ñòðóêòóð áóäåò âîçíèêàòü ïåðèôåðè÷åñêîå ñèñòåìíîå ãîëîâîêðóæåíèå. À âîò çàáîëåâàíèÿ, êîòîðûå ïðèâîäÿò ê òàêîìó ãîëîâîêðóæåíèþ.
Äîáðîêà÷åñòâåííîå ïîçèöèîííîå ãîëîâîêðóæåíèå (ÄÏÏÃ).
Åñëè â ïîëóêðóæíûå êàíàëû áóäóò ïîïàäàòü òâåðäûå ÷àñòèöû (îòîëèòû, êîòîðûå â íîðìå íàõîäÿòñÿ â ïðåääâåðèè) îíè áóäóò ðàçäðàæàòü âåñòèáóëÿðíûé àïïàðàò.  ýòîì ñëó÷àå ìû ïîëó÷èì äîáðîêà÷åñòâåííîå ïîçèöèîííîå ãîëîâîêðóæåíèå (ÄÏÏÃ).
Ãîëîâîêðóæåíèå ñèñòåìíîå, ñ òîøíîòîé, ðâîòîé è çàâèñèò îò ïîëîæåíèÿ ãîëîâû. Ïîâåðíóëè ãîëîâó, òâåðäûå ÷àñòè÷êè ñìåñòèëèñü — ãîëîâà êðóæèòñÿ. Çàìåðëè íà ìåñòå — ãîëîâîêðóæåíèå ïðîõîäèò. Ñóùåñòâóåò îïðåäåëåííûå ìåòîäèêè, êîòîðûå ïîçâîëÿþò ïîñòàâèòü äèàãíîç è äàæå îïðåäåëèòü â êàêîì êàíàëå ïëàâàþò òâåðäûå ÷àñòèöû (îòîëèòû).
Åñëè çàãíàòü ÷àñòè÷êè â ìåñòà, ãäå íåò ðåöåïòîðîâ — ãîëîâîêðóæåíèå ïðîéäåò. Äëÿ ýòîãî åñòü ñïåöèàëüíûå ìåòîäèêè, êîòîðûå ïðîâîäèò âðà÷. Áóêâàëüíî çà îäèí ñåàíñ ìîæíî èçáàâèòüñÿ îò ãîëîâîêðóæåíèÿ.
Ýòî î÷åíü ÷àñòàÿ ïðè÷èíà ãîëîâîêðóæåíèÿ, êîòîðàÿ ÷àñòî òðàêòóåòñÿ êàê èíñóëüò èëè ïðîáëåìû ñ ñîñóäàìè øåè. È âñëåäñòâèå ýòîãî íå àäåêâàòíî ëå÷èòñÿ.
Âåñòèáóëÿðíûé íåéðîíèò
Ïðè âåñòèáóëÿðíîì íåéðîíèòå âîñïàëÿåòñÿ âåñòèáóëÿðíàÿ ÷àñòü íåðâà (èç-çà âèðóñà ãåðïåñà èëè èíôåêöèîííî-àëëåðãè÷åñêîé ðåàêöèè). Åñëè íåðâ âîñïàëèëñÿ, îí àäåêâàòíî íå ôóíêöèîíèðóåò è áóäåò ïîñûëàòü ýëåêòðè÷åñêèå ñèãíàëû â ãîëîâíîé ìîçã, ÷òî ïðèâåäåò ê ñèñòåìíîìó ãîëîâîêðóæåíèÿ, òîøíîòå, ðâîòå. Åñòåñòâåííî íà òàêîå ãîëîâîêðóæåíèå ïîëîæåíèå òåëà íå âëèÿåò. Ïðè âåñòèáóëÿðíîì íåéðîíèòå ñëóõ íå ñíèæàåòñÿ. Îñíîâà ëå÷åíèÿ ýòî ñíÿòèå âîñïàëåíèÿ. Îáû÷íî ïðîõîäèò ÷åðåç íåäåëþ, íî íà ïîëíîå âîññòàíîâëåíèå ìîæåò ïîòðåáîâàòüñÿ íåñêîëüêî ìåñÿöåâ.
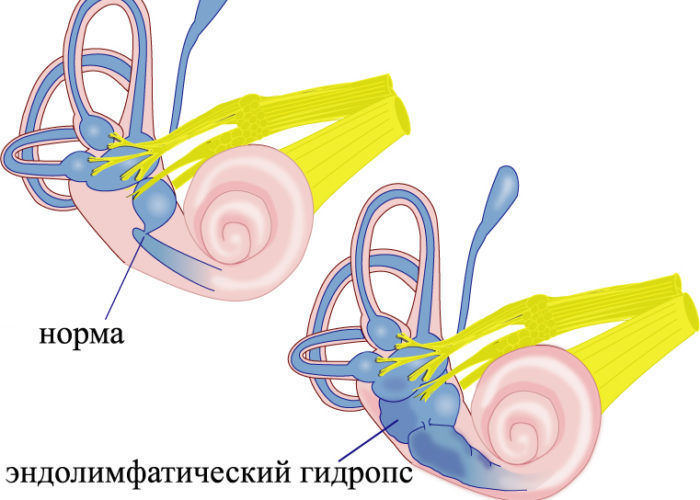
Áîëåçíü Ìåíüåðà
Åùå ýòî çàáîëåâàíèå íàçûâàåòñÿ ýíäîëèìôàòè÷åñêèé ãèäðîïñ. Íå áóäó ïîäðîáíî îïèñûâàòü ïàòîãåíåç áîëåçíè Ìåíüåðà, ïðîñòî ñêàæó, ÷òî ñóòü â òîì, ÷òî æèäêîñòè â óëèòêå ñòàíîâèòñÿ ìíîãî, îíà ðàñòÿãèâàåò ñòåíêè è äàâèò íà ïðåääâåðèå è ïîëóêðóæíûå êàíàëû, ÷òî ïðèâîäèò ê âûðàæåííîìó ñèñòåìíîìó ãîëîâîêðóæåíèþ ñ òîøíîòîé è ðâîòîé. À òàê êàê óëèòêà îòâå÷àåò çà ñëóõ, â òàêîì ñëó÷àåò ó ÷åëîâåêà áóäåò âîçíèêàòü øóì â óõå, è ñíèæàòüñÿ ñëóõ. Çàáîëåâàíèå íåïðèÿòíîå ñ íåïðåäñêàçóåìûìè ïîñëåäñòâèÿìè.

Ýòî ñàìûå ÷àñòûå ïðè÷èíû ïåðèôåðè÷åñêîãî ñèñòåìíîãî ãîëîâîêðóæåíèÿ. Êîíå÷íî åñòü åùå ïåðåëèìôàòè÷åñêàÿ ôèñòóëà (êîãäà ñðåäíåå è âíóòðåííå óõî ñîîáùàåòñÿ ìåæäó ñîáîé), âåñòèáóëÿðíàÿ ïàðîêñèçìèÿ (â ñëó÷àå, êîãäà íà ïðåääâåðíî-óëèòêîâûé íåðâ äàâèò àðòåðèÿ, âåíà èëè ñîñóäèñòîå îáðàçîâàíèå), ëàáèðèíòèò (âîñïàëåíèå âíóòðåííåãî óõà) íî òàêèå ñîñòîÿíèÿ äîñòàòî÷íî ðåäêèå.
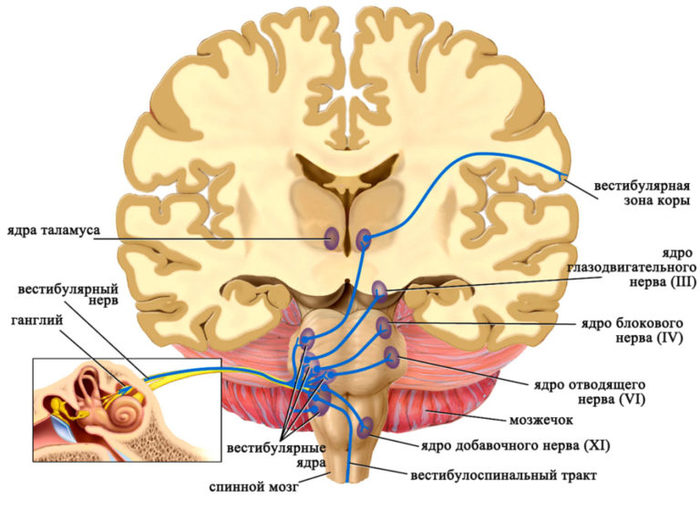
Öåíòðàëüíûé âåñòèáóëÿðíûé àïïàðàò ñîñòîèò èç:
1. ßäåð âåñòèáóëÿðíîãî àïïàðàòà.
2. Âåñòèáóëÿðíîé çîíû êîðû áîëüøèõ ïîëóøàðèé
Ýòî ðàáîòàåò ïðèìåðíî òàê. Ïðåääâåðíî-óëèòêîâûé íåðâ íàïðàâëÿåòñÿ â ïðîäîëãîâàòûé ìîçã.  ýòîì ìåñòå ðàñïîëàãàþòñÿ ñêîïëåíèå êëåòîê ãîëîâíîãî ìîçãà (íåéðîíîâ). Òàêèå ñêîïëåíèÿ íàçûâàþòñÿ ÿäðà âåñòèáóëÿðíîãî àïïàðàòà. Èç ýòèõ ÿäåð ýëåêòðè÷åñêèå ñèãíàëû íàïðàâëÿþòñÿ âî ìíîãèå îòäåëû ÖÍÑ:
1.  ñïèííîé ìîçã (ñîîòâåòñòâåííî ñîåäèíÿÿ òàêòèëüíûå îùóùåíèÿ è ìûøå÷íî-ñóñòàâíîå ÷óâñòâî )
2.  ìîçæå÷îê (îí îòâå÷àåò çà êîîðäèíàöèþ äâèæåíèé è çà òîíóñ ìûøö).
3.  ñêîïëåíèå êëåòîê, êîòîðûå îòâå÷àþò çà äâèæåíèÿ ãëàç.
4. Â êîðó áîëüøîãî ìîçãà.
5. Â ðåòèêóëÿðíóþ ôîðìàöèþ.
6. Â öåíòðû âåãåòàòèâíîé íåðâíîé ñèñòåìû.
 ñëó÷àå, åñëè ïîâðåæäàþòñÿ âûøåîïèñàííûå ñòðóêòóðû ìîæåò âîçíèêàòü öåíòðàëüíîå ñèñòåìíîå ãîëîâîêðóæåíèå.
1. Èíñóëüò (èëè íàðóøåíèå ìîçãîâîãî êðîâîñíàáæåíèÿ)
2. Òðàíçèòîðíàÿ èøåìè÷åñêàÿ àòàêà (ÒÈÀ)3. Êðîâîèçëèÿíèÿ â ãîëîâíîé ìîçã4. Îïóõîëè ãîëîâíîãî ìîçãà5. Ðàññåÿííûé ñêëåðîç6. Ýíöåôàëèò.
Âñå ýòè çàáîëåâàíèÿ ìîãóò ïîâðåäèòü ÿäðà ãîëîâíîãî ìîçãà è ìíîãî÷èñëåííûå ñâÿçè, ÷òî ïðèâåäåò ê ñèñòåìíîìó ãîëîâîêðóæåíèþ. Ïðè ýòîì ñòðàäàþò è äðóãèå ñòðóêòóðû, êîòîðûå îòâå÷àþò çà ÷óâñòâèòåëüíîñòü èëè ñèëó ìûøö. Ïîýòîìó âìåñòå ñ ãîëîâîêðóæåíèåì áóäåò è äðóãàÿ ñèìïòîìàòèêà. Íàïðèìåð, ñëàáîñòü â ðóêå è íîãå, íàðóøåíèå ÷óâñòâèòåëüíîñòè, äâîåíèå â ãëàçàõ è ò.ä. Ýòî è îòëè÷àåò öåíòðàëüíîå ãîëîâîêðóæåíèå îò ïåðèôåðè÷åñêîãî — äîëæíû áûòü äðóãèå ñèìïòîìû ïîðàæåíèÿ ãîëîâíîãî ìîçãà. Íî âåçäå åñòü èñêëþ÷åíèÿ, ïîýòîìó âñåãäà ñìîòðÿò ãîëîâíîé ìîçã ñ ïîìîùüþ ÊÒ èëè ÌÐÒ.
Ðåçþìå.
Ëå÷åíèå ãîëîâîêðóæåíèÿ îñíîâûâàåòñÿ òîëüêî íà ïðè÷èíàõ çàáîëåâàíèÿ. Âàæíî âî âðåìÿ ïîñòàâèòü ïðàâèëüíûé äèàãíîç è íà÷àòü ëå÷åíèå. Íà ýòî ìîæåò óéòè 15 ìèíóò, à èíîãäà è 1 ÷àñà íå õâàòàåò, ÷òîáû ðàçîáðàòüñÿ â ïðè÷èíàõ.  íà÷àëå ÿ è ïèñàë, ÷òî ãîëîâîêðóæåíèå ýòî òåìíûé ëåñ íåâðîëîãèè, íàäåþñü âû ïîíÿëè ïî÷åìó. À âåäü ñóùåñòâóåò åùå âåñòèáóëÿðíàÿ ìèãðåíü, âåñòèáóëÿðíàÿ ýïèëåïñèÿ êîòîðûå òîæå ìîãóò ñïóòàòü êàðòû è ñîïðîâîæäàþòñÿ òîëüêî ãîëîâîêðóæåíèåì.
Åñëè ÷òî-òî èíòèìíîå — ïî÷òà: dr.chemordakov@yandex.ru
Èíñòàãðàì, åñëè áóäåò ÷åì-òî ïîëåçåí: dr.chemordakov
Источник


