Некроз кожи фото после ожога

Ожог, или повреждение кожи под действием высокой температуры или при контакте с едким химическим веществом – одна из самых распространенных травм. Особенно часто обжигаются дети. Очень важно знать основные правила первой помощи и иметь в домашней аптечке подходящее эффективное средство для лечения после ожогов.
Способы лечения и процесс заживления ожогов будет напрямую зависеть от степени, площади и глубины поражения кожного покрова.
Лечение после ожогов
Выделяют четыре основных степени ожоговых повреждений:
- При
ожоге I степени
происходит повреждение эпидермиса, то есть поверхности кожи. После ожога наблюдается незначительный отек и покраснение кожи. Как правило, такой ожог проходит уже через два-три дня, не оставляя никаких следов. - При
ожоге II степени
происходит образование волдырей. При правильном лечении и применении адекватной терапии и средств после ожогов заживление возможно через десять-двенадцать дней. - Более серьезная,
III степень ожога
характеризуется некрозом тканей. При этом над раной образуется сухая корка, так называемый струп. При ожоге III степени А эпителиальные клетки кожи частично сохраняются, что способствует процессу самостоятельного заживления раны. А при ожоге III степени Б вся кожа погибает, а рана заживает очень медленно. -
Ожог IV степени
сопровождается обугливанием кожи и глубоким поражением мышц, подкожных тканей и костей. При серьезных степенях ожога и большой площади поражения необходима срочная госпитализация.
При небольших поражениях особое значение для быстрого заживления тканей приобретает правильно оказанная первая помощь.
В первую очередь необходимо как можно скорее устранить причину ожога, прекратив воздействие огня или температуры на кожу. Пораженное место необходимо охладить, поместив в холодную воду или приложив сухой лед.
При оказании первой помощи не стоит сразу наносить на поврежденную ткань мази или крема после ожогов, сначала надо очистить неповрежденную поверхность вокруг пораженного участка с помощью эфира, а затем спирта.
Для того чтобы удалить из раны остатки омертвевшей ткани обычно используется изотонический раствор хлорида натрия. Если первая помощь будет оказана своевременно, поврежденная в результате ожога кожа заживет гораздо быстрее.
Важно знать!
Если ожог занимает значительную площадь, кожа серьезно повреждена и на ней образовались волдыри в большом количестве – сразу же обращайтесь за врачебной помощью.
Восстановление кожи после ожога
На этапе восстановления кожи главными задачами являются заживление и обеззараживание. Часто сразу же после ожога на коже возникает волдырь, содержащий прозрачную жидкость – плазму, которая просачивается через поврежденные ткани.
Если правильно обрабатывать волдыри после ожога, то воспаления и нагноения удастся избежать, и под волдырем начнет образовываться новый слой кожи, а через одну или две недели поврежденный участок подсохнет и отделится. На месте волдыря, как правило, остается светло-розовое пятно – новая молодая кожа. Кожа после ожога очень нежная и чувствительная, на этом этапе для ускорения ее регенерации рекомендуется использовать различные мази, крема и гели. Они помогают восстановить поврежденную ткань и удалить следы ожога.
При неблагоприятном развитии событий на поврежденном участке кожи может развиться инфекция, тогда происходит воспаление и нагноение волдыря. Воспалительный процесс приводит к повышению температуры, ознобу, слабости и восстановление после ожога становится более длительным. В результате инфекция может привести к образованию рубцов и шрамов после ожога. Если такое произошло, следует, не откладывая, обратиться к врачу, который назначит анализы. С их помощью будет выяснено, какова причина воспаления.
Лечение рубцов и шрамов после ожогов
Шрамы, образовавшиеся в месте повреждения кожи, могут воспалиться, что часто приводит к образованию келоидного рубца, который выступает над кожей. Образование келоидного рубца чаще всего сопровождается зудом и жжением. Чаще всего значительные по размеру рубцы от ожогов лечат хирургическим путем. Шрам после ожога удаляется посредством иссечения рубца с последующим наложением косметического шва. Затем, после снятия швов, новый рубец обрабатывается специальными медикаментами, препятствующими разрастанию тканей.
Рубцы после ожога также могут лечить с помощью лазерной шлифовки. Для менее серьезных случаев используется так называемый химический пилинг, с применением фруктовых кислот. Кроме того, рекомендуется использование кремов, в состав которых входят активные регенерирующие компоненты.
Средства от ожогов
Препараты, использующиеся для лечения после ожогов на разных стадиях, бывают нескольких видов – это спреи, кремы, мази, гели и повязки.
Так, для лечения термических ожогов чаще всего используются мази, например – «Левомеколь». Это лекарство заживляет рану и обладает бактерицидными свойствами. Кроме того, в ней содержится обезболивающий компонент, который в первые дни заживления раны позволяет снять боль.
Мазь «Повидон-йод» содержит активный йод, обеззараживающий рану, а также препараты, ускоряющие процесс регенерации тканей. Подобное действие имеет и известный бальзам «Спасатель», изготовленный из натуральных компонентов без применения гормональных и антибиотических средств, активно восстанавливающий защитные свойства поврежденной кожи. Также во избежание инфицирования и скорейшего заживления кожи после ожога традиционно применяются мази «Левомеколь» и «Пантенол».
Помимо мазей, еще одно эффективное средство от ожогов – крем. Как правило, он применяется на этапе восстановления поврежденной ткани, для профилактики образования шрамов и рубцов. При солнечных и термических ожогах может применяться крем-пена «Пантенол». Ее действие сходно с действием мази, при этом крем по сравнению с мазью имеет более легкую текстуру и легче впитывается в кожу.
При наличии серьезных повреждений, когда контакт с раной вызывает сильные болезненные ощущения, рекомендуется использовать спреи. Они легко распыляются на пораженную поверхность, позволяя избежать дополнительного контакта с болезненным участком кожи.
Еще одним из средств для обработки кожи после ожогов являются различные противоожоговые повязки. Они пропитаны специальным составом, облегчающим боль и оказывающим антисептическое воздействие.
Эффективным средством от ожогов также являются гели. Среди таких средств можно отметить «Ожогов.Нет», «Апполо». Эти гели сочетает в себе функции антисептика при первичной обработке раны, заживляющей мази и местного обезболивающего. По данным экспериментов, гели способствуют более быстрому очищению ран от некротических тканей, предотвращая развитие воспалительного процесса и нагноения, тем самым предотвращая образование шрамов и рубцов.
Источник
Современная медицина далеко шагнула вперёд. Созданы вакцины от многих болезней, врачи удачно борются с множеством инфекций. Однако проблема возникновения и распространения гангрены до сих пор актуальна.
Некроз кожных покровов
 Некроз кожи или гангрена – это сложный и тяжёлый процесс с необратимыми последствиями, поэтому так важно своевременно начать лечение. Почему же развивается некроз?
Некроз кожи или гангрена – это сложный и тяжёлый процесс с необратимыми последствиями, поэтому так важно своевременно начать лечение. Почему же развивается некроз?
Определение
В организме человека любые процессы происходят на клеточном уровне. Ткани являются совокупностью клеток и выполняют определённые функции (защита, регулирование и прочее). Если клеточный процесс нарушается под влиянием какого-то воздействия, происходит отмирание клеток вплоть до возникновения некроза.
Некроз – это омертвление тканей организма из-за воздействия внутренних или внешних агентов.
Патология представляет угрозу для жизни и лечение должно быть незамедлительным, под постоянным контролем квалифицированного врача.
Причины появления некрозов
Чтобы назначить курс терапии, в первую очередь, доктор выясняет причину из-за которой возникло данное состояние. Это важно, потому что от провоцирующего фактора зависит метод устранения болезни.
Различают два типа причин:
- Экзогенные – некроз из-за внешних раздражителей.
- Эндогенные – внутренние проблемы организма, нарушение процессов.
Обморожение
 При длительном воздействии низкая температура отрицательно влияет на кожные покровы, если своевременно не оказать помощь, то могут возникнуть тяжёлые осложнения.
При длительном воздействии низкая температура отрицательно влияет на кожные покровы, если своевременно не оказать помощь, то могут возникнуть тяжёлые осложнения.
Обморожение делят на четыре степени:
- I – кожа краснеет, синеет, теряет чувствительность (или усиливает) на участках соприкосновения с холодом.
- II – симптомы второй стадии сопровождаются возникновением пузырей и волдырей.
- III – страдает подкожная клетчатка, в крови скапливаются вредные вещества и токсины.
- VI – погибают нервы, мышцы, происходит интоксикации крови. Самая опасная стадия, возможна потеря сознания из-за повреждения головного мозга.
Гангрена образуется чаще при третьей и четвёртой степени. Содержит гной, который быстро распространяется по организму, поражает глубокие ткани и кости, поэтому помощь должна быть оказана как можно быстрее. При интенсивном инфицировании и бездействии, придётся прибегать к хирургическому методу – ампутации.
Обморожение относится к физическим причинам возникновения некроза кожи.
Инфекции
 Очаг некроза могут спровоцировать инфекции:
Очаг некроза могут спровоцировать инфекции:
- энтеробактерии;
- кишечная палочка;
- стрептококк и другие.
Возбудитель может проникнуть из-за разных травм:
- рана от пули;
- ножевая;
- раздавливание;
- размозжение.
В ситуации, когда питание тканей нарушено, гангрена может возникнуть даже при небольшой ссадине, а так же если у человека имеются сопутствующие болезни – сахарный диабет и другие хронические заболевания.
Инфекции способствуют переходу сухой гангрены во влажную, которая распространяется гораздо интенсивнее.
Токсикологические
Под влиянием токсичных веществ, кислот, щелочей, солей и сильных лекарственных средств может развиться некроз кожи. Содержащийся яд вызывает отмирание внутренних органов и попадает в кожный покров, клетки. Это является благоприятной обстановкой для гангрены. Помимо этого иммунитет ослаблен и не может противостоять болезни.
Травмы
Внешние механические повреждения могут спровоцировать формирование некроза. Это может произойти из-за сильного ушиба, в результате которого страдает кожный покров, отмечается размозжение и сильное сдавливание.
Аллергия
 Аллергическая реакция может стать причиной необратимых изменений внутри организма, в итоге которых легко развивается фибриноидный некроз.
Аллергическая реакция может стать причиной необратимых изменений внутри организма, в итоге которых легко развивается фибриноидный некроз.
Трофоневротические
Один из главных провокаторов гангрены – нарушение микроциркуляции крови. Это может произойти из-за обезвоживания, трофических отмираний из-за которых образуются пролежни и глубокие раны. Эти процессы вызывают, кроме неправильного кровообращения, нарушение связи внутренних органов с центральной нервной системой, что так же является фактором к появлению некрозов.
Симптомы: на что обратить внимание
Интенсивность симптомов гангрены зависит от этиологии и степени сложности заболевания. Обычно некроз сопровождается общей утомляемостью, слабостью во всем организме. Пораженный участок теряет чувствительность, приобретает бледный оттенок, а со временем синеет из-за отсутствия кровообращения.
Тревожные симптомы:
- отсутствие чувствительности;

- кожный покров меняет цвет от бледного до синего;
- конечности отекают и немеют;
- в пораженном участке иногда ощущаются судороги;
- меняется дыхательный ритм;
- появляются язвы и волдыри;
- увеличивается ЧЧС;
- человек чувствует недомогание и апатию.
Если некроз был спровоцирован отравлением, то больной чувствует резкое ухудшение самочувствия, нервная система быстро истощается. Состояние требует незамедлительной помощи.
Стадии некроза
Гангрена – это серьёзный диагноз. Но, если вовремя распознать симптомы и не допустить развития и перехода в более тяжёлые стадии, то процесс можно остановить. Заболевание подразделяется на несколько степеней: паранекроз, некробиоз, гибель клеток, выделение ферментов.
Паранекроз
По-другому называется агония клеток. Если начать лечение, то процесс обратим и пациент довольно быстро может избавиться от проблемы.
Некробиоз
При данной степени клетки начинают отмирать и новые не образуются, нарушается обмен веществ и состояние не поддаётся корректировке.
Гибель клеток
 Из-за воздействия патогенных факторов клетки отмирают – это естественный процесс из-за негативного влияния, обусловленный генетически.
Из-за воздействия патогенных факторов клетки отмирают – это естественный процесс из-за негативного влияния, обусловленный генетически.
Выделение ферментов
Данное состояние называется – аутолиз. При этой стадии в организме происходит разложение мертвых клеток. Процесс провоцируют ферменты, которые выделяют отмершие ткани.
Как проводится диагностика
Чтобы выявить заболевание и верно подобрать терапию, врач использует несколько методов диагностики:
- КТГ.
- Рентгенография.
- МРТ.
- Радиоизотопное сканирование.
С помощью комплекса мероприятий, доктор выявляет очаг возникновения некроза, размер поражённого участка и стадию заболевания.
При начальных стадиях гангрены для диагностики достаточно показаний больного, внешнего осмотра. Чаще всего этому подвержены конечности. Они изменяют цвет, и теряют чувствительность.
Как проводится лечение
 Лечение проводится в несколько этапов и обязательно в стационаре. Врачи, занимающиеся лечением:
Лечение проводится в несколько этапов и обязательно в стационаре. Врачи, занимающиеся лечением:
- из-за химических или механических воздействий пациентом занимается травматолог;
- при поражении органов брюшной полости, конечностей при сахарном диабете – хирург;
- гангрена легкого – торакальный хирург;
- из-за сосудистых проблем – сосудистый хирург.
Медикаментозное
Лечение с помощью медицинских препаратов направлено:
- стимуляция кровообращения;
- стабилизациюя питания тканей;
- предотвращение рефлекторного спазма сосудов – новокаиновые блокады;
- улучшение работы сердечно-сосудистой системы;
- противовоспалительные препараты для устранения отека и воспаления;
- производят внутренне вливание растворов, плазмы в тяжёлых случаях – переливание крови;
- антибиотики.
Если гангрена вызвана из-за поражения сосудов, то врач назначает препараты для стабилизации кровообращения в тканях, которые ещё жизнеспособны. При тромбозе необходимы тромболитические средства.
Хирургическое
 Хирургическое вмешательство применяется, когда медикаментозная терапия не приносит результата. Ампутация – крайняя мера и доктора до последнего пытаются устранить некроз с помощью препаратов.
Хирургическое вмешательство применяется, когда медикаментозная терапия не приносит результата. Ампутация – крайняя мера и доктора до последнего пытаются устранить некроз с помощью препаратов.
Операция включает этапы:
- антибактериальная терапия;
- инфузия;
- омертвевшие ткани удаляют;
- в реабилитационном процессе необходима медикаментозная терапия, нередко – помощь психолога.
После ампутации нужно строго соблюдать рекомендации врача, и регулярно посещать приёмы для проверки состояния организма.
Народные средства
В домашних условиях допустимо лечение, но только после осмотра врача. Чаще народные методы допустимы при лёгкой стадии некроза и в послеоперационный период.
Компресс для поражённого участка:
- воск;
- хозяйственное мыло;

- мёд;
- канифоль;
- растительное масло;
- свиной жир.
Данные продукты нужно прокипятить, остудить и добавить перетертый алое и чеснок.
Более простой рецепт: пепел дубовой коры и смалец нужно перемешать и накладывать на больное место.
Народными средствами нельзя заменить полностью лечение, допустимо лишь использование компрессов в качестве дополнительных мер.
Прогнозы и осложнения
 Некрозы – это серьёзная патология, которая может привести к серьёзным осложнениям:
Некрозы – это серьёзная патология, которая может привести к серьёзным осложнениям:
- перитонит;
- сепсис;
- кровотечения;
- недостаточность сердечно-сосудистой системы;
- сухая гангрена может перейти во влажную;
- интоксикация;
- летальный исход.
Если вовремя начать терапию, то большая вероятность благополучного результата. Ампутацию применяют в самых крайних случаях.
Гангрена – это поражение тканей, которые может привести к смерти. Чтобы не прибегать к хирургическому вмешательству, нужно тщательно следить за здоровьем и замечать изменения в самочувствии.
Полезное видео
Источник
Ïîõîæèå ïîñòû

Çäðàâñòâóéòå äîðîãèå Ïèêàáóøíèêè! Ïðîñòèòå çà äîëãóþ òèøèíó â ýôèðå. Ïðîñòî ÿ ëåíèâàÿ æîïà ïîñòîÿííî îòêëàäûâàþ íà ïîòîì íîâûé ïîñò, à ïîòîì äåëà, ðàáîòà, ñåìüÿ è âñå íèêàê íå ìîãó ñîáðàòüñÿ è íàïèñàòü ïîñò. Óæå òÿæåëî Âàñ ÷åì-òî óäèâèòü, íî âñå æå íåñêîëüêî íåîáû÷íûõ ñëó÷àåâ ÿ Âàì ïðèãîòîâèë:

1) Ìàëü÷èê 3 ëåò.  êâàðòèðå êîíêðåòíûé òàêîé ðåìîíò. Ó ìàìû äåíü ðîæäåíèÿ- îíà çàíÿòà ïîçäðàâëåíèÿìè. Ïàïà òîæå ÷åì-òî çàíÿò. Ìàëü÷óãàí íàøåë ãäå-òî ìåäíûé ïðîâîä áåç îïëåòêè. Âçÿëñÿ çà ñåðåäèíó ãóáàìè, à êîíöû ïðîâîäà çàñóíóë â ãíåçäî ðîçåòêè.  èòîãå: Ýëåêòðîòðàâìà. Ýëåêòðîîæîãè 3 ñòåïåíè. Ãóáó ðàçîðâàëî ïîïîëàì íà 4-5 ñì. Ãëóáîêèå îæîãè êèñòåé. Ïàðåíåê ïåðåíåñ íåñêîëüêî îïåðàöèé. Îòäåëüíî âûçûâàëè ÷åëþñòíî-ëèöåâîãî õèðóðãà íà îïåðàöèþ. Âûïèñàëè. Äåôåêò ïî÷òè íå çàìåòåí.
2) Áàáóëå÷êà 87 ëåò. Îò ãàçîâîé ïëèòû çàãîðåëñÿ õàëàò (êëàññèêà). Ãëóáîêèå îæîãè íà ïðåäïëå÷üå. Êàçàëîñü áû íè÷åãî òàêîãî íåîáû÷íîãî, ÍÎ! Ó áàáóëè êîæà êàê ïåðãàìåíòíàÿ áóìàãà+ îòåêè. Êîæà ëåãêî ðâåòñÿ îò íå ñèëüíîãî íàäàâëèâàíèÿ íà íåå. Ïðè ñíÿòèè ïîâÿçîê ïðàêòè÷åñêè íåðåàëüíî íå ïîðåçàòü êîæó. Äàæå ïðè çàäåâàíèè îáðàòíîé ñòîðîíîé áðàíø íîæíèö- ïîÿâëÿëèñü ðàíû. Âîçèëñÿ ïî÷òè ìåñÿö. Âûïîëíèë 2 îïåðàöèè. Êîæà ïðèæèëàñü- âûïèñàë. È âçäîõíóë îáëåã÷åííî
3) Ðåáåíîê 1 ãîäà.  ÷àñòíîì äîìå çàâàëèëñÿ íà áàòàðåþ ãîðÿ÷óþ. Ëèöîì. Ïîêà ïûòàëñÿ ïåðåâåðíóòüñÿ- ïîëó÷èë ãëóáîêèå îæîãè ëèöà. Ìàìà âñå ýòî âðåìÿ íàõîäèëàñü ðÿäîì. Íå ïîìîãëà ðåáåíêó ïî ïðè÷èíå òîãî, ÷òî îíà ãëóõîíåìàÿ. Ïðîñòî íå ñëûøàëà êàê íàäðûâàåòñÿ ðåáåíîê. Ëå÷èì
4) Ïàöèåíò 55 ëåò. Ïðèâåçëè íà êîíñóëüòàöèþ èç Òóáåðêóëåçíîãî äèñïàíñåðà. Ñî ñëîâ ïàöèåíòà- Ïðîñíóëñÿ óòðîì è óâèäåë, ÷òî âñå òåëî-ðóêè, ãðóäü, æèâîò- â îæîãàõ. Ìíîæåñòâåííûå ïóçûðè. Ýïèäåðìèñ ïðÿì îòñëàèâàåòñÿ. Îòêóäà îæîãè- ïàöèåíò ïîÿñíèòü íå ìîæåò. Ïåðâàÿ ìûñëü- Ñèíäðîì Ëàéåëëà (òîêñè÷åñêèé ýïèäåðìàëüíûé íåêðîëèç) íàèáîëåå òÿæ¸ëûé âàðèàíò àëëåðãè÷åñêîãî áóëë¸çíîãî äåðìàòèòà
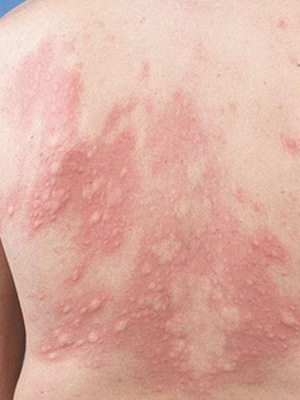
Íî ïîòîì, óòî÷íèâ àíàìíåç, ÿ âûÿñíèë, ÷òî ïàöèåíòà ëå÷àò Ôòîðõèíàëîíàìè. à îíè î÷åíü ÷àñòî âûçûâàþò Ôîòîñåíñèáèëèçàöèþ ÿâëåíèå ïîâûøåíèÿ ÷óâñòâèòåëüíîñòè îðãàíèçìà (÷àùå êîæè è ñëèçèñòûõ îáîëî÷åê) ê äåéñòâèþ óëüòðàôèîëåòîâîãî èëè âèäèìîãî èçëó÷åíèé.Äåëî áûëî ëåòîì, è ïàöèåíò ÷àñòî âûõîäèë íà áàëêîí êóðèòü. Áåç ìàéêè.
 èòîãå ïîëó÷èë õîðîøèå òàêèå ñîëíå÷íûå îæîãè.
5) Äåâóøêà 15 ëåò. Âî âðåìÿ âòîðîãî ïðèñòóïà ýïèëåïñèè â æèçíè- âûïðÿìëÿëà ñåáå âîëîñû óòþæêîì. Íó âîò ñîâñåì íåóäà÷íî ñîâïàëî.  èòîãå óïàëà ãîëåíüþ íà ðàñêàëåííûé óòþæîê. Ñêîëüêî òàê ïðîëåæàëà íå ïîìíèò. Áîëüøå ìåñÿöà ëå÷èëàñü ñàìà. À òàì ïðàêòè÷åñêè 4 ñòåïåíü îæîãà ïî ñòàðîé êëàññèôèêàöèè. Íî îáðàòèëàñü îíà ïî ïðè÷èíå òîãî, ÷òî ÷åðåç 10 äíåé ó íåå âûïóñêíîé è îíà õîòåëà áû áåç ðàíû ê ýòîìó âðåìåíè áûòü… Íó íè÷åãî, óñïåëè 🙂 Âûïèñàë ÷åðåç 8 äíåé.
6) Ìóæ÷èíà 30 ëåò. Íà ñïîð ïåðåïðûãèâàë êîñòåð. Ñïîð ïðîèãðàë. Îæîãè âåðõíèõ êîíå÷íîñòåé, æèâîòà è ëèöà. Æèâîò ïðèäåòñÿ îïåðèðîâàòü. Ñàìîå èíòåðåñíîå — áûë àáñîëþòíî òðåçâ.
7) Áàáóøêà 78 ëåò. Îæîãè ïðåäïîëîæèòåëüíî ïëàìåíåì. Òî÷íûå îáñòîÿòåëüñòâà òðàâìû íå ïîìíèò. Åå íàøëà áðèãàäà Ì×Ñ â êâàðòèðå, íà êóõíå. Ñèäåëà îíà âîò òàê

Ïðè÷åì ïî ïðîäîëæèòåëüíîñòè- îêîëî ñóòîê. àëêîãîëÿ â êðîâè íå íàéäåíî. Ñî ñëîâ ïàöèåíòêè ïðîñòî ñèäåëà è ïîòåðÿëà ñîçíàíèå. Ïåðâûå íåñêîëüêî äíåé- âîîáùå íå ìîãëà øåâåëèòü íèæíèìè êîíå÷íîñòÿìè. Áûëà îñìîòðåíà íåéðîõèðóðãàìè, íåâðîëîãàìè, òðàâìàòîëîãàìè. Âûïîëíèëè ðåíòãåíîðàôèþ ïî÷òè âñåãî, ÌÐÒ ãîëîâû- àáñîëþòíî íè÷åãî íå íàøëè 🙂 Áàáóëþ ëå÷èë ìåñÿö. Âûïîëíèë 2 ïåðåñàäêè êîæè. Ïåðèîäè÷åñêè ïàöèåíòêà äóìàëà ,÷òî íàõîäèòñÿ â òåàòðå, ÿ ãëàâíûé ðåæèññåð, à ó ïîñòîâîé ìåäñåñòðû ãëàâíàÿ ðîëü… Íî ê ïðèõîäó ïñèõèàòðà- ðàçóì âñåãäà ïðîÿñíÿëñÿ 🙂  èòîãå âûïèñàëàñü, óøëà ïåøêîì è ñ ÿñíîé ãîëîâîé.
8) Äåâóøêà 24 ëåò.  ïåðèîä îòêëþ÷åíèÿ ãîðÿ÷åé âîäû( à åñëè áûòü òî÷íûì- â ïîñëåäíèé äåíü áåç ãîðÿ÷åé âîäû) ðåøèëà íàãðåòü Ìíîãî ãîðÿ÷èé âîäû è ïðèíÿòü âàííó. Íî,ê ñîæàëåíèþ, íåóäà÷íî îñòóïèëàñü â âàííå. À âîäó ê ýòîìó ìîìåíòó åùå íå ðàçáàâèëà. Èòîã- 15% îæîãîâ òåëà.
Îæîãè ïîâåðõíîñòíûå- íî êðàéíå áîëüíþ÷èè íà ïåðåâÿçêàõ. Êàæäóþ ïåðåâÿçêó îíà ðàññòðàèâàëàñü, ÷òî òàê è íå óñïåëà ïîìûòüñÿ íîðìàëüíî 🙁
Âûïèñàë ÷åðåç 10 äíåé
9) Òðîå ïîäðîñòêîâ (îò 10 äî 18 ëåò) î ñëîâ îäíîãî èç íèõ:
Øëè è óâèäåëè êàê ãîðèò áî÷êà. Ðåøèëè ïîäîéòè è ïîòóøèòü.
 èòîãå âçðûâ. 2- â ðåàíèìàöèè. 1 â îáùåì îòäåëåíèè. Íó âîò íå âåðþ ÿ, ÷òî îíè øëè è ðåøèëè ïîòóøèòü. Ïî-ëþáîìó õèìè÷èëè ÷òî-òî.
 èòîãå õî÷ó ñêàçàòü,÷òî î÷åíü ó÷àñòèëèñü ñëó÷àå ïîäæîãîâ äåòüìè ñâîèõ ñâåðñòíèêîâ. Ðàíüøå íå áûëî òàêîãî.
Áóäüòå äîáðåå 🙂 Íå äîáàâëÿéòå íàì ðàáîòû!
Ëó÷øå âñåãî- ñòàðàÿ äîáðàÿ äðàêà. Ïóñòü òðàâìàòîëîãè ðàáîòàþò 🙂

Ïîêàçàòü ïîëíîñòüþ
3

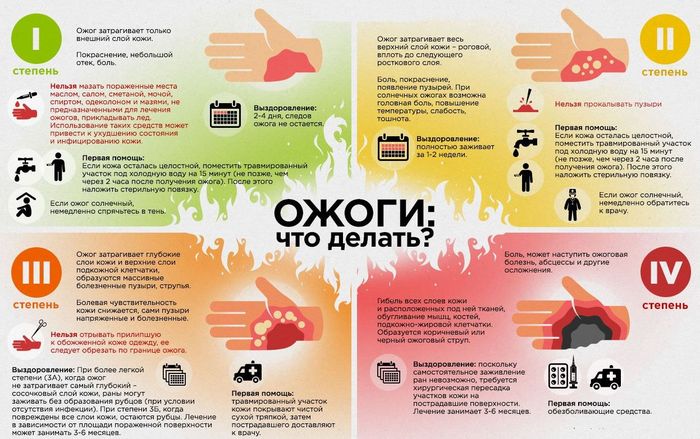
êàðòèíêà âçÿòà ñ ïðîñòîðîâ. Ñàìàÿ àäåêâàòíàÿ è äîñòóïíàÿ, íà ìîé âçãëÿä.
Åäèíñòâåííûé íþàíñ- èçìåíèëàñü êëàññèôèêàöèÿ:
ÌÊÁ 10 — Ìåæäóíàðîäíàÿ êëàññèôèêàöèÿ áîëåçíåé 10-ãî ïåðåñìîòðà (âåðñèÿ: 2016, òåêóùàÿ âåðñèÿ)
Òåðìè÷åñêèå è õèìè÷åñêèå îæîãè:
ïåðâîé ñòåïåíè [ýðèòåìà (ïîêðàñíåíèå)]
âòîðîé ñòåïåíè [ïóçûðè] [ïîòåðÿ ýïèäåðìèñà]
òðåòüåé ñòåïåíè [ãëóáîêèé íåêðîç ïîäëåæàùèõ òêàíåé] [óòðàòà âñåõ ñëîåâ êîæè]
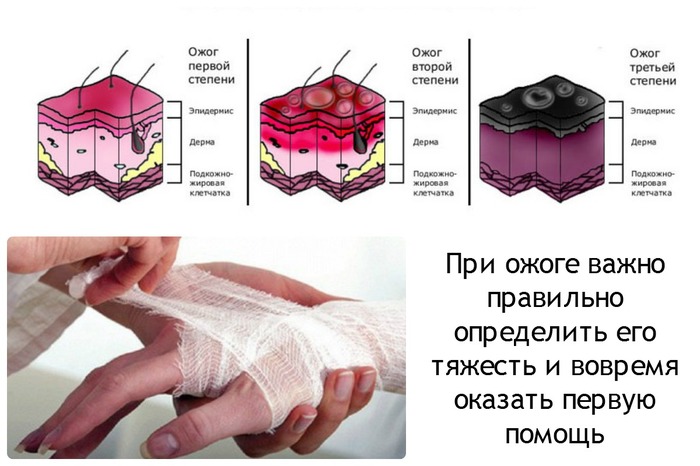
Îïðåäåëåíèå ïëîùàäè îæîãà äîñòóïíî îáúÿñíåíî íà ñëåäóþùèõ êàðòèíêàõ (òðåóãîëüíèê-ãðóäü, êðóã-æèâîò)
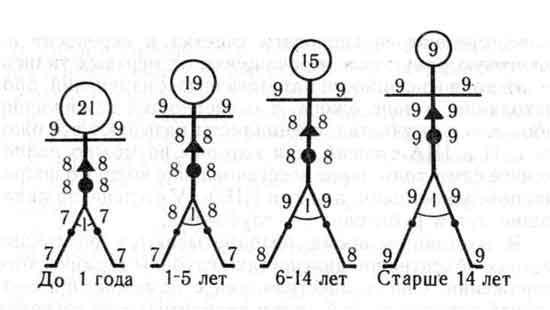

NB: Èìåííî ëàäîíè ïàöèåíòà, à íå âàøåé ëàäîíè!
Íàäåþñü íèêîìó ýòà ïàìÿòêà íå ïðèãîäèòñÿ, íî âñ¸ æå… Áåðåãèòå ñåáÿ è ñâîèõ áëèçêèõ

Ïîêàçàòü ïîëíîñòüþ
4
Òåðàïèÿ ðóáöîâ
1) Íåèíâàçèâíûå ìåòîäû:
— Êîìïðåññèîííàÿ òåðàïèÿ (äàâÿùèå ïîâÿçêè)
— Ñèëèêîíîâûé ãåëü
— Ñòåðîèäû äëÿ ìåñòíîãî ëå÷åíèÿ
— Ìèêðîïîðèñòûå ïëåíêè (õç ÷òî ýòî!)
— Ïîëèóðåòàíîâûå ïîâÿçêè
— Àêðèëîâûå ïîâÿçêè
2) Èíâàçèâíûå ìåòîäû:
— Õèðóðãè÷åñêîå èññå÷åíèå ðóáöîâ
— Èíúåêöèè ñòåðîèäîâ â îáëàñòü ðóáöà
— Ëó÷åâàÿ òåðàïèÿ
— Ëàçåðíàÿ òåðàïèÿ
— Êðèîòåðàïèÿ
…
3) Äðóãèå ìåòîäû (áåç äîêàçàííîé ýôôåêòèâíîñòè)
— Ìåñòíîå ïðèìåíåíèå êðåìà ñ âèòàìèíîì Å
— Ìàññàæ
— Êðåìû ñ ýêñòðàêòîì ðàñòèòåëüíîãî ïðîèñõîæäåíèÿ.
Íàïèñàííûé äàëåå òåêñò íå ÿâëÿåòñÿ êëèíè÷åñêîé ðåêîìåíäàöèåé. Ìíåíèå äðóãèõ ñïåöèàëèñòîâ ìîæåò íå ñîâïàäàòü ñ ìîèì. ×àñòü îïèñàííûõ ïðåïàðàòîâ óæå óñòàðåëà. ß óïîìèíàë òîëüêî òå ïðåïàðàòû, ðåçóëüòàòû êîòîðûõ ÿ âèäåë è êîòîðûìè ìîè ïàöèåíòû ïîëüçóþòñÿ â ïåðèîä ðåàáèëèòàöèè. Ìàòåðèàëû âçÿòû èç îòêðûòûõ èñòî÷íèêîâ. ×àñòü ìàòåðèàëîâ èç ëè÷íûõ àðõèâîâ ( èíôîðìàöèÿ, êîòîðóþ íàì äàâàëè âî âðåìÿ öèêëà ïîâûøåíèÿ êâàëèôèêàöèè) Çà áîëüøóþ ÷àñòü èíôîðìàöèè áëàãîäàðþ ÔÃÁÓ «Èíñòèòóò õèðóðãèè èì. À.Â.Âèøíåâñêîãî»
ÊÓÐÑ ÊÎÍÑÅÐÂÀÒÈÂÍÎÉ ÐÅÀÁÈËÈÒÀÖÈÈ ÏÀÖÈÅÍÒÀ
Ñ ÏÎÑËÅÄÑÒÂÈßÌÈ ÒÅÐÌÈ×ÅÑÊÎÉ ÒÐÀÂÌÛ
1. Ëå÷åáíàÿ ôèçêóëüòóðà.
2. Äèñòðàêöèîííûé ìåòîä (øèíèðîâàíèå).
3. Ìåñòíî ãîðìîíàëüíûå ìàçè 7-10 äíåé.
4. Íîøåíèå êîìïðåññèîííîé îäåæäû (6-12 ìåñ.).
5. Ñèëèêîíîâûå ïîêðûòèÿ (Ìåïèôîðì, Ñèëêîôèêñ, Ýëàñòîäåðì,
Ýïèäåðì).
6. Ãåëè (Äåðìàòèêñ, Êåëî-êîò, Ôåðìåíêîë).
7. Âíóòðèðóáöîâûå èíúåêöèè äèïðîñïàíà, ëîíãèäàçû.
8. Ôîíîôîðåç ñ ãèäðîêîðòèçîíîì.
9. Ýëåêòðîôîðåç ñ ëèäàçîé èëè ñîâðåìåííûì àíàëîãîì
10. Ïîòîì ýëåêòðîôîðåç ñ êîëëàãåíàçîé (Ôåðìåíêîëîì).
11. Ìàãíèòîòåðàïèÿ (ïðè òóãîïîäâèæíîñòè â ñóñòàâàõ).
12. Ñàíàòîðíî-êóðîðòíîå ëå÷åíèå (áàëüíåîëîãè÷åñêèå ìåòîäû
ëå÷åíèÿ).
Ñïåöèàëüíàÿ ïðîãðàììà
(ìåíåå 6 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
àïïëèêàöèè ñèëèêîíîâûõ ïîêðûòèé
ãîðìîíàëüíàÿ òåðàïèÿ
êðèîòåðàïèÿ
êîìïðåññèîííàÿ òåðàïèÿ
Ñïåöèàëüíàÿ ïðîãðàììà
(îò 6 äî 18 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé
òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
àïïëèêàöèè ñèëèêîíîâûõ ïîêðûòèé
êðèîòåðàïèÿ
êîìïðåññèîííàÿ òåðàïèÿ
Ñïåöèàëüíàÿ ïðîãðàììà
(áîëåå 18 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
êðèîòåðàïèÿ
äåðìàáðàçèÿ (ìåòîä ìåõàíè÷åñêîãî ïèëèíãà, êîòîðûé çàêëþ÷àåòñÿ â ñîñêàáëèâàíèè êîæè, íà êîòîðîé ñîñðåäîòî÷åíû ìîðùèíû, ïèãìåíòíûå ïÿòíà, êåëîèäíûå ðóáöû è äðóãèå äåôåêòû êîæè)
õèìè÷åñêèé ïèëèíã

Ñïàñèáî Âñåì. Ïîøåë äåæóðèòü äàëüøå
Ïîêàçàòü ïîëíîñòüþ
1
Ïîõîæèå ïîñòû çàêîí÷èëèñü. Âîçìîæíî, âàñ çàèíòåðåñóþò äðóãèå ïîñòû ïî òåãàì:
Источник

