Неотложная мед помощь при ожогах

Термин «ожог» часто расшифровывают, как повреждение кожи, связанное с действием высоких температур. На самом деле ожогом называется не только повреждение кожи. Правильнее говорить, что при этой травме поражаются ткани организма. Например, случаются ожоги дыхательных путей, пищевода. Ожоговая травма может произойти не только при действии высоких температур (термические ожоги), но и химических веществ (химические ожоги), электрического тока (электрические ожоги).
Термические ожоги
Термические ожоги происходят при контакте с открытым огнем, раскаленными твердыми предметами или газами, кипящими жидкостями, паром, горящими смесями типа напалма и фосфора, световой энергией при ядерном взрыве. Тяжесть ожоговой травмы зависит от глубины повреждения, его площади, локализации, длительности воздействия повреждающего фактора. Наиболее опасными повреждающими свойствами обладает пламя и пар под давлением. В этих случаях могут случатся ожоги верхних дыхательных путей, глаз.
Ожоги различают по степеням:
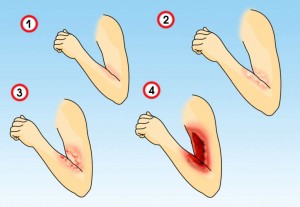
Ожоги 1 степени называют поверхностными. Наблюдается покраснение кожи, припухлость и жгучая боль в области ожога. Эти проявления проходят в течение 3-6 дней, далее начинается шелушение кожи и остается пигментация.
Ожоги 2 степени характеризуются пузырями (волдырями). В области ожоговой травмы сразу или через время появляются пузыри в результате того, что отслаивается поверхностный слой кожи. Пузыри наполнены жидкостью, со временем лопаются. Весь этот процесс сопровождается сильной болью в области ожога, даже после того, как лопнет пузырь. В случае если ожог 2 степени не инфицирован, излечение происходит за 10-15 дней.
Ожоги 3 степени связаны с омертвением (некрозом) глубоких слоев кожи. После таких ожогов остается рубец.
При ожогах 4 степени происходит некроз кожи и глубже лежащих тканей (обугливание). Повреждение может затрагивать подкожную жировую клетчатку, мышцы, сухожилия, кости.
Особенностью ожогов 3 и 4 степени является медленное заживление.
Наверх>>>
Первая помощь при ожогах
Первая помощь при любых ожогах, прежде всего, заключается в устранении причины — повреждающего фактора. Следующими действиями будет наложение асептической повязки для профилактики инфицирования, предупреждение шока, транспортировка в лечебное учреждение. Все действия необходимо выполнять с осторожностью, не допуская повреждений кожных покровов:
• тушение загоревшейся одежды;

• эвакуация пострадавшего из зоны высокой температуры;
• тлеющую и чрезмерно нагретую одежду необходимо снять;
• нельзя отрывать прилипшую к области ожога одежду, ее нужно отрезать вокруг травмы, наложив асептическую повязку прямо поверх оставшегося лоскута одежды;
• если на улице холодное время года, то снимать одежду с пострадавшего опасно, это приведет к развитию шока и ухудшению состояния.
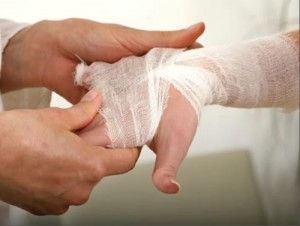
Задача человека, оказывающего первую медицинскую помощь, заключается в наложении сухой асептической повязки с той целью, чтобы не допустить инфицирования ожоговой травмы. Для повязки используется стерильный бинт или индивидуальный пакет. Если этих средств нет в наличии, можно использовать простую хлопчатобумажную ткань, проглаженную утюгом или смоченную антисептиком. Антисептическими растворами могут служить этиловый спирт, перманганат калия, этакридина лактат (риванол), водка.
Что нельзя делать:
1. Трогать ожог руками;
2. Прокалывать волдырь;
3. Промывать ожоговую травму;
4. Отрывать прилипшую одежду;
5. Смазывать ожог маслом, жиром, вазелином (приведет к инфицированию, затрудняет первичную хирургическую обработку травмы).
При ожогах 2, 3 и 4 степени быстро наступает шок. Пострадавшего нужно уложить, укрыть, т.к. при нарушении терморегуляции его будет знобить. Необходимо дать больному обильное питье, чтобы восполнить потери объема циркулирующей крови. Чтобы снять боли применяют наркотические анальгетики (промедол, морфин, омнопон). Советуют дать больному кофе или чай с вином, немного водки.
Чтобы определить площадь ожога, чаще всего используют правило ладони:
1 ладонь пострадавшего = 1% тела,
ожог дыхательных путей принимается равным за 30% ожога 1-ой степени.
При обширных ожогах больного заворачивают в чистую простыню, обеспечивают неподвижность поврежденной области (иммобилизацию), транспортируют в лечебное учреждение.
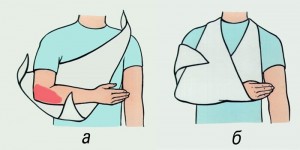 Во время обеспечения иммобилизации нужно следить за тем, чтобы в области повреждения кожа была максимальна натянута (например, если обожжена внутренняя поверхность локтя, фиксируют руку в разогнутом положении, если наружная — в согнутом). При транспортировке нужно соблюдать большую осторожность. В лечебном учреждении пострадавшему произведут первичную обработку ожога, устранят шок, введут противостолбнячную сыворотку, назначат местное и общее лечение.
Во время обеспечения иммобилизации нужно следить за тем, чтобы в области повреждения кожа была максимальна натянута (например, если обожжена внутренняя поверхность локтя, фиксируют руку в разогнутом положении, если наружная — в согнутом). При транспортировке нужно соблюдать большую осторожность. В лечебном учреждении пострадавшему произведут первичную обработку ожога, устранят шок, введут противостолбнячную сыворотку, назначат местное и общее лечение.
Наверх>>>
Зажигательные смеси

Из материалов гражданской обороны нам известно о зажигательных смесях и веществах типа напалма, используемых в армиях России и зарубежных стран (термит, электрон, фосфор, пирогель, зажигательные жидкости).
Ожоги, вызванные зажигательными смесями в отличие от ожогов, вызванных другими факторами, заживают медленнее, после образуются грубые рубцы. Нередко такие ожоги приводят к инвалидности. По сравнению с другими ожогами, эти вызывают ожоговую болезнь при меньших размерах травмы.
Термит — смеси, содержащие оксиды железа и запальные составы. Горит почти без пламени.
Недопустимо использовать при тушении термита очень малое количество воды, т.к. эта смесь разлагает воду до кислорода и водорода, образуя гремучий газ (взрывоопасная смесь).
«Электрон» — сплавы, содержащие в основе магний, а также небольшой процент алюминия, цинка, марганца и железа.
«Электрон» горит ослепительно ярким, голубовато-белым пламенем при очень высоких температурах (2500 — 3000°С).
Термитные и электронные зажигательные бомбы тушат без особых проблем. Их засыпают песком, сбрасывают с крыш зданий на землю лопатами, помещают в бочку с водой.
Напалм — смесь различных сортов бензина или керосина с загустителем (алюминиевым мылом), которая горит при температуре 800—1200°С, образуя множество токсических веществ. Главным образом, при сгорании напалма образуется угарный газ. Горит красным пламенем. Если напалм попал на одежду, ее необходимо быстро сбросить с себя. Пламя сбивают песком, водой, прижимаются к земле. Под струей воды напалм может разбрызгаться и увеличить площадь повреждения, лучше погрузить пораженную часть тела в воду. Напалмовые ожоговые травмы в основном 3 и 4 степени.
Омертвевшие от ожога напалмом ткани коричнево-серого цвета, кожа вокруг краснеет, отекает, образуются волдыри с кровянистой жидкостью. При поражении лица человек ничего не видит, веки очень сильно отекшие. Такие ожоговые травмы сопровождаются нагноением, боль от этого сильнее, повышается температура, учащается пульс, в крови — анемия и лейкоцитоз. Заживление происходит очень медленно.
Пирогель — смесь сгущенного бензина с соединениями магния и асфальта (или смолы). Горит подобно напалму, но при более высоких температурах. В следствие того, что пирогель липнет к одежде, коже и всему, на что он попал, тушить его трудно .
Белый фосфор — образует дым даже при комнатной температуре, на воздухе самовоспламеняется, горит желтым пламенем.
Фосфорные ожоги имеют чесночный запах, светятся в темноте, при нарушении корки ожога дымят. Белый фосфор ядовит, он всасывается в кровь, вызывая серьезные нарушения нервной, сердечно-сосудистой системы, печени, почек. Фосфор тушат обливанием водой, накладыванием мокрой повязки. Химически «нейтрализуют» фосфор 2% раствором медного купороса, 5 % перманганатом калия, 3 % перекисью водорода в насыщенном растворе пищевой соды.
Ввиду сложности производства зажигательных смесей типа напалма в «домашних» условиях, изготовляют более простые в приготовлении смеси, например коктейль Молотова, какодайл.
Какодайл изготавливают из бутилового спирта, замещая кислород на мышьяк. Емкость с какодайлом взрывается при ударе о твердую поверхность, выделяется белый густой дым смертельного яда — мышьяка. После вдыхания в течение нескольких минут наступает смерть.
Коктейль Молотова готовят из 2/3 бензина, масла и других горючих жидкостей (спирта, керосина, ацетона и т.д.) Жидкость заливают в бутылку, мастерят фитиль, который поджигают. Пламя от коктейля Молотова невозможно потушить водой. При отсутствии огнетушителя нужно использовать песок, кататься по земле, использовать плотную натуральную ткань, чтобы перекрыть доступ кислорода к пламени.
Наверх>>>
Ожоги при радиационном воздействии

В условиях военных действий ожоги часто сопровождаются механическими травмами, лучевыми поражениями. Область ожоговой травмы может быть заражена радиоактивными веществами, это очень усложняет и замедляет заживление.
При ядерном взрыве выделяется световая энергия, вызывающая непосредственные (первичные) ожоги, а также вторичные травмы, возникающие при возгорании одежды. В очаге ядерного взрыва происходят многочисленные пожары. Яркая световая вспышка ядерного взрыва обжигает глаза (веки, роговицу и сетчатку), нередко приводит к временной или безвозвратной потере зрения, помутнению роговицы.
Если площадь ожога от ядерного взрыва составляет 10-15 % поверхности тела, может возникнуть ожоговый шок. Вначале получивший ожог человек очень возбужден, затем возбуждение сменяется торможением центральной нервной системы. Наблюдается тошнота и рвота, больного мучает жажда, т.к. резко снижается объем циркулирующей крови, что приводит также к снижению выделяемой мочи. У пострадавшего озноб, дрожь, симптомы отравления из-за выделения в кровь токсических веществ.
Первая помощь при ожогах от ядерного взрыва отличается тем, что на пострадавшего необходимо надеть противогаз и скорее доставить его в лечебное учреждение после всех обычных действий при ожогах. Здесь ситуация осложняется комбинированными травмами — сочетанием ранений, ожоговых травм, контузий с действием проникающей радиации и радиоактивных веществ.
Наверх>>>
Химические ожоги
При контакте тканей организма с концентрированными кислотами, щелочами и солями тяжелых металлов возникают химические ожоги.
Ожоги кислотами происходят при воздействии концентрированных серной, хлористоводородной, азотной, уксусной, карболовой кислот. На коже и слизистых образуется сухой темно-коричневый или черный струп с четкими границами. При ожоге кислотой нужно промывать струей воды место ожога в течение 15-20 минут. Исключением является серная кислота: она нагревается при разбавлении водой, что может усугубить ожоговую травму. Далее область ожога промывают растворами с щелочной реакцией — мыльной водой, раствором пищевой соды (1 чайная ложка на стакан воды).
Ожоги щелочами случаются при контакте с концентрированными едким натром, едким кали, нашатырным спиртом, негашеной известью. На поверхности ожога образуется влажный грязно-зеленый струп, неимеющий четких границ. После 20-минутного промывания области ожога под струей воды, проводят обработку растворами с кислой реакцией — раствором 2% лимонной или уксусной кислоты.
После обработки на ожоговую рану необходимо наложить асептическую повязку.
При ожогах фосфором необходимо смыть кусочки вещества под водой с помощью марли, ваты. Далее обработать рану раствором медного купороса. Категорически запрещено смазывать ожог после обработки маслом, жиром, т.к. это способствует всасыванию ядовитого фосфора.
Ожоги негашеной известью ни в коем случае нельзя промывать водой. Удаление вещества и обработку производят маслом. После этого накладывают марлевую повязку.
Наверх>>>
Электротравмы

При контакте человека с электрическим током высокого напряжения, а также молнией возникают электротравмы. Местные проявления электротравм напоминают ожоги 3 и 4 степени. Раны могут быть очень глубокими, доходить до кости. Края омозоленные, серо-желтого цвета.
Общие проявления электротравм могут заключаться в потере сознания, остановке дыхания, угнетении сердечной деятельности, снижении температуры. Все это может быть похожим на то, что пострадавший погиб. Однако выслушивание тонов сердца помогает определить признаки жизни. Все это случается при длительном контакте с током большой силы. Более легкими проявлениями является обморок, головокружение, общая слабость.
Первая помощь заключается в прекращении действия источника тока на пострадавшего. Нужно отключить напряжение поворотом рубильника, выключателем, убрать провода палкой или веревкой.
Нельзя прикасаться незащищенными руками к пострадавшему, это приведет к электротравме оказывающего помощь.
После ликвидации источника травмы пострадавшего необходимо осмотреть. При наличии ожогов необходимо наложить асептическую повязку. Дать пострадавшему обезболивающее (анальгин, пенталгин и т.д.), успокоительное (настойка валерианы, пустырника) и сердечное средство (валидол, валокордин, капли Зеленина). Последствия электротравм могут проявиться в течение нескольких часов (до инфарктных состояний), поэтому пострадавшего необходимо доставить в лечебное учреждение.
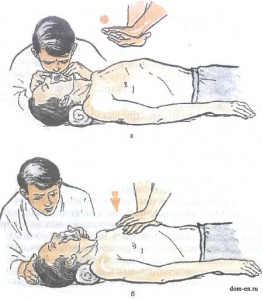
В случае тяжелых проявлений выполняют сочетание искусственного дыхания и непрямого массажа сердца до полного восстановления дыхания или определения явных признаков смерти (на каждое вдувание воздуха 5-6 надавливаний на область сердца).
Нельзя закапывать человека, которого ударило молнией, в землю. Закапывание препятствует действенной помощи, нарушает кровообращение и дыхание, переохлаждает пострадавшего.
Наверх>>>
Источник
В США ежегодно около 2 млн человек получают лечение по поводу ожоговой травмы. Из них 100 000 имеют жизнеугрожающие ожоговые повреждения, требующие стационарного лечения, и 20 000 погибают либо непосредственно в результате ожога, либо вследствие его осложнений. Гибель людей во время пожаров, число которых ежегодно составляет 750 000, происходит вследствие ингаляционных повреждений или в результате непосредственного воздействия огня (57 %).
Ожоги вследствие действия жара или пламени часто ассоциируются с неизбежным возгоранием одежды. Использование дров в каминах или печах, а также керосиновых нагревателей для обогрева жилища способствует росту частоты пожаров и сопутствующих ожоговых травм. С целью контроля ситуации в некоторых штатах был принят закон об обязательной установке во всех домовладениях детекторов дыма, а некоторые местные власти объявили незаконным использование керосиновых нагревателей.
Патофизиология
Ожог является следствием воздействия высокой температуры на кожу и подлежащие ткани. В зависимости от глубины поражения тканей выделяют три степени ожогов. При ожогах III степени кожа поражается на всю толщину, что обычно требует кожной пластики. При ожогах I и II степени поражаются не все слои кожи и заживление происходит без хирургического вмешательства. Однако в случае инфицирования ожога II степени возможно его углубление до III степени из-за прогрессирования некроза тканей. Ожоги классифицируются также по причине, локализации, площади поражения, возрасту пострадавших и наличию осложняющих факторов (например, хронического заболевания, другой травмы).
Из всех этих факторов наиболее важными в отношении влияния на заболеваемость и смертность являются возраст пострадавшего и распространенность поражения, особенно при ожоге III степени. Американской ассоциацией по лечению ожогов разработана классификация ожоговых поражений (табл. 1).
Таблица 1. Классификация тяжести ожоговых поражений
Обширный ожог
- 25 % поверхности тела (или более)
- Поражение функционально важных областей кистей, лица, стоп или промежности
- Поражение электричеством
- Ингаляционные повреждения
- Сопутствующие повреждения
- Тяжелые предшествующие заболевания
Умеренный ожог
- От 15 до 25 % поверхности тела
- Нет осложнений или поражения кистей, лица, стоп или промежности
- Отсутствие поражения электричеством, ингаляционных и сопутствующих повреждений или тяжелого предшествующего заболевания
Небольшой ожог
- 15 % поверхности тела (или менее)
- Отсутствие поражения лица, кистей, стоп или промежности
- Отсутствие поражения электричеством, ингаляционных повреждений, тяжелого предшествующего заболевания или осложнений
Площадь ожога у взрослых определяют, используя «правило девятки» (рис. 1). Площади, пораженные поверхностными и глубокими ожогами, обозначаются по-разному. Площадь головы и шеи составляет 9 % поверхности тела (ПТ), верхней конечности и кисти — 9 %, нижней конечности и стопы —18 %. Передняя поверхность туловища от ключицы до лонных костей составляет 18 % и его задняя поверхность от основания шеи до нижнего конца ягодичной складки —18 %. Площадь промежности равна 1 % ПТ.
Так, у пациента с ожогом передней поверхности туловища (18 %), промежности (1 %) и циркулярным ожогом левого бедра (9 %) общая площадь поражения составляет 28 % ПТ.
Рис. 1. Правило «девятки»
Для определения площади ожога у младенцев и маленьких детей используется схема Lund и Browder (рис. 2), при этом расчет производится с учетом возраста пострадавшего. Например, у взрослого площадь головы составляет 9 % ПТ, а у новорожденного — 18 %.
Рис. 2. Классическая карта Lund и Browder.
На той же схеме могут быть отмечены и другие сопутствующие повреждения: переломы, ссадины, рваные раны и т. д. Такая схема является составной частью истории болезни.
Глубина ожога зависит от степени разрушения тканей. При ожоге I степени повреждения ткани минимальны, наблюдаются деструкция наружного слоя эпидермиса, покраснение кожи, болезненность и легкая отечность. Заживление обычно происходит в течение 7 дней с характерным шелушением кожи.
При ожоге II степени поражение тканей распространяется на дерму, не затрагивая, однако, волосяные фолликулы, сальные и потовые железы. Эти придаточные структуры покрыты эпителием, при пролиферации которого происходит закрытие пораженного участка кожи. Эпителизация ожоговой раны обычно наблюдается на 14—21-й день. Ожоги II степени характеризуются наличием пузырей, а также красных или белесоватых участков, исключительно болезненных при прикосновении. При разрыве пузырей обнажается влажная ярко-красная поверхность.
При ожогах III степени кожа имеет жемчужно-белую окраску или полностью обуглена. Вследствие разрушения всех слоев кожи, включая нервные окончания, область ожога нечувствительна к боли или прикосновению. Достоверный признак ожога III степени — выявление просвечивающихся через кожу тромбированных венозных сосудов. Ввиду полной деструкции всех слоев кожи заживление таких ожогов происходит только при пересадке кожного лоскута или с образованием грубых рубцов.
Ожоги, получаемые при пожаре в замкнутом пространстве или при горении токсических химических или пластических материалов, могут сопровождаться поражением верхних и нижних отделов дыхательных путей. Клиническими признаками такого поражения являются ожог лица, наличие обожженных волос на лице или в носовых ходах и мокроты, содержащей сажу, а также респираторный дистресс-синдром или свистящее дыхание. В результате вдыхания паров или химических веществ может возникнуть отек трахеи и бронхов, изъязвление слизистой оболочки или бронхоспазм. Наличие химикалиев во вдыхаемом дыме обычно приводит к поражению альвеол. Отечность и нарушение целостности альвеолярно-капиллярной мембраны обусловливает развитие гипоксии или отека легких.
Первая помощь
Службы неотложной помощи должны располагать специальными схемами (или картами) для оценки степени тяжести и сложности ожоговых повреждений. Как правило, все основные ожоги лечатся в ожоговом центре. Лица с умеренными и неосложненными ожогами могут лечиться в госпитале общего профиля, где имеются необходимые условия для ведения таких пациентов, или же направляются в ожоговый центр. Небольшие ожоги можно лечить в отделении неотложной помощи, в клинике или амбулатории.
При первичном осмотре пострадавшего оценивается состояние его дыхательных путей, дыхания и кровообращения, затем выявляются скрытые повреждения. После этого пациента обертывают чистой, сухой простыней. Мази или кремы наносить не следует, загрязнение раны должно быть сведено к минимуму.
Лед ни в коем случае нельзя помещать непосредственно на ожоговую поверхность, поскольку холодовое повреждение может увеличить глубину ожоговой раны. Небольшие ожоговые поверхности можно покрыть пузырем с ледяной водой или с солевым раствором. При обширных ожогах использование пузырей с охлажденным солевым раствором может привести к гипотермии, что весьма нежелательно. Решение о внутривенном введении жидкостей или обезболивающих препаратов принимается персоналом службы неотложной помощи по согласованию с врачом медицинского контроля. Такие решения влияют на сроки транспортировки пострадавших.
Во время транспортировки все пострадавшие должны получать кислород. Кроме того, следует обеспечить контроль температуры тела, а также дыхания, жизненно важных функций и уровня сознания пациента. В городе пациент может быть направлен непосредственно в ожоговый центр, если ожог требует специализированного лечения. В пригородной зоне или в сельской местности пациент транспортируется сначала до ближайшего пункта неотложной помощи, который способен стабилизировать состояние пострадавших от ожогов. Впоследствии при необходимости осуществляется госпитализация в региональный ожоговый центр.
Лечение в отделении неотложной помощи
Сразу же по прибытии в отделение неотложной помощи оценивается состояние дыхательных путей, а также дыхания и кровообращения. Необходимо проведение обследования с целью выявления скрытых повреждений. В случае подозрения на поражение легких вследствие вдыхания дыма или при наличии тяжелого ожога лица, который может привести к отеку и обструкции верхних дыхательных путей, необходима интубация трахеи. При этом следует учитывать степень отека и обструкции. Интубацию лучше провести в ранний период, прежде чем отек устранит анатомические ориентиры в гортани, сделав процедуру невыполнимой. Смертность пациентов, подвергающихся экстренной трахеостомии, значительно превосходит осложнения, возникающие при интубации трахеи.
Для оценки функции альвеол необходимо получение рентгенограмм грудной клетки и результатов анализа газов артериальной крови. Состояние трахеи и бронхов оценивается при фибробронхоскопии. Гипоксия устраняется с помощью интубации, подачи кислорода в высокой концентрации и проведения ИВЛ с положительным давлением при частом контроле уровня газов артериальной крови. Кроме того, определяется уровень карбоксигемоглобина. Катетер вводится в периферическую вену. Установление центрально-венозного катетера в начальную фазу реанимации обычно не требуется, но введение широкопросветного катетера (№ 18 или более) необходимо, поскольку это обеспечивает быстрое поступление жидкости в сосудистое русло.
Ожог сопровождается расширением сосудов и истечением плазмы через все капилляры поврежденных тканей, что приводит к уменьшению внутрисосудистого объема. Чем обширнее ожог, тем больше потеря внутрисосудистого объема. Таким образом, раннее лечение включает введение адекватного количества лактата Рингера для восстановления циркулирующего объема плазмы. Для лечения ожогового шока предложен ряд схем введения жидкости (табл. 2).
Таблица 2. Современные схемы лечения ожогового шока в первые 24 ч
Схема Parkland
- Ввести 4 мл лактата Рингера из расчета на 1 кг массы тела с учетом процента плошали ожога; половина этого количества вводится в первые 8 ч после ожога, а остальное количество — в следующие 16 ч
Схема Brooke
- Ввести 3 мл лактата Рингера на 1 кг массы тела с учетом процента площади ожога; половина этого количества вводится в первые 8 ч после ожога, а остальное — в следующие 16 ч
Рекомендуемая схема введения жидкости
- Ввести 2—4 мл лактата Рингера на 1 кг массы тела с учетом процента плошали ожога; половина этого количества вводится в первые 8 ч после ожога, а остальное — в следующие 16 ч
В 1978 г. в Национальном институте здравоохранения состоялась конференция, посвященная лечению ожогов, материалы которой были опубликованы в ноябрьском номере Journal of Trauma (1979). На конференции были рекомендованы схемы инфузионной терапии, которые приведены в табл. 2. Для начальной реанимации всех пациентов с ожогами рекомендуется использование раствора рингеровского лактата.
У пациентов с умеренными или обширными ожогами устанавливается катетер в мочевой пузырь и контролируется почасовой диурез. Количество вводимой внутривенно жидкости регулируется с целью его поддержания на уровне 30—50 мл/ч у взрослых и 1 мл/кг в час у детей с массой тела менее 30 кг.
При определении площади пораженной поверхности у пациентов с обширными ожогами очень важное значение имеет сохранение тепла (ввиду быстрого развития гипотермии).
Для уменьшения боли и беспокойства внутривенно вводятся небольшие дозы морфина (2—4 мг), если нет противопоказаний ввиду наличия других повреждений, таких как травма живота или головы. Следует избегать внутримышечного введения препаратов (за исключением профилактики столбняка) ввиду их недостаточной и неравномерной абсорбции из мышц у пациентов в шоковом состоянии.
Всем пациентам с ожогами внутримышечно вводят 0,5 мл столбнячного анатоксина. В случае каких-либо сомнений в отношении предыдущей иммунизации внутримышечно вводят в противоположную конечность 250 ЕД человеческого гипериммунного столбнячного глобулина. Пациентам с небольшими ожогами (и при наличии уверенности в выполнении предписания) можно назначить повторную дозу (0,5 мл) столбнячного анатоксина через 2 нед.
Так как при шоке имеет место парез желудка с сопутствующей кишечной непроходимостью, пациентам с умеренными и обширными ожоговыми поражениями необходимо ввести назогастральный зонд. Декомпрессия желудка во избежание его разрыва обязательно проводится перед эвакуацией пациента воздушным транспортом.
Профилактическое назначение антибиотиков в большинстве ожоговых центров в настоящее время не практикуется ввиду быстрого развития резистентности бактерий.
Проводятся лабораторные исследования, включающие полный клинический анализ крови, анализ мочи и определение уровня сывороточных электролитов, глюкозы, мочевины крови, креатинина, артериальных газов и карбоксигемоглобина.
Очищение ожоговой раны осуществляется путем ее осторожного промывания туалетным мылом или детергентом. Удаляются обрывки эпидермиса, обрабатываются и вскрываются крупные пузыри. Как было недавно показано, в их жидком содержимом присутствуют сосудосуживающие вещества, потенцирующие тканевую ишемию. Поэтому пузырную жидкость следует удалить как можно скорее.
После очистки раны используется местный антибактериальный препарат, например сульфадиазин серебра. Препарат наносится тонким слоем на пораженную область. Для закрытия раны применяется давящая марлевая повязка.
Циркулярный ожог рук или ног сопровождается отеком тканей под ожоговым струпом, что может нарушить кровоснабжение кистей или стоп. Для определения наличия пульса в конечностях исключительно полезна допплеровская проба. В случае ослабления или отсутствия пульса в дистальных артериях может потребоваться некротомия. Разрез производится через струп до подкожного жирового слоя. Некротомия может быть выполнена по боковой или внутренней поверхности верхней или нижней конечности и при необходимости продолжена до тыльной поверхности кисти или стопы (Y-образная форма разреза). Один луч такого разреза начинается от перепонки между первым и вторым пальцами, а другой — между четвертым и пятым пальцами. Разрезы на пальцах обычно не делаются даже при наличии тяжелого ожога.
При циркулярном ожоге грудной клетки может иметь место механическое ограничение дыхательных движений вследствие скопления отечной жидкости под плотным струпом. Для освобождения грудной стенки выполняется некротомия с обеих сторон по передним подмышечным линиям; разрез начинается от II ребра и заканчивается у верхушки XII ребра. Верхний и нижний углы этих разрезов соединяются разрезом, перпендикулярным длинной оси тела. Таким образом, образуется флотирующий квадрат ткани, что позволяет грудной клетке двигаться при дыхании и устраняет ограничение вентиляции.
Критерии госпитализации пациентов с ожогами приведены в табл. 3.
Таблица 3. Критерии госпитализации пациентов с ожогами
Госпитализация
Пострадавшие от 5 до 59 лет
- Общая площадь ожога 15 % или более
- Ожог на всю толщу кожи площадью 5 % или более
Дети (до 5 лет) или взрослые старше 50 лет
- Общая площадь ожога 5 % или более
- Ожог на всю толщу кожи площадью 2 % или более
- Все пострадавшие
- Электроожог
- Ожог дыхательных путей
- Ожоги кистей, лица, стоп, промежности или крупных суставов
- Предшествующее тяжелое заболевание
- Сопутствующие повреждения, такие как переломы, рваные раны
Амбулаторное лечение
При небольших ожогах (15 % поверхности тела или меньше) вероятность развития инфекции невелика, поэтому местное применение антибиотиков не является обязательным. Крупные пузыри рассекают и очищают или по крайней мере удаляют их жидкое содержимое. На такие небольшие ожоговые поверхности можно наложить тонкую марлевую повязку (с медикаментами или без них), а затем сухую давящую повязку, удерживаемую на месте эластичным бинтом. Повязку следует менять каждые 3—5 дней или чаще, если ее верхний слой намокает. При отсутствии нагноения нижний слой повязки не удаляют.
Опубликовал Константин Моканов
Источник

