Неотложная помощь при термическом ожоге алгоритм действий медсестры

 Как известно, характер течения и исход патологических проявлений при термической травме зависят от тяжести травмы, уровня компенсаторных возможностей организма и своевременности лечебных мер, в том числе и на догоспитальном этапе. Отсутствие адекватной медицинской помощи в остром периоде быстро приводит к переходу адаптивных реакций в патологические, истощению резервных возможностей организма и их срыву.
Как известно, характер течения и исход патологических проявлений при термической травме зависят от тяжести травмы, уровня компенсаторных возможностей организма и своевременности лечебных мер, в том числе и на догоспитальном этапе. Отсутствие адекватной медицинской помощи в остром периоде быстро приводит к переходу адаптивных реакций в патологические, истощению резервных возможностей организма и их срыву.
Все это свидетельствует о значимости проблемы совершенствования организации оказания медицинской помощи пострадавшим с ожогами бригадами скорой медицинской помощи.
С целью оптимизации спектра медицинских услуг, оказываемых на догоспитальном этапе пострадавшим с термической травмой и ингаляционным поражением дыхательных путей, предлагается алгоритм действий, представленный ниже.
Алгоритм действий при термической травме
Диагностика и оценка тяжести термической и комбинированной термоингаляционной травмы. Ожог — травма, возникающая при действии на ткани организма высокой температуры, агрессивных химических веществ, электрического тока и ионизирующего излучения.
- Химические ожоги — ожоги агрессивными жидкостями, возникают от воздействия кислот и щелочей.
- Электроожоги — поражения, развившиеся в результате прохождения электротока через ткани.
- Радиационные ожоги возникают при воздействии ионизирующего или ультрафиолетового излучения.
Тяжесть состояния пострадавшего с ожогами определяется глубиной и площадью поражения, а также наличием и степенью ингаляционной травмы.
Площадь ожоговой поверхности
Площадь ожоговой поверхности определяют по правилу «девяток». Правило «девяток» не является точным (погрешность до 5%), но позволяет быстро и просто оценить площадь ожога, что особенно важно в экстренных ситуациях.
Правило «девяток» устанавливает процентное отношение поверхности частей тела к площади поверхности тела (ПТ) для взрослых.
- голова и шея составляют 9%,
- передняя поверхность туловища — 18% (живот — 9% + передняя поверхность грудной клетки — 9%),
- задняя поверхность туловища — 18% (поясница и ягодицы — 9% + грудная клетка сзади — 9%),
- верхняя конечность — 9%,
- нижняя конечность — 18% (бедро — 9% + голень и стопа — 9%),
- промежность — 1%.
Для оценки небольших по площади ожогов различных локализаций можно использовать «правило ладони» — площадь ладони пострадавшего составляет от 170 до 210 см2 у взрослого человека и, как правило, соответствует 1% от площади кожного покрова.
Глубина поражения
Определение глубины поражения проводят согласно четырехстепенной классификации:
I степень — стойкая артериальная гиперемия и воспалительная экссудация, выражен болевой синдром.
II степень — отслоение пластов эпидермиса с образованием мелких пузырей, заполненных прозрачной жидкостью желтоватого цвета. Интенсивность болевых ощущений максимальна.
III степень:
- III а степень — поражение собственно дермы. Болевая чувствительность снижена, сосудистые реакции сохранены.
- III б степень — тотальный некроз всех слоев кожи при сохранении интактности тканей, расположенных глубже собственной фасции. В толще некротизированных тканей — тромбированные подкожные вены. Болевая чувствительность и сосудистые реакции резко снижены или отсутствуют.
IV степень — распространение поражения на глубжележащие ткани (подкожная клетчатка, фасции, мышцы, кости).
Считается, что ожоговый шок у взрослых пострадавших может развиваться при ожогах кожи II–IIIа степени на площади более 15%, у детей и пожилых пациентов на площади более 10% поверхности тела.
Ожоговый шок является одним из наиболее опасных периодов ожоговой болезни. При комбинированных повреждениях — ожогах кожного покрова и поражении дыхательных путей — в первые часы от момента травмы одним из грозных осложнений является асфиксия, вызванная отеком гортани, голосовых связок и околосвязочного пространства.
Как правило, комбинированная травма сочетается с отравлением СО и другими токсичными продуктами горения, что может приводить к интоксикации и развитию синдрома острого повреждения легких.
О возможном поражении дыхательных путей могут свидетельствовать локализация ожогов на лице, шее, передней поверхности грудной клетки, наличие опаленных волос в носовых ходах, следы копоти в носоглотке, изменение голоса, кашель с мокротой, содержащей копоть, одышка.
Для диагностики термической и комбинированной термоингаляционной травмы и оценки тяжести состояния пострадавшего рекомендуется использовать приведенный ниже лечебно-диагностический алгоритм.
Алгоритм диагностики поражений кожи
- Сбор анамнеза: выяснение этиологического агента, его физических характеристик, длительности воздействия, роли одежды, а также сбор информации о сопутствующих заболеваниях и содержании первой помощи.
- Осмотр раны: выявление прямых и косвенных признаков глубины поражения (вид и цвет раны, струп и его консистенция) с учетом локализации.
- Использование дополнительных диагностических проб: определение сосудистой реакции, степени потери болевой чувствительности.
- Определение площади ожога в процентах.
Универсальный индекс тяжести поражения
Для стандартизации оценки тяжести термической травмы разработан интегральный универсальный индекс тяжести поражения. В его основе лежит индекс Франка (ИФ), в соответствии с которым каждый процент поверхностного ожога соответствует 1 условной единице (у. е.), а глубокого — 3 у. е.
При сочетании ожогов кожи с поражением органов дыхания к ИФ прибавляется 15, 30, 45 у. е. в зависимости от степени тяжести поражения дыхательных путей (I, II, III степени соответственно).
У пострадавших старше 60 лет к ИФ добавляется по 1 у. е. на каждый год жизни после 60 лет.
Считается, что при значениях ИТП более 20 у. е. развивается ожоговый шок, который является первым периодом ожоговой болезни.
Тяжесть ожогового шока определяется по количеству условных единиц индекса тяжести поражения: 20-60 у. е.— легкая степень ожогового шока (шок I степени), 61-90 у. е.— тяжелая степень (шок II степени), более 91 у. е.— крайне тяжелая степень ожогового шока (шок III степени).
В зависимости от степени тяжести ожогового шока формируется прогноз тяжести течения ожоговой болезни. При шоке I степени прогноз благоприятный, II степени — прогноз сомнительный, шок III степени предполагает неблагоприятное течение ожоговой болезни.
Основные задачи выездной бригады СМП
- оценка общей тяжести состояния пострадавшего;
- определение тяжести термической травмы по площади и глубине поражений, наличию ингаляционной травмы;
- при необходимости проведение инфузионной терапии, поддержание проходимости дыхательных путей;
- транспортировка пострадавшего в ближайший травматологический центр первого или второго уровня в течение «золотого часа».
Алгоритм СМП при ожогах на догоспитальном этапе
Прекращение действия термического фактора, охлаждение участков поражения (не менее 15 мин).
Оценка витальных функций, при необходимости меры по их восстановлению и поддержанию. При нарушении сознания у пострадавшего с термической травмой необходимо исключить возможную черепно-мозговую травму, отравление угарным газом, алкогольное или наркотическое отравление.
Наложение повязок (не следует удалять прилипшие к ожоговым ранам части одежды, применение красящих антисептиков на догоспитальном этапе не рекомендуется), при обширных поражениях используют простыни.
Оксигенотерапия
Обязательным компонентом при оказании медицинской помощи на догоспитальном этапе является обеспечение проходимости дыхательных путей, проведение оксигенотерапии, а при необходимости и искусственной вентиляции легких с оценкой параметров вентиляции и газообмена во время транспортировки.
Интубация трахеи должна выполняться в следующих случаях:
- отсутствие сознания;
- клинические признаки тяжелой ингаляционной травмы (дыхательная недостаточность, удушье, стридор, признаки поражения продуктами горения);
- интубация трахеи и ИВЛ могут быть проведены у пострадавших с обширными ожогами в области лица, шеи и грудной клетки, а также при любой другой локализации ожогов площадью более 50% поверхности тела, так как при обширном поражении дыхание пациентов часто неэффективно, приводит к гипоксии и усугубляет ее.
Обезболивание и седация
Обезболивание и седация на догоспитальном этапе. Устранение боли должно учитывать специфику состояния ожоговых больных.
Рекомендуется исключить внутривенное введение наркотических анальгетиков, способствующих нарушению сознания, развитию дополнительного его угнетения, а самое главное депрессии дыхания, что порой уже на этапе специализированной помощи приводит к трудностям в оценке тяжести состояния, сглаживанию клинической картины, не говоря уже о непосредственных осложнениях.
Для купирования болевого синдрома бывает достаточно применения 4 мл 50% раствора анальгина в сочетании с антигистаминными препаратами — 2 мл 1% раствора супрастина. Кроме того, эффективно применение нестероидных противовоспалительных препаратов, обладающих выраженным противовоспалительным и анальгетическим эффектом. Для купирования болевого синдрома назначают внутримышечно или внутривенно кетонал 100-200 мг или кеторолак 30 мг.
При возникновении у пострадавших тревожности, беспокойства рекомендуется применять бензодиазепины. При сильном психомоторном возбуждении их можно сочетать с нейролептиками.
С целью обезболивания и седации на догоспитальном этапе рекомендуется следующая схема: кетонал — 100 мг, супрастин — 20 мг, реланиум — 10 мг.
Следует подчеркнуть, что наркотические анальгетики и большие дозы седативных препаратов вводятся при крайне тяжелых поражениях с последующим обеспечением адекватного газообмена, стабильной гемодинамики и под тщательным инструментальным мониторингом пострадавшего.
Инфузионная терапия
Инфузионная терапия является основным патогенетическим элементом противошоковой терапии. Для ее обеспечения необходима катетеризация одной или двух периферических вен, а при невозможности выполняется катетеризация одной из центральных вен.
Объем и темп инфузии определяются тяжестью полученной травмы и временем транспортировки. Инфузионная терапия на догоспитальном этапе включает внутривенное введение сбалансированных солевых кристаллоидных растворов.
Объем инфузионной терапии у обожженных рассчитывается, исходя из площади ожогов и массы тела, с использованием формулы Паркланда. За первые 8 ч переливают половину рассчитанного объема, добиваясь устойчивого темпа диуреза 1 мл/кг в час.
Формула Паркланда:
V мл раствор Рингера = 4 мл х 1 кг массы тела х Площадь ожога (%).
Исходя из этой формулы, можно рассчитать почасовой объем переливаемых кристаллоидных растворов в первые 8 ч:
V мл = 0,25 мл х 1 кг массы тела х Площадь ожога (%) в час.
Пострадавшим с ингаляционной травмой рекомендуется увеличивать объем переливаемых жидкостей на 40% от расчетного.
Перспективным и вполне закономерным является внутривенное введение инфузионных антигипоксантов и антиоксидантов, включающих фумараты или сукцинаты (мафусол, полиоксифумарин, реамберин, цитофлавин).
Растворы на основе желатина (гелофузин — 4%) и производные гидроксиэтилкрахмалов (ге- мохес 6-10%), рефортан 6-10%, волювен, стабизол) способны стабилизировать гемодинамику и улучшать реологические свойства крови. Рекомендуется применение данных инфузионных средств на догоспитальном этапе при выраженных признаках гиповолемии и нестабильной гемодинамики.
Транспортировка в стационары
Транспортировка нуждающихся в госпитализации должна осуществляться в стационары, имеющие специализированные отделения для лечения пострадавших с термической травмой.
Показаниями к госпитализации являются:
- ожоги II степени на площади более 10% (у лиц старше 60 лет и у детей на площади более 5%);
- ожоги III а степени на площади более 3-5%;
- ожоги III б IV степени;
- ожоги функционально и косметически значимых зон (лицо, промежность, кисти, стопы, зоны суставов);
- электроожоги, электротравма;
- ингаляционная травма;
- ожоги, сочетающиеся с другими повреждениями;
- ожоги у больных с тяжелыми сопутствующими заболеваниями.
Транспортировка тяжелообожженных осуществляется на фоне продолжающейся инфузионной терапии, под мониторным контролем параметров кровообращения и дыхания: АД, пульс (неинвазивным способом), регистрации температуры тела, при возможности регистрации ЭКГ.
Важным является выполнение пульсоксиметрии и капнометрии, особенно при проведении оксигенотерапии и ИВЛ.
Тяжесть изменений при термической травме и скоротечность развития патологических изменений обусловливают необходимость четкого исполнения конкретных алгоритмов по оказанию помощи пострадавшим, прежде всего на догоспитальном этапе.
Таким образом, грамотная и своевременно оказанная бригадами СМП медицинская помощь способствует профилактике и снижению тяжести отдаленных осложнений, дает временной запас времени для предупреждения грозных осложнений и летальности у пострадавших с термической травмой.

К. М. Крылов, О. В. Орлова, И. В. Шлык
2010 г.
Источник
| № | Действия | Обоснование |
| 1. | Прекратить действие поражающего фактора. | Оказание неотложной медицинской помощи. |
| 2. | Охлаждать обожженную поверхность водой (20-25° С) в течение 10 мин. | Оказание неотложной медицинской помощи. |
| 3. | Вызвать врача. | Оказание неотложной медицинской помощи. |
| 4. | Дать таблетку анальгина или ввести 50% раствор анальгина 2 мл внутримышечно. | Противошоковая терапия. |
| 5. | Освободить участок с ожогом от одежды (если одежда не снимается, обрезать вокруг раны ножницами). | Оказание неотложной меди цинской помощи. |
| 6. | Определить тяжесть состояния (по площади ожога и его глубины). | Контроль состояния. |
| 7. | Наложить на рану асептическую повязку (при обширных ожогах использовать стерильную простыню) | Профилактика инфицирования раны. |
| 8. | По назначению врача подготовиться к проведению венепункции, инфузионной терапии, введению лекарственных препаратов. | Проведение форсированного диуреза, уменьшения концентрации яда, всосавшегося в кровь, восстановление жизненно важных функций. |
| Нельзя: — вскрывать ожоговые пузыри; — обрабатывать ожоговую поверхность мазями, аэрозолями, присыпать порошком |
Оценка достигнутого:
• состояние улучшилось.
17. 17. Принципы оказания доврачебной медицинской помощи при терминальных состояниях
Терминальное состояние — конечная стадия угасания жизни, предшествует биологической смерти, состоит из предагонии, агонии и клинической смерти.
Признаки предагонии:
• заторможенность или возбуждение ЦНС;
• прогрессирующее падение АД;
• нитевидный пульс, тахикардия;
• одышка или поверхностное дыхание;
• изменение окраски кожи и слизистых оболочек в зависимости от причины и механизмов развития терминального состояния.
Признаки агонии:
• отсутствие сознания;
• угасание рефлексов;
• зрачки расширены, реакция на свет вялая;
• АД не определяется;
• периферический пульс не определяется;
• патологический ритм дыхания;
• изменение окраски кожи и слизистых оболочек в зависимости от причины и механизмов развития терминального состояния.
Признаки клинической смерти:
. отсутствие сознания;
• отсутствие кровообращения;
• отсутствие дыхания;
• зрачки расширены, реакции на свет нет;
• арефлексия;
Признаки биологической смерти:
• высыхание и помутнение роговицы;
• снижение t тела
• гипостатические пятна и трупное окоченение.
Независимо от причины остановки кровообращения, реанимационные мероприятия должны быть начаты в пределах 5 минут от ее начала во избежание развития необратимых изменений в головном мозге.
Экспертами Европейского Совета по реанимации, в состав которого с 2004 г. входит Российский Национальный Совет по реанимации, был выпущен новый вариант Рекомендаций по сердечно-легочной реанимации, переработанный и дополненный на основании данных международных исследований в 2010 году.
Последовательность базовых реанимационных мероприятий у взрослых:
Убедитесь, что пострадавший и вы в безопасности.
Проверьте ответную реакцию пострадавшего: осторожно встряхнув его за плечи, громко спросите: «Вы в порядке?»
Если он не реагирует, громко позовите на помощь.
Переверните пострадавшего на спину и откройте дыхательные пути, запрокинув голову и подняв подбородок.
Если есть валик, подложите его под плечи.
Сохраняя проходимость дыхательных путей, наклоните свою голову над лицом больного, при этом ваше ухо должно быть над его ртом и носом, чтобы слышать и ощущать его дыхание, а ваши глаза должны наблюдать за экскурсией грудной клетки.
Наблюдайте, слушайте и ощущайте признаки дыхания не более 10 секунд.
Если в наличии нормального дыхания есть какие-либо сомнения, следует действовать так, как будто дыхание ненормальное.
Если дыхание ненормальное или отсутствует, начните компрессии грудной клетки.
После 30 компрессий откройте дыхательные пути, используя разгибание головы и подъем подбородка, как указано выше, и сделайте 2 искусственных вдоха в рот пострадавшего. Два искусственных вдоха не должны занять больше 5 секунд.
Продолжайте компрессии грудной клетки и искусственные вдохи в соотношении 30:2.
Остановить СЛР для очередной проверки пострадавшего можно, только если он начнет просыпаться: двигаться, открывать глаза, нормально дышать. В других случаях реанимационные мероприятия прерывать не следует!
17.1. Компрессия грудной клетки
Компрессия грудной клетки генерирует кровоток за счет повышения внутригрудного давления и прямого сжатия сердца, обеспечивая небольшой, но жизненно важный приток крови к миокарду и мозгу.
Показания:
• клинические признаки внезапного прекращения сердечной деятельности,
Противопоказания: отсутствуют.
Таблица 7.26
Источник
Повреждения, вызванные воздействием высоких температур, химикатами, электричеством, солнечными лучами, очень опасны. Чтобы избежать осложнений, нужно знать, что делать сразу после травмирования. Первая помощь при ожогах имеет огромное значение. Умелыми действиями можно предотвратить некроз тканей и ускорить заживление пораженных участков.
Степени повреждений
По тяжести повреждения медики выделяют 4 степени ожогов. Для оказания помощи требуется изучить их краткую характеристику.
- Первая степень — легкая. Проявляется жжением, отечностью и покраснением зоны поражения.
- Вторая степень приводит к формированию волдырей, интенсивной боли и отеку.
- Третья степень наблюдается при глубоком травмировании. Верхний слой дермы отмирает и слезает. Появляются пузыри и раны, после заживления которых остаются рубцы.
- Четвертая степень диагностируется, когда повреждаются все слои кожи, мышечная ткань и сухожилия. Эпидермис обугливается, человек находится в шоковом состоянии.
Даже незначительный ожог нуждается в медицинской терапии. Лечение в домашних условиях допускается при 1 и 2 степенях повреждений с разрешения врача.
Чего делать нельзя
После ожоговой травмы нельзя впадать в панику. Важно оказать грамотную доврачебную помощь, чтобы не допустить разрастания очага повреждения и минимизировать негативные последствия. Неправильными действиями можно усугубить положение больного. При любых ожогах запрещается:
- ощупывать повреждение руками,
- прокалывать пузыри,
- накладывать повязку без промывания и дезинфекции раны,
- смазывать свежий ожог маслом, жиром, сметаной,
- отдирать прилипшую к телу одежду,
- обрабатывать больной участок мочой,
- протирать повреждение йодом, зеленкой.
Ожоги классифицируются по типу воздействия. От того, чем именно вызвана травма, зависит алгоритм оказания первой медицинской помощи (ПМП). Существуют следующие виды повреждений:
- термические,
- химические,
- солнечные,
- электрические.
Алгоритм действий при термическом поражении
Тепловые травмы спровоцированы воздействием высоких температур. Это может быть контакт с паром, кипятком, раскаленным маслом, открытым огнем.
При первых двух степенях повреждения проходить лечение в стационаре следует:
- детям,
- пожилым людям,
- пациентам, страдающим сахарным диабетом и другими эндокринными заболеваниями,
- если термический ожог диагностирован на лице, в паху,
- когда поражены органы дыхания,
- при повреждениях, затрагивающих большую площадь тела.
3 и 4 степени травмирования требуют обязательной терапии в ожоговом отделении.
При повреждении кожи
Ожоги термического происхождения требуют принятия следующих мер:
- Срочно прервать контакт пострадавшего с источником поражения и вызвать карету скорой помощи.
- Очистить тело от одежды. Если она прилипла, аккуратно обрезать ножницами ткань вокруг больного участка и отмочить ее остатки холодной водой.
- При ожоге 1 или 2 степеней нужно поместить поврежденную кожу под струю прохладной воды и держать не меньше 10 минут. Это поможет остудить рану и остановить отмирание тканей.
- Продезинфицировать ожог раствором Фурацилина, перекисью водорода или Хлоргексидином.
- Обработать антибактериальной мазью. Рекомендуются: Пантенол, Левомеколь, Бепантен.
- Наложить стерильную повязку.
- Если сформировалась открытая рана, на нее следует осторожно положить влажную марлю и ничего не предпринимать до приезда врача.
Полезно размешать в 0,5 л воды половину чайной ложки соли, щепотку пищевой соды и дать выпить пострадавшему. Если тревожат острая боль и жжение, разрешается принять любое обезболивающее.
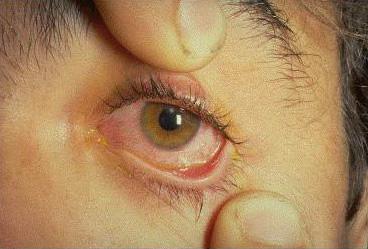
При повреждении глаз
Сетчатка глаза может пострадать от капель кипятка, пара, потока раскаленного воздуха. В таких ситуациях глаза рефлекторно закрываются, поэтому в большинстве случаев сильно страдают веки.
ПМП при ожоге органов зрения включает в себя:
- промывание слизистой оболочки прохладной водой в течение 10 минут,
- прием обезболивающего средства,
- закапывание в глаз 2-3 капель Левомицетина или Альбуцида,
- наложение стерильной повязки,
- вызов скорой помощи.
Действия при химическом поражении
Ожоги химикатами приводят к серьезным осложнениям. Их можно получить, взаимодействуя с кислотами, щелочами, едкими соединениями, агрессивной бытовой химией. Обычно причиной травмы бывает несоблюдение правил безопасности и неаккуратное обращение с токсичными составами.
Чтобы действовать правильно, важно знать, какое именно вещество вызвало поражение, его количество и концентрацию. При химических ожогах не возникают большие пузыри с прозрачным содержимым. Главный признак подобного повреждения кожи — струп. Его цвет зависит от ингредиента, спровоцировавшего травму:
- сероватый или коричневый струп свидетельствует об ожоге серной кислотой,
- азотная кислота вызывает зеленоватый оттенок,
- от соляной кислоты корочки становятся желтыми,
- карбоновая окрашивает кожу в белый цвет, который постепенно изменяется на бурый,
- ожог щелочью формирует рыхлые струпья, не имеющие ярко выраженных очертаний, светлого оттенка.
Многие химикаты продолжают свое разрушающее действие даже после удаления их с поверхности кожи. Поэтому при оказании первой помощи сложно определить степень поражения.
При повреждении глаз
В случае попадания агрессивных реагентов в глаз нужно срочно показаться офтальмологу. Порядок оказания доврачебной помощи следующий:
- осторожно раздвинуть пальцами веки и промыть слизистую оболочку проточной водой,
- воздействие воды должно продолжаться не менее 20 минут. Чем оно дольше, тем больше шансов сохранить человеку способность видеть,
- закрыть веко, наложить на него стерильную марлю, сложенную в несколько раз, и закрепить пластырем,
- при острой боли и жжении нужно принять внутрь обезболивающее средство,
- отправиться в медицинское учреждение.
Закапывать в глаза никакие лекарства нельзя. Их может выписать только врач. Некоторые препараты вступают в непредсказуемую реакцию с реагентами и способны вызвать необратимые осложнения.
При повреждении кожи
Меры, которые следует принять при попадании химикатов на кожный покров, аналогичны перечисленным выше. В первую очередь нужно снять с пострадавшего одежду и промыть эпидермис водой в течение 20 минут. Если помощь оказана не сразу, воздействие воды должно быть более длительным — до 40 минут. Затем больное место следует прикрыть стерильной марлей и ждать приезда скорой помощи.
Если ожог вызван сухим веществом, вначале требуется смахнуть его с кожи, стараясь полностью удалить крупинки, и потом проводить промывание.
Химические вещества по-разному реагируют на воду. При ожогах некоторыми из них контакт с жидкостью запрещается.
Если точно известно, какое вещество вызвало ожог, до приезда врача стоит применить нейтрализующие средства:
- повреждение кислотой следует обрабатывать 2%-ным раствором пищевой соды,
- травмирование щелочью — 1%-ным раствором уксусной кислоты,
- фенол нейтрализуется 70%-ным этиловым спиртом,
- негашеная известь — 20%-ным раствором сахара,
- органический алюминий — керосином или медицинским спиртом,
- карболовая кислота требует обработки глицерином.
При травмировании желудка и пищевода
Химическое поражение пищевода и желудка происходит при вдыхании ядовитых паров и проглатывании агрессивных жидкостей.
Основными симптомами травмирования являются:
- острая боль в животе,
- жжение в пищеводе,
- затрудненное дыхание,
- тошнота,
- рвота кровью.
Основное правило для оказания первой помощи — нейтрализовать агрессивное вещество.
Рекомендуется выпить мелкими глотками не меньше 1 л остывшей кипяченой воды. Если в желудок проникла щелочь, нужно принять 2%-ный раствор уксусной кислоты. Кислотные соединения нейтрализуются 2%-ным раствором соды. После проглатывания жидкости следует спровоцировать рвоту и вызвать врача.
Электрический удар
Такое повреждение можно получить при контакте с электрическими приборами и от воздействия молнии. Подобный ожог редко провоцирует разрушение верхнего слоя эпидермиса, но вызывает поражение внутренних тканей. При первичном осмотре пострадавшего сложно определить степень полученного повреждения.
Наибольшую опасность для человека представляет напряжение около 1000 Вт. Оно приводит к возгоранию одежды, нарушению чувствительности кожи, сильному отеку. Глубинное поражение тканей способно вызвать потерю сознания и летальный исход.
При оказании первой помощи необходимо:
- Срочно прекратить воздействие тока. Если не получается выключить прибор, следует оттолкнуть от него человека куском дерева. Запрещено дотрагиваться до пострадавшего руками, чтобы не получить удар током.
- Больного следует уложить на жесткую поверхность, поместить под шею валик и повернуть голову набок.
- Дать ему успокоительное средство, например, капли пустырника. Для поддержки сердца положить под язык таблетку Валидола или развести в воде 15 капель Корвалола.
- Если больной потерял сознание, прерывисто дышит, или у него отсутствует пульс, нужно сделать искусственное дыхание, массаж сердца и срочно звонить в скорую.
- Если есть повреждения на кожном покрове, первая помощь оказывается так же, как и при термических ожогах.
Иногда пострадавший находится в шоковом состоянии, не ощущает боли и говорит, что с ним все в порядке. В таком случае задача окружающих — убедить его, что медицинская помощь необходима.
Электрические ожоги вызывают опасное осложнение — инфаркт миокарда, симптомы которого могут проявиться через несколько часов.
Солнечный ожог
Длительное воздействие ультрафиолета агрессивно влияет на кожу, вызывая ожог ее верхнего слоя. При посещении пляжа чаще всего страдают руки, плечи, лицо и нос, так как они постоянно открыты для солнечных лучей. Поврежденная кожа краснеет, появляются отечность, боль, вздуваются волдыри, повышается температура тела.
- Если чувствуется легкое пощипывание кожного покрова, нужно немедленно спрятаться в тень, одеться или зайти в помещение.
- Первую помощь окажет прохладный душ. Температура воды должна быть около 23 градусов.
- После процедуры нужно приложить к больным местам холодный компресс на 15 минут. Чтобы снять раздражение, для примочки полезно использовать раствор Фурацилина.
- После компресса дать коже высохнуть самостоятельно и нанести увлажняющий крем. Желательно, чтобы он включал травяные экстракты и витамин Е. Сильные ожоги можно обработать Пантенолом.
Внутрь рекомендуется принять Аспирин или Ибупрофен. Они снимают жар и успокаивают болезненные ощущения.
Особенности помощи детям
Малыши любопытны, непоседливы, поэтому часто становятся жертвами ожогов. Правила оказания первой помощи для них мало чем отличаются от алгоритма для взрослого человека:
- Поврежденное место следует держать в воде не меньше 15 минут.
- В это время тело ребенка желательно прикрыть одеялом, чтобы избежать переохлаждения организма.
- Ожог продезинфицировать Хлоргексидином, смазать противовоспалительным средством с обезболивающим эффектом, например, Олазолем, и наложить стерильную повязку.
- Малышу нужно дать выпить стакан прохладной воды, успокоить и дождаться приезда медиков.
Народные средства
При легком поражении кожи, которое не сопровождается образованием волдырей, для лечения допускается использовать народные способы. Их следует применять в качестве вспомогательной терапии наряду с аптечными мазями.
- Натереть небольшой клубень картофеля. Завернуть в марлю и приложить к месту ожога на полчаса.
- Заварить зеленый или черный чай. Остудить до комнатной температуры. Промывать ожоги и делать примочки на 1 час.
- Смешать чайную ложку настойки календулы с 3 большими ложками косметического вазелина. Использовать мазь для обработки эпидермиса 3 раза в день.
- Измельчить морковь. Отжать сок. Пропитать марлю, поместить на пораженный участок и оставить на полчаса.
- Столовую ложку дубовой коры залить 250 мл воды. Поставить на водяную баню и прогревать 15 минут. Остудить, процедить и промывать рану несколько раз в сутки.
- Лист алоэ прокрутить через мясорубку. Завернуть кашицу в марлю или бинт и приложить к ожогу.
- Ревень измельчить. Смешать с медом в равных пропорциях. Смазывать равномерным слоем пораженную область утром и вечером. Мазь помогает предотвратить образование рубцов.
Какие противоожоговые препараты должны быть в каждой аптечке
Чтобы в чрезвычайной ситуации человек мог получить быструю неотложную помощь, домашняя аптечка должна содержать все необходимые средства. В аптечке нужно собрать минимальный набор медикаментов, которые помогут облегчить состояние до приезда врача:
- Перевязочный материал — стерильный бинт, перчатки, марля, ватные тампоны, лейкопластырь.
- Жаропонижающие и обезболивающие препараты — Ибупрофен, Анальгин, Аспирин.
- Антисептики — Хлоргексидин, Фурацилин, перекись водорода.
- Ранозаживляющие лекарства — Пантенол, Бепантен, Олазоль, бальзам Спасатель, Левомеколь.
- Смягчающий крем для кожного покрова при солнечных ожогах.
- Валидол, Корвалол для поддержки сердца при электрическом ударе.
Эти средства помогут пострадавшему человеку при оказании доврачебной помощи. Если все сделать правильно, можно снизить вероятность осложнений и появления шрамов.
Источник