Нпвп при остром приступе подагры

Острый приступ подагрического артрита требует неотложной терапии, в схему которой обязательно входят лекарства, подавляющие процесс воспаления. Задача НВПС при подагре заключается в облегчении симптомов в максимально короткие сроки. Схема лечения зависит от причин развития заболевания, универсального лекарственного препарата нет.
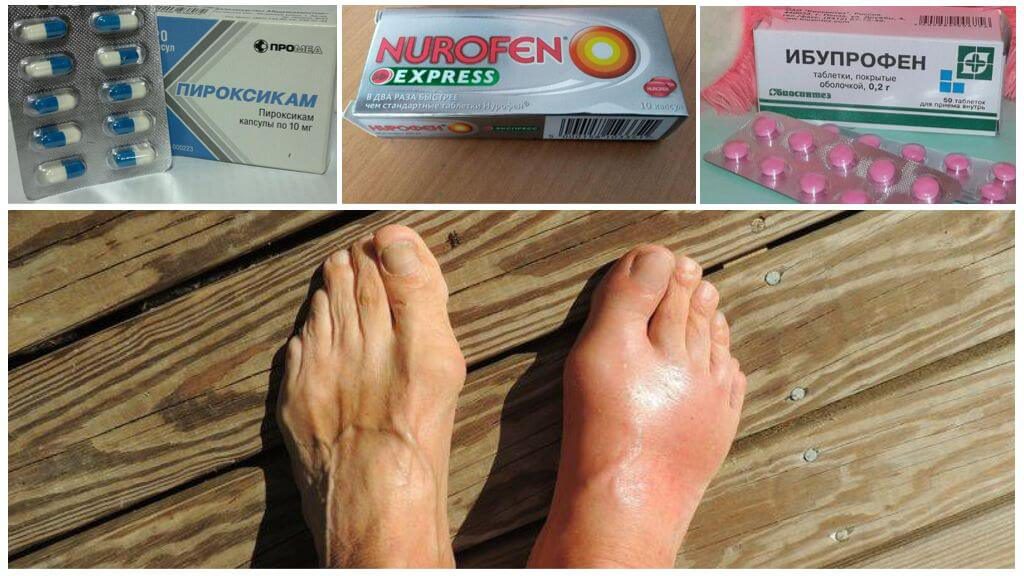
Медикаментозное лечение подагры
В фазе обострения больной должен находиться в стационаре, после купирования основных симптомов необходимо наблюдаться у ревматолога и нефролога. Различают препараты общего и местного действия:
- Урикозурическая группа предназначена для терапии хронического заболевания. Ее механизм направлен на усиление выведения мочевой кислоты через почки.
- Урикодепрессанты подавляют синтез мочевой кислоты в организме.
Комплексное медикаментозное лечение заболевания продлевает периоды ремиссии между приступами. Но оно не способно воздействовать на обмен веществ, поэтому длительность терапевтического курса варьируется от нескольких лет до десятилетий.
В случае прекращения приема лекарственных средств симптомы быстро возвращаются и болезнь продолжает прогрессировать.
НВПС при подагре отличаются меньшим количеством побочных эффектов в сравнении с Колхицином или Аллопуринолом. Их можно принимать каждые шесть часов. При появлении нежелательных реакций один лекарственный препарат можно заменить другим. Основные задачи терапии:
- остановить развитие приступа;
- не допустить возникновения осложнений.
Далее по симптомам подбирают медикаменты для нормализации самочувствия больного. Если подобранная терапия неэффективна, могут быть назначены гормональные стероидные средства для быстрой коррекции состояния в минимальных терапевтических дозах.
Базовая схема включает прием НПВП, глюкокортикоидов при непереносимости других средств, урикозуратов и ингибиторов урикосинтеза.
Механизм действия нестероидных противовоспалительных средств
Эта группа медикаментов часто используется в медицине для купирования проявлений воспалительного процесса. Чтобы приобрести лекарство в аптеке, не требуется рецепт. Оно может использоваться как для острого, так и для хронического течения болезни. Эффект от приема анальгезирующий, жаропонижающий, противовоспалительный.
Каждый день количество человек, употребляющих НВПС, насчитывает более 30 миллионов. Самостоятельный прием без назначения врача может привести к различным осложнениям.
НПВС отличаются по степени противовоспалительного действия: чем выше концентрация основного вещества — тем чаще развиваются побочные явления от приема. С этой точки зрения наиболее безопасен Ибупрофен. Быстрее справится с воспалением Индометацин или Диклофенак.
Чтобы снизить проявления побочных реакций, нужно принимать лекарства короткими курсами, определенными специалистом.
Показания к применению НВПС при подагре
Обострение заболевания характеризуется запуском воспалительного процесса, сопровождающегося сильной нетерпимой болью и ограничением подвижности сустава.
Обезболивающее действие медикаментов этой группы выражается в блокировании импульсов не только в тканях, но и в мышцах, сухожилиях, нервных окончаниях. Средства назначают при разной интенсивности боли. Чтобы не возникла лекарственная зависимость, их принимают небольшими терапевтическими курсами.
Жаропонижающий эффект используется при возникновении лихорадки во время приступа. Длительность действия сохраняется до 4 часов.
Какой препарат выбрать
У каждого человека существует индивидуальная переносимость, лекарство может быть нового поколения, но нет гарантии, что оно ему подойдет. Кому-то подходит Диклофенак, а для другого лучше Индометацин или Аркоксия. Кроме того, при выборе медикамента нужно ознакомиться с противопоказаниями к приему.
Мовалис
Хорошее средство с мягким воздействием на слизистую оболочку желудка. Относится к группе мелоксикама и предназначено для подавления острого приступа подагры. Быстро всасывается и распределяется в тканях. Чаще всего уколы назначают на 3-5 дней, после чего лечение может быть продолжено Мелоксикамом в таблетках. При более длительном использовании существенно увеличивается риск развития нежелательных реакций со стороны многих органов и систем.
Ибупрофен
Болеутоляющее, жаропонижающее действие обусловлено подавлением синтеза арахидоновой кислоты, способствующей возникновению лихорадки и воспалительного процесса.
Ежедневная доза составляет 200-400 мг трижды в сутки с интервалом не менее шести часов. После приема таблетки приступ угнетается. В паузах между атаками принимают Аллопуринол.
Другие средства
Индометацин быстро купирует обострение подагры. Стартовая доза лекарства составляет 100-150 мг/сут, затем ее постепенно снижают. Для предотвращения присоединения бактериальной инфекции врач может назначить антибиотики в индивидуальном порядке.
Особенности применения аспирина
Под воздействием ацетилсалициловой кислоты мочекислые соли разрушаются. Однако ее не назначают для лечения подагры в связи с большим количеством побочных реакций. Аспирин категорически запрещено одновременно принимать с препаратами аналогичного действия.
При попадании в организм 500 мг кислоты и других НПВП возможно открытие кровотечения из-за разжижения крови.
Таблетки или мази
Для подавления острых проявлений болезни в первые дни назначаются инъекции лекарственных средств. Такая форма попадает непосредственно в кровяное русло, при этом минуя органы пищеварительного тракта. В дальнейшем, если есть необходимость, переходят на таблетки (Мелоксикам – препарат с аналогичным действующим веществом) с учетом имеющихся заболеваний. Дозировку определяет врач в зависимости от степени выраженности клинических симптомов.
Мазь усилит действие терапии: за счет согревания и обезболивания увеличивается подвижность сустава, уменьшается отечность тканей, налаживаются обменные процессы в тканях.
Как принимать НВПС при недуге
Схема лечения определяется врачом: инъекции противовоспалительных препаратов делают один раз в день глубоко внутримышечно в количестве 15 мг вещества. Максимальная доза при приме Мелоксикама в таблетках также составляет 15 мг.
Обратите внимание, в пожилом возрасте существенно возрастает риск развития побочных реакций. Возможно, потребуется коррекция дозы.
Противопоказания к применению
НПВС имеют большой список ограничений к применению. Абсолютными противопоказаниями являются следующие состояния:
- эрозии и язвы ЖКТ;
- нарушение функций работы почек и печени;
- аллергия на основной компонент;
- беременность.
Индометацин не назначают людям, занятым профессиями, которые требуют повышенного внимания. Под наблюдением врача противовоспалительные средства принимают люди с бронхиальной астмой. При наличии в анамнезе гипертонической болезни или сердечной недостаточности выбирают медикаменты, не замедляющие кровообращение в почках.
Заключение
При подагре острый приступ нельзя купировать без приема НВПС. Схему лечения, выбор медикамента врач может корректировать при длительном течении заболевания, снижении эффективности препарата. Несмотря на большую популярность средств этой группы, не стоит злоупотреблять их приемом, это может привести к нежелательным реакциям со стороны других органов и систем.
Источник
Преферанская Нина Германовна
Доцент кафедры фармакологии фармацевтического факультета Первого МГМУ им. И.М. Сеченова, к.фарм.н.
Для повышения эффективности лечения и уменьшения проявлений патологии больного следует предупредить о том, что прием противовоспалительных средств ( Диклофенак, Индометацин, Ибупрофен, Кетопрофен, Напроксен, Мелоксикам, Целекоксиб, Нимесулид и др.) следует начинать при первых же ощущениях боли.
НЕСТЕРОИДНЫЕ ЛП
Диклофенак натрия (Вольтарен, Ортофен) — НПВС, производное фенилуксусной кислоты, обладает сильным анальгезирующим и противовоспалительным действием. Неизбирательно угнетает ЦОГ–1 и ЦОГ–2, нарушает метаболизм арахидоновой кислоты, уменьшает количество Pg в очаге воспаления. Противовоспалительный эффект развивается через 7–14 дней. 50% подвергается пресистемной элиминации. Период полувыведения очень короткий, Т½ = 1,5–2 часа, поэтому были созданы таблетки-ретард по 100 мг пролонгированного действия, покрытые оболочкой, которые создают высокую концентрацию в течение длительного времени. При острых состояниях для купирования обострения препарат вводят внутривенно (однократно), далее по 25–50 мг 4 раза в сутки. При воспалительных процессах неинфекционной этиологии рекомендуют использовать гель 5% или мазь 1, 2%) для наружного применения, при этом уменьшается отек и снижается боль. Наносят на область воспаленных суставов 2–4 г мази или геля 2–3 раза в сутки.
Показаниями к применению являются остеоартроз; ревматоидный артрит, суставной синдром при обострении подагры, воспалительные и дегенеративные заболевания суставов.
Важно! При приеме возникают аллергические реакции: зуд, кожная сыпь, гиперемия, ангионевротический отек, мультиформная экссудативная эритема, лихорадка, озноб, фотосенсибилизация, тошнота, рвота. При длительном применении в больших дозах — изъязвление слизистой оболочки ЖКТ, кровотечение (желудочно–кишечное, десневое, маточное, геморроидальное).
Индометацин (Метиндол ретард, Индобене) —производное индолуксусной кислоты,ингибитор синтеза простагландинов в почках — назначают внутрь после еды в дозе 75 мг, а далее через каждые 6 час. по 50 мг. Лечение продолжается до исчезновения болей. В последующие сутки дозу уменьшают до 50 мг 3 раза. Далее переходят на поддерживающую дозу по 25 мг 3 раза в сутки.
К побочным эффектам Индометацина относятся желудочно–кишечные расстройства (вздутие живота, колит, энтерит, язвы), кровотечения во внутренних органах, задержка натрия в организме, аллергические реакции, спутанность сознания, судороги, забывчивость, галлюцинации. Указанные дозы могут вызывать побочные эффекты почти у 60% больных. Однако Индометацин переносится легче, чем Колхицин, и при остром подагрическом артрите часто именно он является препаратом выбора.
Мелоксикам (Мовалис, Мирлокс) относится к классу оксикамов; производное энолиевой кислоты. Механизм действия — ингибирование синтеза Pg в результате избирательного подавления ферментативной активности ЦОГ–2. При назначении в высоких дозах или при длительном применении селективность препарата снижается. Подавляет синтез Pg в области воспаления в большей степени, чем в слизистой оболочке желудка или почках, что связано с относительно избирательным ингибированием ЦОГ–2. Важно! Побочные эффекты – общие для всех НПВС. Селективные НПВС реже вызывают эрозивно–язвенные повреждения ЖКТ. Прием пищи не влияет на абсорбцию. Концентрация в плазме дозозависима, TCmax — 5–6 час. Максимальная суточная доза 15 мг. Метаболизируется в печени до неактивных метаболитов. Выводится через кишечник и почками (в равной пропорции), в неизмененном виде — 1,6% от суточной дозы.
Нимесулид (Актасулид, Найз, Нимулид) — нестероидное противовоспалительное средство, производное сульфонанилида. Обладает выраженным противовоспалительным, жаропонижающим, анальгетическим и антиагрегантным действием. При назначении в высоких дозах, длительном применении или индивидуальных особенностях организма селективность снижается. Селективно угнетает циклооксигеназу–2, уменьшает количество простагландинов (преимущественно в очаге воспаления), подавляет экссудативную и пролиферативную фазы воспаления. Снижает проницаемость капилляров; стабилизирует лизосомальные мембраны; тормозит выработку АТФ в процессах окислительного фосфорилирования; тормозит синтез или инактивирует медиаторы воспаления (простагландины, гистамин, брадикинины, лимфокины, факторы комплемента и др. неспецифические эндогенные повреждающие факторы). Блокирует взаимодействие брадикинина с тканевыми рецепторами, восстанавливает нарушенную микроциркуляцию и снижает болевую чувствительность в очаге воспаления.
Важно! Побочные эффекты: гепатотоксичность, НПВС–гастропатия, диспепсия, абдоминальные боли, тошнота, рвота, изжога, шум в ушах, головокружение,аллергические реакции: кожная сыпь, зуд, крапивница, отек Квинке, головная боль, гематурия, агранулоцитоз, лейкопения.
Комбинировать между собой НПВС противопоказано, т.к. повышается риск развития язвенных поражений ЖКТ, повышается активность трансаминаз сыворотки крови и удлиняется время кровотечений.
ГЛЮКОКОРТИКОСТЕРОИДЫ
При острой подагре, особенно при противопоказаниях или неэффективности НПВС, прибегают к системному или местному (внутрисуставному) введению глюкокортикостероидных средств. Для системного введения (перорально или внутривенно) назначают умеренные дозы в течение нескольких дней, т.к. концентрация глюкокортикостероидов быстро снижается и уменьшается действие. Внутрисуставное введение длительно действующего (3–4 недели) стероидного препарата Триамцинолона гексацетонид в дозе 20 или 30 мг может купировать приступ ревматоидного артрита. Лечение особенно целесообразно при неэффективности стандартной лекарственной терапии. Триамцинолона гексацетонид (Ледерспан) выпускается в виде суспензии по 20 мг/мл в амп.
ФИТОТЕРАПИЯ
При подагре применяется фитопрепарат Фулфлекс, выпускаемый в форме капсул (уп. 24 шт.) и в виде геля (75 г). 1 капсула содержит экстракт корня мартинии душистой (225 мг), экстракт коры белой ивы (75 мг). Вытяжка из корня мартинии душистой особенно хорошо помогает при подагре, т.к. основным является свойство связывать превышенную концентрацию мочевой кислоты в крови и с помощью почек выводить ее наружу. Фулфлекс применяют при ревматизме, подагре, миалгии, люмбаго и особенно при артритах с учетом его противовоспалительного, противоревматического обезболивающего действия. Взрослым и детям старше 14 лет принимать БАД по 1 капс. 1 раз в день во время еды в течение месяца. Гель наносится на пораженный сустав.
При подагре можно использовать настой листьев брусники (20,0–200 мл) по 1 ст. л. 3–4 раза в день. С профилактической целью нередко применяют сборы, которые показаны при мочекаменной болезни. В состав таких сборов входят: корень марены красильной, трава хвоща полевого, плоды петрушки, листья брусники, листья толокнянки и др., которые способствуют разрыхлению мочевых конкрементов, оказывают спазмолитическое, противовоспалительное и мочегонное действие.
РЕКОМЕНДАЦИИ
Общепризнанным фактором риска для развития подагры считается — повышенное употребление в пище следующих продуктов:
- содержащих избыточное количество пуринов (мясо, особенно мозги, печень, язык, почки, рыба, грибы, бобовые, арахис, шпинат, шоколад);
- жиров и углеводов;
- алкоголя, особенно пива и крепленых красных вин, содержащих гуанозин (предшественник мочевой кислоты);
- чая и кофе, содержащих пуриновый алкалоид кофеин более 1%.
Рекомендуется исключить употребление копченой и острой пищи, концентрированных мясных бульонов, мясных субпродуктов, рыбных и мясных консервов, шоколада и крепкого кофе, переедание вообще и малую физическую активность. Ограничение движений эффективно в период острого приступа. Предотвращение переохлаждения и прием местных обезболивающих средств необходим, особенно у пациентов с высоким риском побочных эффектов системных препаратов. Актуальными задачами противоподагрической терапии является убеждение пациента в соблюдении диеты, приверженности к лечению (повышение комплаенса) и выработке навыков контроля артериального давления и массы тела.
Преферанская Н.Г.
Источник
Как пережить приступ подагры?
Подагра – это одно из названий реактивного артрита, хронического заболевания, которое обостряется периодически на фоне переохлаждения, перегрузки суставов и – чаще – при нарушении питания.
Заболевание можно классифицировать как первичное – связанное с накоплением мочевой кислоты в полостях суставов, и вторичное – первопричиной возникновения этой формы подагры являются псориаз, миелолейкозы, ХПН (хроническое почечная недостаточность), прием лекарственных препаратов, вызывающих нарушение метаболизма.
Острый приступ подагры может застать врасплох – вызванная им боль бывает настолько сильна, что хочется «лезть на стену». Что делать в подобной ситуации?
Причины острого приступа подагры и его симптомы
 Подагра – как уже упоминалось – это хроническое заболевание, первоначальная симптоматика которого выражена незначительно. Сильные боли появляются, когда в суставе скапливается избыточное количество мочевой кислоты – то есть больному известно о своей проблеме.
Подагра – как уже упоминалось – это хроническое заболевание, первоначальная симптоматика которого выражена незначительно. Сильные боли появляются, когда в суставе скапливается избыточное количество мочевой кислоты – то есть больному известно о своей проблеме.
Уже приходилось сталкиваться с ноющей болью и гиперемией кожного покрова над пораженным суставом, появились тофусы – шишки, которые свидетельствуют о накоплении мочевой кислоты.
Перед приступом больной сустав начинает «выкручивать», боль нарастает постепенно, кожа над суставом припухает, может появиться лихорадочное состояние. Если начинать лечение при первых признаках приближения приступа, его можно купировать.
Обострение подагры обычно длится от 3 до 5 дней, в редких случаях до 2 недель.
Рецидив может возникнуть через 1,5-2 месяца – если его спровоцировать следующими факторами:
- употреблением продуктов с высоким содержанием пуринов;
- злоупотреблением алкоголем;
- систематическими перегрузками сустава;
- травмами конечности;
- инфекцией.
При обострениях заболевания воспаляются суставы и связочный аппарат – связки и сухожилия. При частых обострениях подагры нижних конечностей теряется способность ходить самостоятельно, верхних – заболевание может поражать межфаланговые сочленения на пальцах – исчезает возможность самообслуживания.
Если обострение связано с увеличением количества пуринов, поступающих с пищей, то нарушается функция мочевыделительной системы – почки перегружаются, пытаясь вывести избыток мочевой кислоты. Когда болезнь – результат нарушения обменных процессов, то мочевая кислота может начать откладываться в форме кристаллов под кожей, вызывая появление болезненных узелков-уплотнений.
Частые обострения приводят к тому, что болезнь генерализуется. Для подагры вообще характерно постепенное ухудшение состояния, она двигается «по нарастающей». Сначала поражается большой палец ноги, затем коленный сустав и т.д.
Поражение суставов снижает уровень жизни.
Приступ подагры – что делать
Общие рекомендации, чтобы купировать приступ подагры:
-
 обеспечить покой больной конечности – по возможности ее иммобилизовать;
обеспечить покой больной конечности – по возможности ее иммобилизовать; - охладить больное место – приложить холод, но на недолго, минут на 10-12, делая перерыв, чтобы не допустить переохлаждения нервных волокон и усугубления состояния;
- сразу же выпить мочегонное средство и начинать пить жидкость – это поможет снизить уровень мочевой кислоты. В качестве напитков желательно выбрать компоты из свежих ягод или сухофруктов, морсы, лимонный сок, разведенный водой, молоко.
В домашних условиях для лечения обострения подагры можно принять следующие медикаментозные препараты.
- «Колхицин». Это одно из наиболее сильных средств, устраняющих подагрический артрит и влияющее на выведение уратов. Дополнительное действие препарата: слабое противовоспалительное и антигистаминное. Лечение «Колхицином» следует начинать при появлении первых симптомов обострения заболевания. Сразу принимают 2 таблетки (1 мг), затем каждый час по 0,5 мг.
В первые сутки можно принять 6-8 таблеток – наивысшая доза 4 мг, во вторые сутки уже доза – 1-1,5 мг, с третьего дня доза опять увеличивается – 2-2,5 мг. Как только приступ купировали, дозу опять уменьшают, а препарат принимают еще 3 дня. Улучшение наступает в первые сутки – через 10-12 часов после начала лечения.
Перед приемом лекарственного средства необходимо ознакомиться с побочными эффектами. «Колхицин» не всеми больными воспринимается адекватно. Если побочные эффекты проявились, прием лекарственного средства придется прекратить.
- Эффективное обезболивающее действие оказывают нестероидные средства.
- Пиразолоновые – предпочтительнее иметь дома «Фенилбутазон».
- «Бутадион» не только устраняет болевой симптом, но и обладает противовоспалительным и урикозурическим действием. При лечении приступа подагры его сначала принимают в количестве 200-300 мг, затем по 150 мг через каждые 4 часа, пока болезненность не исчезнет. Дозу снижают постепенно.
- «Реопирин». В состав препарата входят фенилбутазон натрия и аминофеназон, благодаря чему обезболивание наступает быстро. Дозировка – 4-6 драже в сутки.
- «Индометацин». 1 день – 150 мг, со 2 дня – по 100 мг.
Общее для всех нестероидных препаратов – побочный эффект – раздражение слизистой желудка и кишечника. Именно поэтому средства нельзя использовать дольше 5 дней. Если препараты для лечения приступов применяют в форме инъекций – например, так часто применяют «Реопирин», то можно продлить время приема до недели.
- Когда боли сильные, а воспалительный процесс выражен остро, то в виде инъекций назначают и глюкокортикоиды. В амбулаторных условиях при лечении приступов препараты вводят в область пораженного сустава, что позволяет быстро купировать приступ.
- Нестероидные препараты можно применять в форме наружных средств. Обезболивающее действие оказывают: «Диклофенак» в форме мази, «Вольторен» гель, «Ортофен» гель, «Кетопрофен». Для лечения приступов подагрического артрита предпочтительнее выбирать средства охлаждающего действия с ментолом или анестезином.
- Чтобы быстро устранить боль, на место отека можно приложить. Компресс из «Демиксида», наполовину разбавленного, растворами «Анальгина» или «Новокаина». Можно «Димексид» добавить в мази с нестероидными ингредиентами – на порцию растирки 1 чайную ложку.
Народная медицина для лечения приступов подагрического артрита предлагает такие рецепты:
-
 Взять несоленое домашнее масло, растопить на огне. Пленку, которая появилась на поверхности при кипении, удаляют, а в емкость добавляют спирт в том же объеме, сколько масла в растопленном виде. Смесь тщательно перемешивают, снимают с огня и поджигают. Когда спирт прогорит, получившимся составом можно растирать распаренное больное место.
Взять несоленое домашнее масло, растопить на огне. Пленку, которая появилась на поверхности при кипении, удаляют, а в емкость добавляют спирт в том же объеме, сколько масла в растопленном виде. Смесь тщательно перемешивают, снимают с огня и поджигают. Когда спирт прогорит, получившимся составом можно растирать распаренное больное место. - Растирать пораженный сустав, чтобы устранить боль, можно спиртовой настойкой прополиса.
- Можно посадить на больное место 2-3 пчелы.
- Компресс из мякоти репу. Репу предварительно натирают на терке.
- Йодная сетка.
Народные средства действует медленнее, чем медикаментозные. Большинство рецептов из арсенала народной медицины направлено на лечение заболевания, а не на купирование острой боли.
Подагра – острый приступ: лечение и профилактика
Чтобы не приходилось страдать от боли, задумываться, что делать при обострении, желательно позаботится о длительной ремиссии заболевания.
Для того чтобы не спровоцировать обострения подагры, необходимо скорректировать питание – отказаться от жирных и пряных блюд, не злоупотреблять красным мясом, субпродуктами, консервами, копченой и соленой пищей. Не все овощи одинаково полезны – щавель и шпинат нужно будет изгнать из рациона.
Также следует контролировать давление, избавиться от лишнего веса, не перегружать больные суставы и контролировать уровень мочевой кислоты в крови.
Рациональное питание и соблюдение баланса труда и отдыха – вот лучший рецепт для профилактики обострения подагры.
Приступ подагры
Отложение кристаллов мочевой кислоты (МК) в области суставов вызывают подагру. Это происходит вследствие нарушения пуринового обмена. Заболевание чаще встречается у мужчин. Обострению патологии предшествует нарушение диеты (обильный прием мяса, спиртных напитков), интенсивная физическая нагрузка, переохлаждение. Приступ подагры всегда сопровождается интенсивными болями.
Формы болезни
Различают несколько форм или стадий подагры:
- повышение уровня мочевой кислоты;
- подагрический артрит;
- ремиссионная подагра;
- тофусная подагра.
В 1-ю стадию отмечается увеличение МК в крови – гипеурикемия, приступов нет. Могут развиться признаки МКБ. Могут быть небольшие боли в суставах, длительность которых не превышает 3-4 часа. Если в это время правильно провести лечение, то возможно остановить дальнейшее развитие патологического процесса.

При подагрическом артрите соли МК скапливаются в синовиальной жидкости суставов. Чаще это наблюдается в I плюснефаланговых суставах. Помимо суставов стопы могут страдать коленные, голеностопные суставы, сочленения запястий, пальцев рук. Продолжительность приступа 1-2 суток.
Если не лечить заболевание, то увеличивается частота приступов подагры, уменьшается интервал между ними. Так возникает ремиссионная подагра. Приступы становится продолжительными и ярко выраженными. Может поражаться сразу несколько суставов. Обострения чаще возникают ночью, для них характерно внезапное начало и окончание.
Тофус – узелок, образованный кристалликами МК. Располагаются тофусы подкожно, они подвижны. На тофусом кожа гиперемирована. Болевые приступы длятся почти постоянно, с небольшими перерывами по 1-2 суток. Тофус-подагра – запущенная форма заболевания.
Боль во время приступа носит выраженный характер. Она сравнима с зубной болью или потугами при родах.

Нарастание симптомов приступа подагры
В приступный период нужно выполнять следующие рекомендации:
- соблюдать постельный режим;
- употреблять много воды, это необходимо для выведения солей МК из организма;
- использовать НПВС для снятия болей;
- приложить холод на болезненную область;
- не допускать контакт с одеждой, обувью;
- соблюдать специальную диету.
Правила питания в период обострения:
- ограничить мясо, бобовые, соль;
- исключить кофе, крепкий чай, алкоголь, острые приправы;
- употреблять большое количество овощей, фруктов, богатых клетчаткой;
- принимать растительные жиры;
- неограниченно есть каши, молочные продукты.
Медикаменты
При выраженных болях принимают НПВС в виде таблеток, уколов и мазей (анальгин, ибупрофен, найз, кеторол, напроксен, диклофенак). Ни в коем случае при подагре нельзя принимать аспирин (дейсвующее вещество ацетилсалициловая кислота) и другие препараты на его основе, так как он затрудняет выведение мочевой кислоты из организма.
Для снятия воспаления и боли применяют гормональные препараты на основе глюкокортикоидов (кортизон, преднизолон, триамциналон, бетаметаазон).

Подагрический отек пальца
Способствует уменьшению уровня мочевой кислоты препараты Аллопуринол, Фебуксостат, Колхицин (принимают внутрь в виде таблеток), Пеглотиказа (для внутривенного введения). Их назначают курсами при возникновении приступов.
При подагрическом артрите на область измененных суставов накладывают аппликации с димексидом в разведении с водой в соотношении ¼. Этот препарат способствует уменьшению отека, болей, других признаков воспаления.
Народные средства
В домашних условиях для снятия приступа подагры можно воспользоваться народными рецептами. Больному суставу придают возвышенное положение, для этого можно подложить под него небольшую подушечку.
На область воспаленных суставов прикладывают лист белокочанной капусты, лопуха. Помогут снять боль аппликации с белой глиной, медовые лепешки, компрессы из настойки сирени.
Противовоспалительное действие оказывают ванночки из отвара цветков ромашки (100г сырья на. 10 л воды), шалфея.
Внутрь принимают отвар из еловых шишек, лаврового листа, шиповника, мяты, тысячелистника, череды.
Очищает суставы отварной лис. Сначала зерна промывают, затем замачивают на ночь, потом отваривают на воде без добавления соли и масла. Принимают внутрь.
Гомеопатия
При остром приступе подагры поможет препарат ACONITE 30, ARNIKA 30, BELLADONNA 30. При хроническом течении болезни назначают AMMON. PHOS. 30. Эти препараты имеют вспомогательное значение, перед их применением необходимо проконсультироваться со специалистом.
Подагра – хроническое заболевание, поэтому для его правильного лечения необходимо соблюдать врачебные рекомендации не только во время приступа, но и в период ремиссии.
Острый приступ подагры: неотложная помощь и что делать
Подагра – системное заболевание, характеризующееся избытком моноуратных кристаллов, гиперурикемией. Патология обусловлена плохой наследственностью. Может быть спровоцирована внешними негативными факторами. Для заболевания характерны частые приступы.
Приступ подагры: что это
Подагрические приступы сопровождают человека на протяжении жизни. Случаются они при обострении течения патологии. На частоту приступов и длительность их протекания способен влиять сам человек. Для облегчения состояния надо выполнять ряд правил и проходить лечение.
Средняя продолжительность подагрического приступа достигает 3-7 суток. В этот период требуется предпринять действия по купированию воспалительного процесса и характерных для патологии симптомов.

Чем это опасно
Если подагрические приступы длятся долго и не проводятся лечебные мероприятия по купированию симптоматики, то это может привести к ряду негативных последствий. Подагра опасна развитием подагрического артрита. В этом случае мочевая кислота накапливается в суставах и приводит к их деформированию. Патология поражает также мягкие ткани: есть риск их разрыва при нагрузке.
Другие опасные последствия подагры:
- Ишемическая болезнь.
- Появление тофусов.
- Метаболический синдром.
- Остеопороз.
- Мочекаменная патология.
- Гипертензия.
Причины и симптомы
Подагрический припадок развивается под влиянием определенных факторов. Чаще всего его провоцируют неправильное питание (обилие в рационе продуктов, содержащих пурины) и употребление спиртосодержащих напитков.
Прочими причинами приступа подагры являются:
- Чрезмерная физнагрузка.
- Наличие острого инфекционного заболевания.
- Сильная травма.
Приступ развивает резко и сопровождается такими симптомами:
- Расстройство дыхательной функции.
- Подташнивание.
- Учащенное сердцебиение.
- Нестерпимая суставная боль, которая усиливается в ночное время суток.

Болевой синдром локализуется чаще в зоне больших пальцев. Иногда в процесс вовлекаются межфаланговые, локтевые и коленные сочленения. Если не купировать приступ вовремя, состояние усугубится: боль будет сопровождать каждое движение. Для подагры характерно образование болезненных тофусов на локтях, кистях, стопах.
Неотложная помощь
При развитии острого припадка важно скорее оказать человеку помощь. Алгоритм действий следующий:
- Обеспечить покой пораженному сочленению. Желательно зафиксировать сустав в приподнятом положении.
- К воспаленной зоне приложить холод. Это уменьшит выраженность боли.
- Сделать компресс с раствором Димексида или мазью Вишневского. Средство снимает воспаление и болезненность.
- Напоить больного минеральной водой с лимонным соком или молоком.

Инъекции анестезирующих препаратов при припадке малоэффективны. Для купирования неприятной симптоматики внутрисуставно вводят глюкокортикоиды. Но такую манипуляцию способен сделать только доктор. Также нестероидные противовоспалительные лекарства можно использовать перорально и внутривенно. Если проявления приступа не уменьшаются, стоит вызвать бригаду неотложной помощи.
Что делать, чем и как снять приступ
Для снятия подагрического припадка применяют разные методы:
- Медикаментозные.
- Физиотерапевтические.
- Народные.
- Диета.
Чтобы ускорить выведение из организма молочной кислоты, надо увеличить потребление жидкости в сутки. В день следует выпивать не меньше 5-6 стаканов воды.
Из медикаментов доктора рекомендуют препарат Колхицин. Это средство снимает воспаление и уменьшает продукцию мочевой кислоты. Дозировку подбирает врач с учетом выраженности патологии.

Быстро выводят мочевую кислоту из организма такие лекарства:
- Тиопуринол.
- Аллопуринол.
- Оротовая кислота.
- Милурит.
- Гепатокатазал.
Из нестероидных противовоспалительных врачи назначают:
Эти препараты пьются 1-2-недельным курсом. В тяжелых случаях используются стероидные средства пролонгированного действия Триамцинолон или Гексацетонид.
Из физиотерапевтических методик хороший результат дает плазмаферез. Лечение будет малоэффективным, если пациент не станет придерживаться специальной диеты.
Требования к рациону:
- Ограничить прием спиртосодержащих напитков.
- Ограничить употребление шоколада, рыбы, помидоров, мяса, бобовых, шпината, щавеля, чая (в них содержатся пурины).
- Суточную дозу соли сократить до 6 грамм.
- Ввести в меню лимон, молоко, мед и сахар, черный хлеб, ягодные соки, арбузы, щелочную воду, овощи и огурцы.
- При лишнем весе снизить калорийность рациона.
Из народных средств помогают:
- Травяные чаи (на базе шиповника, аралии и перечной мяты).
- Ванны с отварами цветков ромашки и добавлением соли.
- Прием настоек на лекарственных растениях (на основе ромашки, лаврового листа, шишек ели).
- Рисовый настой.
Источники:
https://jointcare.ru/artrit/podagra/perezhit-pristup-podagry
https://nogi.guru/zabolevaniya/artrit/pristup-podagry.html
Острый приступ подагры: неотложная помощь и что делать
Источник

