Обоснование диагноза при пневмонии в истории болезни

Прямой клинический диагноз
Проведено обоснование диагноза по прямому методу, который включает 4 фазы:
1. Группировка симптомов в синдромы.
2. Формулировка синдромов и выявление основного синдрома.
3. Определение причинно-следственной связи между синдромами.
4. Формулировка диагноза.
1. Группировка симптомов в синдромы
При расспросе пациента выявлены следующие симптомы:
1. Приступообразный кашель, малопродуктивный, чаще вечером и ночью.
2. Мокрота в небольшом количестве, слизисто-гнойная.
3. Боль в передне-верхних отделах грудной клетки справа, усиливающаяся при кашле.
4. Повышение температуры тела — до 38-39 0С.
5. Инспираторная одышка, возникающая при физической нагрузке — при подъёме на второй лестничный пролёт.
6. Слабость, недомогание, утомление, головная боль.
7. Боль в правом подреберье, ноющего, либо колющего характера, постоянная, периодически усиливающаяся, иррадиирущая в позвоночник. Боль частично купируется анальгином.
8. Утрата аппетита, быстрая насыщаемость, сухость во рту, отрыжка тухлым, тошнота, рвота, частая изжога, горечь во рту.
Симптомы, выявленные при объективном исследовании:
1. В передне-верхних отделах грудной клетки справа:
— голосовое дрожание усилено,
— притупление перкуторного звука,
— бронхофония ясная,
— ослабленное везикулярное дыхание,
— мелкопузырчатые звонкие хрипы.
2. Гепатомегалия.
3. Болезненность при поверхностной пальпации живота.
Симптомы, выявленные при параклиническом исследовании:
1. Повышение СОЭ — 50 мм/ч.
2. Пониженное содержание альбуминов — 30,9 г/л.
3. Резко пониженное содержание хлора — 37,5 ммоль/л.
4. Повышение активности АсАТ — 0,75 ммоль/(ч*л), АлАТ — 0,60 ммоль/(ч*л).
5. Резко повышена активность ЩФ — 2425,3 нмоль/(с*л).
6. Резкое повышение С-реактивного белка 300,0 мг/л.
7. Снижение удельного веса мочи: 1010. 8. Инфильтрация в верхней доле правого лёгкого.
9. Реакция дополнительной междолевой плевры (по данным рентгенограммы органов грудной клетки).
9. Гепатомегалия (по данным УЗИ органов брюшной полости).
10. Эрозии в пилорическом отделе желудка (по данным ЭГДС).
Таким образом, можно выделить следующие синдромы:
1. Синдром уплотнения лёгких.
2. Бронхитический синдром.
3. Синдром поражения плевры.
4. Общевоспалительный синдром.
5. Синдром гепатомегалии.
6. Диспепсический синдром.
7. Цитолитический синдром.
8. Эрозии слизистой желудка.
2. Формулировка синдромов и выделение основного синдрома
1) Синдром уплотнения лёгких (сложный субъективно-объективно-параклинический):
Субьективно:
1. Инспираторная одышка, возникающая при физической нагрузке — при подъёме на второй лестничный пролёт.
Объективно:
1. В передне-верхних отделах грудной клетки справа определяются:
— голосовое дрожание усилено,
— притупление перкуторного звука,
— бронхофония ясная,
— ослабленное везикулярное дыхание,
— мелкопузырчатые звонкие хрипы.
Параклинически:
1. Инфильтрация в верхней доле правого легкого (на рентгенограмме органов грудной клетки).
Патогенез синдрома:
Значительное уменьшение или полное исчезновение воздушности лёгочной ткани на более или менее распространённом участке (сегмент, доля, одновременно несколько долей). Возникает при воспалительной инфильтрации, инфаркте лёгкого в связи с тромбоэмболией или местным сосудистым тромбозом, обтурационном или компрессионном ателектазе и гиповентиляции , опухоли лёгкого, застойной сердечной недостаточности (застой крови в нижних отделах лёгких).
2) Бронхитический синдром (простой, субъективный):
Субъективно:
1. Малопродуктивный кашель.
2. Слизисто-гнойная мокрота.
Патогенез синдрома:
Воспалительный процесс в слизистой оболочке бронхов (может распространяться на все структуры бронха и перебронхиальной ткани). Происходит гиперкриния и дискриния (изменение реалогических свойств содержимого в бронхе) бронхиальных желёз.
3) Синдром поражения плевры (сложный, субъективно-параклинический):
Субъективно:
1. Боль в передне-верхних отделах грудной клетки справа, усиливающаяся при кашле.
Параклинически:
1. Реакция дополнительной междолевой плевры легкого (на рентгенограмме органов грудной клетки).
Патогенез синдрома:
Плевральный синдром в собственном понимании — совокупность симптомов, возникающих вследствие раздражения нервных окончаний плевры при её поражении. Причины:
— непосредственное поражение плевры: воспаление (плевриты), опухоли, метастазы в плевру, травмы, туберкулёз плевры.
— раздражение плевры содержимым плевральной полости: транссудат, экссудат, кровь, гной, газ.
— реакция плевры на расположенные вблизи субплевральные очаги воспаления, опухоли.
4) Общевоспалительный синдром (сложный, субъективно-объективно-параклинический):
Субъективно:
1. Слабость, недомогание, утомление.
Объективно:
1. Повышение температуры тела до38-390 С.
Параклинически:
1. Повышение СОЭ.
2. Резкое повышение С-реактивного белка до 300,0 мг/л.
Патогенез синдрома:
5) Синдром гепатомегалии (сложный, субъективно-объективно-параклинический):
Субъективно:
1. Боль в правом подреберье, ноющего, либо колющего характера, постоянная, периодически усиливающаяся, иррадиирущая в позвоночник. Боль частично купируется анальгином.
Объективно:
1. Гепатомегалия.
2. Болезненность при поверхностной пальпации живота.
Параклинически:
1. Гепатомегалия по данным УЗИ брюшной полости.
6) Диспепсический синдром (простой, параклинический):
Субъективно:
1. Утрата аппетита, быстрая насыщаемость, сухость во рту, отрыжка тухлым, тошнота, рвота, частая изжога, горечь во рту.
7) Цитолитический синдром (простой, параклинический):
Параклинически:
1. Повышение активности АсАТ — 0,75 ммоль/(ч*л), АлАТ — 0,60 ммоль/(ч*л).
2. Резкое повышение активности ЩФ — 2425,3 нмоль/(с*л).
8) Эрозии слизистой желудка в пилорическом отделе (простой, параклинический):
Параклинически:
1. Эрозии в пилорическом отделе по ходу складок 3-4 мм в диаметре (по данным ЭГДС).
На момент курации тяжесть состояния больного определял синдром уплотнения лёгких, он является ведущим.
3. Определение причинно-следственной связи между синдромами

В клинической картине заболевания данного пациента главным является синдром уплотнения лёгких, так как он определяет основное заболевание. Уплотнение в лёгких сопровождается общевоспалительным синдромом, которое приводит к поражению плевры и развитию боли в месте воспаления. Так же реакция общего воспаления определяет появление мокроты и кашля.
4. Формулировка диагноза
В соответствие с современной классификацией заболеваний сформулирован синтетический диагноз основного и сопутствующих заболеваний.
Основное комбинированное заболевание (основное и фоновое):
Основное заболевание: Внебольничная пневмония с локализацией в верхней доле правого лёгкого, средней степени тяжести, неуточнённой этиологии.
Фоновое заболевание: Цирроз печени, криптогенный, активная фаза, стадия декомпенсации по паренхиматозному типу (гипоальбуминемия).
Внебольничная пневмония, так как больной заболел вне стационара.
Средней степени тяжести, так как по данным рентгенограммы поражена одна доля и нет осложнений.
Неуточнённой этиологии, так как бактериологическое исследование мокроты не проводилось.
Источник
Õàðàêòåðèñòèêà ïóòåé çàðàæåíèÿ êðóïîçíîé ïíåâìîíèåé. Àíàëèç àíàìíåçà æèçíè áîëüíîãî, èçó÷åíèå äàííûõ îáúåêòèâíûõ èññëåäîâàíèé. Îáîñíîâàíèå äèàãíîçà «êðóïîçíàÿ ïíåâìîíèÿ», õàðàêòåðèñòèêà ïðîãíîçà ðàçâèòèÿ è ýôôåêòèâíûõ ìåòîäîâ ëå÷åíèÿ äàííîãî çàáîëåâàíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
ÌÈÍÈÑÒÅÐÑÒÂÎ ÎÁÐÀÇÎÂÀÍÈß È ÍÀÓÊÈ ÐÎÑÑÈÉÑÊÎÉ ÔÅÄÅÐÀÖÈÈ
Ôåäåðàëüíîå ãîñóäàðñòâåííîå àâòîíîìíîå îáðàçîâàòåëüíîå ó÷ðåæäåíèå
âûñøåãî ïðîôåññèîíàëüíîãî îáðàçîâàíèÿ
«Íàöèîíàëüíûé èññëåäîâàòåëüñêèé ÿäåðíûé óíèâåðñèòåò «ÌÈÔÈ»
Îáíèíñêèé èíñòèòóò àòîìíîé ýíåðãåòèêè
Ìåäèöèíñêèé ôàêóëüòåò
Êàôåäðà Èíôåêöèîííûõ Áîëåçíåé è ÎÇÇ.
Äèñöèïëèíà
«Èíôåêöèîííûå áîëåçíè»
À Ê À Ä Å Ì È × Å Ñ Ê À ß
È Ñ Ò Î Ð È ß Á Î Ë Å Ç Í È
Âûïîëíèëà ñòóäåíòêà V êóðñà
Ãðóïïû ËÄ2-Ñ14À Êóëàãèíà Å.À.
Ïðåïîäàâàòåëü Ðîäèîíîâà Í.Â.
Îáíèíñê 2018 ã.
1.Îáùèå ñâåäåíèÿ
Âðåìÿ ïîñòóïëåíèÿ â êëèíèêó 27.12.2018ã
Äèàãíîç
Ïðè íàïðàâëåíèè: ÎÐÂÈ. Ãèïåðòåðìè÷åñêèé ñèíäðîì.
Ïðåäâàðèòåëüíûé: Îñòðàÿ âíåáîëüíè÷íàÿ ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ ïíåâìîíèÿ.
Îñëîæíåíèÿ: ÄÍ I ñòåïåíè
Îêîí÷àòåëüíûé: Îñòðàÿ âíåáîëüíè÷íàÿ êðóïîçíàÿ ïíåâìîíèÿ âåðõíåé äîëè ïðàâîãî ë¸ãêîãî. ÄÍ I ñòåïåíè
2. Àíàìíåç áîëåçíè
Âåäóùèå æàëîáû: ïîâûøåíèå òåìïåðàòóðû òåëà äî 39,6° 4ûé äåíü, ñóõîé êàøåëü, íîñîâîå êðîâîòå÷åíèå.
Îáùåãî õàðàêòåðà: ñëàáîñòü, ñíèæåíèå àïïåòèòà, ãîëîâíóþ áîëü.
Ìåñòíûå: ïîêðàñíåíèå ãîðëà.
Æàëîáû íà ìîìåíò êóðàöèè: íà íàñìîðê, ñíèæåííûé àïïåòèò.
Çàáîëåë 24.12, ëå÷èëñÿ àìáóëàòîðíî. Ds: ÎÐÂÈ. Ïðèíèìàë ëèçîáàêò, ñèíåêîä, öèêëîôåðîí, öåôåïèì, ñóïðåêñ, íîðìîáàêò. Ñîñòîÿíèå íå óëó÷øàëîñü. Ó÷àñòêîâûé ïåäèàòð íàïðàâèë íà ñòàöèîíàðíîå ëå÷åíèå.
3. Àíàìíåç æèçíè
1. Àíòåíàòàëüíûé ïåðèîä. Áåðåìåííîñòü 2, ðîäû 2 â 40 íåäåëü. Ó ìàòåðè âî âðåìÿ áåðåìåííîñòè îæèðåíèå 1 ñòåïåíè. Çàáîëåâàíèé âî âðåìÿ áåðåìåííîñòè íå îòìå÷àëîñü. Óñëîâèÿ òðóäà è æèçíè áëàãîïðèÿòíûå. Ïèòàíèå âî âðåìÿ áåðåìåííîñòè ñáàëàíñèðîâàííîå. Ïî ðåêîìåíäàöèè âðà÷à ïðèíèìàëà êîìïëåêñ âèòàìèíîâ äëÿ áåðåìåííûõ.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç
Ïóòü çàðàæåíèÿ âîçäóøíî-êàïïåëüíûé. Èñòî÷íèêîì ðàçâèòèÿ äàííîãî çàáîëåâàíèÿ ïðåäïîëîæèòåëüíî ÿâëÿåòñÿ êîíòàêòèðîâàíèå ñ áîëüíûìè äåòüìè. Æèëèùíî — áûòîâûå óñëîâèÿ íîðìàëüíûå. Ïðàâèëà ëè÷íîé ãèãèåíû ñîáëþäàåò.
ïíåâìîíèÿ êðóïîçíûé ëå÷åíèå
4. Äàííûå îáúåêòèâíîãî îáñëåäîâàíèÿ
Ñîñòîÿíèå ðåáåíêà óäîâëåòâîðèòåëüíîå. Îòìå÷àåòñÿ ñíèæåíèå òåìïåðàòóðû òåëà, ïîâûøåíèå àïïåòèòà è îáùåå îæèâëåíèå ðåá¸íêà. Ñîçíàíèå: ÿñíîå. Ïîëîæåíèå áîëüíîãî: àêòèâíîå. Òåëîñëîæåíèå: êîíñòèòóöèîííûé òèï íîðì0ñòåíè÷åñêèé, ðîñò- 110 ñì, ìàññà òåëà- 16,5 êã. Òåìïåðàòóðà-36.4 Ñ.
Êîæíûå ïîêðîâû îáû÷íîé îêðàñêè, ãëàäêàÿ è òåïëàÿ íà îùóïü, âûñûïàíèé íåò. Òóðãîð ñîõðàí¸í.
Ïîäêîæíî æèðîâàÿ êëåò÷àòêà âûðàæåíà óìåðåííî, ðàñïðåäåëåíà ïðàâèëüíî. Óìåðåííîãî ïèòàíèÿ. Ïàñòîçíîñòü è îòåêè îòñóòñòâóþò.
Ëèìôàòè÷åñêàÿ ñèñòåìà. Äîñòóïíûå ïàëüïàöèè ëèìôàòè÷åñêèå óçëû (îêîëîóøíûå, ïîäíèæíå÷åëþñòíûå, ïîäìûøå÷íûå, ïàõîâûå) íå óâåëè÷åíû, áåçáîëåçíåííû.
Ìûøöû. Ñòåïåíü ðàçâèòèÿ è òîíóñ ñîîòâåòñòâóþò âîçðàñòó ðåáåíêà.
Êîñòíàÿ ñèñòåìà. Ôîðìà ãîëîâû ïðàâèëüíàÿ. Øâû è ðîäíè÷êè áåç ïàòîëîãè÷åñêèõ èçìåíåíèé.
Ñóñòàâû. Îáúåì àêòèâíûõ è ïàññèâíûõ äâèæåíèé ïîëíîñòüþ ñîîòâåòñòâóåò âîçðàñòó è ðàçâèòèþ ðåáåíêà. Îòåêîâ, áîëåçíåííîñòè ïðè äâèæåíèÿõ íå îòìå÷àåòñÿ.
Ñèñòåìà äûõàíèÿ. Ãðóäíàÿ êëåòêà ïðàâèëüíîé íîðìîñòåíè÷åñêîé ôîðìû. Ñåðäå÷íûé ãîðá îòñóòñòâóåò. Íàä- è ïîäêëþ÷è÷íûå ÿìêè âûðàæåíû. Îáå ïîëîâèíû ãðóäíîé êëåòêè ó÷àñòâóþò â àêòå äûõàíèÿ. Çàïàäåíèå èëè îòñòàâàíèå ïîëîâèíû ãðóäíîé êëåòêè îòñóòñòâóåò.
Äûõàíèå æ¸ñòêîå, ïðîâîäèòñÿ âî âñå îòäåëû, òèï äûõàíèÿ ñìåøàííûé. ×ÄÄ 20 â ìèí. Äûõàíèå íå çàòðóäíåíî, îäûøêè íåò. Ïðè ïàëüïàöèè ãðóäíàÿ êëåòêà áåçáîëåçíåííà, ìåæðåáåðíûå ïðîìåæóòêè íåçíà÷èòåëüíî ðàñøèðåíû.
Ïåðêóññèÿ.
Ñðàâíèòåëüíàÿ ïåðêóññèÿ: ïðè ïåðêóññèè ïî âñåé ïîâåðõíîñòè ëåãêèõ âûñëóøèâàåòñÿ ÿñíûé ëåãî÷íûé ïåðêóòîðíûé çâóê.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ:
Íèæíèå ãðàíèöû ëåãêèõ
Ñïðàâà | Ñëåâà | |
ÑÊË | VI ìåæðåáåðüå | |
ÏÏË | VII ìåæðåáåðüå | VII ìåæðåáåðüå |
ÑÏË | VII-VIII ìåæðåáåðüå | VIII-IX ìåæðåáåðüå |
ÇÏË | IX ìåæðåáåðüå | IX ìåæðåáåðüå |
ËË | IX-X ìåæðåáåðüå | IX-X ìåæðåáåðüå |
Àóñêóëüòàöèÿ. Ïðè àóñêóëüòàöèè âûñëóøèâàþòñÿ åäèíè÷íûå âëàæíûå êðóïíîïóçûð÷àòûå õðèïû íà âûäîõå â ïðàâîé âåðõíåé äîëå.
Ñèñòåìà êðîâîîáðàùåíèÿ.
Ñåðäå÷íàÿ îáëàñòü áåç ïàòîëîãè÷åñêèõ èçìåíåíèé. Ñåðäå÷íûé ãîðá îòñóòñòâóåò.
Ïåðêóññèÿ: îòíîñèòåëüíàÿ ñåðäå÷íàÿ òóïîñòü
Âåðõíÿÿ ãðàíèöà | II ðåáðî |
Ëåâàÿ ãðàíèöà | Íà 1 ñì êíàðóæè îò ÑÊË |
Ïðàâàÿ ãðàíèöà | Ïî ïðàâîé ïàðàñòåðíàëüíîé ëèíèè |
Àáñîëþòíàÿ ñåðäå÷íàÿ òóïîñòü
Âåðõíèé êðàé | III ðåáðî |
Ëåâûé íàðóæíûé êðàé | Ìåæäó ëåâîé êëþ÷è÷íîé è ïàðàòñåðíàëüíîé ëèíèÿìè, áëèæå ê ÑÊË |
Ïðàâûé âíóòðåííèé êðàé | Ïî ëåâîìó êðàþ ãðóäèíû |
Àóñêóëüòàöèÿ.
Òîíû ðèòìè÷íûå, çâó÷íûå. Ðèòì ïðàâèëüíûé. Øóìû íå âûñëóøèâàþòñÿ.
Ïóëüñàöèÿ ñîñóäîâ øåè ðèòìè÷íàÿ. Ïóëüñàöèÿ ëó÷åâûõ àðòåðèé ðèòìè÷íàÿ, îäèíàêîâàÿ íà îáåèõ ðóêàõ, ×ÑÑ 98 óä/ìèí. ÀÄ 107/65ìì.ðò.ñò.
Ñèñòåìà ïèùåâàðåíèÿ è îðãàíû áðþøíîé ïîëîñòè.
Ãóáû ðîçîâûå, áåç èçúÿçâëåíèé è òðåùèí. Ðîòîâàÿ ïîëîñòü ðîçîâîãî öâåòà, áåç ïàòîëîãè÷åñêèõ çàïàõîâ. ßçûê ðîçîâûé, âëàæíûé, íå îáëîæåí. Äåñíû ðîçîâûå. Çåâ ñ ïîêðàñíåíèåì. Æèâîò ìÿãêèé, áåçáîëåçíåííûé ïðè ïàëüïàöèè, ó÷àñòâóåò â àêòå äûõàíèÿ. Ïðè ïàëüïàöèè ïî ìåòîäó Îáðàçöîâà Ñòðàæåñêî êðàé ïå÷åíè âûñòóïàåò íà 1 ñì (âàðèàíò íîðìû)..
Ñèñòåìà ìî÷åâûäåëåíèÿ:
Îñìîòð: îáëàñòü ïî÷åê íå èçìåíåíà, ãèïåðåìèÿ êîæè îòñóòñòâóåò. Íàäëîáêîâàÿ îáëàñòü îáû÷íàÿ, áåç âûïÿ÷èâàíèÿ. Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå, íå ó÷àùåííîå.
Ïàëüïàöèÿ: ïî÷êè íå ïàëüïèðóåòñÿ. Ìî÷åâîé ïóçûðü ïàëüïàòîðíî îïðåäåëÿåòñÿ íà 3 ñì âûøå ëîáêîâîãî ñèìôèçà, áåçáîëåçíåííî.
Ïåðêóññèÿ: Ñèíäðîì Ïàñòåðíàöêîãî îòñóòñòâóåò. Íàäëîáêîâàÿ îáëàñòü: òèìïàíè÷åñêèé ïåðêóòîðíûé çâóê íàä ëîáêîì. Ïåðêóòîðíî ìî÷åâîé ïóçûðü íà 1,5 ñì âû ëîáêà.
Ýíäîêðèííàÿ ñèñòåìà:
Îñìîòð è ïàëüïàöèÿ: ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà, êîíñèñòåíöèÿ íå íàðóøåíà, ïîâåðõíîñòè ãëàäêàÿ, íåìíîãî áóãðèñòàÿ, ïîäâèæíîñòü ïðè ãëîòàíèè ñîõðàíåíà, ãëàçíûå ñèìïòîìû Ãðåôå, Ìåáèóñà, Øòåëüâàãà îòðèöàòåëüíûå.
Àóñêóëüòàöèÿ: íàëè÷èå ñîñóäèñòîãî øóìà íàä ùèòîâèäíîé æåëåçîé îòñóòñòâóåò.
Ïðèçíàêè ãèïåð- è ãèïîôóíêöèè ïîëîâûõ æåëåç, ãèïîôèçà, íàäïî÷å÷íèêîâ íå îòìå÷àþòñÿ.
Íåðâíàÿ ñèñòåìà:
Ñîçíàíèå ÿñíîå. Áîëüíîé îðèåíòèðîâàí â ìåñòå, ïðîñòðàíñòâå è âðåìåíè. Ñîí è ïàìÿòü ñîõðàíåíû. Ñî ñòîðîíû äâèãàòåëüíîé è ÷óâñòâèòåëüíûõ ñôåð ïàòîëîãèè íå âûÿâëåíî. Ñóõîæèëüíûå ðåôëåêñû áåç ïàòîëîãèè. Çðà÷êè ðàñøèðåíû, æèâî ðåàãèðóþò íà ñâåò. Ïàòîëîãè÷åñêèå ðåôëåêñû, ïàðàëè÷è è ïàðåçû îòñóòñòâóþò. Ìåíèíãåàëüíûõ çíàêîâ íåò.
5.Ïðåäâàðèòåëüíûé äèàãíîç
Îñòðàÿ âíåáîëüíè÷íàÿ ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ ïíåâìîíèÿ.
Âûñòàâëåí íà îñíîâàíèè:
— æàëîá îòöà íà ñóõîé êàøåëü, ïîâûøåíèå òåìïåðàòóðû òåëà äî 39,4° â òå÷åíèå 4õ äíåé, íàñìîðê, îáùóþ ñëàáîñòü, íåäîìîãàíèå, ñíèæåíèå àïïåòèòà, ãîëîâíóþ áîëü;
— äàííûõ àíàìíåçà (ñî ñëîâ îòöà) îñòðîå ðàçâèòèå çàáîëåâàíèÿ, áûñòðîå íàðàñòàíèå ñèìïòîìîâ;
— äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ ïðè ïîñòóïëåíèè: îáùåå ñîñòîÿíèå ñðåäíåòÿæ¸ëîå, âûñëóøèâàíèå êðóïíîïóçûð÷àòûõ âëàæíûõ õðèïîâ â ëåãêèõ;
6. Ïëàí îáñëåäîâàíèÿ
1. Îáùèé àíàëèç êðîâè
2. Îáùèé àíàëèç ìî÷è
3. Áèîõèìè÷åñêèé àíàëèç êðîâè íà ùåëî÷íóþ ôîñôàòàçó, ÀËÒ, ÀÑÒ, ÑÐÁ, àìèëàçó, æåëåçî, îáùèé áåëîê, ìî÷åâèíó.
4. Ðåíòãåíîãðàôèÿ ãðóäíîé êëåòêè â 2õ ïðîåêöèÿõ
5. ÝÊÃ
6. Êàë íà ÿéöà ãëèñò
7.Ðåçóëüòàòû èññëåäîâàíèé
Îáùèé àíàëèç êðîâè îò 27.12.2018
WBC 10,94
RBC 4,54
HGB 121
HCT 36,0
PLT 239
MCV -79,3
MCH — 26.7%
MPV 8.2
PDW — 13.6
LYM 8,48%
PCT 0,195
LYM 0,93
Çàêëþ÷åíèå: ëåéêîöèòîç, ãðàíóëîöèòîç, ëèìôîïåíèÿ àáñîëþòíàÿ è îòíîñèòåëüíàÿ.
Îáùèé àíàëèç êðîâè îò 28.12.2018
WBC 10,02
RBC 4,51
HGB 128
HCT 34,44
GRA 8,07
PLT 333
MCV -76,3
MCH — 28.36%
MPV 7.97
PDW — 17.28
Ïàëî÷êîÿäåðíûå 2%
Ñåãìåíòîÿäåðíûå 77%
Ýîçèíîôèëû 0%
LYM 13,81%
Ìîíîöèòû 2%
Ëèìôîöèòû 19
ÑÎÝ 62 ìì/÷
PCT 0,27
Çàêëþ÷åíèå: ëåéêîöèòîç, ãðàíóëîöèòîç ïðåèìóùåñòâåíííî çà ñ÷¸ò íåéòðîôèëèè è îòíîñèòåëüíîé ëåìèôîöèòîïåíèè, ðåçêîå ïîâûøåíèå ÑÎÝ.
Îáùèé àíàëèç êðîâè îò 06.01.2018
WBC 7,588
RBC 4,46
HGB 122
HCT 34,76%
GRA 4,01
PLT 514
MCV -77,92
MCH — 27.35%
MPV 7.01
PDW — 21,11%
Ïàëî÷êîÿäåðíûå 9%
Ñåãìåíòîÿäåðíûå 55%
Ýîçèíîôèëû 4%
LYM 42, 76%
Ìîíîöèòû 6%
Ëèìôîöèòû 26%
ÑÎÝ 20 ìì/÷
PCT 0,36
Çàêëþ÷åíèå: ñäâèã ëåéêîöèòàðíîé ôîðìóëû âëåâî, ïîâûøåíèå óðîâíÿ òðîìáîöèòîâ, íåðåçêîå ïîâûøåíèå ÑÎÝ. Îòìå÷àåòñÿ ïîëîæèòåëüíàÿ äèíàìèêà.
Îáùèé àíàëèç ìî÷è îò 28.12.2018
Öâåò ñîëîìåííî-æåëòûé
Ðåàêöèÿ- êèñëàÿ
Ïðîçðà÷íîñòü — ìóòíàÿ
Áåëîê — 0,15 ã/ë
Ãëþêîçà — íåò
Ëåéêîöèòû 5-7 â ïîëå çðåíèÿ
Ñîëè — óðàòû (+)
Çàêëþ÷åíèå: ïîÿâëåíèå â ìî÷å áåëêà, ëåéêîöèòîç ñâèäåòåëüñòâóåò î âîñïàëèòåëüíîì ïðîöåññå.
Îáùèé àíàëèç ìî÷è îò 30.12.2018
Öâåò æåëòûé
Ðåàêöèÿ- êèñëàÿ
Áåëîê — íåò
Ãëþêîçà — íåò
Ëåéêîöèòû 1-2 â ïîëå çðåíèÿ
Çàêëþ÷åíèå: àíàëèç ñîîòâåòñòâóåò íîðìàëüíûì ïîêàçàòåëÿì.
Îáùèé àíàëèç ìî÷è îò 31.12.2018
Öâåò ñîëîìåííî-æåëòûé
Ðåàêöèÿ- êèñëàÿ
Áåëîê — íåò
Ãëþêîçà — íåò
Ëåéêîöèòû 10-1 â ïîëå çðåíèÿ
Çàêëþ÷åíèå: àíàëèç ñîîòâåòñòâóåò íîðìàëüíûì ïîêàçàòåëÿì.
Áèîõèìè÷åñêèé àíàëèç êðîâè îò 28.12.2018
Ãëþêîçà — 5,6
ÀËÒ 16
ÀÑÒ 42
Êðåàòèèíêèíàçà ÌÂ 32
Ùåëî÷íàÿ ôîñôîòàçà 344
ÑÐÁ 57,33
ËÄÃ 584
Çàêëþ÷åíèå: ïîâûøåíèå óðîâíÿ ïîêàçàòåëåé, îñîáåííî ÑÐÁ ãîâîðèò îá îñòðîì âîñïàëèòåëüíîì ïðîöåññå.
Èññëåäîâàíèå êàëà íà ýíòåðîáèîç îò 28.12.18
ßéöà îñòðèö íå îáíàðóæåíû.
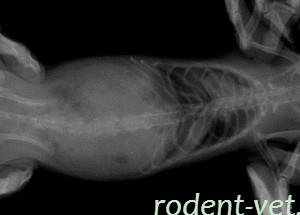
Ðåíòãåíîãðàôèÿ ãðóäíîé êëåòêè îò 28.01.2018
Îïðåäåëÿåòñÿ èíòåíñèâíàÿ èíôèëüòðàöèÿ ëåãî÷íîé òêàíè â âåðõíåé äîëå ïðàâîãî ë¸ãêîãî. Çàòåìíåíåíà ïî÷òè âñÿ äîëÿ. Èíôèëüòðàöèÿ ðàñïðîñòðàíÿåòñÿ äî ìåæäîëåâîé ïëåâðû, íà å¸ ôîíå ìåñòàìè âèäíû ïîëîñêè âîçäóøíûõ áðîíõîâ. Êîðåíü ë¸ãêîãî ðàñøèðåí.  ëåâîì ë¸ãêîì áåç èçìåíåíèé. Ñåðäöå íå óâåëè÷åíî.
Çàêëþ÷åíèå: ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ ïíåâìîíèÿ ïî òèïó êðóïîçíîé.
Ðåíòãåíîãðàôèÿ ãðóäíîé êëåòêè îò 03.01.2019
Îïðåäåëÿåòñÿ âûðàæåííàÿ ïîëîæèòåëüíàÿ äèíàìèêà ïðàâîñòîðîííåé ïíåâìîíèè. Èíôèëüòðàöèÿ ñòàëà çíà÷èòåëüíî ìåíüøå è ñëàáåå ïî èíòåíñèâíîñòè. Êîðåíü ë¸ãêîãî ñòàë ñòðóêòóðíûì.  îñòàëüíîì êàðòèíà ïðåæíÿÿ.
Çàêëþ÷åíèå: íåïîëíîå îáðàòíîå ðàçâèòèå ïðàâîñòîðîííåé ïíåâìîíèè.
ÝÊÃ îò 29.12.18
Ðèòì ñèíóñîâûé, òàõèêàðäèÿ. ×ÑÑ 140 óä/ìèí. ÝÎÑ âåðòèêàëüíàÿ.
Çàêëþ÷åíèå: Ïðèçíàê íàãðóçêè íà ïðàâîå ïðåäñåðäèå. Èçìåíåíèÿ áîêîâîé ñòåíêè ëåâîãî æåëóäî÷êà.
8.Äíåâíèê
09.01.2019 ã
Æàëîáû (ñî ñëîâ îòöà) íà íàñìîðê. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ðåáåíîê àêòèâåí. Òåìïåðàòóðà òåëà 36,4°, ×ÑÑ 118 óä/ìèí. Äûõàíèå ñìåøàííîå, íå çàòðóäíåíî. Çåâ êðàñíûé. Âûñëóøèâàþòñÿ åäèíè÷íûå ñðåäíåïóçûð÷àòûå âëàæíûå õðèïû â âåðõíåé äîëå ïðàâîãî ë¸ãêîãî. Êîæà è ñëèçèñòûå îáîëî÷êè îáû÷íîãî öâåòà. Àïïåòèò óìåðåííûé, ìî÷åèñïóñêàíèå 4 ðàç â äåíü, ñòóë 1 ðàç â äåíü. Ëå÷åíèå ïîëó÷àåò.
10.01.2019 ã
Æàëîáû (ñî ñëîâ îòöà) íà íàñìîðê. Ðåáåíîê àêòèâíûé. Òåìïåðàòóðà òåëà 36,87°, ×ÑÑ 112 óä/ìèí. Äûõàíèå æ¸ñòêîå, õðèïû íå âûñëóøèâàþòñÿ. Êîæà è ñëèçèñòûå îáû÷íîãî öâåòà áåç ïàòîëîãè÷åñêèõ èçìåíåíèé. Àïïåòèò óìåðåííûé. Ìî÷åèñïóñêàíèå 4 ðàç â äåíü, ñòóë 1 ðàç â äåíü. Ëå÷åíèå ïîëó÷àåò.
11.01.2019 ã
Æàëîáû îòñóòñòâóþò. Îòìå÷àåòñÿ ïðåêðàùåíèå íàñìîðêà. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ðåáåíîê àêòèâåí. Òåìïåðàòóðà òåëà 36,5°, ×ÑÑ 110 óä/ìèí. Äûõàíèå æåñòêîå, â ëåãêèõ íå âûñëóøèâàþòñÿ õðèïû. Êîæà è ñëèçèñòûå îáû÷íîãî öâåòà, áåç ïàòîëîãè÷åñêèõ èçìåíåíèé. Àïïåòèò õîðîøèé. Ìî÷åèñïóñêàíèå 3 ðàç â äåíü, ñòóë 1 ðàç â äåíü. Ëå÷åíèå ïîëó÷àåò.
9.Îáîñíîâàíèå îêîí÷àòåëüíîãî äèàãíîçà
Îêîí÷àòåëüíûé äèàãíîç: Îñòðàÿ âíåáîëüíè÷íàÿ êðóïîçíàÿ ïíåâìîíèÿ âåðõíåé äîëè ïðàâîãî ë¸ãêîãî. ÄÍ I ñòåïåíè
Âûñòàâëåí íà îñíîâàíèè:
— æàëîá îòöà íà ñóõîé êàøåëü, ïîâûøåíèå òåìïåðàòóðû òåëà äî 39,4° â òå÷åíèå 4õ äíåé, íàñìîðê, îáùóþ ñëàáîñòü, íåäîìîãàíèå, ñíèæåíèå àïïåòèòà, ãîëîâíóþ áîëü;
— äàííûõ àíàìíåçà (ñî ñëîâ îòöà) îñòðîå ðàçâèòèå çàáîëåâàíèÿ, áûñòðîå íàðàñòàíèå ñèìïòîìîâ;
— äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ ïðè ïîñòóïëåíèè: îáùåå ñîñòîÿíèå ñðåäíåòÿæ¸ëîå, âûñëóøèâàíèå êðóïíîïóçûð÷àòûõ âëàæíûõ õðèïîâ â ëåãêèõ;
— äàííûõ ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ îáñëåäîâàíèé: â îáùåì àíàëèçå êðîâè óâåëè÷åíèå ëåéêîöèòîâ, ëèìôîïåíèÿ è ñäâèã ëåéêîöèòàðíîé ôîðìóëû âëåâî è ïîâûøåíèå ÑÎÝ, â îáùåì àíàëèçå ìî÷è ïîÿâëåíèå áåëêà, â áèîõèìè÷åñêîì àíàëèçå ïîâûøåíèå çíà÷åíèé, îñîáåííî âûðàæåíî ïîâûøåíèå ÑÐÁ. Íà ðåíòãåíîãðàììå ïðèçíàêè ïðàâîñòîðîííåé âåðõíåäîëåâîé ïíåâìîíèè ïî òèïó êðóïîçíîé. Íà ÝÊà ïðèçíàêè íàãðóçêè íà ïðàâîå ïðåäñåðäèå.
10. Ýòèîëîãèÿ è ïàòîãåíåç
Ýòèîëîãèÿ. Âîçáóäèòåëåì áîëåçíè ÿâëÿþòñÿ ïíåâìîêîêêè I, II, III è IV òèïîâ; â ðåäêèõ ñëó÷àÿõ êðóïîçíàÿ ïíåâìîíèÿ âûçûâàåòñÿ äèïëîáàöèëëîé Ôðèäëåíäåðà.
Ïàòîãåíåç. Âîçíèêíîâåíèå êðóïîçíîé ïíåâìîíèè îáúÿñíÿþò ðàçâèòèåì ðåàêöèè ãèïåð÷óâñòâèòåëüíîñòè íåìåäëåííîãî òèïà íà «òåððèòîðèè» ðåñïèðàòîðíûõ îòäåëîâ ëåãêîãî, âêëþ÷àþùèõ àëüâåîëû è àëüâåîëÿðíûå õîäû. Ñóùåñòâóþò äâå òî÷êè çðåíèÿ î ðàííèõ ýòàïàõ ïàòîãåíåçà êðóïîçíîé ïíåâìîíèè. Ñîãëàñíî ïåðâîé, ïíåâìîêîêêè ïîïàäàþò â âåðõíèå äûõàòåëüíûå ïóòè è âûçûâàþò ñåíñèáèëèçàöèþ ìàêðîîðãàíèçìà. Ïðè äåéñòâèè ðàçðåøàþùèõ ôàêòîðîâ (ïåðåîõëàæäåíèå è äð.) ïðîèñõîäèò àñïèðàöèÿ âîçáóäèòåëÿ â àëüâåîëû è íà÷èíàåòñÿ ãèïåðåðãè÷åñêàÿ ðåàêöèÿ ñ ðàçâèòèåì êðóïîçíîé ïíåâìîíèè. Ñîãëàñíî âòîðîé òåîðèè, âîçáóäèòåëü èç íîñîãëîòêè ïðîíèêàåò â ëåãî÷íóþ ïàðåíõèìó, îðãàíû ðåòèêóëîýíäîòåëèàëüíîé ñèñòåìû (ãäå ðàçâèâàþòñÿ èììóííûå ðåàêöèè), à çàòåì â êðîâîòîê. Íàñòóïàåò ñòàäèÿ áàêòåðèåìèè. Ïðè ïîâòîðíîì ïîïàäàíèè ïíåâìîêîêêîâ â ëåãêèå ñ êðîâüþ îíè âçàèìîäåéñòâóþò ñ àíòèòåëàìè, êîìïëåìåíòîì. Ïðîèñõîäèò èììóíîêîìïëåêñíîå ïîâðåæäåíèå ìèêðîöèðêóëÿòîðíîãî ðóñëà àëüâåîë ñ õàðàêòåðíîé ýêññóäàòèâíîé òêàíåâîé ðåàêöèåé.
 íà÷àëüíîé ñòàäèè çàáîëåâàíèÿ ðàçâèâàåòñÿ âûðàæåííàÿ ýêññóäàöèÿ. Íåìàëîâàæíóþ ðîëü â ýòîì èãðàþò ãåìîëèçèíû, ãèàëóðîíèäàçà è ëåéêîöèäèí, âûäåëÿåìûå ïíåâìîêîêêàìè è óñèëèâàþùèå ñîñóäèñòóþ ïðîíèöàåìîñòü.
11. Ëå÷åíèå è ïðîôèëàêòèêà
1. Ñòîë- ÿñåëüíûé
2. Ðåæèì — ïàëàòíûé
3. Ìåäèêàìåíòîçíàÿ òåðàïèÿ:
à) Rp.: Ceftriaxoni 1,0
D.S. Â/ì ïî 800 ìã 2 ð/ä â äåíü.
á) Rp: Sumamedi 0,5
S. Ïî 1 òàáëåòêå 1 ðàç â äåíü
Â) Rp: Clarithromycini 0,25
S: 125 ìã 2 ðàçà â äåíü.
ã) Rp.:Bifidobacteriibifidi¹5
D.S. Ñîäåðæèìîå êàïñóëû ñìåøàòü ñ íåáîëüøèì êîëè÷åñòâîì âîäû 1 ðàç â äåíü.
ä) Ìèêñóðà ñ ýóôèëëèíîì 5 ìë 3 ð/ñóò.
12. Ýïèêðèç
Øàôðûãèí Ñåì¸í Þðüåâè÷, 27.12.2018ã ïîñòóïèë â äåòñîêå îòäåëåíèå ÊÁ¹8 27.012.2018ã â 19:50, íàïðàâëåíà ó÷àñòêîâûì ïåäèàòðîì ñ ïðåäâàðèòåëüíûì äèàãíîçîì: ÎÐÂÈ.Ãèïåðòåðìè÷åñêèé ñèíäðîì. Æàëîáû íà ïîâûøåíèå òåìïåðàòóðû òåëà äî 39,4° â òå÷åíèå 4 ñóòîê, íàñìîðê, ñóõîé êàøåëü, ñëàáîñòü, ñíèæåíèå àïïåòèòà, ãîëîâíóþ áîëü. Îáúåêòèâíî: ñîñòîÿíèå ñðåäíåé ñòåïåíè òÿæåñòè, ñîçíàíèå ÿñíîå, ðåáåíîê àêòèâíûé. Êîæà è ñëèçèñòûå ðîçîâîãî öâåòà Äûõàíèå íå çàòðóäíåíî, îòìå÷àåòñÿ íàñìîðê, ñóõîé êàøåëü, ïðè àóñêóëüòàöèè âûñëóøèâàþòñÿ åäèíè÷íûå âëàæíûå êðóïíîïóçûð÷àòûå õðèïû â ïðàâîé âåðõíåé äîëå.
Ïðîâåäåíî îáñëåäîâàíèå, ïîäòâåðæäåíà ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ êðóïîçíàÿ ïíåâìîíèÿ.
Íà ôîíå ïðîâåäåííîãî ëå÷åíèÿ îòìå÷åíà ïîëîæèòåëüíàÿ äèíàìèêà. Ñîñòîÿíèå ðåáåíêà óäîâëåòâîðèòåëüíîå, ïðè àóñêóëüòàöèè õðèïû íå âûñëóøèâàþòñÿ, íàñìîðê ïðîøåë.
13. Ðåêîìåíäàöèè
1. Äèñïàíñåðíîå íàáëþäåíèå ðåáåíêà.
2. Ïðèåì âèòàìèíà D
3. Ïðîôèëàêòèêà ÎÐÂÈ, ïðîãóëêè íà ñâåæåì âîçäóõå, çàêàëèâàíèå.
Ñïèñîê èñïîëüçóåìîé ëèòåðàòóðû
1. Í. Ï. Øàáàëîâ «Ïåäèàòðèÿ — ó÷åáíèê äëÿ ìåäèöèíñêèõ âóçîâ» 2003ã;
2. Í.Ï. Øàáàëîâ «Äåòñêèå áîëåçíè òîì 1» 2002ã;
3. Ä.Â. Ñûðîìÿòíèêîâ «Áèîõèìè÷åñêèå íîðìû â ïåäèàòðèè» 2006ã;
4. Ðà÷èíñêèé Ñ. Â. «Áîëåçíè îðãàíîâ äûõàíèÿ ó äåòåé» 2002ã;
5. Ë.À. Áàëûêîâà «Ìåòîäè÷åñêèå ðåêîìåíäàöèè ïî ïåäèàòðèè»
Ðàçìåùåíî íà Allbest.ru
Источник