Оценка риска развития пролежней у пациентов и их профилактика
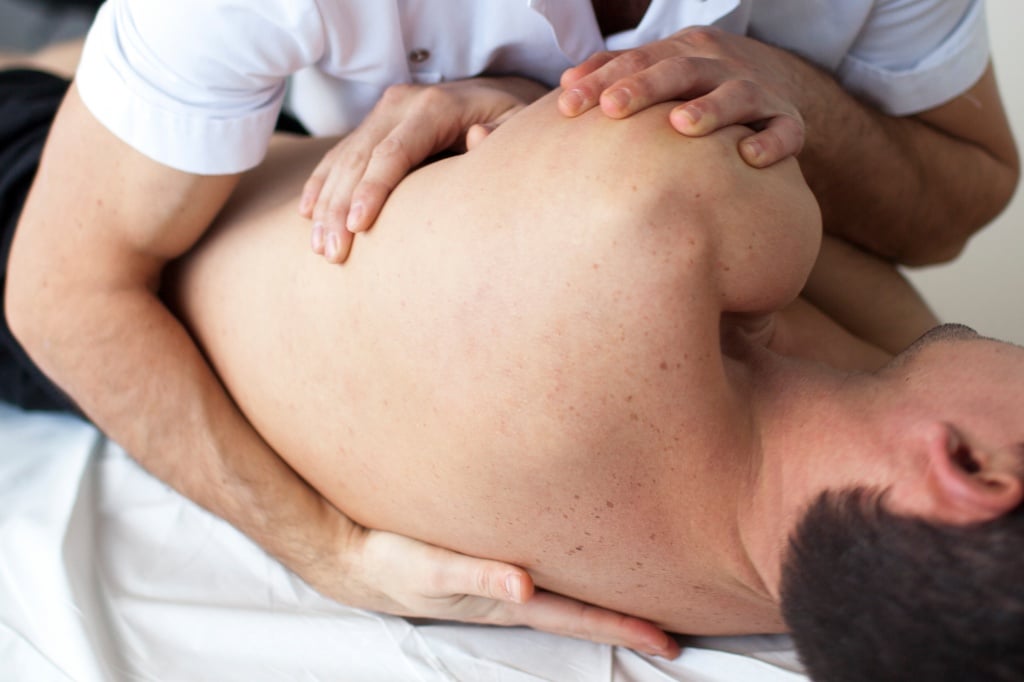
Пролежни – это язвы, возникающие в местах соприкосновения костных выступов с твердой поверхностью. Некротические изменения кожи происходят вследствие нарушения циркуляции крови и лимфы. Пролежням наиболее всего подвержены люди, которые по причине своей болезни прикованы к постели в статичной позе.
Медицинский персонал Юсуповской больницы внимательно относится к своим пациентам, контролируя любые изменения в их состоянии. Забота и индивидуальный подход к каждому пациенту являются основными принципами нашей работы.

Факторы риска развития пролежней
Пролежни, как правило, возникают вследствие некачественного и нерегулярного ухода за лежачими пациентами. Антисанитарные условия, а также индивидуальные факторы могут оказывать негативное влияние на развитие пролежней в определенной области кожных покровов. К основным внешним факторам риска возникновения пролежневых язв относят:
- микроклимат кожных покровов;
- трение и скольжение;
- меру давления;
- смещение мягких тканей;
- отсутствие ежедневных гигиенических процедур;
- длительное нахождение в одной позе.
Под воздействием всех или определенных факторов происходят необратимые изменения в эпидермисе, дерме, а также соединительной, жировой, и мышечной тканях. Нарушение микроциркуляции происходит вследствие давления массы тела на поверхность. Трение и скольжение, наряду со смещением тканей, создают дополнительные механические повреждения кожи, влияющие на ее целостность. Образование пролежней также может стать следствием нерегулярных уходовых мероприятий, а также редкой смены положения больного. Достаточно 2-5 часов для того чтобы начала формироваться новая язва, особенно когда пролежни уже были у пациента в анамнезе.
Реакция организма на внешние факторы всецело зависит от состояния здоровья пациента. Внутренними факторами риска появления пролежневых ран являются:
- возраст пациента. Пожилые люди более подвержены риску развития пролежневых язв. Кожа с возрастом теряет упругость и способность к быстрой регенерации, ухудшается состояние сосудов, и возникают нарушения функции циркуляции крови. Сам кожный покров истончается, позволяя оказывать большее давление на костные выступы и мягкие ткани;
- ограниченная подвижность. Давление на уязвимые ткани оказывается в большей степени из-за статичного положения лежачих больных. В случае, если человек передвигается на инвалидном кресле, пролежни развиваются в иной локализации;
- несбалансированное питание и недостаточное употребление жидкости. Микроэлементы, белки и жиры в разной степени оказывают влияние на обменные процессы в нашем организме. В случаях недостаточного потребления белка или полезных жиров происходит нарушение обмена веществ с вытекающими последствиями в виде пролежней;
- чрезмерная влажность кожи. Влажность кожи может быть обусловлена недержанием мочи и кала, а также повышенным потоотделением пациента;
- наличие хронических заболеваний. Повлиять на образование пролежневых язв также могут сахарный диабет, заболевания дыхательных путей и спинного мозга;
- нарушенная болевая чувствительность кожных покровов. Оценка риска развития пролежней также происходит исходя из субъективных ощущений пациента. Если человек не чувствует определенный участок кожи, заведомо подверженный появлению пролежней, проведение оценки и диагностики может проходить затруднительно;
- прием стероидных препаратов;
- пролежни в анамнезе. Прочность мягких тканей на местах заживших пролежневых ран снижается более чем на 70%, что существенно увеличивает возможность их рецидива;
- нестабильная функция сердечно-сосудистой системы, нарушенное периферическое кровоснабжение и оксигенизация.
Ежедневный осмотр больного и надлежащий уход убережет лежачего пациента от появления пролежневых язв. Уход за лежачими больными в Юсуповской больнице осуществляется квалифицированным медицинским персоналом. Укомплектованность нашей клиники позволяет сделать пребывание в стационаре максимально комфортным и безопасным для наших пациентов.
Оценка степени риска развития пролежней: категории
В современной медицине существует шкала пролежней, по которой возможно оценить состояние больного и риски появления пролежней в будущем. Оценка пролежней по шкале Ватерлоу позволяет любому человеку сопоставить имеющиеся симптомы и особенности организма с очевидными рисками, и на основании этого определить необходимость в лечении. Риск развития пролежней по шкале Ватерлоо определяется факторами как внешними, так и внутренними, включая общее состояние здоровья больного, рацион питания, вес и его возраст. Традиционно пролежни принято классифицировать не по стадиям и степеням, а по категориям, поскольку именно такое наименование не внушает ложных мыслей о неизбежном прогрессировании заболевания. Также категория пролежневой раны в анамнезе пациента не понижается даже в случае ее полного заживления, поскольку это позволяет более корректно отслеживать и документировать течение болезни. Существует четыре общепринятые категории пролежней:
- 1 категория. На поврежденном участке кожи возникает стойкая венозная эритема, приобретающая со временем сине-фиолетовый оттенок. Пациент жалуется на повышенную чувствительность участка кожи в этом месте, либо же на его онемение. Возникает гнойный пузырь. У некоторых людей наблюдается повышенная температура тела;
- 2 категория. На коже образуется неглубокая язва с розовым или желтоватым (в случае присутствия воспалительного процесса) ложем. Обнажается слой дермы;
- 3 стадия. Некроз достигает подкожной жировой клетчатки, возникают свищевые ходы. Края раны приобретают желтовато-серый, зеленоватый оттенки, в ране присутствует струп;
- 4 категория. Процесс омертвения тканей достигает мышц, сухожилий и костей. Ложе язвы покрыто струпом или некротическими массами.
Оценка степени риска развития пролежней в Юсуповской больнице
Оценка степени риска развития пролежней в Юсуповской больнице осуществляется опытными врачами, чей профессионализм неоднократно подтвержден мировыми сертификатами и отзывами благодарных пациентов. План лечения пролежневых язв в Юсуповской больнице разрабатывается на основе анамнеза пациента, его индивидуальных непереносимостей и особенностей организма. Во врачебной практике наши доктора используют исключительно сертифицированные и эффективные медикаменты, утвержденные государственными органами здравоохранения.
Для записи на прием следует позвонить по телефону Юсуповской больницы. Врач-координатор ответит на все ваши вопросы.
Автор

Инструктор-методист по лечебной физкультуре
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Пролежни – это повреждение кожных покровов, развивающееся у ослабленных лежачих больных с нарушенной микроциркуляцией, на тех областях тела, которые подвергаются постоянному давлению, срезывающей силе и трению.
Потенциальными местами образования пролежней могут быть все места над костными выступами на теле, которые сдавливаются при лежании или сидении. В этих местах слабее всего выражена подкожно-жировая клетчатка, давление костных выступов выражено сильнее всего. Если больной лежит на спине — этими местами являются крестец, пятки, седалищные бугры, локти, лопатки, затылок. Если на боку — на бедре сбоку (область большого вертела), по бокам лодыжек и коленей. Если пациент лежит на животе — область лобка и скулы.
Выделяют 4 стадии пролежней, каждая из которых развивается в связи с динамическим прогрессом предыдущего этапа болезни. Все 4 стадии отмирания клеток кожного покрова можно лечить. В зависимости от степени повреждения назначаются соответствующие меры проведения медикаментозного или хирургического лечения.
Стадии пролежней:
1 стадия: Устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: Стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов(некроз) с распространением на подкожную клетчатку.
3 стадия: Разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: Поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и или костные образования
Цель: Повышение качества жизни пациентов, имеющих риск развития пролежней. Повышение качества и снижение стоимости лечения пациентов.
Область применения: отделение медицинской реабилитации, неврологическое отделение, терапевтическое и отделение анестезиологии и реанимации.
Где: Палата интенсивной терапии, общие палаты.
Когда: Нахождение пациента на стационарном лечении.
Ответственность: Ответственным лицом за проведение манипуляции в соответствии с требованиями СОП является медицинская сестра отделения. Контроль над соблюдением СОП осуществляет старшая медицинская сестра структурного подразделения
Нормативно-справочная документация
• СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»
• СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами»
• ГОСТ Р 56819-2015 «Надлежащая медицинская практика. Инфологическая модель. Профилактика пролежней»
• ГОСТ Р 52623.3-2015 «Технологии выполнения простых медицинских услуг. Манипуляции сестринского ухода»
Основная часть СОП
Оценка степени риска развития пролежней
1. Представиться, идентифицировать пациента по медицинским документам (спросить ФИО полностью, дату рождения)
2. Объяснить ход и цель процедуры. Убедиться в наличии у пациента добровольного информированного согласия на предстоящую процедуру. В случае отсутствия такового уточнить дальнейшие действия у врача.
3. Приготовить: спирт этиловый 70%, перчатки нестерильные.
4. Обработать руки гигиеническим способом, надеть перчатки.
5. Оценка степени риска развития пролежней осуществляется по шкале Ватерлоу, которая применима ко всем категориям пациентов. При этом проводится суммирование баллов по 10 параметрам (приложение 1).
6. Сообщить пациенту результат обследования.
7. Уточнить у пациента его самочувствие.
8. Сделать соответствующую запись о результатах выполнения в медицинской документации.
При наличии расстройств речи, сознания, когда собрать анамнестические сведения невозможно, медсестра должна получить их у родственников пациента, а также воспользоваться медицинской документацией. Оценка результатов производится путем сопоставления полученных данных с данными нормы, указанными в таблице, которая в данном случае используется.
Оценка степени тяжести пролежней
1. Представиться, идентифицировать пациента по медицинским документам (спросить ФИО полностью, дату рождения)
2. Объяснить ход и цель процедуры. Убедиться в наличии у пациента добровольного информированного согласия на предстоящую процедуру. В случае отсутствия такового уточнить дальнейшие действия у врача.
3. Отрегулировать высоту кровати.
4. Приготовить: спирт этиловый, стерильные марлевые салфетки, источник дополнительного освещения, перчатки стерильные.
5. Обработать руки гигиеническим способом, осушить.
6. Надеть перчатки.
7. Помочь пациенту лечь на живот или на бок.
8. Осмотреть места образования пролежней. В зависимости от расположения пациента (на спине, на боку, сидя в кресле) точки давления изменяются.
Чаще всего в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток.
Реже в области: затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп.
9. Оценить: локализацию, окраску кожных покровов, наличие запаха и боли, глубину и размер поражения, наличие и характер отделяемой жидкости, отечность краев раны, наличие полости, в которой могут быть сухожилия и или костные образования.
10. При необходимости применять стерильные пинцеты и стерильные салфетки, перчатки.
11. Сообщить пациенту результат исследования.
12. Подвергнуть к утилизации использованный материал и перчатки. «Класс Б»
13. Обработать руки гигиеническим способом, осушить.
14. Уточнить у пациента его самочувствие.
15. Сделать соответствующую запись о результатах выполнения в медицинской документации.
Профилактические мероприятия:
1. Размещение пациента на функциональной кровати.
2. Пациент, перемещаемый или перемещающийся в кресло, должен находиться на кровати с изменяющейся высотой, позволяющей ему самостоятельно, с помощь других подручных средств перемещаться из кровати.
3. Выбор противопролежневого матраца зависит от степени риска развития пролежней и массы тела пациента. При размещении пациента в кресле (кресле-каталке) под ягодицы и за спину помещаются поролоновые подушки, толщиной 10 см.
4. Под стопы помещаются поролоновые прокладки, толщиной не менее 3 см.
5. Постельное бельё – хлопчатобумажное. Одеяло – легкое.
6. Под уязвимые участки необходимо подкладывать валики и подушки из поролона.
7. Изменение положения тела осуществлять каждые 2часа, в том числе в ночное время, по графику: низкое положение Фаулера (должно совпадать со временем приема пищи), положение «на боку», положение Симса, положение «на животе» (по согласованию с врачом).
8. Перемещение пациента осуществлять бережно, исключая трение и сдвиг тканей, приподнимая его над постелью, или используя подкладную простыню.
9. Массаж всего тела, в том числе около участков риска (в радиусе не менее 5см от костного выступа) проводить после обильного нанесения питательного (увлажняющего) крема на кожу.
10. Мытье кожи проводить без трения и кускового мыла, использовать жидкое мыло. Тщательно высушивать кожу после мытья промокающими движениями.
11. Использовать непромокаемые пеленки и памперсы, уменьшающие чрезмерную влажность.
12. Не допускать чрезмерного увлажнения или сухости кожи: при чрезмерном увлажнении – подсушивать, используя присыпки без талька, при сухости – увлажнять кремом.
13. При каждом перемещении – осматривать участки риска.
14. Постоянно поддерживать комфортное состояние постели: стряхивать крошки, расправлять складки.
15. Максимально расширять активность пациента: обучать его самопомощи для уменьшения давления на точки опоры, поворачиваться, подтягиваться, используя поручни кровати, обучить пациента дыхательным упражнениям и поощрять его старания.
16. Результаты осмотра – записывать в листе регистрации противопролежневых мероприятий.
Параметры оценки и контроля качества выполнения методики:
— соблюдение технологии выполнения манипуляции,
— своевременность выполнения процедуры,
— отсутствие развития осложнений
— обеспечение инфекционной безопасности проведения процедуры,
— наличие записи о выполнении назначения в медицинской документации,
— удовлетворенность пациента качеством проведения процедуры,
— удовлетворенность врача качеством проведенной манипуляции
Распределение данного СОПа
Экземпляр Подразделение
Оригинал Главная медицинская сестра
Копия Старшие медсестры отделений, на рабочих местах
Ответственные исполнители ознакомлены и обязуются исполнять:
№ п/п Фамилия Подпись Дата
Источник
Тема 5. Профилактика пролежней
Вопросы для изучения:
1. Пролежни, места и причины образования пролежней
2. Факторы, способствующие развитию пролежней
3. Клиническая картина образования пролежней
4. Шкалы оценки риска развития пролежней
5. Профилактика пролежней
6. Общие подходы к лечению
7. Особенности применения медицинских услуг при риске развития пролежней у пациента
Пролежни, места и причины образования пролежней
Пролежни— дистрофические, язвенно-некротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавливания, нарушения местного кровообращения и нервной трофики.
Места возможного образования пролежней.
Пролежни образуются везде, где есть костные выступы. Места их образования зависят от расположения пациента:
— в положении пациента на спине: затылок, лопатки, грудной отдел позвоночника (самого выступающего отдела), локти, крестец, пятки;
— в положении пациента на животе: ребра, гребни подвздошных костей, коленки, пальцы ног с тыльной стороны;
— в положении пациента на боку: ушная раковина, область тазобедренного сустава (область большого вертела бедренной кости);
— в положении пациента сидя: лопатки, седалищные бугры, стопы ног.
Причины образования пролежней.
Сдавливание мягких тканей при длительном пребывании пациента в одном положении. Диаметр сосудов уменьшается, наступает голодание тканей, затем некроз.
Загрязненная кожа пациента при недостаточной гигиене: возникает зуд, пациент расчесывает и травмирует кожу; сухая кожа шелушится, трескается; влажная кожа разрыхляется, размягчается и легко травмируется. Поврежденная кожа и мягкие ткани в гораздо большей степени подвержены опасности возникновения пролежней.
Неопрятное содержание постели и нательного белья: использование неровного щита при лечении пациента с повреждением позвоночника; неровный матрац, сбитая простыня, белье с грубыми швами и складками, крошки в постели, мокрое грязное белье.
Сдвиг и разрыв мягких тканей (нарушается кровообращение) это происходит при вытягивании мокрого белья из-под пациента, при перетаскивании пациента во время перестилания постели, при «подпихивании» судна под пациента, при попытке подтянуть пациента вверх на подушку в одиночку, при медленном сползании пациента в кровати, когда его надолго усаживают.
Применение пластыря, который растягивает или сжимает кожу, при его снятии кожа травмируется.
Факторы, способствующие развитию пролежней
Факторы риска развития пролежней могут быть обратимыми и необратимыми, внутренними и внешними.
Таблица 4
Внутренние факторы риска
| Обратимые | Необратимые |
| — истощение/ожирение; — нарушения подвижности (ограниченная подвижность, обездвиженность); — нарушения психомоторной активности (апатия, возбуждение, беспокойство); — анемия; — сердечная недостаточность; — обезвоживание; — гипотензия; — недержание мочи и/или кала; — нарушение периферического кровообращения (артериального или венозного) и микроциркуляции; — изменение в психологическом состоянии; — бессонница; — боль; — курение | — старческий возраст; — терминальное состояние; — дистрофические изменения кожи (истонченная, сухая, поврежденная); — неврологические расстройства (сенсорные, двигательные); — изменение сознания (спутанное сознание, кома) |
Таблица 5
Внешние факторы риска
| Обратимые | Необратимые |
| — плохой гигиенический уход; — неправильно подобранные методы и средства по уходу; — неправильная техника массажа и подбор средств для массажа; — складки на постельном или нательном белье; — недостаточное употребление протеина, аскорбиновой кислоты (плохой аппетит, отказ от еды, неправильный режим питания, диета); — применение цитостатических лекарственных средств, гормонов, НПВС; — отсутствие поручней у кровати; — неправильная техника перемещения больного в кровати; — нарушение техники расположения больного в кровати или на кресле; — нарушение технологии применения противопролежневых систем (матрацы, подушки и др.); — изменения микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость) | — предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов; — травмы позвоночника, костей таза, органов брюшной полости; — повреждения головного и спинного мозга |
Клиническая картина образования пролежней
Клиническая картина различна при разныхстадиях развития пролежней.
I стадия – появление бледного участка кожи или устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
II стадия – появление синюшно-красного цвета кожи, с четкими границами; стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (поверхностная язва, которая клинически проявляется в виде потертости, пузыря или плоского кратера) с распространением на подкожную клетчатку.
III стадия – разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
IV стадия – поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Шкалы оценки риска развития пролежней.
Наиболее важным в профилактике образования пролежней является выявление риска развития этого осложнения. Оценка риска развития пролежней проводится с помощью специальных шкал. Имеется много шкал для оценки прогнозирования развития пролежней у разных категорий больных (файл 2):
— шкала Нортон (Norton, 1962);
— шкала Ватерлоу (Waterlow, 1985);
— шкала Брейден (Braden, 1987);
— шкала Меддлей (Meddley, 1991) и другие.
Каждая шкала имеет свое построение для удобства применения в тех или иных условиях.
Шкала Брейдена и Нортона для оценки опасности образования пролежней, шкала факторов риска образования пролежней Меддлей показывают высокий риск образования пролежней у данного больного. Однако эти же шкалы указывают пути предотвращения пролежней: прежде всего, следует обеспечить коматозному больному «пассивную подвижность» (повороты больного, кинетикотерапия), правильный уход за кожей, сбалансированное питание, поддержание гомеостаза (в том числе лечение сопутствующих заболеваний) – многоуровневое протезирование систем организма под мониторингом основных жизненных функций.
Шкала Брейдена обоснована для прогнозирования возникновения пролежней у больных, находящихся в неврологических отделениях интенсивной и менее интенсивной терапии. Определение индекса массы тела позволяет получить важную дополнительную информацию. Применения шкалы Брейдена при прогнозировании возникновения пролежней подтверждена в разных клинических условиях.
Для более точного прогнозирования вероятности возникновения пролежней, утрату подвижности можно перевести в численные значения. Все перечисленные выше факторы можно оценивать, используя шкалу Нортон (Norton, McLaren, Exton-Smith, 1975) или шкалу Брейдена (Braden, Bergstrom, 1987; Bergstrom, и др., 1987).
Шкалу Брейдена можно использовать в отделениях хирургии, палатах интенсивной терапии и учреждениях сестринского ухода. Шкала Нортон широко применяется в гериатрических отделениях больниц общего профиля.
Шкала Нортон, благодаря простоте и быстроте оценки степени риска стала наиболее популярной среди медсестринского персонала. По этой шкале больных подразделяют с учетом пяти показателей, включая физическое состояние, сознание и активность, подвижность и наличие недержания.
Шкала Меддлей наибольшее распространение получила в отделениях неврологии в силу своей универсальности и простоты.
Шкала Ватерлоу применима ко всем категориям больных. Работать с этой шкалой достаточно просто: оценив больного по 10 предложенным параметрам, нужно суммировать полученные баллы.
Чем больше баллов (более 12), тем больше риск. Шкала оценки риска развития пролежней по Waterlow является наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля. Waterlow (она) поставила перед собой цель создать «памятную записку» по вопросам профилактики пролежней. Предложенная ею карта должна помочь понять факторы, влияющие на возникновение пролежней, дать методику проведения оценки риска развития пролежней и выработать адекватную тактику в отношении профилактики и/или лечения.
Waterlow утверждает, если пациент попадает в любую из вышеперечисленных категорий риска, следует немедленно начинать проводить профилактические мероприятия, которые потребуют определенных умений и навыков сестринского персонала, и применения профилактических и вспомогательных средств.
Профилактические и вспомогательные средства при риске развития пролежней (по J. Waterlow).
Специальный матрац/кровать:
— присумме 10 и более балловиспользовать специальные поролоновые матрацы;
— присумме 15 и более баллов— специальные противопролежневые матрацы в сочетании с кроватями специальной конструкции;
— присумме 20 и более баллов — специальные кровати, противопролежневые водные (гелевые) матрацы, матрацы, заполненные воздухом (постоянно или с периодическим поддувом).
Подушки. Ни один пациент, пользующийся креслом-каталкой, инвалидной коляской не должен сидеть в кресле без подушки:
— при сумме 10 и более балловпациент сидит на поролоновой подушке толщиной около 10 см;
— при сумме 10 и более балловжелательно использовать подушку, содержащую гель, в крайнем случае — поролон;
— при сумме 20 и более баллов- подушка — «ложемент», легко принимающая форму конкретного пациента.
Постельное белье.Категорически противопоказаны простыни из синтетического волокна, особенно в сочетании со специализированными (притовопролежневыми) матрацами и кроватями, поскольку в этом случае простыни сводят к нулю эффект противопролежневого матраца и специальной кровати. Одеяло также должно быть в хлопчатобумажном пододеяльнике.
Валикидля рук, ног и подушки из поролона применяют в качестве прокладок, овечья шерсть используется как вспомогательное средство.
Таблица 6
Оценка риска развития пролежней по Waterlow
Телосложение, масса тела, относительно роста | Тип кожи, зоны визуального риска | Пол Возраст | Особые факторы риска | |||||
| Среднее | 0 | Здоровая | 0 | Мужской | 1 | Нарушение | ||
| Выше среднего | 1 | «Папиросная | Женский | 2 | питания кожи, | |||
| Ожирение | 2 | бумага» | 1 | 14-49 | 1 | например: | ||
| Ниже среднего | 3 | Сухая | 1 | 50-64 | 2 | терминальная | ||
| Отечная | 1 | 65-74 | 3 | кахексия, | 8 | |||
| Липкая (повы- | 75-81 | 4 | сердечная | |||||
| шенная | более 81 | 5 | недостаточ ность, | 5 | ||||
| температура) | 1 | болезни | ||||||
| Изменение цвета | 2 | периферических | ||||||
| Трещины, пятна | 3 | сосудов, | 5 | |||||
| Анемия | 2 | |||||||
| Курение (10 | ||||||||
| сигарет в день) | 1 | |||||||
Удержание мочи и кала | Подвижность | Аппетит | Неврологические расстройства | |||||
| Полный контроль/ | Полная | 0 Средний | 0 Например: | |||||
| Через катетер | 0 Беспокойный, | Плохой | 1 диабет, | |||||
| Периодическое | суетливый | 1 Питательный | множественный | |||||
| Недержание | 1 Апатичный | 2 зонд/только | склероз, инсульт, | |||||
| Через катетер/ | Ограниченная | жидкость | 2 моторные, | |||||
| Недержание кала | 2 подвижность | 3 парентерально/ | сенсорные, | |||||
| Недержание кала | Инертный | 4 Анорексия | 3 параплегия | 4-6 | ||||
| и мочи | 3 «Прикованный» | |||||||
к креслу | 5 | |||||||
Обширное оперативное | ||||||||
вмешательств/травма | ||||||||
Ортопедическое (ниже | ||||||||
пояса, позвоночник); | 5 | |||||||
более 2 ч на столе | 5 | |||||||
Лекарственная терапия | ||||||||
цитостатические | 4 | |||||||
препараты | ||||||||
Высокие дозы стероидов | ||||||||
Противовоспалительные | ||||||||
Итоговые значения, характеризующие | степени риска: | |||||||
в зоне риска | 10 баллов; | |||||||
в зоне высокого риска | 15 баллов; | |||||||
в зоне очень высокого риска | 20 баллов. | |||||||
Источник


