Описание рентгенограммы при казеозной пневмонии

08.01.2013
История болезни — казеозная пневмония. Рентген грудной клетки.
Российский национальный исследовательский медицинский университет имени Н. И. Пирогова
Кафедра фтизиопульмонологии
Зав. Кафедрой профессор Стаханов В.А.
История болезни
Диагноз:
Казеозная пневмония
Куратор
Москва 2011
Общая часть
1. ФИО: Ч
2. Дата поступления: 26.09.11
3. Возраст: 41 год
4. Место жительства: Тамбовская область
5. Дата курации: 27.09.11
Жалобы
На момент курации: на резкую слабость, озноб, кашель с гнойной мокротой и кровью, одышку при незначительной физической нагрузке; с начала заболевания похудел на 15 кг.
Клинический диагноз
Казеозная пневмония
Анамнез заболевания
Первые симптомы заболевания появились 1,5 месяца назад: повысилась температура тела до 38°С, появился кашель с густой гнойной мокротой. Обратился к участковому терапевту. При рентгенологическом исследовании органов грудной клетки были выявлены изменения в легких, расцененные как пневмония. В течение 1 месяца лечился в терапевтическом стационаре. Получал: эритромицин, доксициклин, абактал, цефабол. Отмечалось незначительное клиническое улучшение: снижение температуры тела, уменьшение кашля. Однако, при рентгенологическом контроле положительной динамики не наблюдалось. Консультирован фтизиатром. С подозрением на туберкулез легких переведен в специализированный стационар. Во время транспортировки у больного появилось кровохаркание в виде плевков полностью окрашенных алой кровью.
Анамнез жизни
Родился в деревне в Тамбовской области. В детстве болел редко, с 16 лет приступил к трудовой деятельности. Прошел службу в армии, в войсках ПВО, в последствии работал водителем грузовика. Последние 1,5 года — безработный из-за отсутствия работы на селе. Проживает с женой и детьми 15 и 10 лет в деревянном доме с печным отоплением. Материальный достаток низкий. Курит с 18 лет по 1/2 пачки сигарет в день. Алкоголь употребляет редко. Хронические заболевания, травмы, операции отрицает.
Объективное состояние
Состояние средней тяжести, бледен, акроцианоз. Температура тела — 38,5°С. Рост 175 см, вес — 65 кг. Частота дыхания 22 в минуту. Правая половина грудной клетки отстает при
дыхании. Перкуторно — отмечается притупление звука справа над верхушкой легкого и паравертебрально. Аускультативно — дыхание над верхними отделами правого легкого ослаблено, выслушиваются влажные мелко- и среднепузырчатые хрипы. Тоны сердца приглушены, ритмичные, ЧСС = 105 в мин., акцент II тона над легочной артерией. АД — 110/70 мм. рт. ст. Живот безболезненный. Печень не увеличена. Диспепсических, дизурических явлений нет.
Данные лабораторного исследования
Общий анализ крови от 27.09.11:
НЬ-11,7 г/дл
Лейкоцитов — 7,9×103/мм3
Палочкоядерных форм — 13%
Лимфоцитов — 15%
СОЭ — 54 мм/час
Анализ мокроты от 26.09.11:
В мокроте методом прямой бактериоскопии выявлены МБТ в значительном количестве.
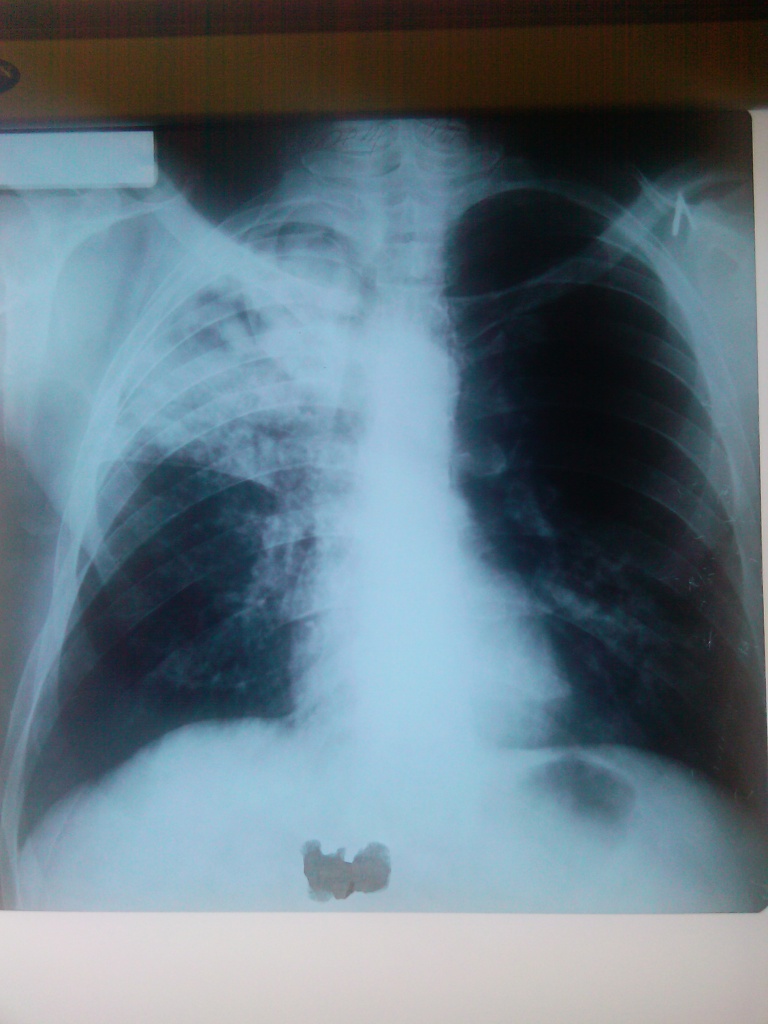
Рентгенограмма органов грудной клетки от 27.09.11:
Технические характеристики рентгенограммы — удовлетворительные, полнота охвата — достаточная, глубина вдоха — глубокий, установка больного — правильная, жесткость стандартная, контрастность и четкость — удовлетворительные, артефакты — отсутствуют. Со стороны мягких тканей и костных структур грудной клетки патологических изменений не выявлено. Легочные поля не симметричные, различной прозрачности,
интенсивность тени высокая, средняя. Симметричность легочных полей: не симметричные. Правое легкое уменьшено в объеме, смещение трахеи в сторону патологии. В верхней доле правого легкого определяется затемнение высокой, средней интенсивности, не гомогенное, на фоне которого определяются формирующиеся полости распада, междолевая плевра подтянута до уровня переднего отрезка 3-го ребра. Диссиминация нижних отделов обоих легких. Корни: левый не визуализируется, правый корень не структурен за счет наличия очагов обсеменения. Срединная тень в области верхнего средостенья смещена вправо.
Заключение: синдром долевого затемнения, синдром диссеминации.
Обоснование диагноза
На основании:
Жалоб: на резкую слабость, озноб, кашель с гнойной мокротой и кровью, одышку при незначительной физической нагрузке; с начала заболевания похудел на 15 кг.
Объективного исследования:
Температура тела — 38,5°С. Правая половина грудной клетки отстает при
дыхании. Перкуторно — отмечается притупление звука справа над верхушкой легкого и паравертебрально. Аускультативно — дыхание над верхними отделами правого легкого ослаблено, выслушиваются влажные мелко- и среднепузырчатые хрипы.
Лабораторная диагностика:
— ОАК: увеличение СОЭ, лимфопения, ↓ гемоглобина.
— Анализ мокроты: МБТ(+) обнаружено.
Рентгенография органов грудной клетки: Легочные поля не симметричные, различной прозрачности, интенсивность тени высокая, средняя. Симметричность легочных полей: не симметричные. Правое легкое уменьшено в объеме, смещение трахеи в сторону патологии. В верхней доле правого легкого определяется затемнение высокой, средней интенсивности, не гомогенное, на фоне которого определяются формирующиеся полости распада, междолевая плевра подтянута до уровня переднего отрезка 3-го ребра. Диссиминация нижних отделов обоих легких. Корни: левый не визуализируется, правый корень не структурен за счет наличия очагов обсеменения. Срединная тень в области верхнего средостенья смещена вправо.
Заключение: синдром долевого затемнения, синдром диссеминации.
Выставлен следующий клинический диагноз: Казеозная пневмония
Теги:
234567
Описание для анонса:
234567
Начало активности (дата): 08.01.2013
234567
Кем создан (ID): 6
234567
Ключевые слова:
рентген
12354567899
Похожие статьи
Источник
Казеозная
пневмония является одной из наиболее
тяжелых форм туберкулеза легких. Она
может возникать как самостоятельное
заболевание у ранее здорового человека
на фоне резкого угнетения иммунитета
или как грозное осложнение другой формы
туберкулеза. При рентгенологическом
исследовании органов
грудной клетки обнаруживают распространенные
и грубые изменения. У больных с лобарной
казеозной пневмонией
на обзорной рентгенограмме в прямой
проекции определяют затемнение всей
или большей части доли легкого. Вначале
затемнение однородное, но по мере
прогрессирования заболевания появляются
участки просветления неправильной
бухтообразной формы с нечеткими
контурами. В дальнейшем, по мере отторжения
казеозных масс, полости приобретают
характерные особенности каверны с
постепенно формирующейся стенкой. В
прилежащих сегментах легкого обнаруживают
очаги бронхогенного обсеменения, в
другом легком также нередко видны очаги
бронхогенного засева. На КТ в уплотненной
доле легкого могут быть хорошо различимы
просветы расширенных средних и крупных
бронхов — ≪воздушная бронхография≫
. Пораженная доля легкого в результате
потери эластичности уменьшается. При
лобулярной
казеозной пневмонии
на рентгенограмме в прямой проекции
видны крупные очаговые тени и небольшие
фокусы диаметром около 1,5 см. Тени имеют
неправильную форму, среднюю или высокую
интенсивность, нечеткиеконтуры. Часто
они располагаются довольно симметрично
в обоих легких. При томографии в легких
обнаруживают множественные полости
распада.
64. Инфильтративный туберкулез легких. Клиника, диагностика, диф. Д-ка, лечение.
Инфильтративный
туберкулез легких представляет собой
различные по клинико-рентгенологическим
проявлениям, патоморфологической
картине и протяженности поражения. С
патогенетической точки зрения инфильтраты
возникают как результат перифокального
воспаления вокруг вновь образованного
или обострившегося старого туберкулезного
очага. В патоморфологическом отношении
инфильтрат представляет собой сочетание
центрально расположенного казеозного
очага и окружающей его зоны перифокального
воспаления с преимущественно экссудативным
типом воспаления и наклонностью к
быстрому распаду. По характеру
рентгенологических изменений различают
следующие виды инфильтратов:
1.
Облаковидный — характеризуется наличием
нежной слабоинтенсивной гомогенной
тени с нечеткими размытыми контурами.
Часто образуется распад. 2. Круглый —
гомогенная тень слабой интенсивности
с четкими контурами. Также возможно
образование распада.
3.
Лобит — обширный инфильтративный
процесс, тень чаще всего негомогенного
характера, с наличием одиночных или
множественных полостей распада с
возможным образованием больших и
гигантских каверн. 4. Перисциссурит —
обширная инфильтративная тень с наличием,
с одной стороны четкого края, с другой
— размытого. Такой характер поражения
определяется поражением 1–2 сегментов
вдоль междолевой плевры, иногда с
накоплением выпота. Также может быть
распад. 5. Лобулярный — негомогенная
тень, представляет собой слившиеся
крупные и мелкие очаги в один или
несколько конгломератов, в центре
которых часто выявляется распад в
пределах 1–2 сегментов. Клиника.
Относительно
слабая выраженность клинических
проявлений чаще встречается у больных
с бронхолобулярным или округлым
инфильтратом. У них обычно наблюдаются
повышенная утомляемость, снижение
аппетита, эпизодические повышения
температуры тела после физической
нагрузки. Облаковидный инфильтрат с
поражением одного или нескольких
легочных сегментов и перисциссурит
обычно характеризуются острым началом
с выраженными симптомами интоксикации,
небольшим кашлем с мокротой, иногда
кровохарканьем. У больных с бронхолобулярным
и округлым инфильтратом
изменения
в легких с помощью перкуссии и аускультации
выявить часто не удается. Ранним симптомом
прогрессирующего
туберкулезного
воспаления в легких является отставание
пораженной половины грудной клетки при
дыхании. У больных с облаковидным
инфильтратом, перисциссуритом, а тем
более с лобитом объективное исследование
органов
дыхания
позволяет выявить более грубые изменения.
Над зоной поражения обнаруживают
укороченный легочный звук,
усиление
голосового дрожания, везикобронхиальное
дыхание.
Иногда
выслушивают немногочисленные влажные
мелкопузырчатые хрипы, свидетельствующие
о выраженности экссудативного компонента
воспаления. Диагностика: Значимая
информация может быть получена при
туберкулиновой пробе Манту с 2 ТЕ. Реакция
на туберкулин у больных с бронхолобулярным
и округлым инфильтратом обычно
положительная,
нормергическая.
Бактериологические исследования в
диагностике инфильтративного туберкулеза
легких имеют важное и часто решающее
значение.
Выделение МБТ с мокротой происходит у
большей
части
больных инфильтративным туберкулезом.
В общем
анализе мочи при
резко выраженной интоксикации появляются
белок, гиалиновые цилиндры.
Дифференциальная диагностика.
Инфильтративный
туберкулез легких наиболее часто
приходится дифференцировать с
неспецифической
пневмонией, периферическим раком
легкого, эозинофильным инфильтратом,
пневмомикозами, инфарктом или ателектазом
легкого, осложненного пневмонией. При
неспецифической
пневмонии начало
заболевания, в отличие от инфильтративного
туберкулеза, более острое, с быстрым
повышением температуры тела до 39—40 °С,
ознобом, головной болью, адинамией,
болью в груди и суставах. Часто поражаются
верхние дыхательные пути. Больные
жалуются на кашель, сухой или с выделением
слизистой мокроты. В легких можно
выслушать сухие и влажные хрипы. Изменения
гемограммы более выражены, чем при
туберкулезе. При лобарной
пневмонии с
интенсивным и относительно гомогенным
затемнением доли легкого и выраженной
реакцией плевры рентгенологическая
картина может быть похожаоблаковидный
или лобарный туберкулезный инфильтрат.
При дифференциальной диагностике
туберкулезного инфильтрата и
периферического
рака легкого
обращают внимание
на
длительность курения, профессиональные
вредности, рецидивирующие бронхиты и
пневмонии, ранее перенесенный
туберкулез
легких с остаточными посттуберкулезными
изменениями. Периферический рак легкого
может длительнодавать
клинических симптомов. Нередко даже
большие округлые периферические опухоли
диаметром 5—7 см и более обнаруживают
внезапно при флюорографическом или
другом рентгенологическом исследовании.
Из различных вариантов периферического
рака легкого чаще встречается узловой
рак. На
рентгенограммах он характеризуется
относительно равномерной тенью средней
интенсивности с ровными или бугристыми
контурамиОт тени опухоли в сторону
плевры и легочной ткани могут отходить
тяжи, образующие ≪корону опухоли≫.
Клинические симптомы периферического
рака легкого появляются лишь после
того, как опухоль начинает распадаться,
сдавливать и прорастать крупные бронхи,
грудную стенку или метастазировать.
Лечение.
При выявлении инфильтративного
туберкулеза лечение начинают в условиях
стационара антибактериальными препаратами
первого ряда с применением патогенетической
терапии. Лечение больного проводится
до полного рассасывания инфильтративных
изменений, в среднем 9-12 мес, с последующими
противорецидивными курсами химиотерапии
в условиях диспансерного наблюдения.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В последнее время возникает большое количество инфекционных заболеваний, которые связанны с воспалением легочных тканей. Одним из опасных заболеваний данного типа является казеозная пневмония (это тяжелая форма проявления туберкулеза). Если лечение проводиться несвоевременно, то существует риск негативных последствий, даже летальный исход.

Определение что это такое
Казеозная пневмония является острой нестандартной пневмонией, для которой характерны ускоряющиеся казеозно-некротические модификации и затруднительные протекания, зачастую нарастающие, с вероятностью летального исхода.
Данное заболевание – одно из наиболее серьезных видов туберкулеза легких, связанное со вторым периодом туберкулезной инфекции. Казеозная пневмония может начаться как отдельное и независимое заболевание человека, который до этого момента был здоров, вследствие ослабления иммунной системы, а может возникнуть в качестве последствий существующей формы туберкулеза.
К признакам казеозной пневмонии относится: отчетливый казеозно-некротический туберкулезный воспалительный процесс, нарастающее течение и образование множества каверн.
К группе риска возникновения такого заболевания относятся: ВИЧ-инфицированные, алкоголики и наркоманы. Нарушения функций иммунной системы, которые происходят из-за различных причин, зачастую появляются у социально неблагополучных людей, не имеющих постоянного места жительства, беженцев, людей, находящихся в тюрьмах. Больше 50% заболевших казеозной пневмонией обладают отягощенным социальным анамнезом. Также риск заболевания казеозной пневмонией больше у людей, которые долгое время проходили лечение с помощью кортикостероидов и цито-статических препаратов.
Заражение человека высоковирулентными микобактериями туберкулеза увеличивают риск возникновения казеозной пневмонии, так как данные микробактерии устойчивы к лекарствам. Во время протекания заболевания микробактерии туберкулеза очень быстро и стремительно размножаются и поражают легкие. В период ослабления или полного отсутствия иммунитета у больных пневмонией главную роль имеют структурно-метаболические поражения системы мононуклеарных фагоцитов и клеточного звена иммунной системы.
СПРАВКА! Все нарушения происходят в результате ухудшения энергетического обмена веществ, вследствие чего происходит агрегация лизисом, нарушение структур лёгкого внутри клеток и повреждение легочной клетки.
В большинстве процессов главную роль имеют микобактерии, обладающие большой вирулентностью. При интенсивном формировании совокупностей микобактерий они начинают динамично производить элемент липоарабиноманнан, комплексный полисахарид, корд-фактор, действующие деструктивно на митохондрии, тормозящие процесс соединения кислой фосфатазы лейкоцитов.
Нарушения обменных процессов в клетках системы мононуклеарных фагоцитов и Т-клетках иммунной системы являются следствием токсинов микобактерий туберкулёза, это отрицательно влияет на деятельность иммунокомпетентных клеток. Таким образом, иммунодефицит у больных с апоптозом моноцитов и макрофагов, более выражен в системе мононуклеарных фагоцитов. Это обуславливает выраженность морфологических симптомов в легких и сложное протекание заболевания.
Симптомы
 На начальном этапе возникает комплекс симптомов, к которым относится:
На начальном этапе возникает комплекс симптомов, к которым относится:
- лихорадка;
- озноб;
- постоянная усталость;
- повышенная потливость;
- отсутствие аппетита;
- одышка;
- сухой кашель с незначительным объемом тяжело выводимой мокроты.
Проявления заболевания в процессе его развития обретают более характерное течение, происходит ухудшение общего состояния, кашель возникает чаще, в мокроте может появиться кровь, учащается одышка, возникает акроцианоз.
Также к основным симптомам относят: боль в груди, перкуторно можно определить притупление звука в лёгких, дыхание осуществляется с хрипами, в крови происходит нейтрофильный лейкоцитоз, повышенное СОЭ (50-60 мм/час), лимфопения (снижение концентрации лимфоцитарных клеток в общем объеме крови).
Казеозная пневмония по признакам проявления может иметь несколько масок:
- пневмоническая – температура около 39-40 градусов, озноб, кашель с мокротой, одышка и боль в груди;
- гриппоподобная – заболевание проявляется в насморке, боли в горле, ломоте тела, температуре, возникновении кашля;
- под маской сепсиса – высокая температура, мигрень, выраженный озноб, признаки интоксикации.
К седьмому дню развития заболевания в мокроте обычно появляется гной, она обретает зеленоватый цвет, температура возникает не постоянно, общее состояние ухудшается, больной чувствует общую усталость и отсутствие сил, возникает повышенная потливость, кожа становится бледной. Можно заметить возникновение тахикардии, цианоза губ, кончика носа, появление нехватки кислорода. Эти признаки характеризуют дыхательную недостаточность, что выражается в кашле с кровью и кровотечением в легких.
Процесс заболевания разделяют на четыре основных варианта:
- наличие выраженного комплекса симптомов;
- возникновение дыхательной недостаточности;
- протекание казеозной пневмонии выражается в кашле с кровью и кровотечением в легких;
- протекает как бронхолегочное воспаление со значительным образованием гнойной мокроты.
Определение всех вариантов при тяжелом протекании казеозной пневмонии помогает верно установить методику лечения.
Обследование
 Диагностика казеозной пневмонии необходима на первой стадии возникновения заболевания, для того, чтобы определить необходимое лечение.
Диагностика казеозной пневмонии необходима на первой стадии возникновения заболевания, для того, чтобы определить необходимое лечение.
Также диагностика нужна по окончании курса терапии и через 4-5 месяцев, чтобы увидеть изменения после лечения и удостовериться в полном излечении.
Для диагностики казеозной пневмонии применяют:
- рентген;
- лабораторную диагностику;
- анализ крови;
- анализ мочи;
- дифференциальную диагностику.
Рентген
С помощью рентгена определяют объем поражения. Также определяются ускоренные модификации, которые можно обнаружить по затемнению легкого в полном объеме или большей его части. В процессе нарастающего развития аномалии возникают зоны просветления различной формы.
В результате отделения масс казеозного типа в легких видны полости с бронхогенным отсевом, поэтому происходит утрата нормальной степени эластичности в легких, и они интенсивно становятся меньше в размерах, что очевидно на рентгене. С помощью рентгена возможно определение более точного диагноза, а также других нюансов состояния. Для достоверности диагноза используют также компьютерную томографию и магнитно-резонансную томографию, способных подтвердить диагноз на 100%.
Лабораторная диагностика
Для этого проводится обследование мокроты (микроскопия мазка мокроты) на присутствие в ней микобактерий туберкулёза.
Анализ крови
При заболевании казеозной пневмонией у больного достаточно выражена туберкулезная интоксикация и процессы воспаления в легких. Происходит умеренный лейкоцитоз (количество лейкоцитов становится больше в общем объеме крови) — чаще 13,0-15,0•109/л, редко более 20,0•109/л.
Развитие процесса сопровождается уменьшением количества лейкоцитов, в результате их значение ниже нормы. Происходит увеличение палочкоядерных нейтрофилов (25-30 %) и выраженная лимфопения (до 5-7 %). Резко увеличена СОЭ (40-60 мм/ч), часто возникает гипохромная анемия (при которой цветовой показатель крови, вследствие нехватки гемоглобина, меньше 0,8).
Анализ мочи
С помощью данного метода диагностики определяют наличие белка, лейкоцитов, выщелоченных эритроцитов, гиалиновых цилиндров.
Основным этапом диагностики в распознании данного заболевания является дифференцированная диагностика. Она помогает определить верный диагноз и начать своевременное лечение, назначаемое специалистом в данной области.
Дифференциальная диагностика
 Дифференциальную диагностику казеозной пневмонии необходимо проводить с неспецифической плевропневмонией.
Дифференциальную диагностику казеозной пневмонии необходимо проводить с неспецифической плевропневмонией.
Данные заболевания обладают схожими характерными признаками, особенно вначале их возникновения (интенсивное начало, тяжелое состояние больного, повышенная температура тела, боль в груди, кашель с мокротой).
На рентгене при плевропневмонии и казеозной пневмонии на начальной стадии видно однородное затемнение некоторой части легкого. Лейкоцитоз и СОЭ при казеозной, как и при плевропневмонии, достигают высоких значений (19-20•109 / л 40-70 мм / ч).
ВАЖНО! Отличительной характеристикой казеозной пневмонии выступает выраженная лимфопения (уменьшение количества лейкоцитов в общем объеме крови).
Критерии отнесения к казеозной пневмонии:
- у пациента с казеозной пневмонией кожные покровы бледные, а при плевропневмонии имеется румянец на щеках;
- температура тела переменчивая, а при плевропневмонии стабильная;
- при выслушивании легких заметно значительное количество разнокалиберных влажных хрипов («хлюпающие хрипы»), отсутствуют стадии изменений и крепитация;
- согласно рентгену – расположение в верхней части. Тень неоднородной структуры, без четких границ с наличием каверн, по краям и в другом легком – места бронхогенного обсеменения;
- диагноз подтверждается наличием микобактерий туберкулеза в мокроте.
Лечение
Лечение казеозной пневмонии осуществляется в условиях стационара в противотуберкулезных учреждениях. Курс лечения доктор определяет индивидуально, в зависимости от клинической картины, симптомов и степени заболевания. Диагностика, которая была проведена вовремя, увеличивает шанс успешного выздоровления без оперативного вмешательства. Лечение данного заболевания является очень нелегким. В случае, когда через 4-5 месяцев происходит клиническое улучшения пациента, единственным вариантом его спасения является резекция лёгкого, которую перенести в состоянии не каждый человек.
 Комплексное лечение включает в себя следующие элементы терапии:
Комплексное лечение включает в себя следующие элементы терапии:
- химиотерапию, которая направленна на подавление и устранение микобактерий туберкулеза;
- антибактериальное лечение, которое нацелено на подавление и истребление неспецифической болезнетворной бронхолегочной микрофлоры;
- дезинтоксикационную и патогенетическую терапию, которая направлена на лечение аномальных признаков и синдромов, которые возникают вследствие казеозной пневмонии, а также усиление деятельности репаративных процессов, которые содействуют редукции местных изменений в легочной ткани;
- хирургическое вмешательство, которое нацелено на устранение поврежденных частей легкого.
ВАЖНО! Химиотерапия – одно из наиболее важных способов лечения.
На первой стадии лечения, при значительных симптомах интоксикации, пациенту необходимо соблюдать постельный режим. В процессе лечения, когда есть положительный эффект, постельный режим сменяется на более активный, связанный с лечебной физкультурой.
Для того, чтобы ускорить процесс избавления от интоксикации используют внутривенные инъекции гемодеза, реополиглюкина и физиологического раствора. Также используется плазмаферез (очистка крови через специальный аппарат).
Зачастую не обойтись без оперативного вмешательства, которое является неотложным и плановым. Оно необходимо практически для всех больных казеозной пневмонией, однако у некоторых пациентов происходит осложнённый процесс, поэтому хирургическое вмешательство обусловлено большим риском смертельного исхода в период после операции.
Для большого количества больных оперативное вмешательство является единственным способом спасения жизни. Данный метод лечения необходим в 70% случаев заболевания казеозной пневмонией. Если операция является плановой, то ее делают в период ремиссии. Данный процесс следует стабилизировать применением антибиотиков и симптоматических лекарств.
С помощью рентгена и лабораторных исследований врачи наблюдают улучшения по характерным признакам. Если в результате удаления пораженной части легкого оставшейся части недостаточно, чтобы заполнить грудную полость, проводят процедуру под «пневмоперитонеум». В процессе данной процедуры брюшную полость наполняют специальным газом, что способствует поднятию диафрагмы и нормализации процесса дыхания.
Профилактика и рекомендации
 Для профилактики возникновения данного заболевания необходимо:
Для профилактики возникновения данного заболевания необходимо:
- отказаться от неправильного образа жизни, от вредных привычек;
- обязательно принимать мультивитаминные комплексы;
- избегать встреч с малознакомыми и людьми, больными заболеваниями, которые передаются воздушно-капельным путем, чтобы не было возможности заразиться туберкулезом;
- не вести беспорядочную половую жизнь, чтобы не допустить заражения ВИЧ, который является причиной множества летальных исходов при казеозной пневмонии.
Если человек, больной казеозной пневмонией, не обратился своевременно к специалисту, то у него могут развиться следующие осложнения:
- острая легочная недостаточность;
- заболевания сердечной деятельности – возможно возникновение инфарктов;
- развитие устойчивой тахикардии, которая ведет к инвалидности;
- нарушения в деятельности почек, печени и других внутренних органах.
СПРАВКА! Данные способы профилактики будут иметь положительный эффект – уберегут от заражения туберкулезом и возникновения казеозной пневмонии.
Полезное видео
Ознакомьтесь визуально о казеозной пневмонии, на видео ниже:
Осложнения и последствия казеозной пневмонии всегда лучше не допустить, чем лечить, что не всегда удается. Таким образом, следует своевременно обращаться к врачу за помощью при возникновении первых характерных признаков и симптомов заболевания, для того, чтобы специалист провел диагностику заболевания. А также, в случае наличия заболевания, назначил необходимый курс лечения.
Важно, чтобы лечение было своевременным, так как казеозная пневмония согласно статистике имеет высокие показатели летальных исходов. Для своей безопасности необходимо внимательно относиться к своему здоровью и поддерживать иммунитет.
Оцените статью:
Загрузка…
Источник

