Описание снимка при пневмонии долевой

Пневмонии
Пневмония — инфекционное заболевание, характеризующееся воспалением легочной паренхимы и накоплением экссудата в просвете альвеол. В пораженном участке легкого развивается уплотнение (инфильтрат), в случае благоприятного исхода восстанавливается нормальная структура легочной ткани. Основными возбудителями острых пневмоний являются прежде всего пневмококк, а также грамположительные кокки (золотистый стафилококк, В-гемолитический стрептококк), смешанная аэробная флора, грамотрицательные бактерии (кишечная палочка, палочка Пфейффера, протей) и др. Острые пневмонии могут быть вызваны вирусами (в частности, гриппа, респираторным синцитиальным вирусом), микоплазмами, грибами, риккетсиями, хламидиями. Возможно сочетание нескольких возбудителей, например вирусов и бактерий. Пути проникновения возбудителей в легкие различны: вдыхание из окружающего воздуха и аспирация носоглоточного содержимого, гематогенное распространение, травма грудной клетки или другое экзогенное повреждение легочной ткани (например, при бронхоскопии). После попадания в легкие на микроорганизмы действует комплекс защитных реакций, обеспечивающий их удаление. Пневмония развивается при наличии нарушений в системе легочной защиты или у ослабленных пациентов: стариков, алкоголиков, больных с сопутствующими болезнями сердца, легких, почек, иммунодефицитами, после переохлаждения и т. д.
Крупозная (долевая) пневмония характеризуется поражением доли или нескольких долей легкого и вовлечением в процесс плевры.
Этиология и патогенез
Наиболее часто (до 90 % случаев) крупозную пневмонию вызывают пневмококки всех типов; значительно реже — клебсиелла, стафилококк, стрептококк. Мужчины болеют в 1,5 раза чаще, чем женщины. В основе заболевания лежит гиперергическая реакция на пневмококки, которые присутствуют в носоглотке у 10-60 % здоровых людей. Для развития крупозной пневмонии необходимы предрасполагающие факторы, например, изменения в системе легочной защиты, а также переохлаждение, хронические заболевания легких, сердца, опухоли, грипп и т.д.
Заболевание проходит ряд стадий. В стадию прилива (1-3-й день болезни) экссудат, содержащий пневмококки и большое количество фибрина, заполняет альвеолы, распространяясь по всей доле вплоть до листков висцеральной плевры, которые и служат анатомическим барьером, для его дальнейшего продвижения. Отечная жидкость может попадать в бронхи, захватывая соседние доли легкого. Вовлечение в процесс плевры приводит к развитию плеврита. Стадия уплотнения разделяется на две фазы: 1) красного опеченения (4-5-й дни болезни) — альвеолы заполняются фибринозным выпотом, содержащим большое количество эритроцитов и нейтрофилов, последние фагоцитируют пневмококки или другие бактерии, предотвращая дальнейшее распространение инфекции; 2) серого опеченения (6-7-й дни болезни) — в уплотненном легком содержатся в основном лейкоциты. Процесс фагоцитоза завершается. Во время стядии разрешения мигрирующие в альвеолы макрофаги удаляют остатки бактерий, фибрина, нейтрофилов и т.д., что в сочетании с отделением альвеолярного содержимого при кашле приводит к исчезновению экссудата и восстановлению нормальной анатомической структуры легкого.
Клиника
Обычно заболевание начинается внезапно с сильного озноба, лихорадки, кашля, болей в грудной клетке, нередко после простудного заболевания. Озноб, длящийся несколько часов и сменяющийся жаром, больные переносят крайне тяжело, повторные ознобы свидетельствуют о развитии осложнений. Лихорадка высокая — от 39,5° до 40С постоянного характера, сопровождается миалгиями, недомоганием, слабостью. Нередко наблюдаются головная боль, беспокойство бессонница, бред. Мокрота вначале скудная, пенистая, беловатая, затем становится ржавой в результате примеси крови, поздней мутнеет от обилия лейкоцитов и фибрина. Ко времени разрешения пневмонии мокрота делается более жидкой и обильной, содержит мало лейкоцитов и эритроцитов. Боль в грудной клетке может быть очень интенсивной, колюще-режущего характера, локализуется над пораженной долей легкого и резко усиливается при глубоком дыхании, кашле, надавливании на грудную клетку. Пациент нередко лежит на больном боку, чтобы уменьшить экскурсию ребер над областью плеврита. Боль уменьшается также при сдавлении грудной клетки рукой или компрессом, разъединении листков плевры выпотом. Боль может иррадиировать в плечо или верхнюю область живота, в зависимости от локализации пораженного участка.
При осмотре нередко обнаруживают герпетические высыпания на губах «теплый» цианоз, увеличение частоты дыхания до 25 40 и даже 50 в минуту. Дыхание поверхностное, в акте дыхания участвуют дополнительные дыхательные мышцы. Грудная клетка на пораженной стороне отстает при дыхании, голосовое дрожание усилено, при перкуссии отмечается притупление перкуторного звука, во время стадии прилива — притупление с тимпаническим оттенком. В стадию прилива над пораженной стороной на фоне ослабленного дыхания выслушивается крепитация (crepitatio indux). В стадию уплотнения дыхание над пораженным легким становится бронхиальным, могут выслушиваться сухие хрипы, обусловленные сопутствующим бронхитом. С пораженной стороны усилена бронхофония. В стадию разрешения вновь появляется крепитация (crepitatio redux), дыхание становится жестким, а затем и везикулярным. В этот период могут выслушиваться влажные звонкие мелкопузырчатые хрипы. Вовлечение в процесс плевры сопровождается шумом трения плевры, при наличии выпота наблюдается ослабление или исчезновение дыхания. Пульс частый, в тяжелых случаях может развиться недостаточность кровообращения (острое легочное сердце). На аорте может выслушиваться систолический шум, обусловленный высоким ударным объемом сердца. В первые дни заболевания могут наблюдаться тошнота и рвота. Лихорадка сохраняется около недели и критически снижается на 5-9-й день. В это время больные жалуются на резкую слабость, изнуряющий пот, сердцебиение. После снижения температуры тела одышка, частота сердечных сокращений уменьшаются, улучшается сон. Применение антибиотиков резко изменило течение крупозной пневмонии. Описанная выше классическая ее форма с 7-10-дневной лихорадкой в настоящее время уступила место абортивным формам с более легким и быстрым течением, характерным для очаговой пневмонии.
Диагноз
Рентгенологически при крупозной пневмонии выявляют интенсивное гомогенное затемнение, занимающее долю или целое легкое. В результате лечения эти изменения исчезают, в некоторых случаях рентгенологическая динамика отстает от клинической на несколько недель. Лейкоцитоз крови может достигать 15-30109/л, в лейкоцитарной формуле преобладают нейтрофилы, в том числе незрелые формы, в которых обнаруживают токсическую зернистость. В тяжелых случаях возможна лейкопения, свидетельствующая о более серьезном прогнозе. СОЭ увеличена. При исследовании газового состава крови выявляют гипоксемию с гиперкапнией и респираторный алкалоз. В мокроте много белка, фибрина, эритроцитов, лейкоцитов, при окраске мазков мокроты по Граму можно обнаружить пневмококки.
При очаговой пневмонии (бронхопневмония) инфекционный воспалительный процесс локализуется в бронхах и окружающей паренхиме, захватывая от одного до нескольких сегментов легких. Бронхопневмония чаще возникает у больных, страдающих бронхоэктазами или хроническим бронхитом, а также пациентов с заболеваниями сердца, сахарным диабетом, опухолями. Наиболее частыми причинами бронхопневмонии являются золотистый стафилококк, палочка Пфейффера, пневмококк.
Клиника
Болезнь обычно начинается постепенно, нередко на фоне гриппа или простуды, — повышается температура тела до 38-38,5°С, появляются одышка, слабость, кашель с небольшим количеством слизистой или слизисто-гнойной мокроты. Лихорадка обычно кратковременная, имеет неправильный характер. Крайне редко больных беспокоят боли в грудной клетке, возникающие, как правило, при поверхностном расположении очага пневмонии и развитии плеврита. При физическом исследовании грудной клетки обнаруживают признаки легочного уплотнения (усиление голосового дрожания, притупление перкуторного звука, жесткое дыхание) и звонкие мелкопузырчатые Влажные хрипы, однако они могут отсутствовать при малых размерах или центральном расположении очага поражения. Наличие сухих хрипов — признак сопутствующего бронхита. Изменения со стороны сердечно-сосудистой и других систем обычно не выражены. При правильном подборе антибактериальных препаратов температура тела нормализуется на 3-5-е сутки лечения, вслед за этим исчезают и рентгенологические изменения. Возможно и затяжное течение пневмонии, особенно при неадекватном лечении (неправильно подобранном антибактериальном препарате или малых его дозах). Нередко затяжное течение бронхопневмонии объясняется наличием других хронических заболеваний, изменением свойств возбудителя и реактивности организма.
Диагноз
Рентгенологическое исследование выявляет гомогенное затемнение, соответствующее по размеру одному или нескольким сегментам легких, изредка обнаруживает несколько очагов воспаления. Воспалительный процесс чаще локализуется в нижних отделах легких. В крови отмечают умеренный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, увеличение СОЭ, при вирусных инфекциях иногда лейкопению. Мокрота слизистая или слизисто-гнойная; для определения природы возбудителя мазки мокроты окрашивают по Граму.
Источник
Симптомы при воспалении легких частично похожи на проявления других заболеваний бронхолегочной системы. Поэтому врачи не ограничиваются выявлением жалоб и особенностей развития болезни, непосредственным обследованием пациента. Проводится ряд дополнительных инструментальных и лабораторных исследований.
Важно! Рентген легких при пневмонии с целью подтверждения заболевания является обязательным, без него диагноз нельзя считать достоверным.
- Особенности изменений в детском возрасте
- Особенности рентгенодиагностики атипичных пневмоний
Возможности использования рентгенологической диагностики
Рентгенография при воспалении легких помогает не только установить диагноз и исключить другую патологию со сходными симптомами, но и проконтролировать лечение, своевременно выявить возможные осложнения, установить эффективность терапии. Обязательным является проведение исследования в двух проекциях.
 Основные цели проведения исследования:
Основные цели проведения исследования:
- для подтверждения диагноза пневмонии, вида заболевания, объема поражения,
- для диагностики затяжного течения, эффективности терапии,
- для контроля выздоровления и полного восстановления структуры легких,
- для исключения развития осложнений.
Рентген рекомендуется проводить детям после 14-16 лет. Противопоказаниями являются:
- беременность,
- крайне тяжелое состояние пациента,
- наличие сопутствующего продолжающегося кровотечения.
 Эти противопоказания относительные. Если состояние требует незамедлительной диагностики вследствие прямой угрозы жизни, то исследование все же проводится. При этом максимально уменьшаются негативные последствия. Для беременных женщин используются дополнительные защиты живота и таза экранирующими фартуками.
Эти противопоказания относительные. Если состояние требует незамедлительной диагностики вследствие прямой угрозы жизни, то исследование все же проводится. При этом максимально уменьшаются негативные последствия. Для беременных женщин используются дополнительные защиты живота и таза экранирующими фартуками.
Заболевание характеризуется пропотеванием жидкости в альвеолы, отечностью тканей, наличием в них большого количества клеток, в первую очередь лейкоцитов и макрофагов. Это проявляется клинически (в виде острого инфекционного воспалительного процесса) и рентгенологически.
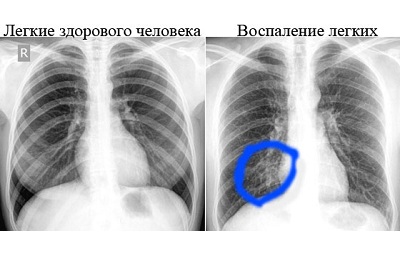
Однозначные признаки пневмонии на рентгене – это затемнения какого-то участка легочного поля.
Выявляются очаговые тени либо распространенное, сливное снижение прозрачности. Характерны нечеткие размытые контуры.
 Выделяют воспаление легких:
Выделяют воспаление легких:
- Очаговое (поражен небольшой участок легочной ткани),
- Сегментарное (вовлечены в процесс один или несколько сегментов),
- Долевое (крупозное, захватывающее долю),
- Тотальное (поражение всего легкого).
Степень вовлечения различных структур легких и распространенность патологического процесса влияют на прогноз заболевания и определяют тактику лечения.
Результаты исследования при различных видах пневмонии
Принципиально отличаются рентгенограммы при пневмонии разных видов: очаговой бронхопневмонии, крупозной долевой и интерстициальной.
Необходимо помнить, что изменения, выявленные при рентгенографии, отстают по времени от клинических проявлений.
Появляются позднее симптомы и остаются на определенное время после исчезновения проявлений. Описание снимка максимально отображает разгар заболевания с воспалительными изменениями в легочной ткани и заполнением жидкостью альвеол.
 При очаговом процессе выявляются:
При очаговом процессе выявляются:
- тени, нарушение прозрачности на ограниченном участке,
- увеличенный в размерах корень легкого (соответствует стороне поражения),
- деформированный, усиленный бронхиальный и легочный сосудистый рисунок в зоне повреждения.
Крупозное воспаление проходит несколько стадий.
Если сделать рентген-исследование в самом начале (стадия прилива), то при наличии типичных симптомов (высокой температуры тела, озноба, кашля, чувства нехватки воздуха, болей в области грудной клетки при глубоком вдохе) изменения могут быть неспецифическими.
Наблюдается:
- локально усиленный легочный сосудистый рисунок,
- прозрачность полей без изменений или незначительно снижена,
- немного расширен корень с пораженной стороны.
Эти изменения могут быть пропущены или отнесены к явлениям бронхита. После нескольких дней заболевания, при переходе в стадию опеченения уже видны все признаки, указывающие на воспаление легочной ткани и выпот в альвеолы.
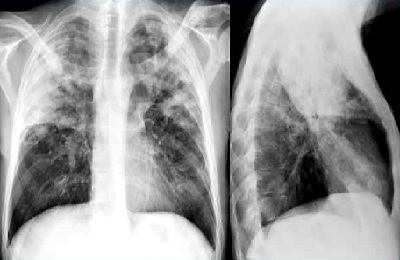 Патология в этот период выглядит следующим образом:
Патология в этот период выглядит следующим образом:
- снижение прозрачности легочного поля,
- локальное резкое уменьшение воздушности и интенсивное затемнение,
- расширение корня на стороне воспаления,
- уплотнение плевральных листков.
Крупозная пневмония всегда протекает с реакцией плевры. При образовании выпота наблюдается затемнение в плевральной щели.
При интерстициальной пневмонии поражается соединительная ткань, располагающаяся вокруг альвеолярных структур и кровеносных сосудов легких (интерстиций). Воспалительные изменения, в первую очередь отечность ткани, приводит к нарушению газообмена. Основные особенности:
-
 периваскулярная и перибронхиальная инфильтрация, приводящие к неравномерному усилению, деформации легочного сосудистого рисунка,
периваскулярная и перибронхиальная инфильтрация, приводящие к неравномерному усилению, деформации легочного сосудистого рисунка, - расширение корня легкого,
- полупрозрачные затемнения по типу «матового стекла»,
- изменения чаще локализуются в нижних отделах легких,
- возможна тяжистость на фоне уплотнения междольковых перегородок по типу «ветки дерева».
При адекватной терапии всех вариантов болезни ослабляются клинические проявления, воспалительный процесс в легких уменьшается.
После наступления стадии разрешения наблюдается динамика изменений пневмонии на снимке при контрольном исследовании. Наиболее характерно:
-
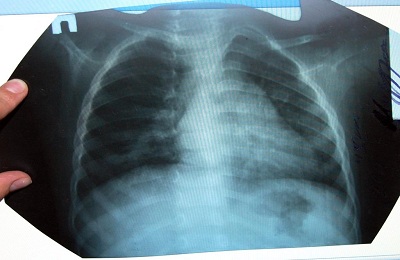 уменьшение интенсивности затемнения, размеров теней,
уменьшение интенсивности затемнения, размеров теней, - восстановление прозрачности легочной ткани,
- сохранение расширения корня легкого,
- усиление сосудистого рисунка в зоне очага воспаления,
- утолщение участков плевры при долевых процессах.
Полное восстановление структуры пораженного легкого происходит после клинического выздоровления. Измененной рентгенологическая картина выглядит еще не менее месяца.
Особенности изменений в детском возрасте
Пневмония у ребенка склонна к распространению и сливному характеру повреждения. Очаговая способна быстро перейти в крупозную.
Наиболее характерные признаки заболевания у ребенка:
- очаговые тени небольших размеров (не более 2 мм в диаметре),
-
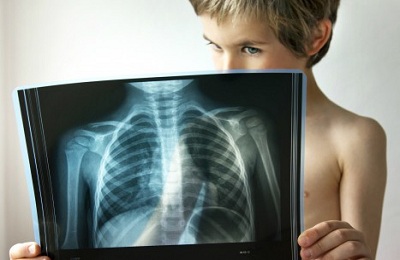 локализация воспаления преимущественно в нижних отделах,
локализация воспаления преимущественно в нижних отделах, - высокая плотность затемнения при прогрессировании заболевания,
- возможно уплотнение и увеличение близко расположенных лимфоузлов (средостения),
- усиление легочного сосудистого рисунка, его деформация,
- изменение структуры и размера корня легкого на стороне поражения.
После клинического выздоровления наиболее долго сохраняются изменения сосудистого рисунка и корня легкого.
Необходимо наблюдать за состоянием ребенка, направлять лечебные мероприятия на полное восстановление не только пораженной легочной ткани, а и сопутствующего локального бронхита, признаки которого сохраняются на рентгене длительное время.
Особенности рентгенодиагностики атипичных пневмоний
Атипичная пневмония отличается не только наличием атипичных возбудителей (клебсиелла, микоплазма, хламидия), а и особенностями проявлений. В первую очередь, это преобладание признаков дыхательной недостаточности (чувства нехватки воздуха) над симптомами воспаления (невысокая температура, незначительный кашель).
Рентгенологическая картина зависит от возбудителя. Основные признаки:
-
 слабой или средней интенсивности неоднородное локальное затемнение ткани легкого с наличием «размытых» теней,
слабой или средней интенсивности неоднородное локальное затемнение ткани легкого с наличием «размытых» теней, - резкая деформация сосудистого и бронхиального рисунка, сетчатая структура изменений,
- возможно двустороннее очаговое поражение,
- вероятны округлые затемнения, занимающие долю легкого, с наличием плеврального выпота.
При своевременной диагностике и адекватном лечении эффективность терапии высокая. Однако на рентгене изменения могут сохраняться и после 4 недель.
В ряде случаев ограниченное уплотнение тканей плевры и легких (исход воспаления) остается необратимым.
Таким образом, использование рентгенографии при пневмонии помогает своевременно установить диагноз, определить форму заболевания. Это позволяет дифференцированно подобрать терапию, избежать развития осложнений и предотвратить угрозу не только здоровью, а и жизни пациента.
Загрузка…
Источник
Определение
Пневмония — инфекционный процесс в легких, вызванный бактериями, микоплазмами, вирусами или другими микроорганизмами. Для этого заболевания характерен воспалительный экссудат в альвеолах и интерстиции. Идентификация микроорганизма, вызвавшего заболевание, с помощью бактериологического исследования мокроты или иммуносерологического исследования может оказать помощь в выборе лечения. В некоторых руководствах пневмонии классифицируют в соответствии с вызывающим их микроорганизмом (Murray, 2000).
Патология
- Стадия прилива (1-2 сутки). Для стадии прилива характерно резкое полнокровие капилляров, повышение проницаемости их стенки, отёк поражённой доли.
- Стадия красного опеченения (2-3 сутки). На фоне полнокровия и микробного отёка – значительный диапедез эритроцитов.
- Стадия серого опеченения (4-6 сутки). В альвеолах находится фибрин, лейкоциты, которые с макрофагами фагоцитируют микробы, число эритроцитов снижается, гиперемия уменьшается.
- стадия разрешения (9-11 сутки). Фибринозный экссудат под действием протеолитических ферментов, макрофагов и нейтрофилов рассасывается.
Согласно морфологической классификации, пневмонии разделяют на:
- долевую пневмонию,
- бронхопневмонию,
- интерстипиальную пневмонию.
Долевая пневмония
Долевая пневмония заключается в консолидации воздушной паренхимы легких, в которую с вдыхаемым воздухом попали микроорганизмы, вызывающие заболевание. По достижении альвеол они размножаются и быстро проникают через отверстия Конна, пересекают сегментарные перегородки. пока не распространятся по всей доле. При долевой пневмонии остаются сравнительно не затронутыми
бронхи и интерстиций.
Классическое развитие долевой пневмонии, происходящее через стадии прилива (внутриальвеолярный отек), красного опеченения (экссудация эритроцитов), желтого опеченения (экссудация лейкоцитов), серого опеченения (фибринозные изменения) и окончательного разрешения, редко отмечают в настоящее время. Эффективное лечение антибиотиками приводит к значительному снижению распространенности долевой пневмонии.
Бронхопневмония (очаговая пневмония)
Бронхопневмония возникает при вдыхании или(реже) гематогенном распространении вызывающих ее микроорганизмов. По достижении тер-
минальных или респираторных бронхиол микроорганизмы вызывают воспалительную реакцию, которая затем распространяется до прилежащих альвеол. Дальнейшее распространение через отверстия Конна приводит к поражению всей вторичной дольки.
Бронхопневмония имеет склонность к мультифокальному и неоднородному распределению. инфильтрированные дольки рассеяны между областями нормально аэрируемой ткани легких. Наиболее часто такой вид пневмонии вызывают Staphylococcus aureus. Haemophilus influenzae,Pseudomonas species и анаэробы (Webb и др.. 1992).
Интерстициальная пневмония
Интерстициальная пневмония характеризуется воспалительной инфильтрацией соединительнотканной основы легких. Вызывающие ее микроорганизмы включают Mycoplasma, Rickettsia и вирусы. Достигая стенки бронха через дыхательные пути, они разрушают реснитчатый эпителий, привод) к отеку и лимфоцитарной инфильтрации слизистой оболочки бронхов. Затем происходит распространение воспалительного процесса по междолевым перегородкам. Также возникает лимфоцитарная инфильтрация перибронхиальных альвеол, что
придает процессу сходство с очаговой пневмонией.

Рис.1 Долевая пневмония

Рис.2 Полисегментарная пневмония

Рис.3 Бактериальная пневмония
Рентгенография
Долевая пневмония
При классической долевой или сегментарной пневмонии рентгенологические признаки характеризуются гомогенным затемнением пораженных долей или сегментов. Сегменты часто затемнены не полностью, что усложняет определение их локализации, за исключением случаев, когда затемнение распространяется до хорошо определяемой границы плевры/шели. Проходимые бронхи внутри гомогенного уплотнения выглядят как ветвящиеся линейные просветления или, когда проецируются в поперечном сечении, как округлые просветления (контрастирование бронхов воздухом). Объем пораженных сегментов может быть меньше из-за воспалительного сужения воздухоносных путей и уменьшения синтеза сурфактанта. Классическая долевая пневмония, вызываемая Streptococcus pneumoniae в 95% случаев, крайне редка в настоящее время. Сегментарное затемнение, однако, бывает достаточно частым и представляет собой слияние многофокусных уплотнений.
Бронхопневмония (очаговая пневмония)
При бронхопневмонии рентгенологическая картина представлена множественными, плохо определяемыми сливающимися дольковыми затемнениями, которые представляют собой множество вторичных долек, заполненных воспалительным экссудатом. Неоднородная вентиляция и уплотненные дольки создают губкообразную картину. Фокальные скопления воздуха в пределах вторичных долек из-за клапанной обструкции бронхиол также могут вносить вклад в эту картину. Малая аэрация инфицированных тканей легкого может привести к появлению базальных полос затемнения, подобных дисковидному ателектазу.
Интерстициальная пневмония
Воспалительная инфильтрация стенки бронхов и междольковых перегородок приводит к образованию линейных и сетчатых затемнений, в большей степени выраженных в прикорневой зоне. Одновременно обнаруживают фокальные сливающиеся тени, представленные воспалительным экссудатом в перибронхиальных альвеолах.

Рис.1 Инфильтрация различного размера, неоднородной внутренней структуры с размытыми наружными контурами. Пораженный сегмент, доля иногда увеличиваются в объеме. Корень легкого уплотняется,расширяется и становится менее отчетливым. Острая бактериальная пневмония (слева) и Стрептококковая пневмония (справа).

Рис.2 Рентгенологические признаки вирусной пневмонии: Усиление и деформация легочного рисунка по ячеистому типу, чаще в средних или нижних отделах одного или обоих легких. Линейные тени,субстратом которых является воспалительная инфильтрация межуточной ткани вокруг бронхов, сосудов, ацинусов, долек, сегментов, образуют сетчатый или ячеистый рисунок. Интенсивность теней обычно невелика ( затемнение по типу «молочного стекла») с малой склонностью к слиянию. Течение длительное, до 8 нед. и более наблюдаются рентгенологические изменения.

Рис.3 Рентгенологические признаки шаровидной пневмонии: шаровидные фокусы хронической пневмонии встречаются в любом из сегментов обоих легких. Преобладают тени диаметром 3 — 5 см. Интенсивность теней, как правило, средняя, а структура неоднородная за счет наличия полостей распада, бронхоэктазов, участков не полностью пораженной паренхимы. Форма полостей разнообразна, размеры небольшие, расположение беспорядочное. В половине случаев неоднородность создается в результате неодинаковой плотности различных участков пневмонического фокуса, наличия мелких множественных просветлений, продольно и поперечно идущих полосок, накладывающихся бронхиальных и сосудистых ветвей. Наружные контуры нечеткие.

Рис.4 Хроническая пневмония — это воспалительный процесс легких, характеризующийся необратимым поражением всех его структур с разрастанием гнойно-некротических фокусов, разрастанием соединительной ткани и очагов продуктивного воспаления. Хроническим процесс принято считать через 3 месяца после начала заболевания. Учащение случаев хронической пневмонии связано с неправильным лечением острых. Заболевание может являться находкой при профессиональных осмотрах, из-за чего оно получило название «пневмонии рентгеновских лучей». На рентгене: на фоне затемнения выявляются множественные мелкие полости распада неправильной формы. расположенные эксцентрично имеющие относительно четкие, но не ровные внутренние контуры, по типу «швейцарского сыра».
Компьютерная томография
КТ позволяет точно определить распространенность пневмонии и выявить заболевание раньше, чем появляются изменения на обзорной рентгенограмме. Также К Г демонстрирует осложнения. например абснесс и эмпиему.
Признаки на тонкослойной КТ/КТBP подобны таковым, обнаруживаемым на обзорной рентгенограмме органов грудной клетки, они включают гомогенное затемнение с контрастированием бронхов воздухом. Другие проявления включают «матовое стекло» и узелки в паренхиме легких.

Рис.5 Вирусная пневмония на КТ
Считают, что «матовое стекло» обусловлено увеличением «мутности» при усилении плотности легкого. не связанном с легочными сосудами. Причиной может быть утолщение интерстиция, имеющее меньшее разрешение при КТ. или частичное наполнение альвеол.
Узелки в паренхиме легких имеют размер от 3 до 10 мм в диаметре и, вероятно, представляют собой перибронхиолярное утолщение (Wfebb, 1989; Murata,1986). Они. как правило, располагаются центролобулярно, но могут распространяться, давая более обширные участки пятнистого уплотнения.

Рис.6 Абсцедирующая пневмония на КТ

Рис.7 Интерстициальная пневмония

Рис.12 Корнифицирующая пневмония
Клиническая картина
1.Синдром интоксикации(повышение температуры тела более 38С, слабость)
2.Синдром бронхита(кашель с мокротой)
3.Синдром раздражения плевры(боли в грудной клетке при дыхании и кашле)
4.Синдром уплотнения легочной ткани (притупление перкуторного звука)
Аускультативно: выслушивается жесткое дыхание с ослаблением его над очагом поражения, влажные хрипы, возможна крепитация
В анализе крови: лейкоцитоз со сдвигом влево, увеличение СОЭ, повышение фибриногена, С-реактивный белок.
При установлении бактериологическою диагноза используют анализ мокроты с окраской по Граму и посев. Серологическое исследование может внести вклад в диагностику при атипичной бактериальной и вирусной пневмонии.
Осложнения
Лёгочные
- карнификация экссудата
- гнойный плеврит
- абсцесс
- гангрена
- циркуляторные некрозы
Внелёгочные – происходят в результате генерализации инфекции
- медиастенит
- перикардит
- перитонит
- сепсис
Литература
- Себастьян Ланге, Джеральдин Уолш, ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ОРГАНОВ ГРУДНОЙ КЛЕТКИ РУКОВОДСТВО • АТЛАС
- «Рентгенодиагностика пневмоний» (презентация) Прохоров Юрий Владимирович и Кучин Дмитрий Алексеевич.
Похожие статьи
Источник


