Острая пневмония очаговая и крупозная пневмония

Очаговая пневмония составляет 2/3 всех случаев воспаления легких
В статье говорится об очаговой пневмонии — серьезной патологии легких. Описаны симптомы заболевания у детей и взрослых, методы диагностики, способы лечения.
Очаговая пневмония развивается, как у детей, так и у взрослых. Наиболее часто ее диагностируют в сезон эпидемии вирусных заболеваний и гриппа.
Суть патологии
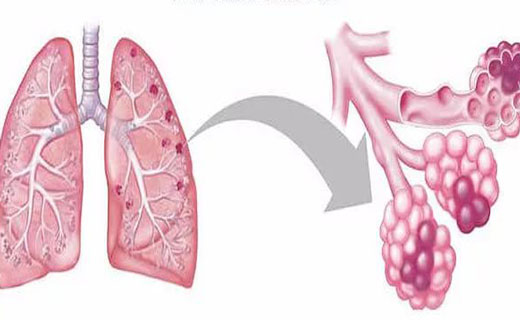
Очаговая пневмония — это процесс воспаления в ткани легких, который локализуется в отдельных альвеолах и прилежащих к ним бронхах.
Очаговые пневмонии разделяют на несколько групп с учетом условий их возникновения:
внебольничная — человек заболевает вне лечебного заведения;
внутрибольничная или госпитальная — человек заболевает после 48 часов пребывания в лечебном учреждении;
пневмония при сниженном иммунитете — у ВИЧ-инфицированных, при врожденном иммунодифиците;
аспирационная — возникает при попадании содержимого желудка в бронхи.
Также пневмонии разделяют по тяжести течения на тяжелые и амбулаторные.
При очаговой пневмонии поражаются отдельные альвеолы и бронхиолы
Причины заболевания
Очаговая бронхопневмония может быть вызвана большим количеством микроорганизмов — вирусы, бактерии, грибы. Чаще всего эта патология является вторичной, то есть развивается на фоне острых респираторных инфекций, кори, менингита, скарлатины.
Таблица №1. Причины развития разных видов пневмоний:
Тип пневмонииВозбудительВнебольничная
стрептококки;
микоплазма;
легионелла;
хламидии;
золотистый стафилококк;
кишечная палочка;
вирус гриппа.
Внутрибольничная
золотистый стафилококк;
синегнойная палочка;
протеи;
грибы рода кандида;
пневмоциты;
вирусы.
Пневмония при иммунодефиците
цитомегаловирус;
пневмоциты;
грибы.
АспирационнаяМикрофлора из ротовой полости и глотки.
Проникать в легочную ткань микроорганизмы могут несколькими путями:
при заглатывании мокроты;
при вдыхании зараженного воздуха;
с током крови из хронического очага инфекции;
при ранении грудной клетки.
Попадая в альвеолы, микроорганизмы оседают в них и вызывают воспалительный процесс.
Пневмония в большинстве случаев вызвана бактериями
Симптомы
Симптомы очаговой пневмонии несколько различаются у детей и взрослых. Клиническая картина также зависит от того, насколько поражена ткань легких, от вида возбудителя болезни, состояния организма человека, наличия сопутствующих заболеваний.
Симптомы у взрослых
Пациенты жалуются на одышку, боль в груди, повышенную температуру тела, кашель, слабость, потерю аппетита. При осмотре выявляются цианоз на фоне бледной кожи. Дыхание может быть учащенным.
При тяжелом течении болезни у пациента может быть расстройство сознания, бред. Пальпация выявляет усиление голосового дрожания, что является признаком уплотнения легочной ткани. При прослушивании слышны сухие или влажные хрипы.
Человека беспокоит одышка и кашель
Симптомы у детей
У маленьких детей начало развития болезни может быть, как постепенным, так и стремительным. Мелкоочаговая пневмония у детей проявляется симптомами интоксикации: повышение температуры, вялость, обложенность языка, головная боль, нарушение сна, лихорадка. Появляются кашель, одышка, иногда ребенок жалуется на боли в боку.
У детей раннего возраста пневмония может начаться с появления катаральных изменений — насморк, чихание, сухой кашель, фебрильная или субфебрильная температура. Иногда отмечается нарушение стула, рвота. При прослушивании выявляется ослабленное дыхание, многочисленные хрипы.
Диагностика
После проведенного клинического обследования, врач направляет пациента на инструментальное и лабораторное исследование:
- Рентгенологическое исследование. Рентгенограмма легких в двух проекциях выявляет множество сливающихся теней размером до 2 сантиметров (фото).
- Компьютерная томография. Ее применяют при наличии сомнений в диагнозе, для выявления характера полостных заболеваний. Но цена этой процедуры высока, и применяют ее не во всех медицинских учреждениях.
- Спирометрия. Это метод исследования функций легких. Он позволяет измерить объем легких при дыхании и выдыхании воздуха, скорость дыхания. Как проводится процедура, расскажет специалист в видео в этой статье.
- Исследование мокроты. Проводится для определения возбудителя болезни.
- Анализ крови. У пациентов с пневмонией выявляют уменьшение числа лейкоцитов, увеличение СОЭ. Отсутствие реакции крови при выявленных клинических признаках говорит о пониженном иммунитете пациента.
После установления диагноза назначается соответствующее лечение.
Очаговая пневмония на рентгенограмме
Лечение пневмонии
Лечение очагового воспаления легких проводится амбулаторно или в стационаре.
Показаниями для госпитализации являются:
детский возраст или возраст старше 70 лет;
дыхательная недостаточность;
недостаточность кровообращения;
наличие хронических заболеваний;
признаки развития осложнений.
Пожилой возраст — показание для госпитализации при пневмонии
Осложнения очаговой пневмонии — плеврит, менингит, абсцесс, миокардит. В остальных случаях лечение очаговой пневмонии проводится на дому с обязательным посещением врача.
Таблица №2. Визиты врача к пациенту с пневмонией:
ПосещениеМероприятия1 посещениеПри первом посещении ставится диагноз, если нет повода для госпитализации, назначается лечение и дополнительное обследование (рентген, анализы).2 посещениеСпециалист приходит на третий день болезни. Оценивает рентгенографические и лабораторные данные, клиническую эффективность терапии. Если эффект от лечения отсутствует, показана госпитализация.3 посещениеНа шестой день болезни оценивается эффективность лечения. Если состояние пациента нормализовалось, продолжается антибактериальная терапия, назначается повторная рентгенография, анализ крови и мокроты.4 посещениеНа 7-10 день болезни оцениваются состояние пациента, результаты инструментального и лабораторных исследований. При удовлетворительном состоянии пациента закрывается больничный лист.
Лечение пневмонии должно быть комплексным. В него входят медикаментозная терапия и вспомогательное лечение.
Лечение контролируется врачом
Медикаментозная терапия
Назначается антибактериальная терапия. Выбор препарата зависит от вида возбудителя очаговой пневмонии. Кроме антибиотиков, пациент принимает муколитические и антигистаминные препараты, бронхолитические средства, витамины.
Препараты для лечения пневмонии широко представлены в аптеках. Для удобства использования в каждой лекарственной упаковке имеется подробная инструкция по применению.
Вспомогательное лечение
Одновременно с медикаментозной терапией пациенту необходим постельный режим, полноценное питание и обильное питье. Для ускорения выздоровления и предупреждения развития осложнений назначается дыхательная гимнастика и физиопроцедуры.
Таблица №3. Вспомогательные методы лечения:
Методы леченияВоздействие на организм
Дыхательная гимнастика
Упражнения для облегчения отхождения мокроты
Применяется, как дополнение к основному лечению. Упражнения можно начинать на второй день после нормализации температуры. Ежедневное выполнение упражнений улучшает ритм дыхания, увеличивает амплитуду движения легких и грудной клетки, усиливает кровообращение и отхождение мокроты. Занятия прекращаются при ухудшении состояния и повышении температуры.
Физиопроцедуры
Проведение ингаляции
Существует ряд физиопроцедур, которые успешно применяются в лечении пневмонии:
ультразвуковая аэрозольная ингаляция;
УВЧ-терапия;
электрофорез с антибиотиками;
облучение ультрафиолетом;
магнитотерапия.
Применение физиолечения ускоряет снятие воспалительного процесса, облегчает отхождение мокроты, помогает восстановить функции легких, улучшает общее самочувствие пациента.
Очаговая пневмония — серьезное заболевание. И прогноз зависит от множества факторов. Своевременное обращение к специалистам и грамотное лечение, существенно снижают риск развития осложнений и повышают вероятность скорейшего выздоровления.
Читать далее…
Источник
Крупозная пневмония — это старый воспалительный процесс, который захватывает целую долю или легкое полностью. Данная пневмония может также носить название плевральной, поскольку при ней также страдает и плевра легкого.

Крупозная пневмония — симптомы, причины, стадии
Симптомы крупозной пневмонии
Крупозная пневмония отличается резким началом, на котором появляется озноб, головные боли и боли в груди. Симптомы крупозной пневмонии: нарастает кашель, который сначала сухой, а спустя 2 дня, когда болезнь начинает вступать в свою вторую стадию, появляется мокрота ржавого цвета.
Поскольку из дыхательного процесса выключается целая легочная доля, у больного крупозной пневмонией появляется одышка, повышается температура.
Определение симптомов крупозной пневмонии:
- появление частого сухого кашля;
- повышение температуры до 39-40 градусов, озноб;
- боль в боку выраженная и усиливается при чиханье и кашле;
- присоединяется к этим симптомам и одышка, дыхание частое и поверхностное;
- характерный признак такой пневмонии – появление румянца на щеке со стороны поражения;
- около ноздрей и на губах появляется герпес;
- на 2-3 сутки от начала заболевания больной начинает с кашлем выделять вязкую мокроту буро-ржавого цвета;
- моча выделяется в малых количествах темного цвета. Обычно при анализе в ней выявляется белок;
- часто поражается сердечнососудистая и центральная нервная система;
- пропадает аппетит, а на языке появляется коричнево-белый налет;
- в очень тяжелых случаях развивается отек легкого.
Поведение больного крупозной пневмонией меняется. Он может быть возбужденным или наоборот – заторможенным, возможно появление бреда, на лице появляются красные пятна.
Эту пневмонию следует лечить в стационарных условиях с проведением антибактериальной терапии.
Причины крупозной пневмонии
Крупозную пневмонию вызывают пневмококки, которые у здорового человека могут спокойно обитать на слизистой верхних дыхательных путей и ротовой полости, но при появлении сопутствующих факторов (снижение иммунитета, переохлаждение) они могут стать причиной заболевания. Симптомы крупозной пневмонии появляются чаще всего в холодное время года и поражает значительную часть легкого, а иногда все легкое целиком.
Обычно причины крупозной пневмонии скрыты в бактериологическом характере, то есть, легкие страдают от бактерий – пневмококков, стафилококков и пр. Вместе с воздухом бактерии попадают в организм, через бронхи проникает в легкие, задерживается в альвеолах и приводит к образованию в них воспалительного процесса. В альвеолах появляется экссудат, который просачивается по мелким кровеносным сосудам и являющийся благоприятной питательной средой для размножения и роста бактерий. Далее экссудат проникает сквозь поры альвеол, и воспаление распространяется на значительную часть легкого.
Стадии крупозной пневмонии
В своем развитии эта пневмония проходит 4 стадии:
1.
На первой стадии легочная ткань краснеет, нарушается проходимость, находящихся здесь капилляров, воспалительный процесс нарастает. Микроорганизмы активно размножаются. Данная стадия крупозной пневмонии продолжается до трех дней.
2.
Эритроциты крови и плазменные белки заполняют пространство альвеол и мелких бронхов. Плотность захваченного болезнью участка возрастает, цвет его становится интенсивно красным. Длительность этой стадии – от 1 до 3 дней.
3.
На третьей стадии крупозной пневмонии в альвеолах появляется большое количество нейтрофилов, что делает их серовато-желтыми. Длительность стадии – около 5 дней.
4.
Ну и, наконец, четвертая стадия пневмонии характеризуется тем, что белок постепенно начинает растворяться. Когда экссудат полностью рассасывается, ткани легкого утрачивают болезную плотность, но их эластичность, тем не менее, восстанавливается не полностью. Сколько длится эта стадия – зависит от обширности воспаления, индивидуальных особенностей организма, активности возбудителя заболевания, выбранного курса лечения и проч.
Очаговая пневмония — симптомы, лечение, причины
Об очаговой форме пневмонии принято говорить в том случае, когда воспалительный процесс в легких затрагивает только небольшой их участок – дольку или их группу. В зависимости от того, насколько велик очаг поражения очаговая пневмония может быть мелкоочаговой, крупноочаговой или же сливной. Сливная форма пневмонии занимает сегмент легкого, или даже целую долю. Отдельные участки воспаления при этом перемежаются со здоровыми ми или же с эмфиземными участками.
Лечение очаговой пневмонии
Аускультация при очаговой пневмонии может выявлять на отдельных участках наличие хрипов, как правило – влажных. Однако если очаговая пневмония сопровождается бронхитом, хрипы могут быть и сухими. А если присоединяется ухой плеврит, то может наличествовать и плевральный шум.
Сердечно-сосудистая система на заболевание очаговой пневмонией реагирует тахикардией, приглушенностью первого тона и расширением перкуторных сердечных границ.
 p>При рентгеноскопии отчетливо видны затемнения различной интенсивности с нечетко выраженным контуром. Анализ крови показывает высокую концентрацию лейкоцитов, хотя и меньшую, чем в случае крупозной пневмонии.
p>При рентгеноскопии отчетливо видны затемнения различной интенсивности с нечетко выраженным контуром. Анализ крови показывает высокую концентрацию лейкоцитов, хотя и меньшую, чем в случае крупозной пневмонии.
Своевременно начатое антибактериальное лечение очаговой пневмонии позволяет быстро убрать лихорадку, снизить температуру и убрать другие симптомы интоксикации. Но рассасывание очагов воспаления происходит довольно медленно.
У пациентов пожилого возраста, особенно с хроническими сердечно-сосудистыми заболеваниями очаговая пневмония может протекать тяжело и длительно.
Симптомы очаговой пневмонии
Очаговая пневмония, в отличие от крупозной, поражает один или несколько участков легкого. Распространению процесса способствует воспаление бронхов и бронхиол. Очаговая пневмония возникает чаще всего, как осложнение бронхита, гриппа, кори, коклюша. У лежачих больных застой крови в легких также может способствовать развитию очаговой пневмонии.
Симптомы очаговой пневмонии могут быть различными и зависят от того, каким именно возбудителем вызвано заболевание. Очаговая пневмония может начинаться как остро – с резкой лихорадки, так и быть неявным и сопровождаться продромальными явлениями. Иногда возбудителя заболевания можно определить просто по характерной клинической картине, еще до того, как будут получены результаты бактериологических исследований.
Как правило, к наиболее частым симптомам очаговой пневмонии относится кашель – сухой или же с отделением мокроты, боли в области груди, головные боли и общее недомогание. Мокрота при кашле тоже может быть разной – слизистой, с примесью гноя или же просто гнойной, объемы ее тоже бывают разными.
В большинстве случаев температура может быть довольно высокой – до 39 градусов, но если организм сильно ослаблен или же у пациентов старшего возраста она может быть субфебрильной или совсем не повышаться. В случае сливной пневмонии может отмечаться одышка и синюшность носогубного треугольника.
Определение симптомов очаговой пневмонии:
- заболевание начинается постепенно, температура повышается незначительно;
- кашель приступообразный, чаще всего с выделением гнойной мокроты;
- заболевание способно затихать и появляться с новой силой уже в других очагах воспаления.
Нередко очаговая пневмония переходит в хроническую форму. Поэтому важно знать, как распознать пневмонию и не допустить осложнений и перехода ее в хроническую форму.
Двусторонняя очаговая пневмония
Несколько легче протекает очаговая или вялотекущая двусторонняя пневмония. Она характеризуется такими симптомами: более умеренной температурой, которая может держаться в течение недели. Общее состояние больного – умеренно болезненное: слабость, головные боли, легкий озноб, отсутствие аппетита. Обычно такая форма пневмонии возникает как осложнение после простудного заболевания и при двусторонней пневмонии воспалительные очаги находятся сразу в двух легких.
Хроническая очаговая пневмония
Затяжная двусторонняя пневмония, которую еще иногда называют хронической, может возникнуть в том случае, если была не до конца долечена острая форма двусторонней пневмонии. Она то затухает полностью, то опять дает о себе знать и так может продолжаться несколько лет. При этом очаг воспаления в легких сохраняется. А значит, продолжают разрушаться ткани, происходит рубцевание, может развиться пневмосклероз или эмфизема и нарушается нормальная работа легких.
Источник
06-06-2015
Группа заболеваний, характеризующихся поражением респираторной части легких, делится на крупозные (долевые) и очаговые. Возбудители — различные микроорганизмы: пневмо и стрептококки, клебсиелла пневмонии, кишечная палочка и др. бактерии, риккетсии, вирусы, микоплазмы, грибы. Химические и физические агенты (воздействие на легкие химических веществ, термических факторов, радиоактивного излучения) обычно сочетаются с инфекционными. Пневмонии также могут быть следствием аллергических реакций в легких или проявлением системных заболеваний. Возбудители проникают в легочную ткань по бронхам, через кровь или лимфу.

Симптомы и течение зависят от природы, характера и стадии заболевания, распространенности поражения и его осложнений (легочное нагноение, плеврит, пневмоторакс, острая сосудистая и сердечная недостаточность).
Крупозная пневмония (долевая, плевропневмония) начинается остро, нередко после охлаждения: человек испытывает потрясающий озноб, температура тела повышается до 39-40ЬС. Боль при дыхании на стороне пораженного легкого усиливается при кашле, вначале сухом, затем с «ржавой» или гнойной вязкой мокротой с прожилками крови. Состояние больного, как правило, тяжелое, Отмечается покраснение лица, цианоз, нередко появление «лихорадки» — простого герпеса на губах или крыльях носа. Дыхание с самого начала болезни учащенное, поверхностное, с раздуванием крыльев носа. Пораженная сторона грудной клетки отстает в акте дыхания от здоровой. В зависимости от стадии болезни выслушивается усиленное или ослабленное дыхание, крепитация (звук разлипающихся альвеол), шум трения плевры. Пульс учащенный, нередко снижается артериальное давление. В крови выявляются значительные изменения: лейкоцитоз со сдвигом формулы влево, ускорение СОЭ. При рентгенологическом исследовании видно затемнение всей пораженной доли или ее части.
Очаговые пневмонии, бронхопневмонии, возникают как осложнение острых или хронических воспалений верхних дыхательных путей и бронхов, у больных с застойными легкими, тяжелыми, истощающими заболеваниями, в послеоперационном периоде. Температура тела повышается до 38-39 С, реже выше. Появляется или усиливается кашель, сухой или со слизисто-гнойной мокротой. Возможна боль в грудной клетке при кашле и на вдохе. При сливной очаговой пневмонии состояние больных резко ухудшается: выраженная одышка, цианоз. Дыхание может быть усиленным везикулярным с участками бронхиального, выслушиваются мелко — и среднепузырчатые хрипы.
Распознавание основывается на клинической картине, данных рентгенологического обследования (очаги воспалительной инфильтрации в легочной ткани, при сливной пневмонии — сливающиесся между собой). В крови выявляют лейкоцитоз, ускорение соэ.
Лечение традиционными медицинскими методами. При легком течении может осуществляться на дому, но большинство больных нрадается в госпитализации. В разгар болезни необходимы постельный режим, щадящая диета с достаточным количеством витаминов А и С, обильное питье, проведение терапии антибиотиками (с учетом чувствительности к ним микрофлоры), другими антибактериальными препаратами.
Может возникнуть необходимость введения гаммаглобулина, проведения дезинтоксикационной терапии. С исчезновением или значительным уменьшением явлений интоксикации расширяют режим, назначают лечебную физкультуру, физиотерапевтическое лечение (ингаляции, УВЧ, коротковолновая диатермия). В случае необходимости могут проводиться лечебные бронхоскопии.

Пневмония хроническая. К ней относят рецидивирующее воспаление легких одной и той же локализации с поражением всех структурных легочных элементов, осложняющееся развитием пнемосклероза.
Симптомы и течение. Проявляются периодическим повышением температуры тела обычно до субфебрильных цифр, усилением многолетнего кашля с выделением слизисто-гнойной мокроты, потливостью, нередко тупой болью в грудной клетке на стороне поражения. При выслушивании определяется жесткое дыхание, влажные мелкопузырчатые хрипы. С присоединением хронического бронхита и эмфиземы легких появляется одышка.
Распознавание проводится на основании клинической картины (повторяющиеся пневмонии одной и той же локализации). Обострение болезни может сопровождаться лейкоцитозом, увеличением СОЭ, изменениями на рентгенограмме (очаги пневмонической инфильтрации в сочетании с полями пневмосклероза, воспалением и деформацией бронхов, реже с их расширением — бронхоэктазами).

Лечение традиционными медицинскими методами в период обострения проводится как при острой очаговой пневмонии. Вне фазы обострения больным показана лечебная физкультура, санаторно-курортное лечение.
Лечение нашими фитопрепаратами. В любом случае, если пневмания уже возникла, то необходимо пройти курс антибиотиков. А только затем начинать курс фитопрепаратов, для очистки организма, и предотвращения рецидивов повторного воспаления лёгких. Что касается данного заболевания, то мы можем предложить очень эффективные препараты для профилактики.
Основные препараты.
- Лёгочный бальзам
- Пультизан
- Пульмосан
- Кровоочистительный эликсир
- Эризипелан
Дополнительные препараты.
- Эндомикан
- Броаст
- Гелиантол
- Ревматизан
- Долго жить
- Целебный боб
- Очистка лимфосистемы (чтобы узнать более детальную теоретическую информацию о важности лимфосистемы, перейдите по ссылке).
Очистка вашей лимфосистемы после лечения.
Лимфатическая система — это часть сосудистой системы, дополняющая сердечно-сосудистую систему. Она выполняет ряд очень важных функций: очищает клетки и ткани организма от токсинов, ядов, свободных радикалов, а также патогенной микрофлоры — грибков, вирусов, бактерий, глистов (гельминтов). Лимфосистема, по сути, является природным фильтром в человеческом организме. Поэтому к ней нужно относиться на «Вы», и только.
После двух недель лечения нашими фитопрепаратами вам необходимо провести очистку лимфосистемы. Детальные рекомендации указаны в нашем видео. Эту процедуру необходимо пройти в течении одного месяца, желательно 2-3 раза в год.
Для очистки лимфатической системы мы рекомендуем пропить в течении месяца следующие препараты:
- Асцилин
- ЛГТ
- Свистуля
Если Вам нужна бесплатная индивидуальная консультация, можите написать нам письмо. Для этого кликните здесь.
Наша интернет-фитоклиника «Народная медицина» проводит лечение в онлайн режиме. Вы можете получить индивидуальную консультацию абсолютно бесплатно. Конфиденциальность мы гарантируем всегда. Правильный выбор препаратов и соблюдение всех рекомендаций, полученных от нашего врача, гарантировано помогут Вам выздороветь!
Если у Вас есть вопросы или Вы хотите заказать обратный звонок, заполните форму.
Источник


