Острая пневмония у детей лечение профилактика
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
Общие сведения
Пневмония у детей — острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.
Пневмония у детей
Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже — гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
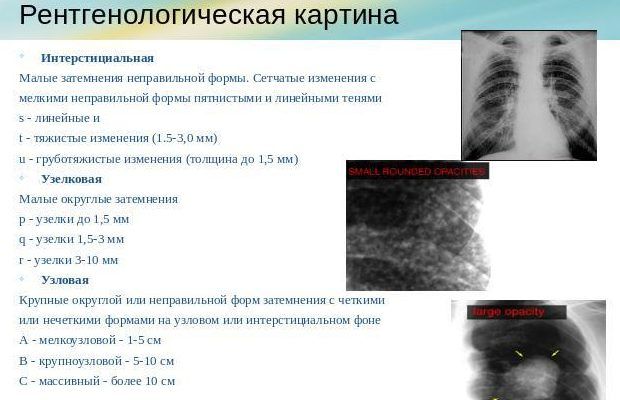
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей — срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда — участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко — признаками правожелудочковой сердечной недостаточности.
В числе осложнений пневмонии, встречающихся у детей, — инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры, пневмоторакс, сердечно-сосудистая недостаточность, респираторный дистресс-синдром, полиорганная недостаточность, ДВС-синдром.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Источник
Острая пневмония у детей возникает довольно часто, особенно в возрасте до 3-х лет. Сам процесс является инфекционно-воспалительным поражением легочной ткани, что может развиваться самостоятельно или на фоне других заболеваний. Реже возникает острая деструктивная пневмония (примерно 10% от общего числа пневмоний), которая характеризуется гнойным разрушением и некрозом тканей лёгкого.
Классификация пневмоний
В медицинской практике пневмонии у детей классифицируют исходя из этиологии, условий инфицирования, признаков на рентгенограмме, длительности и тяжести течения.
В зависимости от условий инфицирования, пневмонии разделяются на:
- внутрибольничные, развивающиеся спустя 3 суток после госпитализации ребёнка или его выписки;
- внебольничные пневмонии, которые развиваются в домашних условиях (в большинстве случаев являются осложнением ОРВИ);
- врожденные пневмонии — развиваются у детей с иммунодефицитом в первые 72 часа после рождения.

По рентгеноморфологическим признакам воспаление лёгких разделяют на:
- очаговое;
- сегментарное;
- крупозное;
- интерстициальное.

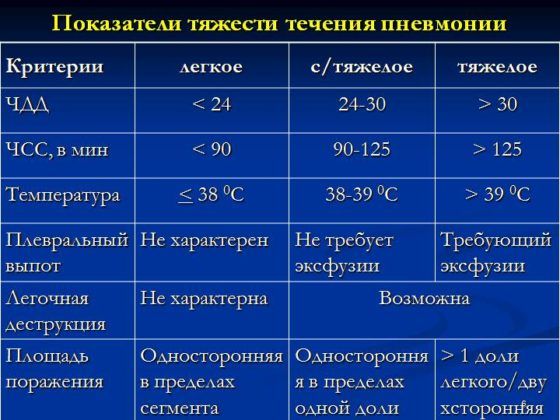
По тяжести течения пневмонии бывают:
- неосложненные;
- осложненные;
- острые;
- затяжные.
По этиологии развития:
- грибковые;
- вирусные;
- бактериальные;
- микоплазменные;
- хламидийные;
- паразитарные;
- смешанные.

Причины воспаления лёгких
Существует множество причин развития воспаления лёгких. У новорожденных пневмония возникает чаще всего в результате внутриутробного или внутрибольничного инфицирования.
У детей до 1 года основными причинами заболевания являются:
- пневмококк (до 80% случаев всех заражений);
- гемофильная палочка;
- золотистый стафилококк;
- кишечная палочка;
- протей.

В более взрослом возрасте увеличивается риск атипичных пневмоний. Этиология их развития заключается в хламидийной и микоплазменной инфекциях, которые развиваются на фоне:
Гипотрофия может вызвать пневмонию
- иммунодефицита;
- недоношенности;
- переохлаждения;
- гипотрофии;
- инфекционных хронических очагов (гайморита, тонзиллита, кариеса).
Внебольничная пневмония чаще всего развивается в результате бактериальной инфекции. Процесс запускается вследствие вирусных поражений слизистой респираторного тракта, что снижает местный иммунитет и способствует проникновению патогенных микроорганизмов в терминальные бронхиолы. В результате там начинают активно размножаться патогены, и развивается воспалительный процесс. Постепенно патология распространяется на прилегающую область легочной паренхимы.
Острая деструктивная пневмония у детей развивается обычно под действием таких факторов:
- порок сердца;
- ОРВИ;
- аспирация дыхательных путей;
- нерациональный прием антибактериальных препаратов;
- иммунодефицит;
- гипотрофия.

В лёгкие возбудитель попадает разными способами. Наиболее часто это происходит через дыхательные пути.
Симптомы острого воспаления
Типичными симптомами острой пневмонии являются интенсивный кашель с мокротой и температура более 38 градусов. Опасность состояние приобретает при сочетании следующих признаков:
- интенсивный кашель;
- высокая температура;
- затрудненное и учащенное дыхание.
Тяжелые случаи заболевания могут дополняться бледностью кожных покровов, посинением губ и ногтей, сильной слабостью и отсутствием аппетита.
Если накануне ребёнок перенес простуду, а затем температура снова поднялась до высоких отметок, это может быть признаком осложнения, а именно — острого воспалительного процесса лёгких.
Внебольничная пневмония характеризуется острым началом и более длительным инкубационным периодом. Такая форма заболевания нуждается в незамедлительном лечении, поскольку может спровоцировать дыхательную недостаточность.
Диагностика
Изначально врач проводит физикальное обследование. Характерными признаками острой пневмонии будут укорочение перкуторного звука, крепитирующие хрипы, ослабленное дыхание. При малейших подозрениях ребёнку проводят рентгенографию – основной метод выявления воспалительных изменений в лёгких.
Этиологическое обследование включает в себя:
- бакпосев мокроты;
- ПЦР (метод выявления возбудителей);
- забор слизи из носа и зева на бактериологическое исследование;
- гемограмма, которая определяет увеличение СОЭ, нейтрофильный лейкоцитоз.
При тяжёлой пневмонии у ребёнка необходимо провести биохимический анализ крови и пульсоксиметрию. Важно дифференцировать острую деструктивную пневмонию у детей от ОРВИ, острого бронхита и туберкулеза. Диагноз устанавливает терапевт, только в сомнительных случаях требуется консультация детского пульмонолога с проведением фибробронхоскопии или КТ лёгких.
Методы лечения острой пневмонии
Острые внебольничные пневмонии, как и другие формы заболевания, требуют комплексного подхода к лечению. Многое зависит от возраста ребёнка и его общего состояния. При этом важно выявить сопутствующие хронические заболевания (если они имеются) и склонность к аллергии.
Один из основных методов лечения острой пневмонии у детей – антибактериальная терапия, которая основывается на таких принципах:

Этиотропная терапия для лечения пневмонии
- при подтверждении диагноза и тяжёлом состоянии ребёнка врач назначает этиотропную терапию;
- в зависимости от результата лечения, препараты могут переназначаться;
- воспаление лёгких, которое вызвано пневмококками, не лечится Гентамицином и другими аминогликозидами.
Как известно, антибактериальные средства негативно сказываются на работе ЖКТ. Поэтому в комплексе с ними специалисты назначают биопрепараты, которые защищают микрофлору желудочно-кишечного тракта.
Для лечения острой пневмонии у детей нередко назначают 10–12 сеансов СВЧ, а также электрофорез с 3% раствором калия. Когда показатели температуры стабилизируются, ребёнку следует пройти курс лечебной физкультуры и массажа.
Лечение воспаления лёгких включает в себя следующие рекомендации:

Обильное теплое питье детям при пневмонии
- соблюдение постельного режима. Ребёнок во время болезни должен как можно меньше находиться на ногах;
- пить больше жидкости, особенно при высокой температуре;
- следить за температурой воздуха в комнате, где находится малыш (идеальные показатели составляют 18–19 градусов);
- если имеются преморбидные показания, ребёнку дают жаропонижающее препараты.
Патогенетическая и симптоматическая терапия у детей основывается на применении бронхолитических, антигистаминных и муколитических препаратов.
При острой деструктивной пневмонии у детей необходима госпитализация.
Лечение острой пневмонии в условиях стационара
Основными показаниями для определения детей на стационарное лечение являются:

Лечение ребенка в условиях стационара происходит при ухудшении самочувствия
- возраст до 3-х лет;
- неэффективность антибактериальной терапии;
- тяжёлое состояние, которое проявляется учащенным дыханием, синюшностью кожи, снижением АД;
- тяжёлые сопутствующие заболевания;
- несоответствие бытовых условий.
Своевременное обращение за медицинской помощью при воспалении лёгких у детей, поможет не только избежать тяжёлых осложнений, но и в некоторых случаях сохранить жизнь малышу.
Возможные осложнения
При своевременно начатом лечении воспаление легких имеет благоприятный прогноз. В случае затяжного течения болезни могут формироваться бронхолегочные хронические патологии. Очень важно поддерживать иммунитет малыша: чем крепче он будет, тем меньше вероятность осложнений.
При острой деструктивной пневмонии у детей, в случае несвоевременного или неправильного лечения, могут возникнуть осложнения:
Сепсис является осложнением пневмонии
- пиопневмоторакс – результат прорыва гнойного абсцесса;
- фиброторакс – формирование спаек;
- пневмоторакс – прорыв буллы в плевральную полость;
- септикопиемия;
- почечная или сердечно-сосудистая недостаточность;
- сепсис;
- острая дыхательная недостаточность.
При вовлечении плевры в гнойный процесс развивается парапневмонический плеврит, в результате чего в полости накапливаются эритроциты, лейкоциты, белки, а затем образуются спайки. Такое осложнение проявляется интенсивными болями в месте локации. Во время дыхания пораженная сторона грудной клетки у ребёнка может заметно отставать.
Примерно 1% из всех возможных осложнений острого воспаления лёгких у детей приходится на летальный исход.
Профилактические меры
Профилактика пневмонии заключается в укреплении иммунитета: закаливание, здоровая и полезная пища, вакцинация против гриппа.

Здоровый образ жизни для профилактики пневмонии
Поскольку острые внебольничные пневмонии нередко являются осложнением ОРВИ, детей необходимо всячески беречь от простудных заболеваний, особенно в холодную пору.
Если ребёнок переболел пневмонией, он должен быть поставлен на диспансерный учёт у терапевта. Раз в год необходимо проходить рентгенографию грудной клетки, а также плановые консультации у детского пульмонолога и отоларинголога. При малейших тревожных симптомах необходимо посетить специалиста внепланово.
Видео по теме: Пневмония у ребенка
Источник
