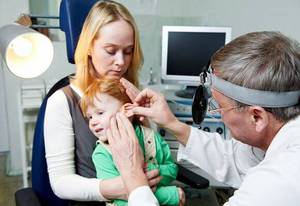
Острый катаральный средний отит при аденоидах


Практикующие детские отоларингологи часто сталкиваются с различными по этиологии и патогенезу ЛОР заболеваниями – аденоиды и отит занимают лидирующие позиции по обращению малышей за консультацией. Патологии характерны для возрастной категории пациентов от года до пятнадцати лет, и при позднем обращении за медицинской помощью сопровождаются различными тяжелыми осложнениями.
Аденоиды у ребенка – это не что иное, как патологическое разрастание ткани носоглоточной миндалины, одного из элементов иммунной системы. Именно это анатомическое образование призвано сдерживать натиск патогенной флоры, ежедневно атакующей незрелый детский организм.
Глоточная миндалина имеется у всех детей, она хорошо развита. При проникновении болезнетворных бактерий, ее ткани начинают воспаляться и отекать, провоцируя значительное увеличение размеров. При частых обострениях ОРЗ миндалина не успевает полноценно восстановиться, формируется ее гипертрофия. В тяжелых случаях полностью перекрывается вся носоглотка.
Причины и провоцирующие факторы
Отоларингологи выделяют следующие основные причины появления недуга в детском возрасте:
- наличие патологий верхних дыхательных путей с хроническим вариантом течения;
- часто рецидивирующее поражение ткани носоглоточной миндалины воспалительной природы;
- различные инфекционные респираторные заболевания, повторяющиеся у малыша чаще 1-2 раз за месяц.
Предрасполагающие факторы:
- негативная наследственная предрасположенность;
- повышенный аллергический фон;
- состояние иммунодефицита у крохи;
- тяжелое течение беременности и родовые травмы;
- общая неблагоприятная экологическая обстановка;
- нескорректированный рацион.
Разрастание аденоидной ткани может произойти и после перенесения малышом ряда детских инфекций, к примеру, кори, дифтерии, скарлатины.
Степени гипертрофии
Отоларингологи придерживаются следующего разделения аденоидов по стадиям:
- На начальном этапе ткань носоглоточной миндалины увеличена незначительно – закрывая только треть придаточных раковин носа. В течение дня малыш не испытывает практически никаких затруднений с носовым дыханием. Но в ночные часы он может просыпаться из-за дискомфорта, может храпеть, вынужден дышать ртом.
- При отсутствии адекватной медицинской помощи процессы разрастания аденоидных вегетаций продолжаются – они уже перекрывают до половины пространства носоглотки. Дети испытывают затруднения с носовым дыханием не только в ночные часы, но и днем. У них часто отмечается храп, беспокойный сон, появляются признаки гнусавости голоса.
- Если при отоларингологическом осмотре врач наблюдает картину практически полного перекрытия придаточных раковин носа аденоидными тканями, речь уже идет о третьей степени заболевания. Выраженность симптоматики максимальна – ребенку трудно дышать, у него постоянно приоткрыт рот, голос гнусавый, изменяются черты лица.
Позднее обращение к отоларингологу приводит к формированию различных осложнений, к примеру, у младших дошкольников часто наблюдается отит при аденоидах.
Механизм возникновения
Слишком разросшаяся ткань носоглоточной миндалины является механическим препятствием для полноценного поступления кислорода в детский организм. Возникают застойные явления в районе носа и прилегающих областей. Появляется такой характерный признак, как насморк при аденоидах у ребенка – постоянные выделения из носа, не поддающиеся проводимым в домашних условиях лечебным мероприятиям.
Аденоиды и отит у ребенка – частая комбинация патологий в практике отоларингологов. Поскольку у малышей евстахиева труба короткая и широкая, то проникновению патогенной флоры, при ее наличии на разросшихся аденоидах, ничего не препятствует, это ведет к застойным явлениям в барабанной полости.
Механизм формирования отита у малышей довольно прост – воспалительный процесс с носоглоточной миндалины распространяется на ткани уха.
Отит – это непосредственное следствие аденоидов, воспалительное поражение структур барабанной полости.
Основные симптомы
Частые отиты у ребенка с аденоидами проявляются следующими симптомами:
- значительное понижение слуха на стороне поражения;
- выраженный болевой синдром – малыш захлебывается от плача, настолько интенсивен у него дискомфорт;
- подъем параметров температуры – вплоть до 39.5 – 40 градусов;
- из слухового прохода могут выделяться гнойные массы;
- наблюдается головокружение и общая слабость;
- ребенка могут также беспокоить понижение аппетита, плаксивость, болевые ощущения в голове и шум.
Частые отиты при аденоидах становятся причиной стойкого понижения слуха в детском возрасте, вплоть до инвалидизации. Только своевременное проведение диагностических и комплексных лечебных процедур может предотвратить подобное тяжелое осложнение.
Диагностика
Распознать экссудативный отит и аденоиды и провести адекватную дифференциальную диагностику под силу только ЛОР врачу.
К основным инструментальным диагностическим методам относят:
- риноскопия;
- аудиометрия;
- эндоскопия;
- рентгенография;
- КТ или МРТ органов;
- различные анализы крови.
Аденоиды, как причина отитов, обследуются ЛОР-врачом не зависимо от остальных диагностических процедур.
Возможные осложнения отитов
Невылеченный вовремя отит у ребенка приводит к формированию множества тяжелых осложнений:
- тугоухость;
- существенное замедление речевого и интеллектуального развития;
- прорыв барабанной перепонки из-за скопившегося гнойного экссудата во внутреннем ухе;
- появление холестеатомы – особой ткани, перекрывающей слуховой проход и приводящей к ухудшению слуха;
- воспалительное поражение сосцевидного отростка – мастоидит;
- наиболее тяжелый вариант осложнения – менингит – воспаление мозговых оболочек ребенка.
Чтобы избежать вышеперечисленных осложнений, необходимо обращаться к ЛОР врачу при малейших отклонениях в здоровье любимой крохи.
Может ли возвращаться отит после аденоидэктомии?
Многие родители замечают, что даже после удаления гипертрофированной носоглоточной миндалины, у их малыша вновь рецидивирует отит.
Во время консультации специалиста частым вопросом является – почему возник отит после удаления аденоидов, и как с этим справиться. ЛОР врачи подчеркивают, что помимо аденоидных вегетаций, патогенная флора может находиться и в иных очагах инфекции, к примеру, кариозные полости в зубах, хронический синусит, гайморит, тонзиллит. И отит в этом случае будет уже осложнением вышеперечисленных заболеваний.
Чтобы предотвратить отек и застой во внутреннем ухе, необходимо не только избегать ОРВИ, но и вовремя лечить все возможные очаги с бактериальной флорой.
Тактика лечения отитов
Лечение отита при аденоидах должно быть обязательно комплексным:
- антибактериальные средства – назначаются только специалистом, исходя из индивидуальной переносимости медикаментов ребенком, а также восприимчивости к нему выявленного патогенного агента;
- сосудосуживающие капли и спреи – являются только вспомогательным средством, поскольку способствуют облегчению дыхательной деятельности через нос, но не влияют на сам механизм возникновения патологии;
- иммуностимуляторы – помогают активизировать защитные силы организма;
- лазеротерапия;
- озонотерапия;
- фитотерапия.
В случае отсутствия положительной динамики на фоне проводимых лечебных мероприятий – стойкой гипертермии и выраженном болевом синдроме у малыша – ЛОР специалистом принимается решение о необходимости такой процедуры, как парацентез при отите. Манипуляция представляет собой создание искусственного микроотверстия в барабанной перепонке с целью облегчения вытекания скопившегося гнойного секрета.
Профилактика
Помимо вышеуказанных методов профилактики – избегать частых ОРВИ, вовремя санировать хронические очаги с бактериальной флорой, отоларингологи подчеркивают важность освоения правильного способа промывания носа:
- малышу необходимо объяснить, что неэстетичное сморкание не только не красиво, но и приводит к скоплению у него патогенных агентов во внутренних структурах;
- задача родителей наглядно показать, как же должна выполнять процедура промывания носа – наклонить голову над раковиной так, чтобы одна половинка носа была выше, ввести наконечник спринцовки с теплым раствором внутри в один носовой проход и выдавить в него целебный раствор, при этом из второй ноздри должна вытекать струйка жидкости с вымытым гнойным содержимым.
Именно такой способ демонстрируется ЛОР врачом во время консультации. Он помогает предотвратить распространение инфекции в структуры внутреннего уха.
Источник
 Острый катаральный отит — это воспаление, которое распространяется на все слизистые оболочки внутреннего уха. Подвержены этому заболеванию как взрослые, так и дети. И стоит помнить, что если вовремя не приступить к лечению недуга, то он может привести к таким тяжёлым последствиям, как полная потеря слуха. Протекание острого отита носит весьма бурное течение.
Острый катаральный отит — это воспаление, которое распространяется на все слизистые оболочки внутреннего уха. Подвержены этому заболеванию как взрослые, так и дети. И стоит помнить, что если вовремя не приступить к лечению недуга, то он может привести к таким тяжёлым последствиям, как полная потеря слуха. Протекание острого отита носит весьма бурное течение.
Признаки заболевания
Острый катаральный отит считается начальной стадией воспалительных процессов в среднем ухе. На этом этапе активно развивается воспаление с присоединением выделений слизистого секрета и повышенного добавления к нему эпителиальных клеток и лейкоцитов.
 Помимо всего прочего, именно на этом этапе развития заболевания отмечаются существенные изменения в области слизистых оболочек носа и гортани. Под действием вирусов и бактерий происходит усиление проницаемости капилляров и сосудов, а также приток к ним большого числа лейкоцитов, что вызывает повышение секреции слизистой. Этот процесс приводит к отеку и собиранию жидкости в области барабанной перепонки.
Помимо всего прочего, именно на этом этапе развития заболевания отмечаются существенные изменения в области слизистых оболочек носа и гортани. Под действием вирусов и бактерий происходит усиление проницаемости капилляров и сосудов, а также приток к ним большого числа лейкоцитов, что вызывает повышение секреции слизистой. Этот процесс приводит к отеку и собиранию жидкости в области барабанной перепонки.
Чаще всего катаральная стадия длится не более четырёх дней, но за это время в полости уха успевает собраться экссудат. В связи с тем, что в среднем уже образовался отёк, выходить жидкости некуда, в нём начинают скапливаться бактерии, что приводит к загниванию тканей. Итогом этого становится острый гнойный отит среднего уха.
Причины и особенности заболевания у детей
Основной причиной катарального отита считается вирусное или бактериальное заражение. Как уже было сказано, болеть этим недугом могут как взрослые, так и дети. Даже у новорождённых детей может быть правосторонний отит или двусторонний в острой фазе течения.
Причиной заболевания у крохи могут стать:
- неправильное расположение крохи во время кормления, когда молочко попадает в ушко;
- болезни нёбных миндалин;
- неправильное строение евстахиевой трубки;
- недоразвитое строение височной кости.
Катаральный отит у ребёнка может развиться и на фоне воспаления аденоидов. Но также стоит помнить, что острый катаральный средний отит может распространяться через кровь от очагов инфекции при туберкулёзе или кори. А также развитию болезни может способствовать диабет, авитаминоз, рахит и некоторые болезни почек. Во время беременности перенесённый матерью отит может привести к врождённой глухоте у ребёнка.
Симптоматика заболевания
 Самые первые и основные симптомы катарального отита — это заложенность в ухе, боль, отдающая в челюсть, повышение температуры, а также сильное ухудшение слуха. Чаще всего наблюдается односторонний отит, крайне редко болезни подвергаются сразу оба уха.
Самые первые и основные симптомы катарального отита — это заложенность в ухе, боль, отдающая в челюсть, повышение температуры, а также сильное ухудшение слуха. Чаще всего наблюдается односторонний отит, крайне редко болезни подвергаются сразу оба уха.
Довольно часто в начале заболевания больной может жаловаться на присутствие аутофонии, то есть слышание собственного голоса в заложенном ухе. Но постепенно этот симптомы исчезает и сменяется постоянным шумом, который говорит о скоплении жидкости в полости среднего уха.
Отит катаральный у ребёнка можно обнаружить надавливанием на козелок, боль будет тем сильнее, чем больше воспаление у больного. Наиболее мучительными могут стать стреляющие боли в ухе, которые присоединяются к воспалительному процессу. Состояние здоровья больного сильно ухудшается, он чувствует слабость, быстро утомляется, как взрослый, так и ребёнок может ощущать боли и жар во всем теле. Температура поднимается до 38 градусов.
Но стоит помнить, что это заболевание детьми до года переносится особенно тяжело. Так у малыша может подняться температура до 40 градусов и наблюдаться судороги.
Если вовремя не начать лечение, то симптомы интоксикации могут нарастать и у него появится рвота. Подобное состояние ребёнка сигнализирует о том, что катаральный отит переходит в гнойный.
Как поставить диагноз
В первую очередь больному назначают отоскопию, которая покажет все изменения в барабанной перепонке:
- покраснение перепонки от чрезмерного наполнения сосудов кровью;
- втянутость барабанной перепонки и нарушение её подвижности.
Лечение заболевания
Лечение катарального отита у детей младше двух лет ведётся в стационаре больницы. Взрослых же ложат в больницу только при очень тяжёлом состоянии здоровья.
 Пока заболевание находится в катаральной стадии, пациента лечат физиотерапевтическими методами и лекарственными препаратами. В частности, больному назначается соллюкс, увч-терапия, согревающие компрессы на больное ухо. Основной задачей при лечении катарального отита становится снятие отёка слизистой в носоглотке, слуховой трубе и восстановление вентиляции полости среднего уха.
Пока заболевание находится в катаральной стадии, пациента лечат физиотерапевтическими методами и лекарственными препаратами. В частности, больному назначается соллюкс, увч-терапия, согревающие компрессы на больное ухо. Основной задачей при лечении катарального отита становится снятие отёка слизистой в носоглотке, слуховой трубе и восстановление вентиляции полости среднего уха.
Для того чтобы справиться с этими признаками в нос закапывают сосудосуживающие капли или спреи, а в ухо специальные капли — отинум.
Не менее важно при лечении катарального отита снизить температуру у больного. Для этого прописываются жаропонижающие средства, которые следует принимать по мере необходимости. Если температура в норме, то ставят согревающие компрессы на заушную область и в ухо. Для этого турунду смачивают спиртом, глицерином и резорцином, смешанных в равных частях. Затем турунду ставят в ухо на сутки.
Не менее действенным способом является и лечение закапыванием протаргола. Он прекрасно снимает воспаление и уменьшает отёк. Если заболевание не сильно запущено, то лечение при помощи антибиотиков не назначается. Достаточно бывает закапывания в средний ушной канал капель типа отипакс. Они содержат в составе антибиотик и прекрасно справляются с воспалительными процессами.
Если же у больного длительное время держится высокая температура, то врач назначит антибиотики, которые не нарушат слух больного. Лечение антибиотиками и закапывание капель в средний ушной проход совместно помогают справиться с заболеванием гораздо быстрее.
Эффективным может быть и лечение при помощи катетеризации евстахиевой трубы. Для лечения в средний проход уха вводят антибиотики, кортикостероиды.
В чём особенности лечения заболевания
 Стоит помнить главное, при катаральном отите без отсутствия терапии, средний проход воспаляется и заболевание переходит в гнойную форму. И при этом самолечение может привести только к осложнениям заболевания. Здесь ни в коем случае нельзя применять прогревания, которые могут только осложнить болезнь.
Стоит помнить главное, при катаральном отите без отсутствия терапии, средний проход воспаляется и заболевание переходит в гнойную форму. И при этом самолечение может привести только к осложнениям заболевания. Здесь ни в коем случае нельзя применять прогревания, которые могут только осложнить болезнь.
Если болезнь проявилась во время беременности, то обращение к врачу просто необходимо. Ведь от правильности лечения зависит здоровье не только мамы, но и ребёнка. И только врач может назначить адекватное лечение и подобрать нужные препараты. Ведь средний проход при неправильном лечении может воспалиться ещё больше и это приведёт к глухоте.
Профилактические меры
Для того чтобы средний проход уха не воспалился нужно предотвратить частые простуды и насморк. Ведь именно они становятся основной причиной развития отита. Кроме того, следует укреплять иммунитет, принимать витамины и следить за личной гигиеной. Будьте здоровы!
Источник
Катаральный отит – патологическое заболевание, спровоцированный воспалительным либо инфекционным процессом, развивающимся в области среднего уха.
Болезнь негативно отражается на состоянии барабанной полости, слухового канала и ячеистых структур сосцевидного отростка. Данное патологическое заболевание чаще всего встречается у детей. Какова специфика развития катарального отита, признаки заболевания и каким образом можно избавиться от него?
Что такое катаральный отит
Под катаральным отитом понимают патологический процесс, связанный с воспалением слизистой ткани среднего уха. Воспалительный процесс распространяется на евстахиеву трубу, ушную полость и сосцевидный отросток.
В силу того, что ушной канал в более раннем возрасте еще достаточно короткий, катаральный средний отит у детей встречается чаще, нежели у взрослых.

Заболевание по характеру течения подразделяется на несколько категорий:
- Острый катаральный средний отит. Характеризуется стремительным распространением инфекционного/воспалительного процесса. При таком виде болезни наблюдается резкое ухудшение состояния и появляется ярко выраженный болевой синдром. Кроме того, на фоне стремительно развивающегося патологического процесса, заболевание быстро переходит в другие типы.
- Подострый катаральный отит. Длительность развития составляет 70-90 дней. Если сравнивать с острой формой, то симптоматика данного типа менее выраженная и тревожная для пациента.
- Хронический тип. Продолжительность развития болезни составляет уже свыше 90 дней. Симптоматика не ярко выраженная, а основным признаком наличия болезни являются периодические гнойные выделения из ушной раковины.
Кроме указанных форм, заболевание по месту локализации различается на односторонний — правосторонний либо левосторонний, и двухсторонний катаральный отит. Второй тип встречается реже, чем первый. Чаще всего двухсторонний острый катаральный отит среднего уха встречается у детей, не достигших 2-летнего возраста.
При двухстороннем типе воспалительный процесс распространяется на оба уха. И если при односторонней форме врачи могут прибегнуть к выжидательной тактике – дают немного времени побороться организму самостоятельно с болезнью, то в случае с двухсторонней формой заболевания такая методика является неэффективной, поскольку сопутствующие нарушения проявления могут причинить ущерб здоровью, подвергая опасности весь слуховой аппарат.
Тут же стоит сказать несколько слов о хронической форме катарального отита. Такой тип является следствием острой формы по причине отсутствия адекватной терапии. Хроническая форма бывает 2-х типов:
- Атрофический тип. Характеризуется расширением слухового канала по причине отмирания реснитчатого эпителия. При таком развитии болезни повышен риск гнойных воспалений полости ушной раковины.
- Гипертрофический тип. Встречается чаще, чем атрофический тип. Сопровождается устойчивым отеком, который существенно снижает остроту слуха. На фоне развития патологии данной формы наблюдается тотальное снижение слуха, что обусловлено сужением евстахиевой трубы

Причины развития катаральной стадии отита
Катаральный отит у ребенка и взрослого развивается на фоне вирусного либо бактериального инфицирования. Распространенными возбудителями заболевания выступают следующие бактерии:
- Streptococcus pneumonia;
- Streptococcus pyogenes;
- Haemophilus Influenzae;
- Staphylococcus aureus.
Кроме того, воспалительный процесс слизистых тканей среднего уха может развиваться на фоне следующих нарушений носоглотки:
- искривление перегородки носа;
- разрастания слизистых носа – аденоиды и т.п.;
- нарушения, сопровождающие образованием язв в полости слухового канала;
- анатомическая патология строения неба;
- хронически увеличенные и воспаленные миндалины.
Также воспалительный процесс возникает на фоне механического повреждения барабанной перепонки с последующим попаданием на поврежденный участок слизистой среднего уха болезнетворных микроорганизмов. Реже, острый средний катаральный отит развивается вследствие инфицирования евстахиевой трубы посредством кровотока при туберкулезе, кори.
Кроме того, способствует развитию данной патологии сахарный диабет, авитаминоз, рахит, переохлаждение и заболевания почек.
Специфика среднего отита у детей
Чаще всего односторонний либо двухсторонний катаральный отит у детей развивается в возрасте до 1 года.
Левосторонний, правосторонний и двухсторонний детский отит развивается вследствие воспаления аденоидов, а также по ряду других факторов:
- наличие миксоидной эмбриональной ткани в ушной полости – при нормальном развитии ушной раковины таковая должна рассасываться к началу второго года жизни малыша;
- при горизонтальном расположении новорожденного во время кормления;
- из-за особенностей строения евстахиевой трубы;
- вследствие заболеваний небных миндалин;
- в силу несовершенного строения височной кости.

Именно по этим причинам чаще всего развивается катаральный отит у детей в возрасте до 1 года. Поэтому необходимо следить за состоянием ребенка и, в случае возникновения тревожных симптомов, сразу же обращаться к специалисту.
Симптоматика
Чтобы своевременно начать лечение взрослых и детей при катаральной форме отита, необходимо знать, каковы симптомы его развития. Самыми первыми признаками, указывающими на наличие патологии, являются:
- повышение температуры тела;
- заложенность уха;
- пульсирующая боль в пораженном ухе, отдающая в зубы;
- снижение остроты слуха.
Нередко на первоначальном этапе развития катаральной стадии воспалительного процесса у взрослых и детей появляется аутофония – явление, когда больной слышит собственный голос в заложенном ухе. В свою же очередь по мере наполнения полости среднего уха серной массой аутофония пропадает и в больном ухе усиливается шум.
Основным же симптомом развивающейся патологии является сильная боль при нажатии на козелок. Болевой синдром постепенно усиливается по мере развития воспалительного процесса.
После начальной стадии развития катарального отита ко всем симптомам прибавляется еще и стреляющая боль. Она особенно мучительная для больного. Общее самочувствие стремительно ухудшается, на фоне чего наблюдается недомогание, усталость. На этом этапе развития катаральной стадии воспалительного процесса чаще всего температура тела повышается до отметки в 38°С.
Более ярко выраженно проявляется симптоматика патологии у маленьких детей. У новорожденного ребенка температура тела на фоне развивающегося заболевания ушей может достигать отметки в 40°С. Такое состояние у ребенка сопровождается отказом от еды, вялостью, недомоганием и отсутствием желания заниматься чем-либо, отвлекаться на что-либо.
Постепенно, по мере нарастания симптоматики интоксикации организма малыша, его общее состояние существенно ухудшается. На таком этапе развития патологии возможны следующие симптомы:
- приступы тошноты;
- рвота;
- судороги в конечностях;
- тремор рук и ног.
При таком состояние очень высокий риск перехода начальной стадии среднего отита из катаральной формы в гнойную, что чревато уже более серьезными проблемами для здоровья больного.
Диагностирование патологии
Своевременная и правильно проведенная диагностика заболевания дает возможность оказания ранней медицинской помощи. Соответственно, если купировать острый катаральный средний отит на самой ранней стадии его развития, то удастся избежать проявления симптомов, доставляющих огромный дискомфорт пациенту.
Диагностика ушных заболеваний проводится в ходе проведения такой процедуры как отоскопия. При проведении таковой удается определить следующие изменения барабанной перепонки:
- кровеносная сетка в среднем ухе увеличенная за счет наполнения сосудов кровью – отсюда покраснение барабанной перепонки;
- наблюдается втянутость барабанной перепонки и нарушение ее подвижности.
Втягивание барабанной перепонки в полость среднего уха провоцирует нарушение подвижности слуховых косточек, что становится причиной развития тугоухости.
Кроме указанного вида диагностики патологии проводятся еще и другие:
- прокол барабанной перепонки с целью забора биоматериала и его дальнейшего исследования;
- посев бактериологический с определением чувствительности возбудителя
- и пр.
Методика лечения
Лечение катарального отита строится на медикаментозной методике. Это основа терапии. В случае осложненном течении заболевания возникает необходимость в антибиотикотерапии. Если же речь идет о начальной стадии развития патологии у взрослого, то нередко врачи выбирают выжидательную тактику, поскольку в некоторых случаях болезнь может пройти самостоятельно. В случае диагностирования болезни у ребенка, младше 2-х лет, выжидательная методика не годится – малыша сразу же госпитализируют, и терапия проводится под контролем врача. Взрослые же подлежат госпитализации только в случае развития осложненной формы ушного заболевания.

Сколько дней лечится катаральная форма отита, зависит от сложности течения заболевания и от специфики назначенной терапии.
Катаральный отит лечится двумя методами:
- физиотерапевтический;
- медикаментозный.
Медикаментозный метод лечения
Выбор лекарственного метода лечения катарального отита зависит от возраста пациента, наличия и частоты предыдущих инфекций и прочих факторов.
Целью лечения данной формы воспалительного процесса в ушах является уменьшение отечности слизистой носоглотки, слухового канала, восстановление естественной вентиляции в барабанной полости уха. Это удается достичь за счет следующих мероприятий:
- Закапывание носа сосудосуживающими препаратами, такими как Називин, Отривин, Риназолин и т.п.
- Накладывание компрессов с препаратами, характеризующимися болеутоляющим, противовоспалительным и согревающим эффектом. Сюда же относят и процедуру установки лечебных турунд, смоченных смесью медицинского спирта, глицерина, резорцина. Их вставляют в ушной канал. Продолжительность проведения таких процедур, а также компоненты для них должен назначать только врач.
Важно! Самолечение опасно для здоровья и жизни. Поэтому не стоит самостоятельно назначать себе лекарства и выбирать дозировку. Это прерогатива исключительно квалифицированного специалиста.
- Закапывание ушей бактерицидными препаратами, способными снять воспалительный процесс и уменьшить отечность тканей барабанной полости.

Самое первое, что назначается при катаральной форме отита для устранения болевого синдрома:
- Для внутреннего применения. Препараты на основе ибупрофена, парацетамола. Дозировка согласно возрастной категории и назначения врача. Эти же медикаменты используются для снижения температуры тела.
- Для местного применения. Закапывания внутрь уха капель, в составе которых присутствует анестетик, лидокаин. Тут же стоит отметить, что перед процедурой закапывания капли подогреваются до температур 36-37°С.
Внимание! При наличии гнойных, кровянистых и прочих нехарактерных отделений из среднего уха, закапывать лекарство место запрещено. В таком случае только помощь квалифицированного специалиста является наиболее правильным решением. Только врач может определить причину развития патологии и назначить грамотное лечение.
Если же говорить об антибиотикотерапии, то в основном используются препараты первой линии – пенициллины, и второй линии – цефалоспорины и макролиды. Такие медикаменты назначаются при условии:
- если пациенту меньше 2-х лет;
- если пациенту больше 2-х лет при условии наличия высокой лихорадки – до 40°С и сильного болевого синдрома.
Эффективность антибиотикотерапии наблюдается по истечению 2-х суток от начала приема препаратов. Если эффект не наблюдается, особенно, при ухудшении самочувствия пациента, то возникает необходимость в пересмотре тактики лечения.
Внимание! При легком течении заболевания ограничиваются местным лечением. Чаще всего это только закапывания в уши препаратов, содержащих в себе антибиотик.
Ту же стоит сказать и то, что к наиболее действенным методам лечения острой катаральной формы отита относится такая процедура как катетеризация евстахиевой трубы.

Кроме антибиотикотерапии в качестве лечения врачи могут еще назначить антигистаминную и сосудосуживающую терапию. В таком случае крайне важно неукоснительно следовать указаниям врача.
Для справки! Недавние клинические исследования показали, что, во-первых – достоверный положительный результат от применения антигистаминных и сосудосуживающих препаратов у детей не наблюдается. А во-вторых – антигистаминные препараты могут спровоцировать сгущение и, тем самым, затруднение рассасывания скопившегося в барабанной полости экссудата.
Выжидательная тактика
Что подразумевает под собой выжидательная тактика? В силу того, что катаральная форма отита чаще всего проходит самостоятельно, а антибиотикотерапия негативно влияет на организм, врачи нередко отдают предпочтение выжидательной тактике. Пациент в таком случае находится под домашним наблюдением на протяжении 1-2 суток без какого-либо лечения антибактериальными препаратами. Выжидательная тактика берется за основу, если:
- в процессе обследования пациента врач не видит четкой картины развития инфекционного процесса и, как следствие, он не может определить этиологию заболевания;
- возраст пациента свыше 24 месяцев;
- наблюдается лихорадка на фоне слабо выраженного болевого синдрома;
- отсутствуют прочие симптомы болезни, за исключением ушных.
Если по происшествию указанного времени болевой синдром и температура тела нарастает, то уже назначается антибиотикотерапия. Ослабевание симптоматики на этапе выжидательного периода продлевает срок наблюдения за больным.
Альтернативный метод лечения
Физиотерапевтический метод лечения катаральной формы отита не имеет серьезной доказательной базы. Но иногда, согласно отзывам пациентов, состояние после некоторых процедур существенной улучшалось. К примеру, положительные изменения течения болезни наблюдались после таких процедур:
- лечение травами;
- гомеопатия;
- иглоукалывания.
Если говорить об альтернативных методах лечения катаральной формы отита у детей, то тут необходимо быть более осторожным. Запрещаются использовать:
- капли на спиртовой основе – левомицетиновые, борный спирт, камфорный спирт и т.п., что обусловлено их ототоксичным воздействием на анализаторы слуха и равновесия;
- восковые свечи – повышают риск развития ожога, закупорки ушного канала;
- полуспиртовые компрессы – в детском возрасте спирт легко всасывается в организм малыша и может спровоцировать сильнейшую интоксикацию.

Детям школьного возраста допускается использование полуспиртовых компрессов, но только при соблюдении правил наложения и длительностью процедуры, не более 3-х часов.
В борьбе с катаральной формой отита врачи могут назначить и физиотерапевтические процедуры:
- УВЧ;
- УФО;
- лазерная терапия;
- пневмомассажи барабанной перепонки.
Особенности лечения катарального отита
В стадии катарального воспаления на 3-4 сутки наступает уже гнойная форма. При таком течении болезни, а еще если она сопровождается повышенной температурой тела, категорически запрещены любые согревающие компрессы на ухо, заушную область и шею. В противном случае может наступить только усугубление течения заболевания.
Если говорить о лечении катарального отита в период беременности, то крайне важна предварительная консультация со специалистом. Ведь в таком положении женщине запрещается принимать большую часть препаратов, необходимых для устранения симптомов болезни. Если же и назначаются какие-либо запрещенные для беременных медикаменты, то тут уже учитываются риски для ребенка от самого заболевания.
Дети до 2-х лет, с формирующейся речью после перенесенного отита должны быть осмотрены врачом приблизительно через 2-3 месяца после выздоровления для подтверждения рассасывания экссудата.
При назначении лечения пациентам старческого и пожилого возраста необходимо принимать во внимание наличие сопутствующих патологий. Так, к примеру, включенные в терапию нестероидные противовоспалительные препараты могут спровоцировать обострение язвенной болезни.

Методы профилактики
Чтобы предупредить к