Острый риносинусит и отиты у детей

Риносинусит – одновременное воспаление слизистых оболочек носовых ходов и параназальных пазух. 5-13% ОРВИ у детей осложняются риносинуситом. Хотя этот недуг и не угрожает жизни, но он влияет на общее состояние и сон ребенка, а также может легко перейти в хроническую форму.
Риносинусит у детей: особенности заболевания

Риносинусит (rhinosinusitis) – это термин, который применяют к воспалительному ЛОР-заболеванию, охватывающему слизистую оболочку носа и его придаточных пазух. Он объединяет такие понятия, как ринит и синусит. Среди врачей уже давно употребляют одно название для этих болезней, так как носовая полость и пазухи объединены друг с другом, и воспаление одного из них влечет за собой воспаление другого.
Начало болезни характеризуется обильным выделением слизи и отеком слизистой оболочки, вызывающим заложенность носа. Прогрессирование болезни может вызвать полное перекрытие синуса. Из-за нарушения дренирования в пазухе накапливается и застаивается жидкость, что способствует присоединению бактериальной инфекции. Тогда слизь превращается в гной.
Риносинусит обнаруживают среди взрослых и детей разного возраста, но у малышей он особенно опасен по нескольким причинам:
- у них не до конца развиты пазухи. К сведению: часть синусов полностью развиваются к 3 годам, а другие сформируются аж в подростковом возрасте;
- у них слабый иммунитет, не способный бороться с инфекцией;
- дети не могут сказать, что их беспокоит.
Для успешного лечения и предотвращения осложнений необходимо вовремя обнаружить признаки риносинусита у ребенка и сделать обследование, а затем пройти до конца курс препаратов и процедур, которые назначит врач.
к содержанию ↑
Классификация риносинуситов
Основываясь на этиологии, риносинусит может быть вирусным, бактериальным, грибковым или смешанным.
- Первый вариант встречается чаще всего, и он протекает относительно легче. По статистике, симптомы вирусного синусита проходят через 10-14 дней.
- Бактериальное поражение более серьезное. Оно сопровождается сильным ухудшением состояния и образованием гноя. Гнойный риносинусит у детей требует обязательного стационарного лечения.
- Грибковая инфекция редко попадает в пазухи, но такое может случиться. Ее тяжелее вылечить, чем вирусную, но она не такая опасная, как бактериальная.
Кроме того, важно различать форму синусита. Когда симптомы присутствуют в течение 4-12 недель, это острый риносинусит. Когда они сохраняются более 12 недель, его называют хроническим. Последний обычно возникает из-за неправильного лечения острого воспаления. Хронический синусит может перейти в полипозный, но у детей такое встречается редко. Чаще в юном возрасте диагностируют аллергический грибковый риносинусит, который склонен к превращению в хронический. Такая форма болезни характеризуется скоплением в пазухах вязкого муцина и продуктов жизнедеятельности грибков, которые очень тяжело выходят сами по себе. Из-за этого приходится прибегать к хирургии.
Болезнь может иметь односторонний и двухсторонний характер. При двухстороннем риносинусите происходит отек пазух с двух сторон лица, поэтому лечить его труднее.
к содержанию ↑
От чего возникает риносинусит в детском возрасте?
В подавляющем числе случаев риносинусит возникает из-за проникновения в организм вирусной инфекции. Зачастую – это риновирусы или грипп. Намного реже встречается бактериальное заражение и грибки. Бывают смешанные типы болезни, когда к одной инфекции присоединяется другая.
Вирусом можно заразиться от человека, а бактерии и грибы попадают прямо в нос, например, если ребенок ковырялся грязным пальцем в ноздре или плавал в загрязненном водоеме.
К другим, не инфекционным причинам риносинусита у детей относятся:
- анатомические аномалии, такие как аденоидная гипертрофия или отклоненная носовая перегородка;
- аллергический ринит;
- неаллергический (вазомоторный) ринит;
- носовые полипы, инородные тела и опухоли;
- заболевание верхних зубов (часто вызывает гайморит).
Также стоит знать о факторах риска, которые способствуют развитию болезни:
- иммунодефицитные состояния;
- курение (пассивное);
- загрязнение окружающей среды;
- гормональные перестройки (половое созревание, беременность);
- сахарный диабет.
Важно! Хронический риносинусит у детей чаще появляется на фоне грибковой или бактериальной инфекции, а также при наличии аллергии. Неуместное применение антибиотиков тоже может спровоцировать хронизацию болезни.
к содержанию ↑
Риносинусит у детей: симптомы и степени тяжести
Симптомы риносинусита у детей включают:
- насморк;
- заложенность или перегруженность;
- боли, давление в области пазух;
- аносмию (или гипосмию).
С недугом может быть связана лихорадка, ухудшение общего самочувствия и настроения, усталость, головная или зубная боль. Некоторые жалуются на дискомфорт в горле и кашель. При аллергии часто присутствуют зуд в носу и чихание. Температура при риносинусите у детей обычно высокая – выше 38°, цвет соплей – желто-зеленый.
Важно! Острый риносинусит предполагает внезапное начало, а хронический проявляется менее заметными, длительными симптомами.
Степень тяжести болезни оценивают по состоянию человека. Обычно синусит проходит спокойно, как обычное вирусное заболевание, и разрешается в течение 10-14 дней. Тяжелая степень риносинусита характеризуется сильным ухудшением состояния ребенка, с температурой выше 39° и острой болью. Обычно такое наблюдается при бактериальном заражении. Выздоровление наступает позднее – примерно через 3-4 недели.
У ребенка до 3 лет признаками синусита являются:
- выделения из носа;
- повышенная температура;
- нарушение сна;
- плаксивость;
- отказ от груди.
Диагноз сможет подтвердить только врач!
к содержанию ↑
Диагностика заболевания
При первом посещении врача он узнает жалобы пациента, проводит физический осмотр, риноскопию, отоскопию и фарингоскопию, чтобы установить причину симптомов.
На передней риноскопии обычно видна гипертрофированная, красная и воспаленная нижняя носовая раковина, носовой полип или гной. Эти признаки и характерные симптомы позволяют поставить диагноз «риносинусит».
Часто врачи берут мазки слизистых выделений для последующего лабораторного анализа. Это необходимо для определения вида инфекции, которая вызвала болезнь, и назначения подходящего антибиотика.
К дополнительным методам диагностики риносинусита у детей относятся:
- Рентгенография. Ее могут назначить для подтверждения диагноза. Рентген показывает наличие жидкости в пазухах и отек слизистой.
- Компьютерная томография. КТ-сканирование синусов дает лучшую визуализацию и является полезным инструментом, если планируется операция. При помощи КТ диагностируют изменения в костях, внутричерепные осложнения, нагноение, опухоли и полипы. Томографическое обследование показано при хроническом риносинусите.
- Эндоскопический осмотр. Полезен для диагностики полипов.
- Прокол пазухи. В некоторых случаях для сбора образцов жидкости из верхнечелюстных пазух используют прокол. Такую процедуру можно делать детям от 3 лет под наркозом.
Аллергический ринит нередко встречается с синуситом, следовательно, необходимо провести поиск аллергенов, вызывающих аллергию.
к содержанию ↑
Как и чем лечить риносинусит у детей?
Острый риносинусит у детей обычно требует только симптоматическое лечение, без серьезных вмешательств.
Наиболее эффективными средствами в борьбе с заложенным носом, воспалением и насморком являются:
- Солевые растворы. Промывания носа солевыми растворами помогают механически очищать выделения, сводят к минимуму бактериальную и аллергическую нагрузку и улучшают мукоцилиарную функцию;
- Местные сосудосуживающие капли. Такие средства уменьшают отек и выработку слизи. Их можно безопасно использовать в течение 5-7 дней.
- Противовоспалительные капли и спреи. Применение препаратов со стероидами помогают устранить симптомы аллергии.
Эффективность перечисленных средств подтверждена в ходе экспериментов, также их рекомендует использовать доктор Комаровский, поэтому можно смело применять их для лечения риносинусита у детей.
В таблице Вы найдете список доступных препаратов, которые применяются, как для острой так и для хронической формы синусита:
| НАЗВАНИЕ ПРЕПАРАТА | ДЕЙСТВУЮЩЕЕ ВЕЩЕСТВО | С КАКОГО ВОЗРАСТА РАЗРЕШЕНО ПРИМЕНЕНИЕ |
| СОСУДОСУЖИВАЮЩИЕ | ||
| Називин капли | Оксиметазолин | С рождения |
| Капли Отривин бэби | Ксилометазолин | С рождения |
| Назол бэби (капли) | Фенилэфрин | С рождения |
| Назол кидс (спрей) | Фенилэфрин | С 6 лет |
| Нафтизин | Нафазолин | С 2 лет |
| ПРОТИВОВОСПАЛИТЕЛЬНЫЕ | ||
| Назакорт спрей | Триамцинолон | С 6 лет |
| Фликсоназе спрей | Флютиказона пропионат | С 4 лет |
| СОЛЕВЫЕ РАСТВОРЫ | ||
| Аквазолин (спрей и капли) | Изотонический раствор морской воды | С рождения |
| Маример (назальный аспиратор) | С 1 года | |
| Назомарин спрей | С 1 года | |
Есть также комбинированные препараты, например, Ринофлуимуцил, в котором 2 действующих вещества – туминогептан и ацетилцистеин. В комплексе они оказывают выраженное противовоспалительное и противоотечное действие. Ринофлуимуцил можно давать детям с 2 лет. Также в этом возрасте допустимо использование гомеопатических средств на растительной основе: капли Пиносол, Пиновит. Синуфорте показан детям от 5 лет.
Риносинусит у детей зачастую лечится в домашних условиях. Вы можете сделать самостоятельно раствор для промывания носа из 1 л воды и 1 ч.л. соли и совершать процедуры при помощи пипетки, шприца или другого удобного устройства. Промывание носа также делают в стационаре. Такая процедура называется «кукушка», но маленьким ее не проводят.
В домашних условиях полезно проводить ингаляции. Их цель – размягчить вязкую слизь и улучшить ее отток из синусов. Также под действием тепла ускоряется кровообращение и регенерация.
Противопоказанием к проведению ингаляций служит возраст до 2 лет и лихорадка. Многие врачи вообще не советуют пробовать ингаляции на детях до 6 лет.
Прогревания солью или яйцом могут спровоцировать осложнения, поэтому их лучше избегать, а для лечения гнойного риносинусита у детей прогревания категорически противопоказаны. В случае затяжной болезни врач может назначить физиологические процедуры (тубус-кварц, УВЧ, электрофорез, УФО), которые проводят в больнице.
Дополнительные лекарства назначают по определенным показаниям. Например, антигистаминные препараты (таблетки и капли для носа) полезны у пациентов с аллергией.
Антибиотики при риносинусите предназначены:
- для детей с тяжелым острым синуситом, который сопровождается сильным ухудшением состояния и повышением температуры;
- при длительном течении болезни, когда не помогают другие лекарства;
- при подозрении на осложнения.
Выбор антибиотиков должен определяться на основании бактериологического исследования, в зависимости от возраста ребенка. Обычно назначают Амоксициллин, пероральные цефалоспорины или макролидная группа антибиотиков. Для излечения требуется 2-х недельный курс, но улучшение наступает уже на 2-3 сутки.
Поскольку хроническое воспаление пазух часто вызвано несколькими типами инфекции, устойчивой к антибиотикам, то для их лечения предпочтительнее выбирать антибиотик второй линии (Линкомицин, Метронидазол, Цефтриаксон, Цефуроксим). Курс лечения будет дольше – 3-6 недель, а улучшения наступают спустя 20 дней.
Важно! При выраженном иммунодефиците или частых рецидивах синусита, требуется иммунотерапия препаратами иммуноглобулина.
Еще несколько полезных советов: при риносинусите Комаровский рекомендует обильное питье и свежий воздух. Нужно проветривать комнату, в которой спит ребенок и поддерживать в ней оптимальную влажность, потому что сухой воздух вредит слизистой оболочке.
к содержанию ↑
Хирургическое лечение
Операция при риносинусите проводится при:
- полипозном хроническом воспалении;
- длительном течении болезни с загустеванием и застоем слизи в пазухе;
- наличии аномалий в анатомии носа;
- развитии осложнений.
В первых двух случаях назначают эндоскопическую операцию или прокол пазухи, которые направлены на восстановление синусовой вентиляции и цилиарной функции. Эндоскопическая хирургия проводится при помощи гибкого эндоскопа, который вводят через нос. На его конце установлен специальный инструмент, позволяющий провести удаление всех образований и грануляций с минимальной травматизацией.
Прокол пазухи детям делают в крайних случаях, причем он противопоказан до 3 лет. Прокол делают специальной иглой, после чего откачивают из полости все содержимое и производят промывание антибактериальным препаратом.
При аденоидите показана аденоидэктомия. Также рекомендуется септопластика, если есть искривление носовой перегородки.
Хирургическое лечение нужно сочетать с перечисленными ранее медикаментозными способами: промыванием носа, закапыванием противоотечных и противовоспалительных средств, а также с приемом антибиотиков.
к содержанию ↑
Чем опасен риносинусит у детей?
Так как слизистая оболочка синуса непосредственно прилегает к костям, в запущенных случаях происходит распространение инфекции на кости. Далее воспаление может распространится на череп, мозг или глаза.
Внутриглазничные и внутричерепные осложнения риносинусита чаще встречаются при хронической и грибковой форме, особенно у людей с ослабленным иммунитетом. Могут возникнуть менингит, абсцесс и тромбоз кавернозных синусов. Инфекция может распространяться на соседние ткани и вызывать аденоидит, серозный или гнойный средний отит, ларингит и дакриоцистит. Также отмечены случаи остеомиелита и образования мукоцеле. Для лечения этих осложнений может потребоваться госпитализация и внутривенные антибиотики.
Чтобы предотвратить нежелательные последствия у детей лучше не заниматься самолечением, довериться профессионалам. Также важно следить за самочувствием ребенка: если у него подымается очень высокая температура, его мучают сильные боли, появляется отек и покраснение лица, то нужно вызывать скорую.
к содержанию ↑
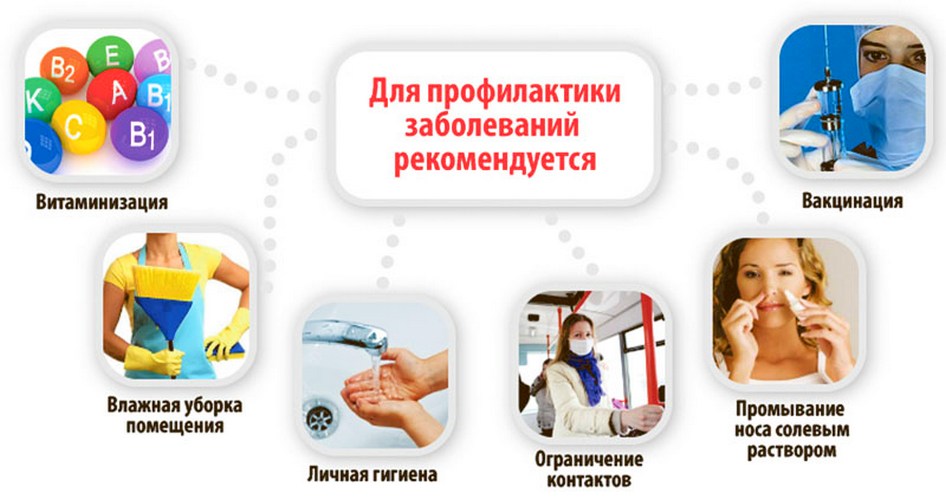
Профилактика риносинусита
Профилактика риносинусита в детском возрасте должна включать вакцинацию от гриппа и повышение иммунитета путем приема витаминов. Как правило, предотвращение факторов риска может помочь избежать опасного недуга. К ним относятся: вдыхание табачного дыма, простуда и инфекции верхних дыхательных путей, аллергия и анатомические отклонения. Острые приступы риносинусита нужно своевременно и адекватно лечить, чтобы предотвратить хронический процесс. Плавание в бассейнах с высоким содержанием хлора может также ухудшить отек слизистой оболочки. Поэтому следует проявлять осторожность в таких местах.
к содержанию ↑
Информативное видео:
Будьте здоровы!
Источник
В результате плохо вылеченных ОРВИ или ринита (насморка) проявляется риносинусит. Такой недуг характеризуется воспалением носовой полости или слизистой околоносовых пазух. Переболеть риносинуситом за год в нашей стране успевает порядка 10 млн. человек, среди которых есть и взрослые, и дети. В последнее время острый риносинусит у детей встречается гораздо чаще, нежели раньше. Главной причиной проявления недуга специалисты называют плохую экологическую ситуацию и некорректно пролеченные простудные заболевания.
Статистика подтверждает тот факт, что риносинусит у детей – это распространенный недуг. В 30% случаев при поражении дыхательных путей проявляется именно эта болезнь. Риносинусит у ребенка возникает через неделю после начала простуды.
Симптоматика
Понять, что малыш болен достаточно просто, проанализировав состояние маленького пациента. Для заболевания характерны такие признаки как:
- Слизистые выделения из носа. Слизь зеленого, желтого, белого или коричневого цвета обильно вытекает из носового прохода;
- Заложенность носовой полости. Ребенок испытывает трудности во время дыхания, что приносит ему заметные неудобства;
- Мигрени. Головные боли каждый раз возвращаются после употребления анальгетиков;
- Жар;
- Неприятный привкус в ротовой полости. Слизь из носоглотки постоянно стекает в ротовую полость;
- Ухудшения обоняния;
- Неприятная боль в лицевой зоне. Пациент ощущает неприятную тяжесть над бровями и в области щек;
- Меняется тембр голоса. Из-за того что больной говорит в нос его голос становится гнусавым;
- Закладывание в области ушей;
- Кашель.
Причины риносинусита

Спровоцировать острый риносинусит у детей способны бактерии. Попадая в носовую полость, они вызывают застой слизи и мешают ее естественному оттоку. Деформации стенок носа также провоцируют воспалительный процесс. Застой секрета происходит при наличии у ребенка аденоидов, в случае искривления перегородки или нахождения полипов в носовой полости.
Вирусные заболевания – это еще одна причина развития риносинусита. Они провоцируют отек слизистой, что мешает нормальному оттоку слизи из носового прохода. Частый прием антибиотиков, без назначения врача, способен спровоцировать грибковые заболевания. В результате осложнений проявляется риносинусит. Ослабленный иммунитет также способен стать причиной недуга.
Если во время насморка ребенку не удается полноценно высморкаться, то в итоге это способно привести к недугу. В таком случае гнойный секрет попадает в пазухи и приводит к блокировке устий. Стать причиной развития болезни могут такие недуги как: бронхиальная астма или же аллергический насморк. Плохая экологическая ситуация – еще один благоприятный фактор для появления риносинусита.
Спровоцировать развитие болезни могут инфекционные детские заболевания. Корь, скарлатина, ветряная оспа – это наиболее распространенные причины воспаления носа. При неудачных стоматологических манипуляциях инфекция также имеет возможность попасть в носовой проход. Попадание инородных тел в нос – еще одна причина риносинусита.
Особенности течения болезни
Острый синусит у детей проявляется через неделю после начала воспалительных процессов. Вышеуказанная симптоматика у малыша присутствует в достаточно яркой форме. В этот период у ребенка выявляется пониженная работоспособность, слабость и мигрени. Малыши страдают от высокой температуры, которая в некоторых случаях превышает 39 градусов. Отеки появляются не только в области носа, но и век, а также верхних лицевых тканях. Бактерии в этом случае активно размножаются и могут вызывать воспаление соседних пазух, что чревато осложнениями.
Риносинусит бывает двух видов: односторонний и двусторонний. В первом случае воспалительный процесс происходит в пазухах с одной стороны, а во втором – с обеих.
Исходя из особенностей воспалительного процесса, недуг бывает таких разновидностей как: катаральный и гнойный. Острый катаральный риносинусит характеризуется отеком околоносовых пазух. Воспаление на 3-й день переходит с области носа на околоносовые пазухи. Катаральный риносинусит схож с обычным насморком. Острый гнойный риносинусит характеризуется воспалением пазух и соустий. В этом случае гной накапливается в околоносовых пазухах. Ребенка при гнойном риносинусите беспокоит головная и лицевая боль, а также жар.
По тяжести течения болезни острый риносинусит разделяют на:
- Легкую форму. Общее состояние пациента удовлетворительное, температура тела достигает 37.5 градусов. Симптомы в этом случае умеренно выражены. Уровень жидкости в околоносовых пазухах отсутствует, судя из рентгенограммы;
- Среднетяжелая форма. Ребенка беспокоят мигрени, ощущается боль при надавливании на область лба и щек. Температура тела превышает 37.5 градуса. Рентген диагностирует затемнение. Осложнения при среднетяжелой стадии отсутствуют;
- Тяжелая форма. Заметен отек в зоне глаз и щек. Ребенка беспокоят мигрени, слабость в теле. Больной ощущает боль при прощупывании области пазух. Жар тела превышает 38 градусов. При рентгенограмме диагностируется полное затемнение. В этом случае могут быть осложнения.
Как проводится диагностика?

Перед тем как начать лечение острого синусита у детей врач обязан провести осмотр, и точно поставить диагноз. Первоначальная диагностика подразумевает такие действия:
- Устный опрос. Доктор уточняет у малыша, какие жалобы его беспокоят (заложен ли нос, есть ли выделения, мучают ли ребенка мигрени);
- Уточняет сроки течения болезни. Специалист обязан поинтересоваться была ли у маленького пациента перед появлением симптомов простуда;
- Доктор интересуется у больного, посещал ли он стоматолога;
- Общий осмотр. Врач прощупывает область щек и лба, чтобы выявить характер воспаления. Если в этих зонах присутствуют отеки, тогда специалист определяет пациента на стационар;
- Осмотр носовых проходов. Если слизистые красного цвета, отекшие, а в носу находится слизь с примесью гноя – это подтверждает диагноз.
Эндоскопический осмотр позволяет точнее провести диагностику и понять, какое состояние у ребенка. Такая процедура помогает узнать, есть ли у ребенка полипы, понять насколько отечны носовые проходы. Эндоскопический осмотр – это возможность выявить наличия гноя и слизи в носовой полости.
При помощи рентгенограммы врач способен отличить катаральный риносинусит от гнойного. УЗИ в некоторых случаях становится отличной альтернативой рентгену. Благодаря этой процедуре у специалиста получается детально проверить околоносовые пазухи. В сложных случаях доктор использует КТ для максимально точной диагностики.
Варианты лечения

Специалисты выделяют две основные разновидности терапии: медикаментозную и немедикаментозную. В каждом отдельном случае лечение назначается индивидуально. Детальнее узнать о вариантах терапии достаточно просто из таблицы приведенной ниже.
| Медикаментозная терапия | Немедикаментозное лечение |
|---|---|
| Сосудосуживающие капли и спреи в нос. Ускоряют отток слизи из пазух, снимают отек слизистой. Курс лечения 5-7 дней. | Прокол верхнечелюстных, лобных и гайморовых пазух. |
| Муколитики. Лекарство помогающее разжижить содержимое в пазухах. | Хирургическая операция назначается при наличии осложнений. |
| Спреи для носа с антибиотиками. | Промывание носовой полости солевым раствором и антисептиками. |
| Растительные препараты, которые комплексно воздействуют на очаг воспаления. Они обладают муколитическим, противовоспалительным и иммуномодулирующим действием. | Физиотерапия. Врач прописывает ее при выздоровлении пациента, а также при хорошем оттоке слизи из пазух. Ультразвук, электрофорез, лазер, массаж и гимнастика – наиболее действенные варианты лечения. |
| Антибиотики («Амоксициллин»). Назначают при гнойном синусите. | ЯМИК-катетер. Альтернатива пункциям. |
| Нестероидные противовоспалительные препараты. | Ингаляции травами и небулайзером. |
Прочитав статью, родители уже успели узнать, что такое острый синусит. Для того чтобы облегчить самочувствие ребенка во время болезни актуально также знать, какие народные средства действенны при борьбе с воспалением. С положительной стороны успели себя зарекомендовать капли в нос. Для устранения симптоматики актуально использовать такие натуральные масла как: туя, пихта и облепиха. Свежий сок алоэ или каланхоэ также не менее действенен для борьбы с недугом. Терапия подразумевает закапывание каждой ноздри по 2-3 капли пипеткой, 4-5 раз в день. Сок свежей свеклы незаменим в процессе лечения.Народные методы лечения
Использовать отвары трав актуально в качестве ингаляций, а также для приема внутренне. Противовоспалительным и антибактериальным действием обладают такие травы как: гвоздика, календула, ромашка, эвкалипт, золотой ус. Отхаркивающим эффектом обладает шалфей, тмин, мать-и-мачеха.
Избавиться от заложенности в носу помогут мази, изготовленные на основе натуральных компонентов. Сок алоэ, сок лука (1:1) и мазь Вишневского поможет в кротчайшие сроки побороть воспаление. Не менее эффективна мазь, в состав которой входит хозяйственное мыло (потертое на терке), сок репчатого лука, спирт, мед и растительное масло. Все компоненты необходимо взять в равном количестве и растопить на водяной бане для получения однородной консистенции. Мази рекомендуется дать остыть, а после уже использовать.
Профилактические меры
Для того чтобы ребенку не усложняли жизнь симптомы и лечение необходимое при риносинусите, родителям нужно задуматься о профилактике. Если родители малыша постараются предотвратить появление простудных заболеваний, то этого недуга будет достаточно просто избежать. Специалисты советуют следить за тем, чтобы ребенок не переохлаждался, а также не находился на сквозняках. Занятие спортом и регулярные прогулки на свежем воздухе также благоприятно отобразятся на здоровье маленького пациента. Прием поливитаминов и закаливание – еще один действенный метод укрепить иммунитет и избежать ОРВИ, а также дальнейших осложнений.
Врачи рекомендуют своевременно лечить заболевание зубов и регулярно посещать стоматолога.
Правильное лечение ОРВИ и насморка позволит забыть о риносинусите. Сбалансированное и полноценное питание богатое витаминами крайне необходимо в период авитаминоза.
Осложнения
Если своевременно не заняться лечением недуга, то велика вероятность, что болезнь перейдет в хроническую форму. В запущенных случаях воспаление с области носового прохода переходит на мягкие ткани лица. Если лечение острого синусита у детей не проводить своевременно, то воспаление перейдет на дыхательные пути (спровоцирует развитие бронхита и пневмонии), а также уши (приведет к отиту).
Осложнения при риносинусите вызывает глазные болезни. Гной в подобных случаях попадает в ткани глазницы, из-за чего велика вероятность гнойного воспаления. Такие последствия чреваты потерей зрения. В самых запущенных случаях велика вероятность сепсиса и летального исхода.
Родителям необходимо помнить, что при первых признаках острого риносинусита следует незамедлительно посетить ЛОРа и начать лечение. На первых стадиях болезни вероятность выздоровления высока. Родители малыша должны знать, что в запущенных случаях риносинусит приводит к необратимым последствиям, поэтому к здоровью малыша следует относиться максимально внимательно. Использование медикаментов в сочетании с народными методами позволяет действенно побороть болезнь.
Видео по теме
Источник