Острый средний гнойный отит у детей грудного возраста
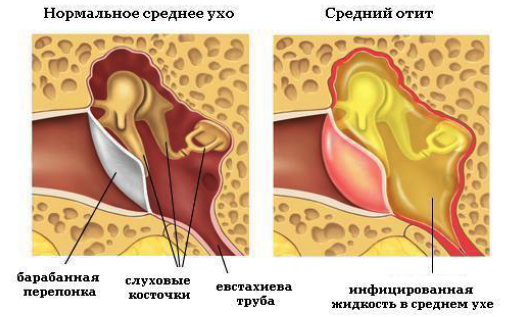
Острое воспаление среднего уха у новорожденных, в грудном и раннем детском возрасте встречается значительно чаще, чем у взрослых, и имеет ряд особенностей. Своеобразие симптоматики определяется особенностями общего и местного иммунитета, морфологии слизистой оболочки среднего уха и строения височной кости. У новорожденных в барабанной полости находятся остатки миксоидной ткани, являющейся питательной средой для развития инфекции. В этот период воспалительный процесс в среднем ухе нередко возникает из-за попадания в барабанную полость через слуховую трубу околоплодной жидкости во время родов. У грудных детей механизм инфицирования тот же, но в среднее ухо может попадать не только инфекция из носа и носоглотки, но и пищевые массы при срыгивании. Этому способствует и то, что в детском возрасте слуховая труба широкая и короткая. Возможен и другой механизм возникновения среднего отита: височная кость у новорожденных и грудных детей богато васкуляризована, содержит большое количество костного мозга, и воспаление в ухе может носить характер остеомиелита.
Причинами острого среднего отита у детей часто являются инфекционные заболевания (корь, скарлатина, грипп); источником инфицирования могут быть аденоиды, в которых нередко вегетируют вирусы, вызывающие воспалительный процесс в среднем ухе. Механическое закрытие устья слуховой трубы аденоидными разращениями тоже следует учитывать при решении вопроса о причине среднего отита у ребенка.
К л и н и ч е с к а я к а р т и н а . У грудного ребенка проявления острого среднего отита могут быть выражены слабо.
Однако поведение ребенка, у которого болит ухо, значительно отличается от поведения взрослого: он часто вскрикивает, отказывается брать грудь из-за болезненного глотания, трется больным ухом о руку матери. Начиная с года, когда ребенок уже сам может определить локализацию боли, врач довольно легко устанавливает очаг заболевания. Основные симптомы в этом возрасте — болезненность при надавливании на козелок (кость слухового прохода еще не сформировалась), высокая температура тела (39,5—40°С). Поведение ребенка со средним отитом почти всегда угнетенное, он много спит, нарушается функция желудочно-кишечного тракта, появляются понос, рвота, ребенок сильно худеет. Следует иметь в виду возможность появления менингеальных симптомов, сопровождающихся затемнением сознания. Такое состояние в отличие от менингита называется менингизмом и развивается не за счет воспаления мозговых оболочек, а вследствие интоксикации центральной нервной системы. Менингизм исчезает сразу же, как только произойдут перфорация барабанной перепонки и опорожнение от гноя полостей среднего уха.
Острый средний отит у детей проходит те же стадии, что и у взрослых. Особенностью отитов в детском возрасте является то, что у них чаще, чем у взрослых, излечение наступает без перфорации барабанной перепонки, благодаря большей ее резистентности, высокой всасывающей способности слизистой оболочки барабанной полости и более легкому оттоку через широкую и короткую слуховую трубу.
Д и а г н о с т и к а основывается на данных общего обследования и отоскопической картине. Следует учитывать, что у грудных детей барабанная перепонка легко краснеет после очистки уха и при любом крике ребенка. У детей старшего возраста отоскопическая картина сходна с картиной у взрослых. Более толстая, мутная барабанная перепонка у детей не всегда отражает состояние барабанной полости, поскольку эпидермис, покрывающий ее, лежит толстым слоем, легко отторгается и скрывает гиперемию.
При продолжающемся гноетечении дифференциальная диагностика должна проводиться между средним и наружным отитом.
Л е ч е н и е при остром среднем отите у ребенка такое же, как у взрослого (кроме катетеризации уха). Вместе с тем детям в более ранние сроки показан парацентез, причем сразу же в барабанную полость через разрез необходимо ввести раствор антибиотика и суспензию гидрокортизона методом осторожного трансмеатального нагнетания (см. выше). При повышенной температуре тела назначают антибиотики внутрь, а при высокой температуре — парентерально. При появлении перфорации у ребенка чаще, чем у взрослого, в барабанной полости возникают грануляции, которые могут закрыть перфорацию и нарушить отток, поэтому в ухо следует вливать сосудосуживающие капли, например 0,1 % раствор адреналина (по 3капли 2 раза в день). После этого чистят ухо ватным фитильком и вливают 30 % раствор сульфацил натрия (по 5 капель 3 раза в день). Хорошим противомикробным и противовоспалительным действием обладает димексид (30 %), а против синегнойной палочки и вульгарного протея — декаметроксин (0,01 %), оба препарата вливают в ухо по 10 капель 2—3 раза в день. При тенденции к затяжному течению воспаления в среднем ухе у ребенка целесообразно активизировать защитные механизмы посредством введения гамма-глобулина (в ампулах) по 3 мл (или 1,5 мл) внутримышечно через 1 (или 2) дня в количестве трех инъекций.
П р е д у п р е ж д е н и е заболеваний среднего уха должно проводиться со дня рождения, оно состоит из комплекса мероприятий как общего, так и индивидуального характера в зависимости от возраста, состояния питания, условий быта ребенка и т.д.
Мероприятия общего характера: организация общего гигиенического режима и питания, предупреждение острых катаров верхних дыхательных путей и гриппозной инфекции (в частности, посредством антигриппозных прививок) — являются основой профилактики отитов у детей и повышения сопротивляемости организма ребенка. К этим мероприятиям относятся также закаливание организма, частые прогулки на открытом воздухе, пребывание ребенка в светлом, сухом, хорошо проветриваемом, теплом помещении, водные процедуры, правильный режим питания, богатая витаминами и соответствующая возрасту диета. В детских учреждениях нужно широко применять УФ-облучение помещений и детей, особенно страдающих рахитом. Борьба с рахитом, диатезами является одной из важных мер предупреждения отитов.
Особого внимания требует профилактика заболеваний носа и носоглотки, так как они во многом обусловливают возникновение воспалительных изменений в среднем ухе у детей.
Одной из мер предупреждения отита является соблюдение гигиенических правил кормления и ухода за грудными детьми. Заболевший персонал не должен допускаться к детям. Если ребенок все же заболел катаром верхних дыхательных путей или гриппом, одной из основных задач является восстановление носового дыхания. Для этого перед каждым кормлением необходимо вливать ребенку в каждую половину носа по 3 капли 3 % раствора борной кислоты с адреналином (1 капля адреналина на 1 мл раствора). Учитывая, что в грудном возрасте задержка секрета чаще происходит в задних отделах носа, ребенку при кормлении придают более вертикальное положение, а во время сна его нужно часто поворачивать с одного бока на другой. При этих условиях предотвращается затекание слизи в устье слуховой трубы.
Для профилактики отита проводят санацию верхних дыхательных путей, чтобы своевременно восстановить нормальное носовое дыхание (удаление аденоидных разращений, устранение воспаления слизистой оболочки носа и носоглотки и т.д.). При лечении воспалительных заболеваний среднего уха у ребенка необходимо следить за слуховой функцией, так как своевременное выявление тугоухости и раннее лечение ее позволяют получить наилучший результат.
Еще по теме Острый средний отит у детей:
- Острый средний отит
- Острый и рецидивирующий средний отит
- Острый средний отит
- Острый гнойный средний отит. Этиология, патогенез, клиника
- Острый средний отит при инфекционных болезнях
- Острый средний серозный отит. Н-65.0
- Острый гнойный средний отит. Н-66.0
- Адгезивный средний отит
- Хронический средний серозный отит
- Хронический гнойный средний отит
Источник
Что такое средний отит
Средний отит (острый средний отит) — инфекционное поражение среднего уха, одна из самых частых инфекций у детей младшего возраста. На первом году жизни более 50% детей переносят это заболевание. Мальчики болеют несколько чаще девочек. В дошкольном и школьном периоде заболеваемость существенно снижается. Около 50% отитов имеют бактериальную природу, 30% смешанную бактериальную и вирусную.
Острый средний отит у детей. Факторы риска.
Возраст: пик заболеваемости приходится на возраст от 6 до 18 месяцев, после чего частота встречаемости отитов у детей существенно снижается. Ряд причин такого распределения по возрасту известна: это и особенности развития черепа (в частности евстахиевой трубы), и состояние иммунной системы и физиологии… Другие причины еще предстоит выявить.
Семейный анамнез: изучение истории 1240 детей показало, что риск среднего отита выше, если у прямых родственников имело место данное заболевание.
Режим дня: у детей, посещающих детские дошкольные учреждения, риск развития среднего отита выше, чем у детей, находящихся дома, что связано с количеством микроорганизмов, с которыми ребенок встречается вне дома. Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Грудное вскармливание: отсутствие или ограничение грудного вскармливания существенно увеличивает риск развития острых средних отитов, что связано с несколькими факторами:
- физическая санация носоглотки материнским молоком
- воздействие на микрофлору носоглотки антител, содержащихся в материнском молоке
- работа лицевых мышц ребенка во время сосания (заметим, что такая работа мышц отличается от работы выполняемой при сосании бутылочки с молоком)
- поза, в которой ребенок ест, находясь на грудном вскармливании
Отдельно про позу при кормлении. Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки. Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Табачный дым и загрязнение воздуха: табачный дым однозначно и существенно увеличивает риск развития средних отитов, при этом не имеет значения, кто из родителей курит. Влияние загрязненного воздуха на развитие отитов противоречиво.
Аномалии развития: расщелины твердого и/или мягкого неба, синдром Дауна, аллергический ринит увеличивают риск развития отитов.
Другие факторы риска: использование сосок (пустышек), неудовлетворительные социально-экономические условия (бедность, скученность людей в ограниченном помещении), осенне-зимний сезон увеличивают риск развития заболевания
Симптомы среднего отита
Симптоматика заболевания может быть не специфичной, чаще всего это:
- Лихорадка (температуру 38° С или более), температура выше 40 градусов встречается редко.
- Боль в ухе, но учитывая что в основном болеют дети младшей возрастной группы, понять что у ребенка болит ухо может быть достаточно сложно.
- Беспокойство
- Уменьшение двигательной активности
- Отсутствие аппетита или затруднения при приеме пищи
- Рвота и/или диарея
Если Вы заподозрили, что у Вашего ребенка развился острый средний отит, обязательно обратитесь к своему педиатру.
Диагностика острого среднего отита

Основным методом диагностики острого среднего отита является отоскопия — осмотр уха с помощью специального прибора. В зависимости от результатов осмотра определяется дальнейшая тактика.

Не смотря на то, что процедура безболезненна и безопасна, больной ребенок может капризничать и мешать врачу его осмотреть, поэтому задача родителя обеспечить надлежащие условия для комфортной работы врача, зафиксировав голову и руки ребенка. Во время отоскопии важно держать ребенка так, чтобы одна рука родителя придерживала руки ребенка. а вторая надежно прижимала голову ребенка к родительской груди.

Острый средний отит. Лечение.
Основой лечения среднего отита являются обезболивающие и жаропонижающие средства, и, если отит имеет бактериальную природу — антибиотики. В случаях, когда диагноз вызывает сомнения, выбирается тактика наблюдения на фоне контроля температуры и боли. 80% средних отитов проходит самостоятельно безо всякого лечения.
Антибиотики: предпочтительная группа антибиотиков — пенициллины, используются при бактериальной природе отита. При этом следует понимать, что даже подтверждение бактериальной инфекции не является абсолютным показанием к антибиотикотерапии. Антибиотики в обязательно порядке назначаются только при бактериальных отитах у детей младше двух лет.
Неспецифические противовоспалительные препараты (НПВС): эта группа препаратов позволяет не только обезболить, но и контролировать лихорадку. Арсенал препаратов — это хорошо известные парацетамол и нурофен.
Тактика динамического наблюдения: используется при сомнениях в диагнозе и/или при бактериальном отите у детей старше двух лет при невыраженных симптомах болезни. Динамическое наблюдение подразумевает повторный осмотр ребенка врачом через сутки.
ВАЖНО: дети младше двух лет после перенесенного среднего отита должны посетить врача для исключения возможного стойкого снижения слуха.
Осложнения острого среднего отита.
Серьезные осложнения среднего отита встречаются редко, но могут быть не только инвалидизирующими, но и жизнеугрожающими.
Потеря слуха. Средние отиты, сопровождающиеся избыточным накоплением жидкости в среднем ухе, приводят к временному снижению слуха, но при частых рецидивирующих отитах снижение слуха может стать постоянным.
Нарушение координации развивается при вовлечении в процесс органов равновесия (например, лабиринтит)
Перфорация барабанной перепонки. Скопление в среднем ухе воспалительной жидкости может привести к некрозу участка барабанной перепонки и отореии (выделению из уха воспалительной жидкости). Если вы вдруг заметили выделение любого отделяемого из уха ребенка (гноя, крови или прозрачной жидкости), следует в ближайшее время показать ребенка врачу. ВАЖНО: использование средств для закапывания в ухо на фоне перфорации барабанной перепонки может привести к полной и необратимой глухоте.
Хронический гнойный средний отит. Сохранение жидкости (экссудата) в среднем ухе после перенесенного среднего отита, говорит о хронизации процесса. Если в течение шести недель после заболевание сохраняются выделения из уха (в случае перфорации барабанной перепонки) — следует обратиться к ЛОР врачу для определения дальнейшей тактики лечения. Так же показанием к консультации к ЛОР врача является сохранение жидкости в среднем ухе без ее истечения (при целостной барабанной перепонке) в течение трех месяцев.
Мастоидит. В ряде случаев в воспалительный процесс может быть вовлечен сосцевидный отросток черепа, гнойное поражение которого может потребовать серьезного хирургического вмешательства.
Грозные внутричерепные осложнения включают в себя менингит, эпидуральные и мозговые абсцессы, тромбозы венозных синусов, тромбоз сонной артерии. Все внутричерепные осложнения являются жизнеугрожающими и требуют немедленного обращения к специалисту.
Профилактика острых средних отитов.
Если ребенок заболевает острым средним отитом чаще 3х раз в полгода или чаще четырех раз в год, то врач может рекомендовать профилактику. Профилактика может включать в себя превентивную антибиотикотерапию, вакцинацию против гриппа, гемофильной и пневмококковой инфекции, хирургическое вмешательство, направленное на санацию среднего уха.
Мифы и опасные заблуждения в лечении средних отитов
Существует широкий спектр методов нетрадиционной и народной медицины для терапии среднего отита.Среди них:
Однако нет практически ни одного серьезного исследования применения этих методов у детей, доказывающих их эффективность и безопасность. Соответственно, эти подходы не рекомендуются для терапии инфекций среднего уха у детей. Сюда же относятся и столь популярные в странах бывшего СССР капли на основе спирта (борный спирт, левомицетиновый спирт и проч.), ушные восковые свечи (!!!), закапывание в уши сока алоэ и т.д. Эти методы не имеют никакого отношения к лечению отитов и способны причинить серьезный вред (спирт оказывает токсическое действие на слуховой анализатор и анализатор чувства равновесия, воск и открытый огонь могут привести к ожогам). Не следует применять эти методы. Полуспиртовые компрессы на ухо имеют только отвлекающее действие, не ускоряют выздоровление, кроме того, у детей раннего возраста спирт может всасываться через кожу, приводя к интоксикации. Сосудосуживающие и антигистаминные препараты. Исследования, в которых изучались эффекты сосудосуживающих капель в нос и пероральные антигистаминные препараты, а также капли в нос с антигистаминными препаратами, для лечения отитов у детей, показали отсутствие какого-либо эффекта от подобной терапии. Эти препараты не снижали времени течения заболевания и не предотвращали развитие осложнений среднего отита у детей. Кроме того, эти методы лечения имеют побочные эффекты, которые могут быть опасны. Ни сосудосуживающие, ни антигистаминные препараты, не рекомендуются для детей с инфекцией среднего уха. Более того, прием антигистаминных препаратов при отите провоцирует сгущение экссудата и затрудняет его рассасывание. По данным некоторых исследований те дети, которые принимали антигистаминные препараты внутрь при отите, имели экссудат в среднем 73 дня после выздоровления, а те, кто принимал плацебо (пустышку), имел экссудат в среднем 25 дней.
Автор: Бутрий Сергей Александрович
Источник
Под острым средним отитом понимают воспалительный процесс, локализованный в полостях среднего уха. Заболевание проявляет себя одним или несколькими
характерными симптомами: боль в ухе, повышение температуры, выделения из уха, снижение слуха, у детей — возбуждение, раздражительность, рвота, понос. Согласно данным статистики острый средний
отит (ОСО) является одной из наиболее частых причин обращения к врачу и назначения антибиотиков у детей.
В 2/3 случаев ОСО вызван комбинированной бактериально-вирусной инфекцией. К наиболее частым бактериальным возбудителям инфекции относят S. pneumoniae, nontypeable, H. influenzae, и Moraxellacatarrhalis, Использование техники
ПЦР позволило выявить вирусных патогенов заболевания: респираторный синцитиальный вирус, пикорновирусы, коронавирусы и вирус гриппа.
Диагностика острого среднего отита у детей порой представляет нелегкую задачу, что связано неспецифичностью жалоб и данных осмотра.
У детей младшего возраста наблюдаются такие симптомы, как лихорадка, беспокойство, головная боль, апатия, нарушение сна, тошнота, диарея, отказ от еды. Жар отмечается примерно в половине случаев, при этом повышение температуры тела выше 40С нетипично для неосложненного течения заболевания.
Ушная боль — частый, но не обязательный симптом отита, более характерный для детей старшего возраста.
Осмотр — важнейший этап в диагностике острого среднего отита. Перед выполнением осмотра оценивают состояние наружного слухового прохода и ушной раковины. Часто барабанная перепонка визуализируется
лишь частично вследствие обструкции наружного слухового прохода серными массами. Выбухание барабанной перепонки- важный признак острого среднего отита. В случае тяжелого течения
заболевания барабанная перепонка может напоминать пончик: выраженное выбухание по краям вследствие скопления гноя с втянутым центром.
Изменение цвета и прозрачности барабанной перепонки должны также оцениваться врачом при выполнении отоскопии. Покраснение барабанной перепонки может быть интерпретировано не только как признак
воспаления, но и как реактивное явление вследствие плача ребенка или повышения температуры тела. К другим признакам, которые могут быть выявлены в ходе отоскопии, относят
уровень жидкости, пузырьки воздуха или снижение прозрачности барабанной перепонки. Данные признаки неспецифичны и могут наблюдаться при некоторых других заболеваниях.
Интерпретация результатов осмотра пациента во многом зависит от опыта врача и технических особенностей используемой оптической техники.
Инструментальные методы обследования
К инструментальным методам диагностики острого среднего отита относят пневматическую отоскопию и тимпанометрию. В амбулаторных условиях одинаково часто используют оба указанных метода. Выполнение инструментальных обследований
необязательно для пациентов с выбуханием барабанной перепонки, в частности у детей, когда манипуляция может быть весьма болезненной.
Лечение
Боль в ухе у детей с острым средним отитом может быть достаточно интенсивной, в связи с чем необходимо назначение обезболивающих препаратов. Рекомендовано использовать анальгетики из группы НПВС,
в частности ибупрофен и ацетоминофен. Местные анестетики, такие как лидокаин, прокаин ибензокаин могут применяться у детей старше 2 лет. Для пациентов младшего возраста
данные препараты не рекомендованы в связи с возможными побочными эффектами.
Стоит отметить, что аппликации согревающих и охлаждающих веществ, масел и растительных экстрактов не рекомендовано для лечения острого среднего отита.
В литературе встречаются две основных концепции относительно антибиотикотерапии острого среднего отита:
1) немедленное назначение лечения;
2) динамическое наблюдение в течение 48–72 часов.
Выбор тактики зависит от возраста пациента и тяжести течения заболевания и должен быть выбран совместно с лечащим врачом.
Препаратом выбора для терапии острого среднего отита у детей, не применявших в течение последнего месяца антибиотики, является амоксициллин. Рекомендованная доза амоксициллина составляет 90 мг/кг массы
тела, разделенная на 2 приема. Длительности терапии варьируют от 5 до 10 дней. Десятидневный курс рекомендован для детей младше 2 лет, с перфорацией барабанной
перепонки, рецидивирующим средним отитом. Для детей старше 2 лет с нормальным иммунным статусом, без перфорации барабанной перепонки и легким течением заболевания, лечение
может начаться с динамического наблюдения. Стоит отметить, что динамическое наблюдение предполагает необходимость антибактериальной терапии в случае отсутствия положительной динамики или ухудшения состояния
пациента в течение 48–72 часов. Сосудосуживающие капли в нос в терапии ОСО не рекомендованы с связи с отсутствием эффективности.
Профилактика
Согласно некоторым исследованиям, отказ от грудного вскармливания ассоциирован с риском острого среднего отита у детей. Возможно, ГВ препятствует колонизации носоглотки патогенной флорой. Исследования подтвердили, что
микрофлора носоглотки детей, находящихся на искусственном вскармливании заселена колониями патогенных микроорганизмов. Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная
работы мускулатуры во время сосания.
Вакцинация.
В некоторых случаях пациентам может быть рекомендована вакцинация для профилактики рецидивирующего среднего отита. Данная тактика обсуждается совместно с лечащим врачом. Но необходимо отметить, что использование вакцин к вирусу гриппа и пневмококку ассоциировано лишь с незначительным снижением заболеваемости острого среднего отита.
Антибиотикопрофилактика.
Решение об антибиотикопрофилактике должно приниматься на основании анализа комплекса факторов в каждом конкретном случае. Профилактическое применение антибиотиков способствует сокращению эпизодов отита на срок ее применения. К показаниям
к терапии относят рецивирующий средний отит, ранний дебют заболевания (до 6 месяцев), отягощенный семейный анамнез. К негативным последствиям антибиотикопрофилактики относят колонизацию носоглотки антибиотико-резистентными штаммами.
Шунтирование.
Решение о необходимости шунтирования должно приниматься с учетом индивидуальных особенностей конкретного пациента, а также возможных рисков данной процедуры. Принимая решение о необходимости выполнения данного хирургического
вмешательства, следует учитывать что шунтирование не рекомендовано в случае наличия экссудата в барабанной полости менее 3 месяцев с момента установления диагноза.
Меры по избеганию попадания воды в слуховой проход- использование ушных вкладышей, отказ от водных видов спорта могут не применяться у детей с выполненным шунтированием.
Заключение
В большинстве случаев острый средний отит проходит самостоятельно, но возможные осложнения, связанные со стойким снижением слуха, представляют большую социальную значимость. На фоне терапии общие и местные
симптомы заболевания нивелируются в течение 48–72 часов. Внимательный осмотр, использование необходимых инструментальных методов обследования и клинических рекомендаций, основанных на принципах доказательной медицины, позволят
избежать неправильной диагностики острого среднего отита, и связанного с этим необоснованного назначения антибиотиков и некоторых других препаратов и манипуляций.
Маас Алена Игоревна
врач-оториноларинголог
Источник


