Отит после радикальной операции на ухе
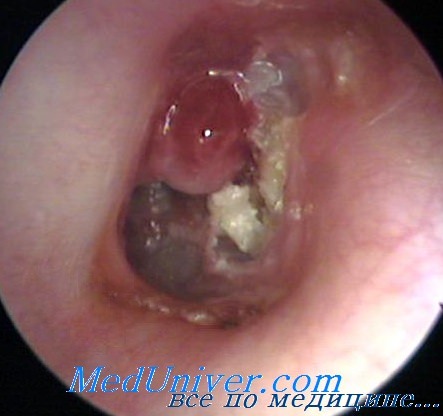
Ведение пациента после радикальной операции на ухе. Внутриушные операции при хронических отитах
Последующее лечение составляет очень сложную задачу и, по мнению некоторых авторов, представляется более трудным, чем даже сама операция. Дело в том, что окончательное излечение гнойного отита возможно лишь в том случае, если удается добиться покрытия стенок операционной полости здоровым эпидермисом. Образуемые пластическим путем кожные лоскуты перепончатого слухового прохода дают для этого необходимый материал. Распространение эпидермиса происходит очень медленно и нередко встречает ряд препятствий в виде избыточного разращения грануляций, очагов костоеды, секвестров и т. п. Обеспечить процессу нормальное развитие эпидермизации и составляет основную цель последующего лечения.
Для этого необходимы тщательный надзор за ходом заживления операционной раны и своевременное устранение намечаемых недочетов, затрудняющих рост эпидермиса.
Первая перевязка производится, на 4—5-й день, когда можно рассчитывать, что кожные лоскуты, удерживаемые тампоном, уже спаялись со стенками костной полости. Дальнейшие перевязки делаются ежедневно и сводятся к рыхлой тампонаде операционной полости, дабы обеспечить достаточный отток гноя. Избыточный рост грануляционной ткани устраняется при помощи прижиганий и даже частичного выскабливания острой ложкой. Наряду с этим, приходится видоизменять характер тампонады и применять различные медикаменты.
Таков классический метод последующего лечения оперированного уха. Но наряду с этим существует и бестампонный метод ведения операционной полости, получивший в последнее время достаточно широкое распространение. Сторонники этого метода считают, что постоянная тампонада раны удлиняет период отделения гноя и усиливает рост грануляционной ткани, вследствие чего нарушается процесс эпидермизации операционной полости.

Бестампонный метод лишен этих недостатков и вместе с тем отличается большой технической простотой, ибо весь уход за ухом сводится к ежедневному осушиванию операционной полости и вдуванию порошка борной кислоты. Таким образом при этом методе отпадает обязательное участие в перевязках специалиста, и больной очень рано может быть без всякого ущерба передан в менее опытные руки.
Бестампонный метод во многих случаях дает весьма удовлетворительные результаты.
В случае глубоких изменений в полостях среднего уха, обнаруженных во время операции, целесообразно оставлять заушную рану открытой, дабы облегчить надзор за ходом процесса заживления и упростить технику дальнейшего лечения.
Заживление костной раны после радикальной операции требует не менее двух месяцев, а в некоторых случаях затягивается значительно дольше. Надо при этом отметить, что, несмотря на все мероприятия, далеко не всегда удается добиться полной эпидермизации полостей среднего уха и довольно часто остается некоторое выделение из уха слизистого или гнойного экссудата. Это обстоятельство отнюдь не умаляет профилактического значения радикальной операции, которая в значительной мере предохраняет от развития тяжелых, угрожающих жизни, осложнений.
Внутриушные операции при хронических отитах. Братья Тисе разработали способ вскрытия аттика через наружный слуховой проход. Проводят 2 кожных разреза вдоль верхней и задней стенок слухового прохода. Образованный таким образом лоскут извлекается наружу и отсекается. При помощи долота сносится латеральная стенка аттика, наружная стенка antrum’a и часть задней стенки слухового прохода.
Heermann выкраивает лоскут типа Stacke, которым он покрывает, по окончании операции, трепанационную полость. Рутенбург еще более упростил технику вмешательства. Он считает возможным ограничиться одним линейным разрезом вдоль слухового прохода на границе передней и верхней стенок его, слегка переходящим на ушную раковину. Радикальная операция через слуховой проход дает хороший результат.
— Также рекомендуем «Туберкулез среднего уха. Туберкулезный отит»
Оглавление темы «Хронический средний отит и его осложнения»:
- Хроническое гнойное воспаление среднего уха. Холестеатома
- Хронический гнойный отит с центральным прободением. Диагностика и лечение хронического среднего отита
- Хронический отит с краевым прободением перепонки. Опасность перфорации барабанной перепонки с краю
- Лечение отита с краевой перфорацией. Радикальная операция на ухе
- Ведение пациента после радикальной операции на ухе. Внутриушные операции при хронических отитах
- Туберкулез среднего уха. Туберкулезный отит
- Заболевание среднего уха при сифилисе. Внутричерепные осложнения среднего отита
- Наружный и внутренний пахименингиты. Экстрадуральные и субдуральные гнойники
- Гнойное воспаление мягких мозговых оболочек. Диагностика, прогноз и лечение гнойного лептоменингита
- Мозговые гнойники ушного происхождения. Отогенные абсцессы мозга и мозжечка
Источник
Операция на ухе при отите
В основном операция на ухе имеет две основные причины, опираясь на которые врач назначает операцию: необходимость восстановления нарушенных функций структур уха или остановку распространения инфекции на окружающие ткани.
Наиболее частое показание к хирургическому вмешательству – хронический гнойный отит среднего уха. Существуют разные виды манипуляций при воспалении уха. Некоторые из них выполняются прямо в кабинете ЛОР-врача под местным обезболиванием, а некоторые требуют общей анестезии и производятся исключительно в стерильных операционных блоках.
Первое оперативное вмешательство, о котором мы расскажем – прокол барабанной перепонки.
Прокол барабанной перепонки при отите
 Эта процедура проводиться при наличии очага гнойного воспаления в среднем ухе. Если у пациента присутствуют все симптомы отита – боль в ухе, повышенная температура тела, ухудшение слуха и другие, но гной не выходит из уха, несмотря на то, что болезнь длится уже долгое время (больше недели), то это верный признак того, что в ухе скапливается гной, который не может выйти из уха.
Эта процедура проводиться при наличии очага гнойного воспаления в среднем ухе. Если у пациента присутствуют все симптомы отита – боль в ухе, повышенная температура тела, ухудшение слуха и другие, но гной не выходит из уха, несмотря на то, что болезнь длится уже долгое время (больше недели), то это верный признак того, что в ухе скапливается гной, который не может выйти из уха.
Выделения сдерживает внутри уха барабанная перепонка. Она обычно подвергается перфорации со стороны гноя во время воспаления среднего уха и экссудат вытекает сам или его убирают при помощи турунд, смоченных в антисептическом растворе. Но если выделения не выходят наружу самостоятельно, то нужно сделать отверстие в барабанной перепонке, через которое потом убирается гной из барабанной полости.
Операция достаточно болезненная во время прокола и первые несколько минут после этого. Потом в просвете покажется экссудат, и врач будет убирать его с помощью отсасывающего аппарата или марлевых валиков (турунд).
Данная манипуляция при правильном ее выполнении и тщательном дальнейшем уходе не способна вызвать повреждения слуха. Вы, возможно, будете слышать хуже первое время, пока не начнет заживать отверстие в перепонке, но потом слух восстановится до прежнего уровня.
После прокола из уха могут пойти также кровяные выделения, смешанные с гноем – не пугайтесь, это нормально. Кровотечение быстро остановится, а полученный экссудат возьмут на лабораторный анализ, чтобы определить возбудитель инфекции.
После процедуры вы проведете некоторое время в стационарном отделении больницы, ведь уху будет необходим правильный уход и регулярные осмотры.
Другие операции проводятся под наркозом. Провести их при местном обезболивании невозможно, так, как для того, чтобы получить доступ к очагу воспаления зачастую необходимо снять много слоев тканей, пробраться через костную ткань височной кости и дальше к нужной структуре уха, в зависимости от вида отита.
 Перфорацию барабанной перепонки можно назвать процедурой несложной и безопасной, но остальные виды хирургических манипуляций при неправильном выполнении могут стать причиной многих серьезных осложнений. Дело в том, что работа во время получения доступа к нужной части уха идет на кости, которую ничем, кроме долота, разбить, обычно, не получается. Височная кость мало того, что расположена на голове, повреждения любых структур которой очень опасны, так она еще и прикрывает собой чрезвычайно тонкие структуры.
Перфорацию барабанной перепонки можно назвать процедурой несложной и безопасной, но остальные виды хирургических манипуляций при неправильном выполнении могут стать причиной многих серьезных осложнений. Дело в том, что работа во время получения доступа к нужной части уха идет на кости, которую ничем, кроме долота, разбить, обычно, не получается. Височная кость мало того, что расположена на голове, повреждения любых структур которой очень опасны, так она еще и прикрывает собой чрезвычайно тонкие структуры.
Если хирург, который будет проводит манипуляцию не имеет достаточно знаний и развитость его мануальной техники оставляет желать лучшего, то возможны повреждения мозговых оболочек (последствие – менингит), повреждение лицевого нерва, которое приводит к его параличу, ранение синуса при котором появляется большой риск развития сепсиса или вывих стремени и последующая глухота пациента.
Такие повреждения возникают крайне редко, и отказываться от операции из-за наличия такого риска нельзя. Любые манипуляции хирурга потенциально опасны, но они спасают здоровье, а то и жизнь.
Реабилитация после операции
Полосная операция на ухе при отите, во время которой производится отслаивание надкостницы, требует достаточно длительного периода реабилитации. Сразу после операции пациент проводит некоторое время в реанимации, потом его переводят в палату. За операционной раной постоянно наблюдают, берут на анализ кровь и мочу, обрабатывают швы и зону вокруг них антисептиками. Также после операции вам будут некоторое время вливать растворы через капельницу, среди них могут быть как средства для борьбы с осложнениями, которые развились после операции, так и простая глюкоза, которая помогает поддерживать нормальную жизнедеятельность организма.
Некоторое время после операции нельзя вставать с кровати или даже садиться на нее (особенно, если манипуляции были выполнены на внутреннем ухе), так, как велик риск того, что вам вестибулярный аппарат еще не восстановился, и вы можете упасть.
После большинства операций нельзя ложиться на уху, на котором проводилось вмешательство, чтобы не оказывать давления на структуры, которые срастаются и приходят в норму.
Реабилитационный период зависит от того какой сложности была операция на ухе, наличия или отсутствия осложнений, данных анализов и других факторов. Вы можете провести в больнице, как несколько дней, так и месяц.
Уход за оперированным ухом в домашних условиях также подбирает ваш лечащий врач. Он разниться в зависимости от вида операции, глубины проникновения в голову и возраста пациента.
В заключении можно сказать, что лучше всего, если до операции дело не дойдет, но если из-за неправильного лечения или низкого уровня иммунитета, общей слабости организма у вас развились осложнения при отите, то откладывать хирургическое вмешательство не стоит. Оно поможет решить проблему глобально и избежать последствий развития серьезных осложнений; нельзя забывать, что ухо находится очень близко к мозгу и другим важным органам.
Источник
Радикальная операция уха
Xирургические вмешательства при хроническом гнойном среднем отите преследуют две цели:
1) удаление патологических очагов из височной кости и устранение опасности внутричерепных осложнений;
2) улучшение слуха путем восстановления функциональных структур звукопроводящего аппарата.
Осуществление первой задачи достигается с помощью радикальной операции, впервые произведенной в 1899 г. Кюстером и Бергманном.
Этапы радикальной операции включают:
1) трепанацию сосцевидного отростка — антротомию (техника ее выполнения рассматривалась на предыдущей лекции);
2) удаление костной части задней стенки наружного слухового прохода и латеральной стенки аттика;
3) удаление патологического содержимого (гноя, грануляций, полипов, холестеатомы, кариозно измененных костных структур) из среднего уха;
4) пластику, направленную на создание широкого сообщения образованной послеоперационной полости с наружным ухом и улучшение эпидермизации ее стенок.
Таким образом, сущность радикальной операции уха заключается в том, что барабанную полость (все три ее отдела), сосцевидную пещеру и наружный слуховой проход соединяют в общую полость. Поэтому операцию называют еще и общеполостной. Она носит санирующий (удаляется гнойный очаг в среднем ухе) и профилактический (предупреждается развитие отогенных осложнений) характер.
Абсолютным показанием к радикальной общеполостной операции является:
1) кариес костных структур среднего уха;
2) холестеатома;
3) хронический мастоидит;
4) парез лицевого нерва;
5) лабиринтит;
6) отогенные внутричерепные осложнения.
Необходимо помнить, что при появлении симптомов внутричерепного осложнения хирургическое вмешательство должно быть произведено в срочном порядке, так как промедление может грозить жизни пациента. Если в районе, где вы будете работать, нет оториноларинголога, следует срочно связаться с санитарной авиацией и решить вопрос о вызове консультанта или транспортировании больного в дежурное ЛОР-отделение, где ему будет оказана своевременная квалифицированная помощь.
Тимпанопластика
Вторая группа хирургических вмешательств, применяющихся при хроническом гнойном среднем отите, имеет функциональную направленность; основная задача их, как уже указывалось, заключается в улучшении слуховой функции. Эта группа операций объединяется под названием «тимпанопластика» и подразумевает пластическое восстановление (полное или частичное) в той или иной степени поврежденного или утраченного звукопроводящего аппарата. Очевидно, что термин «слуховосстанавливающая» операция не только наиболее правильно отражает сущность вопроса, но и грамматически верно обозначает его по сравнению с применяемым иногда в клинической практике термином «слухоулучшающая» операция.
Следует помнить, что тимпанопластика не заменяет радикальную операцию уха, а дополняет ее. Микрохирургические вмешательства в барабанной полости по реконструкции звукопроводящего аппарата проводятся после элиминации патологических очагов в среднем ухе, когда послеоперационная полость находится в хорошем состоянии.
Эффективность любого вида тимпанопластики во многом зависит от состояния слуховой трубы, и прежде всего — ее вентиляционной и дренажной функций. Прогноз определяют также особенности нарушения слуха: по мере вовлечения в процесс звуковосприпимающего аппарата количество положительных результатов соответственно уменьшается. Поэтому при выраженном нарушении звуковосприятия, как и при невосстановленной функции слуховой трубы, тимпанопластика не показана. Противопоказаниями к тимпанопластике являются отогенные внутричерепные осложнения, диффузные лабиринтиты, хронические аллергические средние отиты, а также обострения воспалительного процесса в среднем ухе.
Основные задачи тимпанопластики:
1) образование свободно колеблющейся мембраны, герметически закрывающей барабанную полость;
2) обеспечение передачи звуковых колебаний на стремя;
3) достижение хорошей подвижности лабиринтных окон;
4) создание содержащей воздух полости между сохранившейся или вновь созданной барабанной перепонкой, медиальной стенкой барабанной полости и отверстием слуховой трубы.
В качестве трансплантата применяют кожу (в виде свободного лоскута, выкроенного из заушной области, или на ножке из наружного слухового прохода), фасцию (чаще височной мышцы), стенку вены и другие биологические ткани. В нашей клинике используют, кроме того, роговицу, склеру, а также нативные и консервированные ткани, в частности аллобрефоматериал.
Широкое внедрение тимпанопластики началось с 40-х годов нашего столетия, когда немецким отиатром Вульштейном были разработаны определенные типы этого хирургического вмешательства (и основном 5 типов). В дальнейшем методики операции постоянно видоизменялись и предлагались новые модификации. Целесообразно различать три варианта создания новой тимпанальной полости в зависимости от локализации и распространенности патологического процесса в среднем ухе.
Первый вариант — создание большой тимпанальной полости — производят при сохранности слуховых косточек и незначительных разрушениях в барабанной полости. После ревизии барабанной полости рукоятку молоточка резецируют и трансплантат укладывают на наковальне-молоточковый сустав.
Второй вариант—создание малой тимпанальной полости — производится при кариозных изменениях молоточка н наковальни. Измененные косточки удаляют и лоскут укладывают на головку стремени, которое не изменено и подвижно. Получается звукопроводящая система, аналогичная той, которая существует у птиц (они имеют лишь одну слуховую косточку — колюмеллу). Такой вид тимпанопластики с созданием «колюмелла-эффекта» является распространенным в клинической практике.
Третий вариант — создание редуцированной барабанной полости — производят при кариозных изменениях и в дуге стремени при сохранности и хорошей подвижности его основания. Трансплантатом в таких наблюдениях прикрывают барабанное отверстие слуховой трубы и окно улитки, оставляя открытым окно преддверия для создания разницы давления на окна.
Обратимся к одному из наших наблюдений.
Больной И. В. К-ов, 40 лет, поступил в клинику с жалобами на понижение слуха на правое ухо, периодически появляющееся гноетечение из этого уха и ощущение шума в нем. Гноетечение из уха отмечает со школьных лет, причину указать не может. 5—7 лет назад резко снизился слух и появилось ощущение шума в ухе низкой тональности, напоминающего шум водопада. Лечился амбулаторно по месту жительства промываниями уха дезинфицирующими растворами, получал электрофорез с введением раствора тетрациклина, курсы инъекций экстракта алоэ и витаминов группы В. В течение последних 5 мес гноетечения из уха не отмечает.
При обследовании больного в клинике общее состояние удовлетворительное, анализы крови, мочи, неврологический статус, глазное дно — в норме; патологических изменений в носу, глотке, гортани и левом ухе не обнаружено. Правое ухо: ушная раковина и область сосцевидного отростка не изменены, при пальпации безболезненны, наружный слуховой проход свободный, барабанная перепонка серого цвета, краевая перфорация овальной формы в задних квадрантах, доходящая впереди до рукоятки молоточка. Слизистая оболочка барабанной полости розовая, сочная, утолщенная. При зондировании определяется обнаженная, несколько шероховатая кость.
Под микроскопом при увеличении в 12,5 раз видны расположенные на отдельных участках белесоватые чешуйки холестеатомы. Острота слуха: шепотная речь — 0,5 м, разговорная — 1,5 м. При комплексной аудиометрии выявляется басовая тугоухость. Проходимость слуховых труб I степени. Проба с ваткой положительная: при закрытии перфорации барабанной перепонки комочком ваты, смоченной вазелиновым маслом, слух заметно улучшается до восприятия шепотной речи с расстояния 4 м, разговорной — более 6 м. На рентгенограммах височных костей справа определяется склерозирование кости сосцевидного отростка, разрежение размером 0,5х0,7 см в области аттико-антрального хода.
Больному произведена радикальная операция правого уха с тимпанопластикой (второй вариант) — создание малой тимпанальной полости. Во время операции обнаружены кариозно измененные наковальня и молоточек, чешуйки холестеатомы, утолщение слизистой оболочки барабанной полости и сосцевидной пещеры, расширенный с кариозно измененными стенками вход в пещеру. Кость сосцевидного отростка резко склерозирована. Все патологические образования удалены, полость неоднократно промыта теплым раствором фурацилина и трипсина. Под микроскопом осмотрены область лабиринтных окон и слуховой трубы. Стремя сохранено, подвижно, барабанное отверстие слуховой трубы зияет. Приготовлен трансплантат, выкроенный на ножке из кожи костного отдела наружного слухового прохода и дополненный фасцией височной мышцы, который сформировал наружную стенку неотимпанальной полости. Трансплантат уложен на головку стремени.
После операции острота слуха улучшилась до восприятия шепотной речи с расстояния 5 м, разговорной — 8 м. Ощущение шума в оперированном ухе исчезло. Сегодня исполнилось почти два года после операции, и, как вы убеждаетесь, достигнутый функциональный результат сохраняется.
Большую роль в снижении заболеваемости хроническим гнойны средним отитом призвана сыграть диспансеризация, сущность которой заключается в выявлении факторов риска и предупреждении перехода острого гнойного среднего отита в хронический, раннем выявлении и лечении последнего, а также профилактике связанных с ним осложнений. Диспансерному наблюдению подлежат все больные хроническим воспалением среднего уха. Они должны осматриваться оториноларингологом 1 раз в 3 мес. Если заболевание протекает благоприятно, обострений процесса не наблюдается, гноетечение из уха прекращается, то количество осмотров можно сократить до 2 раз в год (желательно до и после купального сезона).
Как уже отмечалось в первой лекции, значительно снизилась заболеваемость хроническим гнойным средним отитом в яслях, детских садах и школах г. Куйбышева. Добиться этого удалось путем рационализации диспансерной работы, которая проводится у нас оториноларингологами совместно с педиатрами при активном участии среднего медицинского персонала. Всем детям, состоящим на диспансерном учете по поводу хронического гнойного среднего отита и нуждающимся в консервативном лечении, оно осуществляется непосредственно в дошкольных учреждениях и школах.
Регулярное лечение в организованных коллективах экономит время детей, их родителей, дает возможность достигнуть хороших результатов. Лишь часть детей, у которых заболевание требует ежедневного врачебного контроля или в силу каких-либо обстоятельств лечение их в коллективе невыполнимо, направляют для проведения консервативного лечения в ЛОР-кабинет поликлиники.
Если, несмотря на проводимое в поликлинических условиях лечение, положительной динамики процесса не отмечается, гноетечение из уха продолжается или имеет место обострение процесса, больной должен быть направлен в оториноларингологический стационар.
И. Б. Солдатов
Опубликовал Константин Моканов
Источник

