Отита у ребенка в картинках

Отит – воспалительное заболевание наружного, среднего или внутреннего уха. Острый средний отит у детей часто является следствием носоглоточной инфекции. Острое состояние сопровождается резкой болью и может перейти в хроническое заболевание. Чем лечить отит у ребёнка и как предупредить осложнения?
Причины
Причиной острого среднего отита является инфекция, чаще — носоглоточная. Причиной хронического отита является не вылеченное до конца острое заболевание. Что может вызывать инфицирование евстахиевой трубы и среднего уха?
- хронические воспалительные заболевания носоглотки (синусит, тонзиллит, аденоиды, частый насморк);
- неправильно сморкание, слишком сильное и одновременно через обе ноздри;
- травмы с проникновением инфекции в ушную полость – так осложняется наружный отит
Виды
По месту локализации в ушной раковине различают наружный, средний или внутренний отит. Наружный отит формируется после контакта с возбудителем инфекции или после травмы. Кроме того, причиной наружного воспаления может быть аллергия (например, на хлорированную воду). Внутренний отит – почти всегда осложнение среднего. Самыми распространёнными болезнями детских ушей являются воспаления среднего уха – средний отит.
Причина воспалительных процессов – бактериальное инфицирование из носовых пазух или глотки. Пневмококки, стафилококки, гемофильные палочки проникают в среднее ухо через соединяющую трубку (евстахиеву трубу).
Полая трубка между средним ухом и глоткой необходима для выравнивания давления в ушной полости. У детей евстахиева труба узкая, почти прямая и короткая (в отличие от взрослых, у которых эта трубка изогнута и удлинена). Поэтому при воспалительных заболеваниях в носоглотке инфекция легко проникает в ушную полость. К тому же в узкой детской трубе при отёках закрывается просвет, нарушается вентиляция, что вызывает воспаление среднего уха. Так образуется средний отит.
Симптомы отита проявляются сразу после проникновения инфекции: шум в ушах, дискомфорт и затем боль. У маленьких детей, грудничков воспаление уха выражается во внезапном плаче, раздражительности и плаксивости. Они не могут объяснить словами, где у них болит. Но демонстрируют своим поведением присутствие болезни.
Если надавить малышу возле ушка (рядом с выступом, который называется козелком), возникает резкая сильная боль и ребёнок плачет или кричит.
Если болезнь не распознана и лечение не начато, формируется следующая стадия, которая сопровождается образованием гноя и прорывом барабанной перепонки.
Симптомы
Острый средний отит имеет несколько стадий развития. Каждая последующая стадия является осложнением предыдущей. Своевременное лечение позволит избежать дальнейшего осложнения в развитии болезни. По характеру протекания различают два вида болезни: секреторный (катаральный, экссудативный) и гнойный отит.
Евстахеит
Это первая стадия развития воспаления. Евстахеит представляет острое воспаление евстахиевой трубы. При этом полая труба становится полностью или частично непроходимой. Ухудшается вентиляция полости среднего уха. Нарушение воздушного сообщения вызывает изменение давления внутри среднего уха.
Клетки ушного слизистого эпителия реагируют на изменение давления выделением жидкости. Процесс выделения жидкости называют выпотеванием, а саму жидкость – секретом или экссудатом. Таким образом, формируется экссудативный или секреторный отит, который выражается заложенностью и шумом в ушах.
Катаральный
После евстахеита формируется воспаление слизистой оболочки внутри среднего уха. Слизистые оболочки активно выделяют секрет (экссудат). Вся поверхность слизистой покрывается слоем жидкого экссудата (смесь слизи, лейкоцитов и клеток эпителия). Экссудативный секрет, который выделяется на слизистых, называется катаром.
Поэтому стадия болезни, при которой воспаляется слизистая в ухе, получила ещё одно название – катаральная. Названия секреторный, экссудативный, катаральный отит говорят о том, что воспалена слизистая среднего уха и выделяется жидкий секрет (экссудат или катар).
Сама слизистая при катаральном отите отекает и увеличивается в размерах. Вместе с отёком появляются резкие боли, усиливается шум и заложенность в ушах. Лечение катаральной стадии возможно без применения антибиотиков.
Гнойный
Если к катаральной (экссудативной) стадии присоединяется бактериальное инфицирование, то развивается гнойный отит. Гной образуется на выпотевшем экссудате, который является благоприятной средой для размножения болезнетворных бактерий.
После появления гноя лечение отита требует использования антимикробных средств. Антибиотики должны использоваться как внешне, так и внутренне (для наружного применения – капли, для внутреннего – лекарства в таблетированной или инъекционной форме).
После бактериального инфицирования формируется первая стадия образования гноя (до прорыва барабанной перепонки). Её называют доперфоративной (термин перфорация обозначает образование отверстия, прорыв). Возникает сильная пульсирующая боль, поднимается температура. Состояние ухудшается до прорыва перепонки между средней полостью уха и раковиной наружного слухового прохода.
После прорыва перепонки скопление гноя вытекает. Воспаление после разрыва с появлением наружного гноетечения называют послеперфоративным. Боль и температура снижаются. Лечение требует частой обработки ушной раковины антисептиком.
Репортативный
Репоративная стадия характеризуется купированием воспаления (снижением его зоны). При этом перфорация (трещина или отверстие) в перепонке зарастает с образованием рубцов. Полное восстановление слуха происходит только через три-четыре месяца после подавления инфекции.
Если отсутствует должное лечение, бактериальная инфекция внутри уха сохраняется. При этом возможен переход болезни в хроническую стадию или возникают осложнения: воспаления внутреннего уха, парез лицевого нерва, внутричерепное инфицирование (менингит), нарушения координации, головокружение. Осложнения возникают при низком иммунитете и повышенном аллергонастрое организма.
[veo class=»veo-yt» string=»H6qW3TT7yNM»]
Хронический
При хроническом отите сильные боли у ребёнка отсутствуют, но очаг инфекции сохраняется, слух снижается. Возникают периодические гноетечения, эпизодические боли, ребёнок начинает отставать в развитии.
У взрослых хроническое воспаление может выражаться в неспособности нырять на глубину. Перепонки не выдерживают давление столба жидкости и начинают болеть во время ныряния.
Кроме перечисленных видов отита, возможно неинфекционное воспаление. Причины – изменения давления внутри среднего уха при перелётах или аллергический отёк евстахиевой трубы.
Лечение
Чтобы избежать появления осложнений или хронического отита, необходимо своевременное правильное лечение. Медикаментозная терапия преследует несколько целей:
- подавить жизнедеятельность болезнетворных организмов;
- купировать воспаление;
- снять его симптомы (отёчность и покраснение);
- обезболить;
- блокировать аллергическую реакцию (при необходимости).
Для наружного лечения используются капли и обеззараживающие растворы, для внутреннего – антибиотики.
Антибиотики
Антибиотики – лекарства против болезнетворных микроорганизмов (бактерий). Лечение с их использованием необходимо в стадии гнойного заболевания. До бактериального инфицирования применение антибиотиков не имеет смысла.
Антибиотики для внутреннего лечения отита должны эффективно противодействовать бактериям, вызывающим отит, и хорошо проникать в полость евстахиевой трубы и среднего уха. Одни из наиболее эффективных – антибиотики группы азитромицинов. Наиболее известный представитель – сумамед. Как действует это лекарство и как назначают лечение?
Сумамед
Сумамед – представляет новые макролидные антибиотики для детей. Он быстро всасывается в кровь, накапливается в очаге инфекции и оказывает бактерицидное действие. Для обеспечения быстрого всасывания сумамед принимают за 1 час до еды или через 2 часа после приёма пищи. Препарат содержит азитромицин, который эффективен против кокков, бактерий и анаэробных микроорганизмов (тех, которые расселяются на слизистой внутреннего уха и образовывают гной).
Сумамед хорошо проникает в мягкие ткани и дыхательные пути, концентрируется именно в очагах инфекции, а не в здоровых тканях. Сумамед выпускается в виде таблеток в оболочке (действующее вещество азитромицин имеет сильный горький вкус) или в суспензии.
После окончания приёма азитромицин продолжает действовать в организме ещё 5-7 дней. Поэтому сроки приёма препарата сокращены до 3 дней, но реальное воздействие составляет 10 дней. Сумамед принимают 1 раз в сутки.
[veo class=»veo-yt» string=»dHdl-LM30-Q»]
Сумамед показан при различных заболевания дыхательных путей и ЛОР-органов. Поэтому он осуществляет комплексное лечение как отита, так и источника инфицирования (тонзиллита или гайморита). Сумамед противопоказан при заболеваниях почек и печени. Также применяют другие антибиотики для лечения гнойного отита.
Амоксицилин
Амоксицилин (представляет антибиотики-пенициллины) отличается худшим, чем сумамед, проникновением в ЛОР-органы. Антибиотики этой группы имеют частые аллергические реакции и назначаются вместе с антигистаминными препаратами: тавегил, супрастин, кларитин.
Бисептол
Бисептол (представляет антибиотики-сульфаниламиды) препятствует размножению бактерий и вызывает их гибель. Всасывается медленнее, чем сумамед.
Капли
Сосудосуживающие капли в нос (нафтизин, галазолин, називин) снижают отёчность евстахиевой трубы, нормализуют вентиляцию среднего уха. Капать до 3-х раз в день по 2-3 капли.
Антисептические капли или растворы в ухо для промывания (фурацилин, перекись водорода, йодинол). Антисептики обязательно используются при лечении наружного отита и обработке ушной раковины при гнойном отите. Частота применения — 2-3 раза в день. При гнойном течении болезни промывание раствором антисептика даёт больший эффект, чем капли этого же препарата.
[veo class=»veo-yt» string=»6jDOy4A85u0″]
Противомикробные капли воздействуют на источник образования гноя снаружи. Диоксидин – антибактериальное средство, эффективен против кокков и анаэробов.
Комплексные капли в ухо: антисептик + обезболивающее (софрадекс, отипакс, отинум). Отипакс закапывают в наружный ушной проход 2-3 раза в день, либо пропитывают им марлю и вставляют в через наружный проход в ушную раковину.
Растительные природные средства для наружного лечения: сок алоэ (3-4 капли в ушко), сок лука (1-2 капли). Спиртовые настойки обеззараживающих трав или прополиса используют на как капли, а для турунд и компрессов. Ими пропитывают турунду (свёрнутый бинт) и вставляют в отверстие наружного ушного прохода. Сверху закрывают сухой ваткой.
- Возьмите на заметку: ушные капли Кандибиотик для детей
Компрессы
Для рассасывания местных очагов воспаления используются горячие и холодные компрессы. Горячий наружный компресс расширяют сосуды и усиливают кровоток, формирует условия для выведения токсинов из клеток. Благодаря расслаблению спазмированных болью мышц уменьшаются болевые ощущения. Согревающий наружный компресс ставят из разведённого горячей водой спирта.
Холодный наружный компресс ставят из лекарственных растворов, например, настойка лекарственной травы (мелиссы, календулы, эвкалипта) или прополиса. Он поставляет лекарство к очагу воспаления через кожу и мягкие ткани.
Лечение компрессами можно применять, когда температура тела ребёнка не повышена. Время выдерживания компресса – от 4 до 8 часов (удобно ставить на ночь).
- Обязательно почитайте: ушные капли Отофа для детей
Для компресса нужна натуральная ткань. Ткань смачивают в лекарственной жидкости и укладывают вокруг наружного уха (ушной раковины). В круглом куске ткани размерами 10х10 см делают разрез (щель), в него после будут продевать ухо.
Спиртовую настойку разводят горячей водой, опускают в неё кусок ткани и выжимают. Накладывают ткань вокруг раковины, закрывают её полиэтиленом и тёплой тканью (шарфом, варежкой). Сверху фиксируют шапочкой.
Физиотерапия
- УВЧ в носовой ход и наружный слуховой проход;
- лазеротерапия в устье слуховой трубы (5-7 сеансов);
- ушные восковые свечи (вставляются в наружный слуховой проход, поджигаются и создают разреженное пространство, в которое вытягиваются болезнетворные бактерии).
Профилактика
При простудных или вирусных заболеваниях необходимо предпринять ряд мер, чтобы предупредить появление отита:
- не дать слизи загустеть и закрыть евстахиеву трубу (пить воду, жаропонижающие, поддерживать влажность помещения 60-70% и температуру +20 +22º);
- не допускать сильных сморканий, сморкать ноздринки по очереди.
Воспаление среднего уха почти всегда является вторичным заболеванием. Подавляющее число отитов является осложнениями простуды или инфекции носоглоточных органов. Поэтому лучшая профилактика отита — своевременное лечение простуды или вируса.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Источник
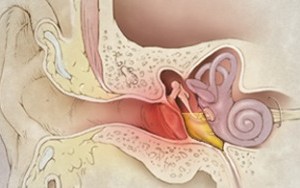
Сегодня поговорим об остром среднем отите, как наиболее частом виде отита. Для простоты восприятия текста будем его называть просто отит.
Острый средний отит- одно из самых частых заболеваний у детей, начиная с самого рождения: в США это 2,2 миллионов случаев в год, в России до 10 миллионов человек в год! [1, 2,3]
- 62% детей переносят его на первом году жизни,
- к 3-м годам отитом переболели 83% детей,
- к 7 годам – 93%
Почему развивается отит?
- В 88% [4] отит является осложнением острых респираторных заболеваний: ОРЗ, ОРВИ, грипп, корь, скарлатина). В этом случае отиту предшествуют насморк и/или боль в горле и др.
- У детей 1-го года жизни в полостях среднего уха есть остатки эмбриональной ткани, которая при определенных условиях может стать питательной средой для бактерий: у новорожденных -при попадании околоплодных вод во время родов, а у грудничков — в результате попадания грудного молока или смеси во время срыгиваний.
- У деток старше года и на протяжении дальнейшей жизни риск заболеть отитом увеличивается при наличии: аденоидита, аллергического насморка, сахарного диабета, ожирения, синдрома Дауна, врожденных пороков костей лицевого скелета.
➡пассивное курение, прорезывание зубов, осенне-зимний период, посещение детского сада-все это повышает риск развития отита [3, 5, 6, 2, 7]
❗посещение бассейна, прием холодной пищи, мокрые ноги, ходьба босиком, поедание мороженого или сквозняк не являются причинами среднего отита❗

Причиной отита всегда является инфекция:
- в 75% бактерии
- в 25% — вирусы (и в большинстве случаев к вирусу присоединяется бактериальный возбудитель).
Основные бактерии-возбудители отита:
- у новорожденных: Streptococcus agalactiae и грамотрицательные бактерии,
- с 3-6 месяцев жизни: Streptococcus pneumonia(или пневмококк)(в 35%-50% случаев!!!), Haemophilus influenzae (25%-40% случаев) и Moraxella catarrhalis (10-15%), и реже-другие.
- В ряде случаев установить возбудителя не удается [1, 2, 8, 9].
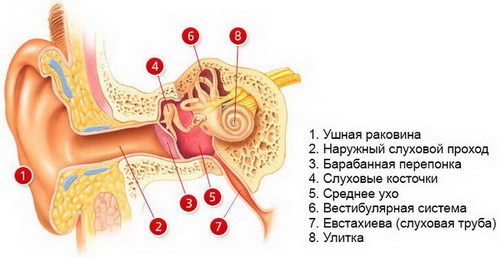
ПУТЬ БАКТЕРИЙ: нос?носоглотка?слуховая труба?ухо.
?Через нос инфекция попадает в слуховую трубу, слуховая труба воспаляется, возникает её отек, закрывается просвет, соединяющий ухо и в ухе создается отрицательное давление и туда попадает микроб из носоглотки, провоцируя выработку гноя. Гной расплавляет барабанную перепонку, и в ней образуется дырка.
У детей до года отит выглядит так:
- резкий частый плач «без причины»;
- отказ от еды (груди, бутылочки);
- Возможно повышение температуры тела (порою до 39,5-40гр);
- нарушение сна (повышенная сонливость или, наоборот, бессонница);
- возможно расстройства со стороны желудка и кишечника (понос, рвота);
- малыши (в зависимости от возраста) могут теребить больное ухо, тереться им о руки родителей (но не всегда это признак отита!)
- взрослый может нажать на козелок (выступ впереди от слухового прохода) подозрительного уха, если ухо беспокоит, ребенок отдернет голову или заплачет. [2,7,10]
У детей старше года картина следующая:
- заложенность уха, появление патологических звуков в ухе («щелчки»), острая боль в ухе («стреляет в ухе»), часто «слышно свой голос в голове», снижение слуха, ощущение «переливания жидкости» в ухе, возможно повышение температуры тела, ощущением озноба и слабости, пульсирующий ушной шум.
- ❗Жалобы усиливаются по нарастающей. Если вдруг без лечения наступает внезапное облегчение состояния и уменьшение боли, то всегда необходимо помнить о том, что это может быть признаком возможного разрыва барабанной перепонки и облегчением за счет снижения давления гноя на барабанную перепонку (следить за гноетечением из уха!)
Что делать, если у Вашего ребенка подозрение на отит?
- Диагноз отита ставит только врач (в идеале- лор-врач! )
- Лечение назначается в зависимости от картины в ухе и общего состояния больного ребенка.
- чем раньше начато лечение, тем лучше прогноз
- Длительность заболевания при адекватном лечении- не больше 2-6 дней [6].
- основная опасность отита-это осложнения, затрагивающие внутреннее ухо (где находится орган слуха и равновесия), сосцевидный отросток (мастоидит), лицевой нерв (парез), головной мозг (менингит, абсцесс)
- осложнения отита лечатся долго, с последствиями и грозят летальным исходом при поздно начатом лечении!
- неадекватное и позднее лечение может приводить также к развитию хронического отита с регулярным повреждениям барабанной перепонки, снижению слуха и повреждению вестибулярного аппарата.
Лечение назначает только врач.
Цели лечения:
- Наладить работу слуховой трубы.
- Уменьшить явления воспаления в барабанной полости.
- Ликвидировать возбудителя процесса
Для этого назначают сосудосуживающие капли в нос, ушные капли (обезболивающие капли с антисептиком или антибактериальные) и системные антибиотики:
- Сосудосуживающие капли (не спрей!) в нос-это препараты, содержащие ксилометазолин или оксиметазолин в соответствии с возрастом – читать этикетку, на которой указана концентрация действующего вещества. Так «Називин» 0,01% можно капать малышам до года, «Називин» 0,025% — деткам до 6 лет, «Називин» 0,05% — детям старше 6 лет и взрослым)для уменьшения отека слизистой оболочки слуховой трубы
- Ушные капли.
- На первых этапах заболевания, пока не появилось отверстие в барабанной перепонке, можно использовать:
- микрокомпрессы с 3% спиртовым раствором борной кислоты (т.е. теплый раствор наносится прямо на ватный жгутик и устанавливается в слуховой проход на 10-20 минут) 2-3 раза в день
- «Отипакс»(обладает противовоспалительным, антисептическим и обезболивающим действием, не содержит антибиотик, начинает работать через 15-20 минут и действует 2-3 часа) или «Анауран» (антибактериальное действие выражено сильнее так как там еще есть антибиотик местный и противогрибковый компонент)
- Как только в перепонке появилась дырка (из уха потечет гной и произойдет улучшение состояния), вышеуказанные препараты капать нельзя!
- Важно помнить, что местного лечения часто бывает недостаточно, поэтому ЛОР-врачи назначают системные антибиотики (о них ниже).
Как правильно закапывать капли в уши?
- Перед использованием флакон с лекарством необходимо подержать в руке, чтобы температура препарата была близка к температуре тела (это для того, чтобы не кружилась голова во время использования). Или еще вариант: набрать лекарство в пипетку и нагреть саму пипетку в теплой воде. Флакон с препаратом не надо опускать в горячую воду – можно испортить лекарство.
- Наклонить голову в противоположную от больного уха сторону или лечь на противоположный бок (т.е. больное ухо кверху)
- Отвести ухо назад и вниз у малышей до 3 лет или назад и вверх у всех остальных
- Ввести препарат в слуховой проход с помощью пипетки (глубоко засовывать не надо)
- Нажать на козелок (выступ на входе в слуховой проход) несколько раз, чтобы капли попали к самой перепонке. Если есть дырка, то нажимать на козелок нужно до тех пор, пока ребенок не почувствует вкус лекарства во рту (это верный признак, что лекарство попало куда нужно)
- Остаться в принятом положении 5 минут.
- Системные антибиотики (т.е.антибиотики, которые принимают внутрь) назначаются тогда, когда есть признаки гнойного процесса (гной в ухе и температура), в разгар заболевания. На ранних стадиях эти препараты назначаются только детям до 3 лет, с двусторонним отитом, часто болеющим или ослабленным деткам. Выбор препарата зависит от многих факторов, поэтому антибиотик должен назначить врач.
- В зависимости от жалоб и клинической картины врач также может назначить: жаропонижающие, анальгетики, противовоспалительные.
Как избежать отита?
Профилактика отита-это своевременное и правильное лечение заболеваний носа и носоглотки (насморк, аденоидит), закаливание ребенка, организация общего режима питания и гигиены, длительное грудное вскармливание, правильно организованное кормление у грудничков во время насморка (малышу придают более вертикальное положение), адекватное одевание ребенка (без перегревов и переохлаждения), а с учетом того, что в большинстве случаев отит вызывает пневмококк, то для детей, страдающих частыми отитами-это прививка от пневмококка.
Таким образом:
- отит опасен для здоровья ребенка
- при отите ребенка обязательно должен осмотреть врач
- обычно отит проявляется болью в ухе
- повышением температуры характерно для поздних стадий отита
- в большинстве случаев причина отита-это бактерии (как правило, пневмококк)
- как правило, отит возникает на фоне насморка
- лечение отита обязательно должно включать в себя лечение насморка и применение сосудосуживающих капель в нос
- применение антибиотиков на ранней стадии не нужно
- применение антибиотиков показано:
- детям до3 лет
- деткам с двусторонним острым отитом,
- ослабленным и часто болеющим детям
- наличие гноя в ухе
- при повышенной вследствие отита температуре
- капли в уши без антибактериального компонента применяются как антисептик и для обезболивания на ранних стадиях и до разрыва барабанной перепонки
- при разрыве барабанной перепонки на фоне отита показаны местные антибактериальные капли без ототоксичного эффекта
- при частых отитах лучше сделать прививку от пневмококка
Что нужно и что не нужно делать при отите до приезда врача?
✅ закапать правильно капли в нос и дать жаропонижающее/обезболивающее.
⛔не капать лекарство в уши и не давать антибиотик до осмотра врача с постановкой точного диагноза
⛔Ни в коем случае не вставлять в уши разные травки и свечи и поджигать их там, не использовать самостоятельно различные физиотерапевтические средства, в том числе компрессы (много гнойных осложнений).
Будьте здоровы!
Текст написан Гаровой Екатериной, мамой и ЛОР-врачом Московского ЛОР-центра.
Для специалистов: внизу- список литературы, таблица резистентности к антибиотикам и на всякий случай напоминаем Вам как выглядит барабанная перепонка в норме и при отите:
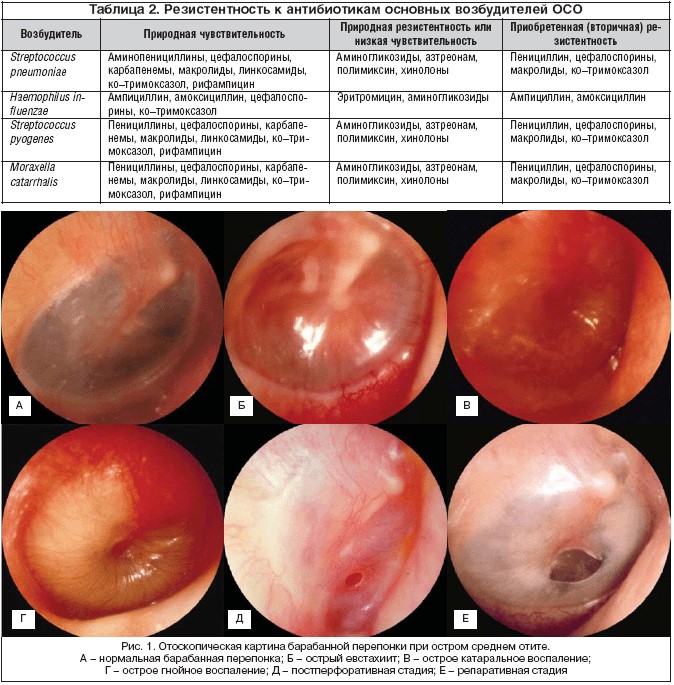
Список литературы:
- Marchisio P. et al. Acute otitis media: From diagnosis to prevention. Summary of the Italian guideline. International Journal of Pediatric Otorhinolaryngology, 2010; 74: 1209-1216.
- Ramakrishnan K.et al. Diagnosis and treatment of Otitis Media. Am Fam Physician, 2007; 76(11): 1650-1658.
- Оториноларингология: национальное руководство / под ред. В.Т. Пальчуна. – М.: «ГЭОТАР-Медиа», 2008. – Гл.11: 565-571.
- Chhetri S.S. Acute otitis media: a simple diagnosis, a simple treatment. Nepal Med Call. 2014 Sep;16(1):33-6
- Juhn S. et al. The role of inflammatory mediators in the pathogenesis of otitis media and se-quelae. Clin Exp Otorhinolaryngol, 2008; 1(3): 117-138.
- https://www.nidcd.nih.gov/health/hearing/pages/earinfections.aspx Ear Infections in Children – National Institute on Deafness and other Communicative Disorders of U.S. Department of Health and Human Science.
- Ear Infections Overwiew. The New York Times. Nytimes.com Reference from A.D.A.M.
- Coker T. et al. Diagnosis, microbial epidemiology and antibiotic treatment of acute otitis me-dia in children: a systematic review. JAMA, 2010; 304 (19): 2161-2169.
- В.В.Тец. Микроорганизмы и антибиотики. Инфекции в оториноларингологии. – СПб.:КЛЕ-Т, 2009: 98-100
- Donaldson J.D. et al. Acute otitis media. Medscape, 11 марта 2013 г. https://emedicine.medscape.com/article/859316-overview
- 11. Оториноларингология. Руководство для врачей / В.Т. Пальчун, А.И.Крюков. – М.: Ме-дицина, 2001. – Гл. 9: 395-409.
Источник

