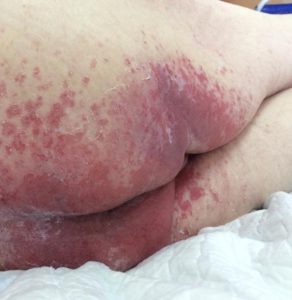
Памятка по пролежням для пациента

Профилактика — лучшее лечение.
Для того чтобы помочь нам предупредить у вас образование пролежней, следует:
употреблять в пищу достаточное (не менее 1,5 л) количество жидкости (объем жидкости следует уточнить у врача) и не менее 120 г белка; 120 г белка нужно «набрать» из разных, любимых вами продуктов, как животного, так и растительного происхождения.
Так, например, 10 г белка содержится в:
72,5 г | жирного творога | 51,0 г | нежирного цыпленка |
50,0 г | нежирного творога | 51,0 г | индейки |
62,5 г | мягкого диетического творога | 57,5 г | печени говяжьей |
143 г | молока сгущенного, без сахара, стерилизованного | 64,0 г | камбалы |
42,5 г | сыра голландского | 62,5 г | карпа |
37,5 г | сыра костромского, пошехонского, ярославского | 54,0 г | окуня речного |
47,5 г | сыра российского | 53,0 г | палтуса |
40,0 г | сыра швейцарского | 59,0 г | салаки |
68,5 г | брынзы из овечьего молока | 56,5 г | сельди атлантической |
56,0 г | брынзы из коровьего молока | 55,5 г | сельди тихоокеанской |
78,5 г | яйцо куриное | 55,5 г | скумбрии |
48,0 г | баранины нежирной | 54,0 г | ставриды |
49,5 г | говядины нежирной | 52,5 г | судака |
48,5 г | мяса кролика | 57,5 г | трески |
68,5 г | свинины мясной | 60,0 г | хека |
51,0 г | телятины | 53,0 г | щуки |
55,0 г | кур |
Белок содержится и в продуктах растительного происхождения. Так, в 100 г продукта содержится различное количество белка:
хлеб пшеничный | 6,9 г | крупа манная | 8,0 г |
макароны, лапша | 9,3 г | рис | 6,5 г |
крупа гречневая | 8,0 г | горох зеленый | 5,0 г |
употребляйте не менее 500-1000 мг аскорбиновой кислоты (витамина С) в сутки;
перемещайтесь в постели, в т.ч. из кровати в кресло, исключая трение;
используйте вспомогательные средства;
используйте противопролежневый матрац и/или подушку для кресла;
попытайтесь находить в постели удобное положение, но не увеличивайте давление на уязвимые участки (костные выступы):
изменяйте положение в постели каждые 1-2 часа или чаще, если вы можете сидеть;
ходите, если можете; делайте упражнения, сгибая и разгибая руки, ноги;
делайте 10 дыхательных упражнений каждый час: глубокий, медленный вдох через рот, выдох через нос;
принимайте активное участие в уходе за вами;
задавайте вопросы медсестре, если у вас появились какие-то проблемы.
При каждом перемещении, любом ухудшении или изменении состояния осматривайте регулярно кожу в области крестца, пяток, лодыжек, лопаток, локтей, затылка, большого вертела бедренной кости, внутренней поверхности коленных суставов.
Не подвергайте уязвимые участки тела, трению. Обмывайте уязвимые участки не менее 1 раза в день, если необходимо соблюдать обычные правила личной гигиены, а также при недержании мочи, сильном потоотделении. Пользуйтесь мягким и жидким мылом. Убедитесь, что моющее средство смыто, высушите этот участок кожи. Если кожа слишком сухая, пользуйтесь увлажняющим кремом. Мойте кожу теплой водой.
Пользуйтесь защитными кремами, если это показано.
Не делайте массаж в области выступающих костных выступов.
Изменяйте положение пациента каждые 2 ч. (даже ночью): положение Фаулера; положение Симса; «на левом боку»; «на правом боку»; «на животе» (по разрешению врача). Виды положений зависят от заболевания и состояния конкретного пациента. Обсудите это с врачом.
Изменяйте положение пациента, приподнимая его над постелью.
Проверяйте состояние постели (складки, крошки и т.п.).
Исключите контакт кожи с жесткой частью кровати.
Используйте поролон в чехле (вместо ватно-марлевых и резиновых кругов) для уменьшения давления на кожу.
Ослабьте давление на участки нарушения целостности кожи. Пользуйтесь соответствующими приспособлениями.
Опустите изголовье кровати на самый низкий уровень (угол не более 30 град.). Приподнимайте изголовье на короткое время для выполнения каких-либо манипуляций.
Не допускайте, чтобы в положении «на боку» пациент лежал непосредственно на большом вертеле бедра.
Не допускайте непрерывного сидения в кресле или инвалидной коляске. Напоминайте изменять положение через каждый час, самостоятельно менять положение тела, подтягиваться, осматривать уязвимые участки кожи. Посоветуйте ему ослаблять давление на ягодицы каждые 15 мин: наклоняться вперед, в сторону, приподниматься, опираясь на ручки кресла.
Уменьшайте риск повреждения ткани под действием давления:
— регулярно изменяйте положение тела;
— используйте приспособления, уменьшающие давление тела;
— соблюдайте правила приподнимания и перемещения;
— осматривайте кожу не реже 1 раза в день;
— осуществляйте правильное питание и адекватный прием жидкости.
Контролируйте качество и количество пищи и жидкости, в том числе при недержании мочи.
Максимально расширяйте активность своего подопечного. Если он может ходить, побуждайте его прогуливаться через каждый час.
Используйте непромокаемые пеленки, подгузники (для мужчин — наружные мочеприемники) при недержании.
Источник
Профилактика пролежней
возникающие в результате длительного сдавления, сдвига или смещения их между скелетом человека и поверхностью постели. Причины возникновения: 1. Недостаточный уход за больным; 2. Слишком большой или слишком малый вес пациента; 3. Сухость кожи; 4. Недержание мочи или кала; 5. Заболевания, приводящие к нарушению трофики (питания) тканей; 6. Анемия; 7. Ограниченная подвижность; 8. Повышение или понижение температуры тела; питание; 10.Складки на белье. | Места возникновения пролежней Пролежни образуются в большей степени в области крестца, лопаток, пяток, коленей, ребер, пальцев ног, больших вертелов бедренной кости, стоп, седалищной кости, гребней подвздошной кости и локтевых суставов. | Уход за кожей. Средства Меналинд.
Серия Меналинд включает в себя пену для очищения тела без воды, шампунь, моющий и увлажняющий лосьоны для тела, крем, гигиенические салфетки, масло, пену для кожи с защитным действием. Активные вещества пены Меналинд для очищения: вода; молочная кислота, обладающая отбеливающим, отшелушивающим, освежающим, увлажняющим действием; этиловый спирт, смягчающий кожу; креатин, оказывающий противовоспалительное действие. Кожа больного после применения пены заметно увлажняется и смягчается, уходит неприятный запах. |
Алгоритм действий при применении серии Меналинд от пролежней. | Наносят на загрязнен- ную кожу с расстояния 20 сантимет- ров, на одну или две минуты оставляют на коже и после этого вытирают одноразовым бумажным или хлопчатобумажным полотенцем. | |
Шампунь | Наносят на влажные волосы, массируют кожу головы, вспенивают средство и смывают. | |
Моющий и увлажняющий лосьоны | Добавляют в ванну или емкость с приготовленной для мытья больного водой: на три литра воды приходится один колпачок лосьона (или 10мл. На 1,5 литра теплой воды). | |
Крем | Наносят на кожу больного после мытья. Перед нанесением крема кожу нужно хорошо высушить. Особое внимание при обработке кремом Меналинд уделяют сухим и раздраженным участкам кожи. | |
Масло | Масло также наносят на кожу после мытья, не смывают. | |
Защитная пена | Наносят на чистую кожу небольшое количество пены аккуратно не втирая, распределяют по коже, ждут, пока средство впитывается, и только после этого одевают больного. |
Профилактика пролежней
менять положение тела пациента в постели каждые 2 часа в течение суток, приподнимая его над постелью,
укладывая поочередно на бок, живот, в положение Симса, в положение Фаулера.
Шаг 5
Обмывать 2 раза в сутки (утром и вечером) места возможного образования пролежней теплой
водой с нейтральным мылом.
Шаг 6
Вытирать насухо полотенцем (делать промокательные движения), затем обработать салфеткой смоченной в
теплом камфорном спирте или этиловом спирте.
Шаг 7
Нанести защитный крем (средства Меналинд)
Шаг 8
Растирать мягкие ткани в местах возможного образования пролежней приемами массажа. Не делать массаж в области выступающих костных участков.
Шаг 9
Подложить поролоновый круг в наволочке под крестец пациента.
Шаг 10
Подложить поролоновые круги под локти и пятки пациента.
Шаг 11
Использовать приспособления, уменьшающие давление на кожу.
Приспособления, используемые для уменьшения давления: подушки, поролон, валики, специальный массирующий (водный, пневматический и т.д.) матрац.



Хорошее настроение и оптимизм — залог успеха! Не забывайте об этом. Ничто так не влияет на результат лечения, как позитивное настроение и оптимизм.
Источник

Пролежни на сегодняшний день являются довольно частой и серьезной проблемой, при чем как медицинской, так и социальной. Это явление угрожает всем “лежачим больным”, будь то пациенты с травмами или последствиями инсульта.
По статистике, при правильном уходе, удается предотвратить более 85 % пролежней.
Статья написана по протоколу МОЗ Российской Федерации.
Почему возникают пролежни?
Пролежни возникают в области костных выступов, за счет постоянного давления, трения и других механических факторов. Постоянное давление в районе костных выступов приводит к сдавлению сосудов, нервов и мягких тканей, за счет чего в этой области нарушается микроциркуляция и как следствие возникает гипоксия и нарушается трофика тканей, что и приводит к возникновению пролежней. Места возникновения пролежней вы можете увидеть на рисунке ниже.
Факторы способствующие развитию пролежней:
- Пожилой возраст.
- Гипотрофия, обезвоживание, недостаточное поступление с пищей белка, аскорбиновой кислоты.
- Гипотензия (пониженное давление).
- Недержание мочи или кала.
- Неврологические нарушения (двигательные, сенсорные).
- Недостаточный гигиенический уход.
- Наличие складок на постельном, нательном белье.
- Травмы позвоночника и спинного моза + емкие хирургические вмешательства.
- Прием некоторых лекарственных препаратов (цитостатики).
- Нарушения в технике перекладывания больного.
Симптомы пролежней зависят от стадии процесса.
- Так в первой стадии определяется покраснение кожных покровов без нарушения целостости эпидермиса.
- Во второй стадии на фоне покраснения, происходит отслойка эпидермиса с возникновением поверхностного дефекта кожи (поверхностный некроз) и возможным распространением на подкожную клетчатку.
- Третья стадия проявляется некрозом с вовлечением мышечной ткани и жидкими выделениями из раны.
- Четвертая стадия характеризуется некрозом всех мягких тканей с образованием полости с видимыми костными образованиями и сухожилиями.

Профилактика пролежней:
Памятка для родственников пациента:
Все нижеописанные действия необходимо выполнять с первого дня нахождения больного в «вынужденном» положении.
1.Положение тела необходимо изменять каждые 2 часа, как днем, так и ночью, по следующему графику:
— Положение Фаулера. Это положение должно совпадать с приемом пищи.

— Положение «на боку».

— Положение Симса.

— Положение «на животе» — только согласовано с врачом (при инсультах не используется).

При каждом изменении положения осматривайте возможные проблемные участки.
2.Перемещайте больного бережно, приподнимая над постелью, чтобы исключить трение тканей.
3. Проследите за тем, чтобы в положении «на боку», больной не лежал прямо на большом вертеле.
4.Мойте и осмаиривайте «участки риска» минимум 1 раз в день, а также после каждого физиологического отправления «под себя». Используйте для мытья жидкое мыло. После того как мыло хорошо смыли, высушите кожу.
5.Не допускайте чрезмерной влажности или сухости кожи. При повышенной влажности применяйте присыпки без талька, при повышенной сухости – используйте увлажняющий крем.
6.Обязательно проследите, чтобы в постели не было крошек и складок белья.
7.Не нужно делать массаж в местах костных выступов, минимум на 5 см от них.
8.Убедитесь, что нет контакта с жесткой частью постели.
9.Можно использовать паралон в чехле вместо резиновых кругов.
10.Изголовье кровати поднимайте тогда, когда выполняете какие-либо процедуры.
11.Не допускайте постоянного сидения в инвалидном кресле.
12.Сбалансируйте рацион больного.
13.Используйте камфорный спирт.
14.Если пациент не парализован, стимулируйте его к выполнению гимнастики (смотрите ниже).
15.Посмотрите видео, чтобы знать как выполнять вышеуказанные процедуры.
Памятка для пациента:
Если пациент полностью не обездвижен и может выполнять некоторые манипуляции, то:
1.Рацион:
- Употребляйте достаточное количество жидкости – не менее 1.5 л (необходимо согласовать с врачом).
- Содержание белка – 120 г., можно использовать как растительные, так и животные белки.
- Суточная потребность в витамине С не меньше 500-1000 мг.
2.Если можете, то перемещайтесь в постели, используя поручни, меняйте свое положение каждый час-два.
3.Делайте физические упражнения – сгибание и разгибание рук и ног.
10 дыхательных упражнений каждый час: глубокий и медленный вдох ртом и выдох через нос.
Всем рекомендую посмотреть это видео, наглядно показано как переворачивать больного, куда подкладывать валики, как обрабатывать кожу. Начало видео на украинском языке, но вся инструкция на русском.
Если моя статья была вам полезна, буду крайне признателен, если нажмете на иконки социальных сетей. Спасибо!!!
Источник
 Пролежни – тяжелые повреждения кожи, возникающие у маломобильных и немобильных пациентов вследствие нарушения трофики тканей и кровообращения в коже.
Пролежни – тяжелые повреждения кожи, возникающие у маломобильных и немобильных пациентов вследствие нарушения трофики тканей и кровообращения в коже.
Они чаще всего возникают на участках, подверженных постоянному трению, сдавливанию, срезывающей силе.
Разберем мероприятия по профилактике пролежней в различных условиях — на дому и в стационаре, а также рассмотрим технологии, использующиеся медицинским персоналом для оценки риска развития пролежней, их диагностики и лечения.
↯
Больше статей в журнале
«Главная медицинская сестра»
Активировать доступ
О том, что такое пролежни, почему они образуются, как их диагностировать и лечить, а также о том, что такое профилактика, читайте в данной статье.
Группы риска
Все лежачие больные условно делятся на три группы.
Пациенты, у которых отсутствует контактный дерматит или пролежни, кожные покровы чистые и здоровые.
Пациенты, у которых есть пролежни:
- больные с пролежнями I-II стадии;
- больные с пролежнями III-IV стадий.
Пациенты с контактным дерматитом.
Пролежни, профилактика которых крайне важна для лежачего пациента,часто образуются как результат неправильного перемещения больного в постели, когда кожа тесно соприкасается с грубой поверхностью.
Это могут быть как складки на постельном белье или неаккуратно обработанные швы, так и крошки от пищи на простыни. А неправильно подобранные уходовые средства способны усугубить проблему.
☆ Скачайте обновленную карту сестринского наблюдения за пациентами с пролежнями и форму карты пациента в журнале «Главная медицинская медсестра».
Механизм образования пролежней у лежачих больных
Оценка риска
Мероприятия по профилактике невозможны без оценки риска развития пролежней у лежачих пациентов.
Можно использовать готовый алгоритм оценки риска развития пролежней. ГОСТ Р 56819-2015 в одном из своих приложений предлагает технологию выполнения простой медицинской услуги «Оценка степени риска развития пролежней».
Стоит выбирать шкалу оценки риска развития с учетом профиля лечебного учреждения.
Сегодня, помимо известной многим медицинским работникам шкалы Валерлоу, выделяют также шкалы Нортон, Брейден и Меддлей.
- Шкала Ватерлоу универсальна и может использоваться в больницах любого профиля.
- Шкалу Брейден больше ориентирована на использование в отделениях хирургии, палатах ОРИТ и учреждениях сестринского ухода.
- Использование шкалы Нортон оправдано в гериатрических отделениях клиник общего профиля.
- Шкала Меддлей используется не так часто и больше подходит для отделений и учреждений неврологического профиля.
Что бы оценить риск развития пролежней используйте специальные шкалы – Нортон, Ватерлоу, Брейден или Меддлей. Выберите шкалу оценки в Системе Главная медсестра, в зависимости от условий работы и профиля ЛПО.
Стадии развития пролежней
Стадия устанавливается по следующим признакам:
- I стадия – стойкое покраснение или появление бледного участка кожи; здоровая окраска кожи не исчезает после устранения сдавливающего фактора; кожные покровы не нарушены;
- II стадия – появление на коже четко ограниченного участка синюшно-красного оттенка; наблюдается стойкая гиперемия кожи, отслойка эпидермиса; может появиться поверхностная язва, имеющая вид мозоли, потертости, пузырька или плоского кратера; патологический процесс распространяется на подкожную клетчатку.
В таблице ниже представлены признаки I-II стадии и контактного дерматита.
Отличительные признаки контактного дерматита и пролежней начальных стадий

- III стадия –разрушение кожи вплоть до мышечного слоя с распространением на мышцы; наблюдается жидкое отделяемое из раны;
- IVстадия – омертвение всех мягких тканей; появляется глубокая рана, в которой можно увидеть сухожилия или кости.

В домах престарелых, хосписах и отделениях сестринского ухода информация о локализации, размере и стадии язв заносится только в карту сестринского наблюдения.
! Чтобы определить стадию развития пролежней,воспользуйтесь таблицей в Системе Главная медсестра.
Раскрыть таблицу
Диагностика пролежней: памятка
Для того, чтобы отличить пролежни от контактного дерматита, допустимо использовать метод фотофиксации.
Наиболее рискованными с точки зрения появления пролежней являются следующие области на теле пациента:
- затылок;
- лопатки;
- крестец,
- пятки;
- боковые поверхности бедер в проекции тазобедренных суставов.
Для того, чтобы исключить или подтвердить наличие пролежней у больного, фотографируются все места видимых изменения на коже.
При проведении съемки нужно следить, чтобы свет на кожу больного падал прямо или сбоку. Фотографии, выполненные против света, не смогут корректно отобразить цвет кожных покровов пациента, что приведет к неадекватной оценке их состояния.
Можно поместить в кадр черно-белый шаблон – это позволит правильно выставить баланс белого и черного при обработке снимков и четко определить оттенок кожного покрова. Полученные снимки вкладываются в карту сестринского наблюдения за лежачим больным.
Для того, чтобы подтвердить диагноз, снимки и анкету пациента следует отправить лечащему врачу.
Алгоритм оценки степени тяжести развития пролежней у пациента
Подготовка к процедуре
- идентифицировать пациента, представиться, объяснить цель и ход предстоящей процедуры (если пациент в сознании). Получить информированное согласие. В случае отсутствия такового уточнить дальнейшие действия у врача;
- отрегулировать высоту кровати;
- обработать руки гигиеническим способом, осушить.
- надеть перчатки.
Выполнение процедуры
- помочь пациенту лечь на живот или на бок;
- осмотреть места образования пролежней: крестец, пятки, лодыжки, лопатки, локти, затылок, большой вертел бедренной кости, внутренние поверхности коленных суставов;
- оценить: локализацию, окраску кожных покровов, наличие запаха и боли, глубину и размер поражения, наличие и характер отделяемой жидкости, отечность краев раны, наличие полости, в которой могут быть видны сухожилия и/или костные образования;
- при необходимости применять стерильные пинцеты и стерильные перчатки.
Окончание процедуры
- Сообщить пациенту(ке) результат исследования.
- Подвергнуть дезинфекции использованный материал и перчатки.
- Обработать руки гигиеническим способом, осушить.
- Уточнить у пациента его самочувствие.
- Сделать соответствующую запись о результатах выполнения в медицинской документации.
Лечение и профилактика пролежней по новому стандарту
Лечение и профилактика проводится по стандарту ГОСТ Р 56819-2015 «Надлежащая медицинская практика. Инфологическая модель. Профилактика пролежней».
Необходимо тщательно проверять стандарты предупреждения и лечения, принятые в конкретном лечебном учреждении.
Основные принципы медицинского ухода за лежачим больным:
- строгое соблюдение правил асептики и антисептики;
- частая смена положения больного в постели;
- использование специальных приспособлений, призванных снизить риск развития пролежней (противопролежневых матрасов, подушек и др.);
- недопущение повреждений грануляционной ткани пролежневой раны;
- обеспечение больного полноценным сбалансированным рационом, богатым белком и витаминами;
- своевременное проведение всех необходимых гигиенических мероприятий.
Руководство больницы должно строго следить, чтобы для профилактики пролежней в сестринском деле не использовались негативные и устаревшие технологии.
К таковым, например, относится использование для обработки пролежневых ран раствора бриллиантовой зелени, а также применение камфарного спирта, подкладывание резиновых кругов.
Если есть возможность, лучше приобрести современные средства лечения и профилактики пролежней, рекомендованные ГОСТ.
«Как анализировать и регистрировать случаи пролежней по новым правилам», расскажем в экспертной рекомендации Системы Главная медсестра.
Например, противопролежневые системы с электрокомпрессором. Рекомендовано начинать использование противопролежневых матрасов при первых признаках появления язв (эта мера способна на 50% сократить риск их дальнейшего развития).
Помощь в планировании закупок окажет перечень современных средств ухода за тяжелыми больными (одно из приложений к стандарту – «Классификация средств по уходу за тяжелобольным пациентом для профилактики пролежней»).
Памятка по профилактике пролежней
ГОСТ рекомендует медперсоналу в ходе мероприятий по профилактике пролежней у лежачих больных использовать форму карты сестринского наблюдения.
Ее структура:
- общие сведения о больном;
- лист сестринской оценки риска развития и стадии пролежней;
- лист регистрации мероприятий, направленных на предупреждение пролежней;
- планы ухода при риске развития пролежней у неподвижного пациента и у пациента, способного сидеть.
Разработчики стандарта расширили блок, в котором содержатся сведения о согласии больного с планом лечения, произвели корректировку рекомендуемых планов ухода. Кроме того, стандарт содержит правила ведения сестринской документации.
ГОСТ особо указывает, что необходимо инструктировать медсестер, как и когда нужно получать от пациента информированное согласие на противопролежневые мероприятия.
План мероприятий составляется в письменной форме и согласовывается с пациентом или его законным представителем.
Если пациент направляется на стационарное лечение, нет необходимости отдельно оформлять добровольное информированное согласие на проведение мероприятий по профилактике пролежней.
☆ Скачайте перечень медуслуг для профилактики некрозов в журнале «Главная медицинская сестра»
Школа ухода за пациентом
Рекомендуется организовать при больнице Школу ухода за пациентом, в которой родственники тяжелобольных пациентов смогут обучиться современным технологиям ухода за близким человеком.
Зачастую они не знают, как правильно ухаживать за больным или черпают из сети Интернет некорректную информацию и в результате могут нанести вред.
Вести занятия могут специально подготовленные медицинские сестры, а оплату можно получать из средств ОМС.
При составлении программы и плана занятий рекомендуется обращаться к перечню тем, приведенных в стандарте.
Также их ГОСТа можно взять готовые памятки по профилактике пролежней– есть предназначенные как для самого больного, так и для его родных.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Главная медсестра» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Алгоритм профилактики пролежней для родственников и медработников
Алгоритм (памятка) профилактики пролежней у лежачих больных рекомендуем для ознакомления и родственниками пациента и включает в себя следующие меры:
- Разместить больного на функциональной кровати.
- Кровать пациента, перемещаемого в кресло, должна иметь регулируемую высоту – это позволит ему самостоятельно при помощи подручных приспособлений пересесть в кресло.
- Выбор противопролежневого матраса зависит от веса больного и степени риска развития пролежней. При пересаживании его в кресло под спину и ягодицы следует подкладывать специальные поролоновые подушечки толщиной 10 см. Под стопы также подкладывается поролон толщиной не менее 3 см.
- При выборе постельного белья стоит отдавать предпочтение хлопчатобумажному материалу. Одеяло должно быть легким.
- Под наиболее уязвимые участки следует подкладывать поролоновые подушки и валики.
- Положение тела меняется каждые 2 часа, включая ночное время: низкое положение Фаулера, положение на боку, положение Симса, положение на животе (с разрешения лечащего врача).
- При перемещении больного следует соблюдать осторожность, не допускать трения и сдвига тканей. Для этого следует приподнимать пациента над постелью или использовать подкладную простыню.
- Массаж тела допустимо проводить только после обильного нанесения специального питательного крема на кожу.
- Для мытья кожи рекомендуется использование не кускового, а жидкого мыла. Кожа после процедур высушивается осторожными промокающими движениями.
- Профилактика предполагает использование подгузников и специальных впитывающих пеленок, уменьшающих чрезмерную влажность кожи.
- Необходимо контролировать состояние кожи, не допускать ее пересыхания или переувлажнения (в первом случае нужно смазывать ее кремом, во втором – подсушивать детской присыпкой).
- Участки с повышенным риском образования пролежней осматриваются при каждом перемещении больного.
- Нужно постоянно поддерживать комфортное состояние постели – стряхивать крошки, расправлять складки.
- Нужно стараться по максимуму расширять двигательную активность пациента, обучать его простым упражнениям – поворотам, подтягиваниям с использованием поручня, а также дыхательной гимнастике для профилактики застойной пневмонии. Все старания больного должны словесно поощряться.
- Результаты осмотра заносятся в лист регистрации мероприятий по профилактике пролежней.
Проверьте, как медсестры выполняют протоколы ухода по ГОСТ. Карту пациента по оценке риска возникновения пролежней можно изучить и скачать в Cистеме Главная медсестра.
Скачать карту
Параметры оценки и контроля качества выполнения методики:
- четкое следование технологии выполнения процедуры;
- своевременность проведения процедуры;
- отсутствие развития осложнений;
- обеспечение инфекционной безопасности при проведении процедуры;
- наличие записи о назначении в истории болезни пациента;
- удовлетворенность врача и пациента качеством проведенной манипуляции.
Принципы лечения пролежней
Специфического лечения пролежней не существует.
Основные терапевтические принципы:
- удаление некротических масс;
- защита кожи от сдавливания;
- нормализация общего состояния больного;
- местное лечение, стимуляция восстановления кожного покрова;
- профилактика локальной инфекции.
Терапия пролежней делится на местную и этиологическую. Местная терапия предусматривает:
- обработку и лечение пролежневых ран;
- оценка статуса пациента и ситуации в целом;
- оценку степени тяжести;
- оценку места развития язвы и общего состояния пролежневой раны.
Этиологическая терапия включает в себя:
- ликвидацию сдавливающих факторов вплоть до полного заживления кожного покрова;
- контроль продолжения лечения согласно общей программе;
- тщательный контроль качества проводимых процедур.
Лечение и профилактика пролежней проводится исключительно под контролем лечащего врача и согласно индивидуальной терапевтической программе.
Как изменились правила работы
Медсестры отмечают, что вопросов о том, как работать по новому ГОСТу много. Система Главная медсестра попросила эксперта объяснить самые сложные темы. Ее ответы смотрите в видеорекомендации.
Посмотреть видеоответы
- Как не надо работать: устаревшие технологии — 2:06
- Что изменилось в профилактике пролежней по новому ГОСТу — 17:06
- Шкалы для оценки риска развития пролежней — 1:46
- Классификация средств по уходу за тяжелобольными — 1:15
- Признаки контактного дерматита — 0:29
- Как часто надо обрабатывать тяжелобольных пациентов — 2:13
- Сборники сестринских услуг — 1:40
- Зачем нужна школа ухода за тяжелобольными — 4:55
Материал проверен экспертами Актион Медицина
Источник

 Пролежни – это участки ишемии (обескровливания) и некроза (омертвления) тканей,
Пролежни – это участки ишемии (обескровливания) и некроза (омертвления) тканей, 9. Недостаточное белковое
9. Недостаточное белковое