Паракоклюш у взрослых симптомы и осложнения в виде пневмонии
Медицина
Одной из детских инфекционных болезней является паракоклюш. Его симптоматика и циклический характер напоминают трахеобронхит.
Этиология заболевания
Паракоклюш представлен острой антропонозной бактериальной инфекцией, которую невозможно отличить от легкой формы коклюша по проявляющимся признакам. Этой инфекции в МКБ-10 дали номер А37.1.
Болезнь обычно носит острый характер. Инфицированию подвержены маленькие дети, взрослые болеют редко. Болезнь у взрослых характеризуется легкой, маловыраженной формой.
Паракоклюш врачи диагностируют в 20 – 25 раз реже, чем коклюш. Эти две болезни не дают перекрестного иммунитета. Перенесший коклюш может быть инфицирован паракоклюшем и наоборот.
Болезнь имеет несколько форм. Учитывая тип патологии, специалисты делят паракоклюш на:
- типичный. Болезнь протекает с ярко выраженными симптомами;
- атипичный. Он протекает бессимптомно.
Паракоклюш может протекать в легкой, среднетяжелой форме. Это зависит от индивидуальных особенностей иммунной системы. Очень редко могут проявляться осложнения.
Чем отличается коклюш и паракоклюш, рассказывает доктор Комаровский:
Возбудитель, пути заражения
Паракоклюш поражает органы дыхательной системы, нервную систему (центральную). Возбудителем инфекция выступает паракоклюшная палочка (Bordetella parapertussis).
Заражение осуществляется воздушно-капельным путем. При сильном кашле бактерии, провоцирующие паракоклюш, попадают в воздух. Носитель вируса остается заразным на протяжении нескольких недель.
Чем отличается от коклюша и других заболеваний
Для диагностирования паракоклюша необходимо провести бактериологическое, серологическое исследования. Серологическую реакцию проводят между коклюшным, паракоклюшным диагностикумами.
При подозрении на паракоклюш больной сдает такие анализы:
- анализ крови на коклюш/паракоклюш инвитро;
- расшифровка иммунологического анализа;
- микробиологический посев мазка (берут материал из задней стенки глотки);
- кровь на антитела (гемотест) к возбудителю инфекции;
- рентгенография.
Основные отличия коклюша/паракоклюша представим в форме таблицы.
| Отличия инфекций | Паракоклюш | Коклюш |
|---|---|---|
| Скорость роста колоний | 1 – 2 дня | 2 – 3 дня |
| Восприимчивость к инфекции | Низкая (0,35%) | Высокая (индекс контагиозности находится в пределах 0,7 – 1%) |
| Возрастной контингент | Дети старше 3 лет (до 6 лет) | Малыши от года до трех лет |
| Длительность кашлевого периода | 2 – 3 суток | 2 – 8 недель |
| Развитие иммунитета | Иммунитет не вырабатывается | Иммунитет пожизненный |
| Клинические признаки | Подобны признакам трахеобронхита, ОРЗ | Спазматический приступообразный кашель |
| Осложнения | Появляются редко | Возникают часто |
Причины
Коклюш и паракоклюш имеют подобные патогенные свойства, но различные биохимические признаки. Возбудитель болезни переходит от больного ребенка к здоровому. Чаще возникают эпидемии в дошкольных, образовательных учреждениях. В таких заведениях дети очень близко контактируют друг с другом.
Болезнь может проявиться у представителей разных возрастных категориях. Чаще болеют дети 3 – 6 лет. Вирус поражает привитых людей, переболевших этой болезнью ранее.
Причины и симптомы паракоклюша:
Симптомы
Основными признаками паракоклюша выступают:
- боли в горле;
- кашель;
- першение;
- незначительный ринит;
- недомогание;
- головная боль.
У паракоклюша трехэтапная клиническая картина:
- Катаральный период. Признаки инфекции слабо выражены или совсем отсутствуют.
- Спазматический период. Длится 10 – 14 дней. Больного беспокоит сильный приступообразный кашель.
- Выздоровление.
Если у ребенка длительный приступообразный кашель, редко сопровождающийся повышением температуры, врачи часто фиксируют паракоклюш. Болезнь развивается с признаками, подобными заболеваниям дыхательной системы.
Приступообразный кашель невозможно устранить посредством противокашлевых препаратов. Симптомы паракоклюша специалистами разделены на 4 клинические группы:
- Инкубационный период (5 – 15 дней). Отсутствуют признаки инфицирования.
- Катаральный период. Больного тревожат слабость, сильный сухой кашель, головные боли, общее недомогание.
- Спазматический период. Ему свойственны приступы влажного кашля, их усиление отмечается ночью. Кашель может провоцировать рвоту.
- Выздоровление. Признаки болезни ослабевают, постепенно проходят.
Лечение паракоклюша
В терапии паракоклюша используют медикаменты таких групп:
- спазмолитики;
- бронходилататоры;
- муколитики, отхаркивающие препараты;
- антибиотики (их используют при осложнениях);
- антигистаминные средства.
Ускорить наступление выздоровления помогут следующие мероприятия:
- прогулки на свежем воздухе (ежедневно);
- исключение контакта с раздражителем;
- соблюдение режима дня;
- влажные уборки в помещении с больным;
- исключение психоэмоционального, физического переутомления;
- увлажнение воздуха в комнате с болеющим ребенком;
- диетическое питание (исключить прием копченых, острых, соленых, кислых продуктов).
Допускается применение народных способов лечения после консультации с врачом. Устранить мучительный кашель помогают такие средства:
- настойка плодов фенхеля;
- отвары трав;
- чай из шиповника;
- сок редьки с медом.
Карантин при паракоклюше следует соблюдать на протяжении 14 дней. Необходима изоляция больного ребенка от других на 25 дней.
Последствия и осложнения
Обычно при паракоклюше осложнения не возникают. Если к инфекции присоединяется ОРВИ (простуда), могут возникать такие осложнения:
- отит;
- пневмония;
- бронхит.
В редких случаях тяжелое течение коклюшеобразного паракоклюша может стать причиной таких осложнений:
- пневмоторакс;
- эмфизема;
- выпадение прямой кишки.
Профилактика
Специфической профилактики при паракоклюше нет. Болеть могут привитые дети и те, кто раньше перенес инфекцию.
Больных изолируют от коллектива на 25 дней (пока не получат в лаборатории 2 отрицательных результата проведенного бактериологического исследования).
Вся профилактика паракоклюша представлена такими действиями:
- Изоляция заболевшего на 25 дней.
- Карантин (14 дней).
- Изоляция носителей бактерий до 2 отрицательных результатов проводимых бактериальных обследований.
Вакцинация
Прививка от паракоклюша не дает гарантии от инфицирования ребенка. Организм неспособен выработать иммунитет к данной болезни. Даже болевший однажды человек может заразиться повторно.
Как не заразиться коклюшем от больного
Чтобы не заразиться паракоклюшем нужно изолировать больного ребенка на 25 дней от коллектива.
Вероятность, что ребенок заразится в первую неделю составляет 90 – 100%. Заразиться на вторую неделю можно в 65%, в третью – 35%, в четвертую – 10%.
Гарантировать, что ваш ребенок не заболеет паракоклюшем в дошкольном учреждении, образовательном учреждении, никто не может.
Прогноз
При паракоклюше прогноз благоприятный.
Как лечить паракоклюш, смотрите в нашем видео:
Источник
В детской практике бронхо-легочные заболевания занимают лидирующие позиции среди всех возможных болезней. Этому есть вполне логичное объяснение: незрелость дыхательных путей и легких с анатомической и физиологической точки зрения. Но на фоне вирусных инфекций активизация патогенной флоры усиливается в несколько раз.
Коклюш – инфекционное заболевания детского возраста, которое поражает все отделы дыхательной системы.
Пневмония развивается у трети или у половины детей, которые по тем или иным причинам не были вакцинированы от этого заболевания. Пятая часть привитых детей также переносит воспаление легких, но гораздо легче.
- Диагностика пневмонии при коклюшной инфекции
- Подходы к лечению
Коклюш, и особенности пневмонии при данном недуге
Известно, что инфекционное заболевание вызвано бактерией Bordetella pertussis. Этот микроорганизм очень прихотлив в плане условий его культивирования.
 Необходимо соблюдать некоторые важные принципы сбора материала для того, чтобы провести бактериологический анализ, о чем будет написано ниже.
Необходимо соблюдать некоторые важные принципы сбора материала для того, чтобы провести бактериологический анализ, о чем будет написано ниже.
Возбудитель коклюша очень тропен ко всем элементам дыхательной системы. То есть бактерия колонизирует эпителиальную выстилку глотки, гортани, бронхов. Также этот микроорганизм вызывает структурные изменения в легочной ткани, кровеносных и лимфатических сосудах легких.
Врачи-патологи выделяют следующие морфологические проявления этого заболевания:
- Эмфизема легких,
- Явления бронхита,
- Полнокровие сосудов легких.
 Проявления коклюша возникают стадийно. Но инфекционисты отмечают тенденцию к росту доли атипичных форм болезни. Классический вариант заболевания начинается постепенно с редкого кашля. Температурная реакция выражена не так ярко, как при других респираторных инфекциях. Обычно она субфебрильная. Этот период носит название катаральный.
Проявления коклюша возникают стадийно. Но инфекционисты отмечают тенденцию к росту доли атипичных форм болезни. Классический вариант заболевания начинается постепенно с редкого кашля. Температурная реакция выражена не так ярко, как при других респираторных инфекциях. Обычно она субфебрильная. Этот период носит название катаральный.
Следующий этап знаменует появление мучительного кашля. Характерна приступообразность. Эти кашлевые пароксизмы называют репризами: кашлевые движения во время выдоха сменяются шумным свистящим вдохом.
Так проявляется коклюш. Но пневмония при этой болезни может развиваться как в результате действия самого инфекционного агента (бордетеллы), так и вследствие присоединения другой микрофлоры.
Чаще всего это осложнение развивается у детей раннего возраста. Это связано с анатомической незрелостью бронхо-легочной системы.
В развитии воспаления терминальных отделов бронхо-легочной системы повинны условно-патогенные микроорганизмы. Обычно это стафилококки, иногда стрептококки. Опаснее, когда пневмонию вызывают пневмококки.
 Коклюш, как инфекционное заболевание, ослабляет не только общий иммунитет, но и локальные защитные факторы. Поэтому развитие других респираторных инфекций на фоне коклюша – не редкость.
Коклюш, как инфекционное заболевание, ослабляет не только общий иммунитет, но и локальные защитные факторы. Поэтому развитие других респираторных инфекций на фоне коклюша – не редкость.
Грипп, парагрипп, риновирусная и аденовирусная инфекция могут вызывать микст-инфекцию, создавая благоприятные условия для колонизации эпителия патогенной микрофлорой с развитием воспаления бронхов и легких.
Педиатры считают, что болеют гораздо чаще дети с факторами риска. К ним относятся:
- дети с гипотрофией,
- недоношенные дети,
- часто болеющие пациенты,
- раннее искусственное вскармливание,
- дефекты ухода,
- фоновые состояния (анемия, рахит).
Еще один важный фактор – вакцинация. Известно, что непривитые пациенты болеют очень тяжело. Пневмония в этом случае сопровождается признаками нейротоксикоза.
Вакцинированные пациенты болеют редко. Но иногда сформированный иммунитет оказывается недостаточным, чтобы противостоять бордетелле. Нужно понимать, что привитые дети переносят коклюш легче, и пневмония у них выявляется гораздо реже.
Клиническая характеристика
Заподозрить присоединение вторичной бактериальной инфекции легочной ткани следует, если состояние ребенка прогрессивно ухудшается.
Обычно кашель становится чаще. Несмотря на то, что симптомы коклюша могут маскировать проявления пневмонии, опытный доктор сможет адекватно провести диагностику возникшего состояния.
Ребенка беспокоит очень частый кашель.
 На этом фоне нарастают признаки дыхательной недостаточности:
На этом фоне нарастают признаки дыхательной недостаточности:
- одышка, преимущественно инспираторного характера,
- цианоз носогубного треугольника,
- выраженная слабость,
- при средней степени тяжести или в очень тяжелых ситуациях возможна асфиксия.
Физикальное исследование может выявить изменение аускультативной и перкуссионной картины болезни. Хрипы не типичны для коклюша, но при присоединении вторичной микрофлоры они слышны.
Притупление – редко обнаруживаемый доктором перкуторный симптом. Он свидетельствует в большинстве случаев о развитии пневмонии. Обычный неосложненный коклюш проявляется лишь тимпаническим оттенком по всем легочным полям.
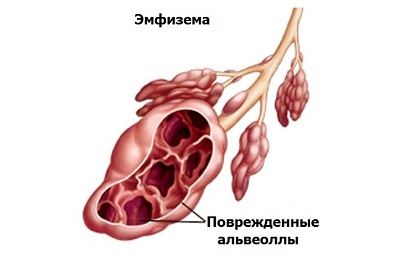 Эмфизема при коклюше также может накладывать свой отпечаток на клиническое течение и маскировать пневмонию. Одышка в этом случае будет иметь смешанный характер. Ход ребер на рентгене станет близок к горизонтальному (четкий диагностический критерий эмфизематозного процесса в легких).
Эмфизема при коклюше также может накладывать свой отпечаток на клиническое течение и маскировать пневмонию. Одышка в этом случае будет иметь смешанный характер. Ход ребер на рентгене станет близок к горизонтальному (четкий диагностический критерий эмфизематозного процесса в легких).
Когда развивается бактериальная пневмония, это отражается на общем состоянии ребенка. Температурная реакция становится очень выраженной. Обычно течение коклюшной инфекции предполагает субфебрилитет. Пневмония – это всегда гиперпиретический синдром.
Ребенок при этом очень изможден. Он безучастен к происходящему. На описанную симптоматику в тяжелых случаях могут накладываться признаки нейротоксического поражения.
Для этой ситуации типично развитие судорог, головной боли и головокружения. При обычной пневмонии возможен геморрагический синдром. Его появление в виде красных высыпаний по телу – довольно серьезный признак, свидетельствующий о тяжести поражения. Обычно сыпные элементы расположены на туловище и конечностях.
Диагностика пневмонии при коклюшной инфекции
Физикальные методы обследования не теряют своей актуальности. Появление новых хрипов, притупления при перкуссии должно насторожить врача и стать поводом назначить диагностические мероприятия.
Общеклиническое исследование позволит выявить неспецифичные признаки интоксикации. Лейкоцитоз с преобладанием нейтрофилов типичен для воспаления легких.
Выраженное ускорение СОЭ коррелирует со степенью интоксикации. Рентгенография легких – неотъемлемая часть диагностического минимума при подозрении на пневмонию. Картина поражения специфичная:
-
 имеются инфильтративные очаги, имеющие тенденцию к слиянию,
имеются инфильтративные очаги, имеющие тенденцию к слиянию, - у маленьких пациентов очаги расположены в околопозвоночной области, в то время как у детей постарше они локализованы около корня легкого,
- грубая ячеистая или сетчатая структура легочного рисунка,
- признаки эмфизематозного процесса в легочной ткани.
Для лечения важно идентифицировать возбудителя. Для этого собирают мокроту и отправляют ее на бактериологическое исследование. Это важно для адекватного подбора антибактериальной терапии.
Иногда к приступообразному кашлю присоединяется бронхообструктивный компонент. Для дифференциальной диагностики необходимо проведение функциональных дыхательных тестов.
Подходы к лечению
Терапия возникшего осложнения проводится по двум важным направлениям: лечение коклюшной инфекции и пневмонии. Они проводятся параллельно.
Этиотропная терапия коклюша предполагает использование макролидов. Предпочтение отдается антибиотикам более молодого поколения: Мидекамицину, Рокситромицину.
При тяжелом поражении добавляются антибактериальные средства пенициллинового ряда. Из пероральных средств предпочтение отдается препаратам, содержащим клавулановую кислоту.
 Антибактериальные препараты – обязательное условие лечение коклюш-пневмонии. Выбор средств будет зависеть от чувствительности к антибиотикам. Но на начальных этапах следует отдать предпочтение препаратам широкого спектра действия.
Антибактериальные препараты – обязательное условие лечение коклюш-пневмонии. Выбор средств будет зависеть от чувствительности к антибиотикам. Но на начальных этапах следует отдать предпочтение препаратам широкого спектра действия.
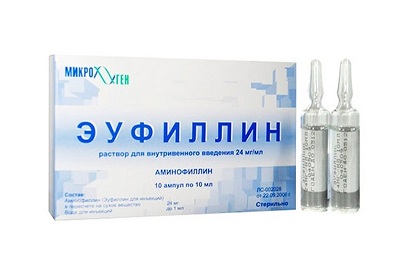
Патогенетическая терапия направлена на снижение давления в сосудах малого круга кровообращения и ускорение эвакуации мокроты из легких. Первую задачу решает Эуфиллин. Этот препарат необходим пациентам с коклюшем и без пневмонии.
Он уменьшает давление в малом круге кровообращения, снижает выраженность действия токсина, выделяемого бордетеллами. Кроме того, сопутствующий бронхоспазм ликвидировать можно тоже с помощью Эуфиллина.
Противокашлевые препараты не являются необходимыми, но муколитики необходимы. Амброксол остается препаратом выбора для осуществления этой задачи.
 Лечение проводится в условиях стационара, если есть признаки нейротоксикоза. Маленькие и ослабленные дети также лечатся в отделении. Остальные случаи пневмонии с коклюшем можно курировать амбулаторно.
Лечение проводится в условиях стационара, если есть признаки нейротоксикоза. Маленькие и ослабленные дети также лечатся в отделении. Остальные случаи пневмонии с коклюшем можно курировать амбулаторно.
Из общих рекомендаций важно соблюдение постельного режима. Питание должно быть дробным и частым, ведь коклюшный кашель часто сопровождается рвотой, которая приводит к усугублению гипотрофии.
Педиатры рекомендуют следить за тем, чтобы ребенок не переохлаждался. Это важный аспект всех инфекционных болезней.
Ведь местное или общее переохлаждение снижает защитные силы организма и делает его уязвимым к различным инфекционным агентам. Вакцинация против коклюша – единственный способ надежной профилактики заболевания. Она проводится согласно календарю прививок.
Загрузка…
Источник
Симптомы паракоклюша
Паракоклюш проходит 4 периода развития.
- Инкубационный период (от момента заражения до появления первых признаков болезни) от 4 до 14 дней.
- Катаральный период:
- небольшая заложенность носа;
- боль и першение в горле;
- редкий сухой кашель;
- продолжительность 3-5 дней.
- Спазматический период:
- продолжительность не более 14 дней;
- при стертой (атипичной) форме паракоклюша кашель усиливается, становится влажным, навязчивым, начинает отходить мокрота;
- при коклюшеподобной форме паракоклюша кашель становится приступообразный, заканчивающийся свистящим глубоким вдохом (реприза), а иногда и рвотой, частота приступов не более 5-7 раз в сутки.
- Период обратного развития (разрешения): кашель ослабевает и быстро исчезает в течение 2-3 дней.
Общее состояние страдает незначительно, температура тела чаще нормальная, возможно повышение до 37-37,5° С в катаральный и спазматический периоды.
Инкубационный период
От 4 до 14 дней.
Формы
- Стертая (атипичная) форма – протекает без приступов кашля, отсутствует последовательная смена периодов болезни.
- Коклюшеподобная форма – характерен приступообразный кашель.
- Бактерионосительство – симптомов болезни нет, но человек является носителем паракоклюшных бактерий.
Причины
- Заболевание передается воздушно-капельным путем (при кашле, разговоре).
- Источником заражения является только больной человек или бактерионоситель (при этом сам человек не болеет коклюшем, но выделяет во внешнюю среду паракоклюшную палочку).
- Заразным считается человек с первого дня болезни и до конца спазматического периода (с 1 по 25 день заболевания).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза заболевания и жалоб: постепенное начало заболевания с признаков простуды (насморк, покраснение (гиперемия) зева), кашель, усиливающийся с каждым днем до приступов.
- Эпидемиологический анамнез (наличие контакта с больным человеком, выявление случаев заболевания других людей в регионе проживания).
- Лабораторная диагностика: бактериологический метод (обнаружение возбудителя в слизи с задней стенки глотки).
- Серологический метод (определение антител в крови). Антитела — это специфические белки иммунной системы, основной функцией которых является распознавание возбудителя (вируса или бактерии) и дальнейшая его ликвидация.
- Возможна также консультация инфекциониста.
Лечение паракоклюша
- Лечение проводится на дому.
- Рекомендовано длительное пребывание на свежем воздухе, так как во время приступов кашля больной испытывает нехватку кислорода. Оптимальная температура для прогулок от +10 до -5° С, продолжительность от 20 минут до 2 часов.
- Диета: исключить продукты, вызывающие раздражение слизистой оболочки горла, – кислые соки, сухое печенье, сухарики, острое, копченое, больше употреблять овощей, фруктов.
- Щадящий режим дня без физических нагрузок и стрессов.
- Муколитические средства в виде ингаляций (разжижающие мокроту и облегчающие ее отхождение).
- Витаминотерапия (витамины группы А, В, С, Е).
- Антибиотики назначают при развитии осложнений – воспаления бронхов (бронхит), легких (пневмония).
Осложнения и последствия
- Течение и исход паракоклюша благоприятный.
- Паракоклюш осложнений не дает, но если присоединится острое респираторное заболевание (простуда), то могут развиться воспаления легких (пневмония), бронхов (бронхит), уха (отит).
Профилактика паракоклюша
- Изоляция больного на 25 дней.
- Карантин устанавливается сроком на 14 дней.
- Бактерионосителей изолируют до появления двух отрицательных результатов бактериологического обследования.
- В очагах инфекции проводят двукратное бактериологическое обследование с целью раннего выявления больных.
Источник


