Перкуссия при пневмонии у ребенка
1. Понятие диагностики
2. Выслушивание легких
3. Перкуссия
4. Рентген
5. Лабораторная диагностика
6. Лучевая диагностика
7. КТ легких
8. Спирография
Диагностика пневмонии необходима для своевременного выявления воспаления легких и лечения этого грозного заболевания. Также диагностика помогает убедиться в точности поставленного врачом диагноза, выявить причины болезни, определить степень тяжести воспаления.
Понятие диагностики
Диагностика пневмонии включает дифференциальную (разграничительную) диагностику с другой патологией легких, визуальный осмотр больного, выслушивание (аускультацию), простукивание (перкуссию), рентгенографию, лабораторное и лучевое диагностирование, компьютерную томографию, спирографию.
Врач сначала собирает анамнез (историю начала заболевания и его течения), где фиксирует данные о недавних простудах, сопутствующих хронических болезнях, осматривает кожные покровы, грудную клетку и межреберные промежутки, оценивает общее состояние пациента и назначает ряд анализов.

Диагностировать воспаление легких хороший специалист может на основании данных осмотра и выслушивании органов дыхания, но для назначения четкой схемы терапии заболевания пользуется подтверждающими способами.
Выслушивание легких
Аускультация при пневмонии основана на выслушивании органов дыхания фонендоскопами и стетоскопами.
Понять, что у больного воспаление легких при аускультации можно по таким признакам:
- Слышны мелкопузырчатые влажные хрипы.
- Четко прослушивается бронхиальное дыхание (бронхофония) и ослабление и укорочение легочного звука.
- Прослушивается инспираторная крепитация пневмонии – ее четкий признак (специфический звук в момент выдоха).
Отсутствие хрипов в легких говорит о том, что воспаления легких нет.
Выслушивание легких должно быть проведено правильно:
- Грудь и спину пациента обнажают, чтобы белье ненужными шумами не мешало разграничивать звуки.
- Если у мужчин много волос, то их смачивают не холодной водой или жирным кремом, чтобы трение стетоскопа о волосы не мешало уху.
- Прослушивание должно быть при тишине и комнатном температурном режиме, так как мышечное сокращение из-за окружающей прохлады, может симулировать другие звуки.
- Трубка должна плотно и без боли прилегать к кожным покровам пациента с фиксацией пальцами, чтобы не образовывать ненужные шумы.
- Аускультация обязательно должна сравнивать симметричные участки органов дыхания.
- Прослушивать начинают с верхушки легкого и вниз по боковым и задним отделам.

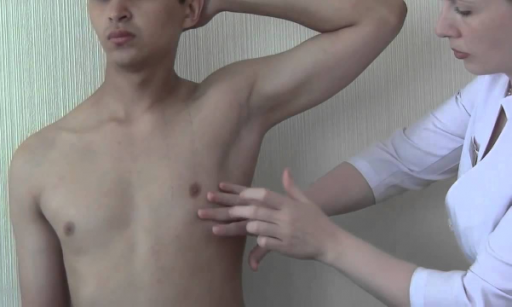
Перкуссия
Перкуссия (простукивание) – это физический метод, основанный на специальном простукивание границ легкого пальцевыми ударами, с оцениванием получившихся звуков врачом.
Данный метод позволяет определить патологию легких и плевральной полости, путем сравнения перкуторного звука на одинаковых участках и определить размер и форму органа. Метод основан на знании характера возникающих звуков, которые существуют в норме.
Пример: притупленно-тимпанический звук слышен в начале и конце протекания крупозного воспаления легких.
Правильная перкуссия заключается в нанесении двух ударов глухого характера пальцами короткими временными интервалами по груди с целью установления расположения поля легких и их воздушности. При пневмонии они плотные (особенно при крупозном воспалении легких).
Перкуссия при пневмонии считается наилучшим методом диагностирования у детей всех возрастов.

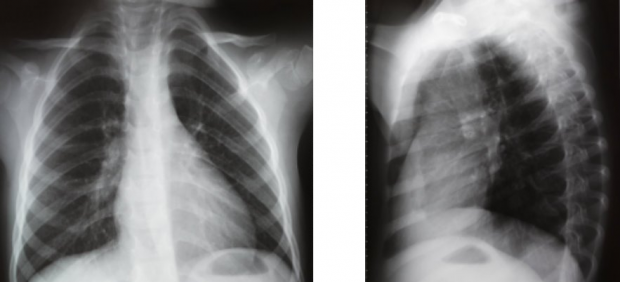
Рентген
Это основной и наиболее информативный метод при диагностики пневмонии, основанный на использовании специальных лучей. Рентген позволяет наблюдать за органами дыхания во время терапии с оценкой ее эффективности.
Рентгенограмму выполняют в трех проекциях: прямой, боковой (правой или левой) и в одной из косых. Фотография должна быть четкой. Изменения на снимках рентгена при воспалении возникают к третьему дню болезни. Ранний рентген показывает усиленный легочной рисунок, который бывает и при других заболеваниях.
Рентген выявляет увеличенные лимфоузлы средостений, характеризует появившиеся тени, показывает, как деформировался в процессе воспаления корень бронха, обнаруживает прикорневую инфильтрацию, сам очаг воспаления.Рентгенографию повторно делают спустя один месяц после терапии с оценкой ее эффективности.
Рентгенодиагностика пневмоний показывает следующее:
- очаговые, долевые или сегментарные затемнениях;
- деформацию легочного рисунка тканей;
- усиление корня легкого и лимфаденит;
- процессы воспаления в плевре;
- видимый экссудат.
На снимках очаги воспаления представлены затемнением тканей разной плотности и распространенности. Встречается затемнение очага, поли-сегментарное затемнение, субтотальное и тотальное.

Ограниченный инфильтрат не выходит за сегментный отдел. Субтотальный очаг обнаруживается при воспалении одной или двух долей легкого. Такие признаки характерны для крупозного воспаления и при осложнениях.
Если за 7 дней инфильтрат на рентгеновской пленке не исчезает, то это говорит о вирусной пневмонии.
Рисунок появляется из-за повышенного снабжения кровью и сниженной легочной емкости. Рентгенограмма выглядит решеткой, но только в месте очага. Когда повышается воздушность, поля легкого на снимке прозрачные.
Рентгенограмма при воспалении легких при выздоровлении характеризуется тем, что:
- снижается интенсивность затемнения;
- уменьшается размер тени;
- расширяется корень легкого;
- обогащается легочный рисунок (появляется много мелких элементов на всей поверхности легкого).
Расширенным корень может быть потом несколько месяцев подряд, до полного восстановления легочной ткани.
Лабораторная диагностика
Лабораторная диагностика пневмонии заключается в различных исследованиях крови, мокроты, смыва бронхов, плевральной жидкости, мочи, использовании иммунологических тестов на коже при выявлении аллергенов на антибактериальные препараты и др.

Методы лабораторной диагностики пневмонии:
- Клинические анализы крови показывает признаки пневмонии в виде умеренного или повышенного лейкоцитоза, ускоренной СОЭ, сдвига повышения формулы нейтрофилов влево, с патологической зернистостью.
- Биохимию крови — это исследование С-реактивного белка при пневмонии (при нарушении обмена белков), гликемический уровень, рост глобулинов, низкий уровень активности сыворотки, печеночные ферменты (АЛТ, АСТ) и др. Назначают при определении патологических процессов, сопутствующих болезнях, затрудняющих лечение пневмонии.
- Микробиологию образцов крови применяют при культивировании микробов на питательные среды у больных, которым необходима госпитализация в отделении интенсивной терапии.
- Серологию крови применяют в диагностировании таких вирусов, как микоплазмы, хламидии, легионеллы. Назначают, когда есть предположения об атипичной пневмонии.
- Иммунологический показатель характеризует умеренное снижением Т — лимфоцитов и повышение их активности (Ig G) и снижением (Ig А) (при микоплазменной пневмонии).
- Свертывание крови определяют тестами, которые отражают процесс в легочной ткани для предотвращения кровотечений, тромбозов и эмболий артерии.
- Мокроту и смыв из бронхов исследуют: бактериоскопией мазков, окрашенных по Грамму, лабораторным исследованием культур, определяют чувствительность к антибактериальным препаратам. Микробиологию делают тогда, когда эффект от лечения антибиотиками не наступает за первые семь дней после установления диагноза.
- Исследования мокроты позволяют узнать характер патологического процесса. Количество и цвет говорят о гнойных процессах в легких и наличии осложнений. При пневмонии мокрота бывает слизистой, гнойной, с примесью крови – ржавой. По консистенции вязкой или клейкой (при крупозном воспалении), жидкой (при начинающемся отеке легкого). Запах – при пневмонии она без запаха. Если запах присутствует – возникли осложнения в виде абсцессов, гангрены. Смотрят на состав и сгустки. В мокроте всегда есть лейкоциты.
- Исследуют мокроту на наличие грибка и других микроорганизмов — проводят посевы мокроты и идентифицируют их, а также выявляют их чувствительность к антибиотикам
- Плевральную пункцию используют при необходимости удаления жидкости или воздуха из плевральной полости, а также для введения в плевру лечебных средств при плевритах, возникших как осложнение пневмонии. Плевральную жидкость исследуют цитологически, оценивают физически, химически, микроскопически в нативных и окрашенных препаратах.
- Определение газов артериальной крови используют у больных с признаками дыхательной недостаточности.
- Назначают общий анализ мочи и дополнительный экспресс-метод, когда выявляются легионелллы, из-за который часто погибают больные.
- Бактериологию крови делают при наличии патологического процесса. Она помогает коррегировать лечение в больничных условиях.
Лучевая диагностика
Лучевая диагностика пневмоний имеет огромное значение в правильной постановке диагноза и определении очага воспаления и состоит из ряда методов, использующих действие лучей.
Методы лучевой диагностики пневмонии включают в себя:
- Обзорное рентгенографическое исследование органов дыхания двумя проекциями. Современные технологии воздействия рентгеновских лучей значительны и безвредны.
- Компьютерную томографию (КТ) легких. Этот метод позволяет подробно просмотреть изображения очагов, которые находятся в глубине и определить изменения.
- Ультразвуковое исследование (УЗИ) позволяет сделать оценку состояние плевры и ее полости при экссудате и очаге воспаления. УЗИ назначают для уточнения всей характеристики легочных процессов.
Лучевая диагностика нужна для установки размеров легочных изменений и последовательность развивающегося воспалительного процесса в долях легкого.
Беременным женщинам лучевую диагностику не назначают!
КТ легких
Томограмму лёгочной ткани назначают тогда, когда у больного предполагают воспаление у корня, чтобы тщательно изучить легочную ткань при воспалении легких. КТ выявляет изменения не только в паренхиме под разными углами, но и в средостении. Компьютер превращает контрастное исследование в изображение поперечного сечения, которое реконструируют на экране монитора, пленке слайда несколькими режимами.
КТ при пневмонии позволяет получить послойное изображение с уровнем корней легкого. Здесь пучок импульсного рентгеновского облучения проходит через слой легочной ткани.
Томографию легких выполняют при низкой интенсивности рентген-снимка легких, когда нужно разграничить несколько видов патологии органов дыхания, с детальной фокусировкой заданного слоя, неподвижного по отношению к рентгеновской пленке в течение всего времени проведения.
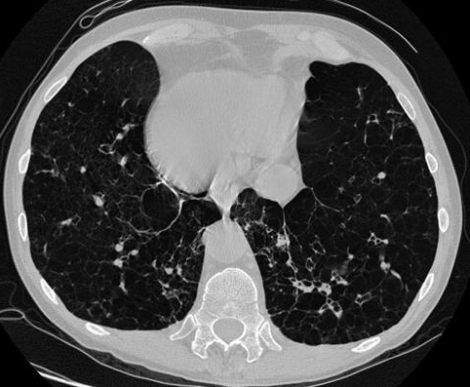
КТ способствует распознаванию очаговых изменений и распада легочной ткани и обладает следующими преимуществами: более высокой чувствительностью (чем рентген), безопасностью, безболезненностью, эффективностью и высокой точностью (достигает 94%), дает возможность предотвращения осложнений. Но ранние стадии пневмонии снижают его точность. Приборы для проведения КТ позволяют значительно снизить дозу облучения процедуры.
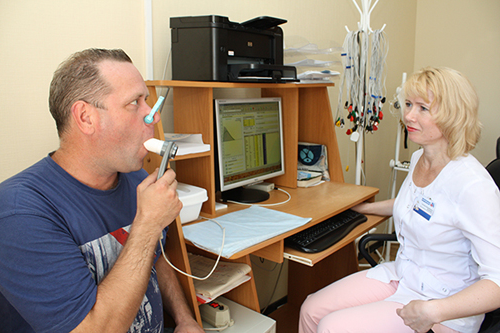
Спирография
Спирография — это запись регистрационных изменений объемов легкого графическим методом при движениях во время дыхания для получения показателя, описывающего легочную вентиляцию при помощи специальных приборов – спирографов.
Этот метод описывает воздушность объемов и емкость (характеристику упругости и растяжения органов дыхания), а также динамичность показателя определения количества воздуха, проходящего сквозь ткань легкого при вдохе и выдохе за принятую временную единицу. Показатели определяются режимом спокойного дыхания и проведением форсированных манёвров дыхания для выявления бронхиально–легочной обструкции.
Спирография при пневмонии показана в таких случаях:
- Когда нужно определить тип и степень легочной недостаточности, и при начальных признаках.
- Когда нужен мониторинговый анализ всех показателей вентиляционной способности органов дыхания и определение степени стремительности развития болезни.
- Для того, чтобы провести разграничительную диагностику недостаточности легких и сердца.
Данные спирографии изображаются в виде кривой: сначала при спокойном дыхании – затем при глубоком дыхании – затем манёвры с наиболее глубоким вдыханием, а затем — быстрым и долгим (6 с) выдохом, с определением форсированной жизненной емкости легкого (ФЖЕЛ). Затем проводят записывание максимума вентиляции легких за 1 мин. Существуют общепринятые нормы объема ФЖЕЛ. По ним определяют отклонения и измеряют проходимость трахеи и бронхов при пневмони.
Чтобы распознать воспаление легких с помощью всех способов диагностики, надо вовремя обращаться к врачу, так как медицина имеет много средств диагностирования пневмонии, чтобы предотвратить появление грозных осложнений.
Источник
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Источник…
Источник


