Письмо по пневмониям и гриппу
О направлении копии кратких рекомендаций П.А.Воробьева по дополнительной интенсивной терапии больных с пневмонией при гриппе
Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека направляет рекомендации экспертов формулярного комитета РАМН по дополнительной интенсивной терапии больных с пневмонией при гриппе для использования в работе.
Руководитель
Г.Г.Онищенко
Приложение. Краткие рекомендации по дополнительной интенсивной терапии больных с пневмонией при гриппе
Приложение
к письму Роспотребнадзора
от 2 февраля 2011 года N 01/1120-1-32
В 2009-2010 годы врачи столкнулись с эпидемией пневмоний у относительно молодых людей, протекавших стремительно, часто заканчивающихся смертью. Формулярный комитет при Президиуме Российской академии медицинских наук в ноябре 2009 года выступил с предварительными рекомендациями по лечению данной пневмонии. Настоящие рекомендации обобщают опыт нескольких коллективов из Российской Федерации и Казахстана.
Для дифференциальной диагностики можно использовать следующую таблицу:
Характеристики | Пневмония в период гриппа H1N1 | Микоплазменная пневмония и бронхит | Пневмококковая пневмония | ||
Сведения эпидемиологическогохарактера | Чаще зима | Осень-весна | Нет сезонности | ||
Кашель и его характеристики | Сухой, потом малопродуктивный | Могут быть тяжелые пароксизмы сухого кашля | Продуктивный | ||
Наличие мокроты и ее характеристики | Зависит от возбудителя вторичной инфекции | малопродуктивный | Мокрота «ржавая», может быть кровохарканье | ||
Температура тела | Более 38 | Чаще до 38 | 38-39 | ||
Ознобы | Могут быть | Характерен, иногда потрясающие | Есть | ||
Потливость | Не выражена | Может быть выражена очень сильно | Не характерна | ||
Боли в мышцах, костях, суставах | Присутствуют | Характерны | Не характерны | ||
Признаки интоксикации | Выражены | Есть, могут быть не выражены | Есть | ||
Данные рентгенологического исследования легких | Начало с поражения интерстиция, может быть двухстороннее, может быть похоже на начальные симптомы «респираторного дистресс синдрома» | Неоднородная инфильтрация чаще одной нижней доли Может быть двухстороннее поражение | Инфильтрация одной доли или более | ||
Параметры общего анализа крови | Лейкопения, лимфоцитопения, Тромбоцитопения, невысокое РОЭ | Лейкоцитоз, сдвиг влево, ускорение РОЭ | |||
Дыхательная недостаточность | Острейшая, превалирует в клинической картине | Подострая, выраженная | Обычно не выражена | ||
Вовлечение в патологический процесс других органов и систем | ДВС-синдром, полиорганная недостаточность | Головные боли, поражение верхних дыхательных путей | Плевриты, при тяжелом течении — ДВС-синдром | ||
Особенности пневмонии при гриппе H1N1 следующие: возраст госпитализированных в основном 20-60 лет, женщин 3/4 против 1/2 при сезонном гриппе, основная масса госпитализировалась с 5 по 15 день болезни, первично больные с гриппом H1N1 расценивались как более легкие, чем с сезонным гриппом.
Симптомы заболевания не отличались от таковых при сезонном гриппе: головная боль и непродуктивный кашель (почти у всех), одышка (80%), насморк (70%), боли в суставах (44-26%), кровохарканье (1/3), боль в горле (1/4), тошнота и рвота (1/3-1/8).
К моменту госпитализации, как правило, уменьшаются насморк, боли в горле, мышцах и суставах, нарастает одышка, кашель без отделения мокроты, кровохарканье, симптомы интоксикации. При использовании различных шкал оценки тяжести состояния в 3 раза чаще определялся прогностически неблагоприятный прогноз, чем при сезонном гриппе. Тяжесть состояния продолжает нарастать после госпитализации, и наихудшее состояние отмечается в целом к 8 дню госпитализации. В 1,5 раза чаще наблюдалась полиорганная недостаточность, чем при сезонном гриппе.
Диагностика и особенности ДВС-синдрома. При пневмонии ДВС-синдром обычно выявляется по лабораторным изменениям в коагулограмме — тромбоцитопения, изменения в агрегации тромбоцитов, появление продуктов паракоагуляции, снижение фибринолитической активности.
При поражении легких вследствие вирусного процесса ДВС-синдром имеет существенные отличия: умеренная кровоточивость и умеренный тромботический синдром. У умерших больных определяются множественные мелкоточечные и сливающиеся кровоизлияния в слизистые и серозные оболочки всех внутренних органов. В последующем появляется развернутая картина ДВС-синдрома с кровотечениями, полиорганной недостаточностью. Лабораторно ДВС-синдром характеризуется повышением фибриногена (у 50%), изменениями агрегации тромбоцитов у всех, снижение уровня тромбоцитов (у 45%), снижение плазминогена (у 30% больных), нормальный AT III (у 90%) и нормальный протеин С — 80%. Продукты паракоагуляции — высокий D-димер (у 65%) и высокий уровень РФМК (у 100%) характеризуют тяжесть ДВС-синдрома.
На первом месте среди симптомов заболевания — и по тяжести и по времени — острейшая дыхательная недостаточность — легочный дистресс-синдром. Обычно система свертывания отграничивает фибринозно-воспалительным валом очаг инфекции, блокируя как распространение инфекции, так и влияние «цитокинового взрыва» на организм в целом. При гриппе происходит прямое повреждение вирусом эндотелиоцитов легочных сосудов, и система свертывания лишается своего санационного отграничивающего свойства. Развивается эндотелиоз (З.С.Баркаган) с нарушением проницаемости сосудистой стенки. Маркерами поражения эндотелия при пневмонии H1N1 является выявление повышенного уровня эндотелина 1 у 63,6% больных и фактора Виллебранда у 83% больных.
Результатом исчезновения удерживающей функции эндотелия является нарушение проницаемости эндотелия легочных сосудов для плазменных белков и эритроцитов, проникновение в пораженные ткани вместо «отечной жидкости» крови с цитокинами, ингибиторами протеиназ, иммуноглобулинами, фибриногеном и др. Появление условий для развития внутриальвеолярных и внутритканевых коагуляционных реакций с участием тромбина и фибриногена — «фибриновое легкое» (А.И.Воробьев). Морфологически появляется серозно-фибринозный, затем — фибринозно-геморрагический экссудат.
Следует подчеркнуть, что на первых порах в развитии поражения легких не имеет значения бактериальная флора.
Особенностью поражения легких при гриппе H1N1 в 2009-2010 годах являлось тяжелейшие поражение у беременных. Именно в этой группе наблюдались наиболее выраженные поражения легочной ткани, часто — со смертельным исходом, причем не было отмечено четкой связи со сроками беременности. Гипоксемия при легочной недостаточности развивалась стремительно, в течение нередко 1-2-3 часов, сатурация кислорода опускалась до критических цифр в 58-72%.
Особенности поражения легких обуславливает низкую эффективность ИВЛ. Более того, при проведении ИВЛ легко развиваются механические повреждения легочной ткани и пневмоторакс. Причины этих явлений очевидны: исчезновение площади газообмена, механическая нестойкость легочной ткани. Для купирования дыхательной недостаточности рекомендуется, кроме «щадящих» режимов ИВЛ применение прямой оксигенации крови через любые! мембранные оксигенаторы (в том числе — диализаторы — в экстренной ситуации они могут оказаться «под рукой»). Не изучены возможности (но представляется перспективным методом) гипербарической оксигенации. Продолжительность ИВЛ в большинстве случаев составила от 2 недель до месяца.
В мире активно используют неинвазивную ИВЛ, которая имеет ряд особенностей: отсутствие механических повреждений дыхательных путей и легких, уменьшение бактериальных поражений легких (внутрибольничной инфекции), снижение длительности ИВЛ. Эти приспособления легко транспортируются, не стоят больших денег, можно использовать массово, включаться в контур автономных концентраторов кислорода (что невозможно для современных аппаратов ИВЛ из-за низкого давления, создаваемого концентратором).
Автономные концентраторы кислорода — недорогие приборы, располагающиеся у кровати пациента, дающие поток кислорода от примерно 5 литров в минуту при атмосферном давлении. В России представлен достаточный выбор этих приборов и в отсутствие кислородной «сети» в больницах они могут быть использованы в качестве дополнительных источников кислорода.
Возможным эффектом будет обладать антигипоксант полидигидроксифенилентиосульфонат натрия (гипоксен, прежнее название — олифен, Россия). Препарат повышает усвоение кислорода клетками, что демонстрируется многочисленными лабораторными исследованиями. Опыта применения его при дистресс-синдроме легких нет, однако он может оказаться полезным у этой группы больных.
Важнейшим элементом интенсивной терапии является интенсивное лечение ДВС-синдрома — профилактические дозы гепаринов, переливание свежезамороженной плазмы в объеме не менее 1 литра в сутки, плазмаферез (1-3 процедуры с замещением около 1 литра плазмы за процедуру). Антибиотикотерапия направлена на широкий спектр возбудителей, позже — сочетания антибиотиков в соответствии со спектром возбудителей.
Экспертами сообщается, что активная терапия позволяет существенно снизить летальность, хотя надежной статистики у Формулярного комитета нет.
Заместитель Председателя
Формулярного комитета РАМН,
профессор
П.А.Воробьев
Электронный текст документа
подготовлен ЗАО «Кодекс» и сверен по:
рассылка
Источник
Министерство здравоохранения Российской Федерации направляет для использования в работе алгоритм оказания помощи взрослому населению с внебольничными пневмониями, разработанный совместно с главным внештатным специалистом пульмонологом Министерства здравоохранения Российской Федерации С.Н. Авдеевым.
Просим довести указанный алгоритм до медицинских организаций субъектов Российской Федерации, оказывающих медицинскую помощь взрослому населению, а также организовать обучение медицинских работников по вопросам оказания медицинской помощи взрослому населению с внебольничными пневмониями в соответствии с алгоритмом.
О принятых мерах доложить в Министерство здравоохранения Российской Федерации в срок до 20 марта 2020 г.
Приложение: указанное на 13 л. в 1 экз.
Алгоритм оказания медицинской помощи взрослому населению с внебольничными пневмониями
Пневмонии — группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Наиболее важный с клинической точки зрения принцип предусматривает подразделение пневмонии на внебольничную пневмонию (ВП) и нозокомиальную пневмонию (НП).
Внебольничной считают пневмонию, развившуюся вне стационара, либо диагностированную в первые 48 часов с момента госпитализации.
ВП у пациентов с выраженной иммуносупрессией, включая лиц с ВИЧ-инфекцией, врожденными иммунодефицитами, получающих химиотерапию и/или иммунодепрессанты, реципиентов трансплантатов донорских органов и тканей отличаются от общей популяции по этиологии, характеру течения и прогнозу и не рассматриваются в рамках настоящего методического письма.
Тяжелая ВП — это особая форма заболевания, характеризующаяся развитием дыхательной недостаточности (ДН) и/или признаками сепсиса и органной дисфункции. Такие больные нуждаются в неотложной госпитализации в отделение анестезиологии и реанимации (ОАР).
Для выявления лиц, нуждающихся в неотложной госпитализации в ОАР, используются критерии Американского торакального общества/Американского общества по инфекционным болезням (ATS/IDSA).
В случае госпитализации прогностически важным является быстрое, не позже 4 часов после постановки диагноза, начало антибактериальной терапии (АБТ). В случае развития тяжелой ВП это время следует сократить до 1 часа.
Подозрение на пневмонию у врача должно возникать при:
1. Наличии у больного остро появившейся лихорадки (температура тела 38°С и выше) без признаков инфекции верхних дыхательных путей, в том числе:
— в сочетании с жалобами на кашель;
— одышку;
— ЧД 20/мин и выше;
— отделение мокроты;
— и/или при появлении боли в грудной клетке при дыхании.
Либо у больных острой респираторной вирусной инфекцией, у которых имеется повышенная температура несоответствующая тяжести течения ОРВИ (температура тела более 37,5°С), сохраняющаяся более 3-х суток, с кашлем с мокротой, локальными изменениями физикальных данных над легочными полями (см. ниже), появлением болей в грудной клетке при дыхании, симптомов интоксикации (снижение или потеря аппетита, повышенная утомляемость и потливость).
Всем таким пациентам должна быть выполнена рентгенография грудной клетки (не флюорография!), а также проведен общий анализ крови и биохимический анализ крови (в том числе определен уровень СРВ, креатинина и мочевины).
Наличие в общем анализе крови — лейкоцитоз > 10 х 109/л указывает на высокую вероятность бактериальной инфекции, а лейкопения < 3 х 109/л или лейкоцитоз > 20 х 109/л являются прогностически неблагоприятными признаками.
Физикальные признаки пневмонии:
— укорочение (притупление) перкуторного тона над пораженным участком легкого;
— локально выслушиваемое бронхиальное дыхание;
— усиление бронхофонии и голосового дрожания;
— локальные звучные мелкопузырчатые хрипы/крепитация.
У ряда пациентов (например, у пожилых) объективные признаки пневмонии могут отличаться от типичных проявлений заболевания или отсутствовать вовсе.
Рентгенологическая картина ВП:
Диагностика ВП практически всегда предполагает обнаружение инфильтративных изменений в легких.
При подтверждении диагноза пневмонии следует определить степень тяжести пневмонии:
Нетяжелое течение пневмонии — больные могут получать лечение амбулаторно или в стационарных отделениях общего профиля (терапевтических, пульмонологических),
Тяжелое течение пневмонии — больные лечатся только в стационаре, требуется неотложная госпитализация в ОАР.
Примечание: Самым важным является определение наличия органной дисфункции (дыхательной, сердечно-сосудистой, почечной или печеночной, церебральной недостаточности), при которой пациент немедленно должен быть госпитализирован в ОАР.
Для определения степени выбора места лечения необходимо использовать шкалу CURB-65.
Шкала CURB-65 включает анализ 5 признаков:
1) нарушение сознания, обусловленное пневмонией,
2) повышение уровня азота мочевины > 7 ммоль/л,
3) тахипноэ 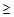
30/мин,
4) снижение систолического артериального давления < 90 мм рт.ст. или диастолического 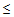
60 мм рт.ст.,
5) возраст больного 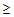
65 лет.
Наличие каждого признака оценивается в 1 балл, общая сумма может варьировать от 0 до 5 баллов, риск летального исхода возрастает по мере увеличения суммы баллов.
Группы CURB-65:
I группа (нетяжелое течение, летальность 1,5%) 0-1 балл: Амбулаторное лечение;
II группа (нетяжелое течение, летальность 9,2%) 2 балла: Госпитализация (предпочтительно) или амбулаторное лечение с ежедневным наблюдением;
III группа (тяжелое течение, летальность 22%) >3 баллов: Неотложная госпитализация.
У всех госпитализированных больных необходима оценка тяжести ВП по следующим критериям1:
Наличие одного «большого» или трех «малых» критериев являются критериями тяжелой ВП и показанием к немедленной госпитализации пациента в ОАР.
При наличии 0-1 баллов по шкале CURB-65 и отсутствии критериев тяжелой ВП следует учитывать наличие других прогностически неблагоприятных факторов, которые могут определять целесообразность госпитализации больного:
— Возраст >60 лет,
— Гипетрермия > 390С
— ЧД >24/мин, участие вспомогательной мускулатуры в акте дыхания
— Сатурация кислорода <93% при пульсоксиметрии
— лабораторные показатели: лейкопения (лейкоциты периферической крови < 3,0 х 109/л) или гиперлейкоцитоз (> 25.0 х 109/л), гематокрит < 30% или анемия (гемоглобин < 90 г/л),
— данные рентгенографии органов грудной клетки: инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада, быстрое прогрессирование инфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течении ближайших 2-х суток,
— наличие сопутствующих заболеваний: ХОБЛ, злокачественные новообразования, сахарный диабет, ХБП, застойная сердечная недостаточность, алкоголизм, наркомания, цирроз печени, выраженный дефицит массы тела, цереброваскулярные заболевания.
Примечание: при нетяжелом течении пневмонии, но при следующих ситуациях:
1) неэффективность стартовой антибиотикотерапии,
2) невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях,
Пациент также может быть госпитализирован в стационар.
Всем больным ВП тяжелого течения рекомендовано выполнение компьютерной томографии.
Показаниями для компьютерной томографии также являются:
1) отсутствие изменений в легких на рентгенограмме при высокой клинической вероятности пневмонии,
2) выявление нетипичных рентгенологических изменений у больного с предполагаемой пневмонией (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии, абсцесс легкого и др.),
3) рецидивирующие инфильтративные изменения в той же доле легкого (сегменте), что и в предыдущем эпизоде заболевания, или при затяжном течении пневмонии (> 4 недель).
Антибактериальная терапия ВП в амбулаторных условиях
(Федеральные клинические рекомендации по внебольничной пневмонии, 2019 г.)
В амбулаторных условиях могут получать лечение пациенты с нетяжелой пневмоний, не требующие госпитализации.
Выбор АБ препаратов осуществляется с учетом следующий факторов риска:
1. Прием системных антибиотиков в течение 3 месяцев (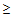
2-х дней)
2. Хронические заболевания (ХОБЛ; сердечная недостаточность; сахарный диабет; хроническая болезнь почек; цирроз печени; алкоголизм), наркомания, дефицит питания
3. Недавняя госпитализация (< 3 месяцев), пребывание в домах престарелых/интернатах, в/в введение лекарственных препаратов, гемодиализ, лечение ран в домашних условиях.
АБ у больных без факторов риска:
1. Амоксициллин 1000 мг внутрь 3 раза в день
АБ выбора у больных с факторами риска:
1) Амоксициллин/клавуланат внутрь 1000 мг 2 раза в день
2) Моксифлоксацин 400 мг внутрь 1 раз в день
3) Левофлоксацин 500 мг внутрь 2 раза в день
Примечание: все пациенты с температурой тела выше 38,00С должны на протяжении всего эпидимического сезона по заболеваемости ОРВИ и гриппа рассматриваться как потенциально страдающие высокопатогенным гриппом H1N1, коронаровирусной или вирусной пневмонией.
Отличительные особенности вирусных пневмоний:
1. На старте — типичная картина ОРВИ, минимальные аускультативные изменения, минимальные изменения при рентгенографии органов грудной клетки
2.»Стремительный» характер ухудшения течения заболевания
3. Развитие острого респираторного дистресс-синдром (ОРДС),
4. Отсутствие лейкоцитоза и значимого повышения СРБ.
Для верификации вирусного генеза пневмонии необходимо:
1) уточнить эпидемиологический анамнез (был ли пациент с ОРВИ в окружении, семье, находился ли больной или его окружение, родственники за рубежом в предшествующие 14 дней,
2) исследовать методом ПЦР мокроту (или, при ее отсутствии комбинированный респираторный мазок) на грипп и коронавирусную инфекцию для подтверждения и расшифровки вирусной этиологии заболевания (при госпитализации: всем обязательно в день поступления или на следующее утро после госпитализации)
Всем больным, при осмотре на дому, в приемном покое и т.д. необходимо измерять сатурацию с помощью пульсоксиметра, при подозрении на грипп, рекомендовать госпитализацию.
Всем пациентам, осмотренным на дому или обратившимся в приемный покой медицинской организации (в т.ч. в условиях инфекционного отделения) — выполнять рентгенографию органов грудной клетки (прямая + боковая проекция), пульсоксиметрию (с фиксацией результатов в медицинской карте больного!) и назначить общий анализ крови с лейкоцитарной формулой (для вирусной пневмонии характерны лейкопения, тромбоцитопения и лимфопения).
В случае отказа пациента от госпитализации (отказ фиксируется в медицинской документации и пишется рукой самого пациента!), назначить пациенту противовирусную и антибактериальную терапию внутрь:
1. Осельтамивир — 75 мг 2 раза в сутки,
2. Амоксициллин 1000 мг 3 раза в день, Амоксициллин/клавуланат 1000 мг 2 раза в день, моксифлоксацин 400 мг 1 раза в день или левофлоксацин 500 мг 2 раза в день (критерии выбора конкретного препарата см. выше)
Частота клинических осмотров больного пневмонией участковым терапевтом
Критерии эффективности антибактериальной терапии.
Первоначальная оценка эффективности терапии должна проводиться через 48-72 часов после начала лечения (повторный осмотр). Целесообразен телефонный контакт с пациентом на следующий день после начала терапии.
Основными критериями эффективности в эти сроки являются:
— снижение температуры,
— уменьшение симптомов интоксикации и выраженности основных симптомов пневмонии.
— Если у пациента сохраняется высокая температура тела и симптомы интоксикация, или симптоматика прогрессирует, то такого пациента следует госпитализировать в стационар.
— Порядок действий при оказании помощи больному с пневмонией:
— Бригада скорой медицинской помощи (далее — БСМП) или терапевт, направляющий больного в приемное отделение, сообщает по телефону в приемное отделение о прибытии пациента с признаками пневмонии. В талоне БСМП обязательно указывается сатурация на момент транспортировки.
— Получив информацию, диспетчер приемного отделения вызывает врача-терапевта, а при необходимости — врача анестезиолога-реаниматолога.
Показания для вызова врача анестезиолога — реаниматолога:
— ЧСС 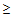
125 в минуту,
— ЧДД 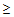
30 в минуту,
— SpО2 (на воздухе) < 90%,
— температура тела > 39.50С или < 35,5 0С,
— САД < 90 мм. рт. ст. или ДАД < 60 мм. рт. ст.
Врач анестезиолог-реаниматолог, получив информацию о прибытии пациента, прибывает в приемное отделение в течение 10-15 минут и ожидает пациента. Врач-терапевт также прибывает в приемное отделение сразу после получения информации и ожидает пациента. Бригада скорой медицинской помощи по прибытии в приемное отделение передает документы диспетчеру, а пациента — врачу-терапевту и врачу анестезиологу-реаниматологу.
При поступлении пациента в приемное отделение врач анестезиолог-реаниматолог оценивает его состояние. Если состояние пациента тяжелое — врач анестезиолог-реаниматолог выполняет мероприятия по восстановлению жизненно-важных функций и принимает решение о немедленной госпитализации в ОАР.
Если состояние пациента стабильное — врач-терапевт оценивает состояние пациента, выписывает назначение на исследование крови (развернутый общий анализ крови, биохимический анализ крови (креатинин, мочевина, АЛТ, ACT, общий белок, билирубин, СРБ, RW), и передает назначение медицинской сестре приемного отделения. Затем врач-терапевт осуществляет сбор анамнеза, производит осмотр пациента, измеряет сатурацию и делает назначение на рентгенографию органов грудной клетки. SpО2 в обязательном порядке фиксируется в медицинской документации, в том числе при первичном осмотре.
В то время как врач-терапевт собирает у пациента анамнез заболевания, медицинская сестра проводит забор крови и доставляет пробирки в клинико-диагностическую лабораторию.
Пациенту в стабильном состоянии проводится рентгенография органов грудной клетки в прямой и боковой проекциях. После получения описание рентгенограммы врач-терапевт оценивает необходимость назначения дополнительных исследований КТ, ЭХО-КГ, фибробронхоскопия) и консультаций узких врачей-специалистов.
Врач-терапевт на основании рентгенограммы, результатов исследования крови и дополнительных исследований (если они проводились) принимает решение о клиническом диагнозе и госпитализирует пациента в стабильном состоянии в отделение, а при наличии критериев тяжелого течения пневмонии — в АРО.
Лечение пациентов с пневмонией в отделении терапевтического профиля
При госпитализации пациента в терапевтическое отделение следует разделять больных на группы с учетом факторов риска:
Выбор АБ препаратов осуществляется с учетом следующий факторов риска:
1. Прием системных антибиотиков в течение 3 месяцев (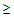
2-х дней)
2. Хронические заболевания (ХОБЛ; сердечная недостаточность; сахарный диабет; хроническая болезнь почек; цирроз печени; алкоголизм), наркомания, дефицит питания
3. Недавняя госпитализация (<3 месяцев), пребывание в домах престарелых/интернатах, в/в введение лекарственных препаратов, гемодиализ, лечение ран в домашних условиях.
1. АБ терапия у пациентов без факторов риска:
1.1. АБ выбора: амоксициллин/клавуланат 1,2 г в/в 3 раза в день или ампициллин/сульбактам 1,5 г 4 раза в день.
1.2. Альтернатива:
Левофлоксацин 500 мг в/в 2 раза в день или моксифлоксацин 400 мг в/в 1 раз в день
2. АБ терапия у пациентов с факторами риска:
2.1. АБ выбора: Амоксициллин/клавуланат 1,2 гр в/в 3 раза в день или ампициллин/сульбактам 1,5 г 4 раза в день, например, цефтриаксон 2,0 г в/в 1-2 раз в день или цефотаксим 2,0 г в/в 2-3 р/день), Левофлоксацин в/в 500 мг 2 раза в день или моксифлоксацин 400 мг в/в 1 раз в день;
2.2. Альтернатива: Цефтаролин 600 мг 2 раза в день
При наличии показаний, всем пациентам дополнительно к АБТ могут назначаться противовирусные препараты в соответствии с принятыми стандартами.
Оценивать эффективность антибактериальной терапии следует через 48-72 часа.
Контроль OAK, СРБ производится на 3-й сутки, при улучшении, далее на 10-14 сутки, перед выпиской.
Контроль СРБ производится только количественно (!).
Контрольная рентгенография органов грудной клетки выполняется при клиническом ухудшении больного немедленно
Критериями для выписки больного из стационара служат:
— Стойкая нормализация температуры тела (более 3-х суток),
— Отсутствие лейкоцитоза или лейкопении в OAK,
— Значимое снижение уровня СРБ (>50% от исходного)
— Убедительная положительная клиническая динамика (уменьшение выраженности или полный регресс симптомов и признаков пневмонии)
Примечание: в случае госпитализации пациента с подозрением на вирусную пневмонию или грипп лечебная схема должна включать в себя противовирусные препараты, в соответствии с разработанными Министерством здравоохранения Российской Федерации методическими рекомендациями.
При поступлении пациента в терапевтическое отделение необходимо выполнить общий анализ мокроты и бактериоскопию на БК, культуральное исследование мокроты, ЭКГ, по показаниям — ЭХО-КГ, УЗИ ОБП, почек, УЗДГ вен нижних конечностей
Оценка состояния пациента проводится: в 1-е сутки каждые 3 часа, далее — 2 раза в день, контролируются следующие показатели:
— сатурация кислорода,
— температура тела,
— артериальное давление,
— ЧДД
— ЧСС
— уровень сознания.
В случае ухудшения состояния пациента медицинская сестра отделения немедленно вызывает врача-терапевта.
Условием для вызова врача-терапевта являются следующие показатели:
— температура тела 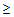
38°С,
— артериальное давление 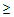
95/65 мм.рт.ст.,
— ЧСС>115/мин,
— любое нарушение сознания.
— цианоз
— ЧДД> 30/мин,
Врач-терапевт, получив вызов от палатной медицинской сестры, оценивает состояние пациента, назначает или корректирует лечение, а в случае необходимости вызывает врача анестезиолога-реаниматолога.
Показания для вызова бригады ОАР:
— САД 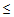
90 мм.рт.ст.,
— ДАД 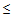
60 мм.рт.ст.
— температура тела 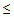
35,5 или 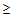
40°С,
— ЧСС > 125 ударов в минуту,
— сатурация кислорода 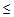
90% (у беременных 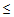
92%),
— ЧДД > 30 в минуту,
— любое нарушение сознания.
Получив вызов, врач анестезиолог-реаниматолог прибывает в отделение и выполняет мероприятия по восстановлению жизненно-важных функций. При наличии показаний, пациент госпитализируется в отделение ОАР.
При госпитализации больного в ОАР выбор режима антибактериальной терапии зависит от наличия следующих факторов риска инфицирования P. aeruginosa:
— муковисцидоз, бронхоэктазы,
— длительная терапия системными ГКС,
— недавний прием системных АБ (особенно нескольких курсов)
При переводе в ОАР важны своевременные переводы на ИВЛ и применение протективных режимов вентиляции. Коррекция лечения проводится по согласованию с реаниматологом.
Протокол ведения в АРО
——————————
1 Могут учитываться дополнительные критерии — гипогликемия (у пациентов без сахарного диабета), гипонатриемия, необъяснимый другими причинами метаболический ацидоз/повышение уровня лактата, цирроз, аспления, передозировка/резкое прекращение приема алкоголя у зависимых пациентов.
2 Остаточный азот мочевины = мочевина, ммоль/л.
Минздрав определил порядок оказания помощи взрослому населению с внебольничными пневмониями. Перечислены признаки заболевания.
Источник


