Пневмонии у детей длительное течение
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Источник…
Источник
Из этой статьи вы узнаете о том, что такое затяжная пневмония у ребенка, ее симптомы и причины, о том, как проводится лечение затяжной пневмонии, и какие меры профилактики вы можете проводить, чтобы оградить ребенка от этого заболевания.

Причины затяжной пневмонии
Затяжная пневмония (pneumonia protracta) — это заболевание, при котором клинические и рентгенологические изменения в легких сохраняются до 6 нед. и более, могут продолжаться до 6 — 8 мес. и заканчиваются выздоровлением.
В настоящее время затяжная пневмония рассматривается как самостоятельное заболевание, занимающее промежуточное положение между острой и хронической формами заболевания. Болезнь может быть причиной формирования хронического воспаления легких.
Проблема этого заболевания приобретает особую важность для детей раннего возраста, т.к. оно регистрируется среди них в 6,5 раз чаще, чем в других возрастных группах.
Затяжное течение пневмонии
Причины, по которым возникла затяжная пневмония у ребенка, многочисленны и недостаточно изучены. Определенное значение имеет особо вирулентная микрофлора — так называемые бронхопатогенные возбудители, обладающие тропностью к легочной ткани и развитию гнойного воспаления (палочка инфлюэнцы, стафилококки). При этом отдельные штаммы микробов в ассоциации с другими возбудителями могут менять свои свойства, становятся нечувствительными к антибиотикам, приобретают способность к усиленному росту. Особенно тяжелые повреждения бронхолегочной системы вызывают вирусы в сочетании с грамотрицательной и кокковой флорой. Склонность к затяжному течению приобретают пневмонии, вызванные пневмоцистами, микоплазмами. Кроме того, создаются условия для усиленного роста грибковой флоры, которая может длительно поддерживать воспалительные изменения в легких. Наконец, под влиянием антибактериальных препаратов возможно появление L-форм бактерий, которые частично или полностью теряют оболочку вместе с антигенной детерминантой, приспосабливаясь к длительному персистированию в организме. В определенных условиях они ревертируют в прежнее состояние с восстановлением вирулентности. Этим можно объяснить рецидивы заболевания даже при отсутствии явного реинфицирования.
Причиной, из-за которой возникает затяжная пневмония у ребенка может быть тяжелое и осложненное течение острой пневмонии, особенно с локализацией процесса в средней доле, где дренаж и вентиляция затруднены вследствие анатомических особенностей.
Существенную роль играют преморбидный фон и сопутствующие заболевания, рахит, гипотрофия, экссудативный диатез, внутричерепная родовая травма, недоношенность. Ацидоз при «цветущем» рахите способствует снижению тонуса сосудов легких, их полнокровию и застойным явлениям, что приводит к набуханию интерстиция легких, утолщению межальвеолярных перегородок, уменьшению воздушности легких. Все это усугубляется общей мышечной гипотонией, особенно дыхательной мускулатуры и диафрагмы. Уменьшение экскурсии грудной клетки, неравномерность вентиляции легких, возникновение микро- и макроателектазов приводят к затяжному течению пневмонии.
При экссудативном диатезе имеют значение:
- повышенная проницаемость сосудов и клеточных мембран;
- склонность к быстрому образованию отека и гиперсекреции;
- нарушения иммунного ответа и сниженная сопротивляемость по отношению к инфекционным агентам.
Своевременному разрешению пневмонии у таких детей препятствует наличие очагов инфекции в носоглотке, которые служат стойким источником микробного обсеменения бронхолегочной системы и очагом сенсибилизации ребенка.
Затяжная пневмония у недоношенных детей
Она выражена морфологической незрелостью и функциональной слабостью дыхательного центра и органов дыхания (у новорожденных с внутричерепной родовой травмой и повреждением центральной нервной системы). Поверхностное, аритмичное дыхание, периодически возникающие длительные апноэ, приступы асфиксии, и недостаточное количество сурфактанта приводят к неравномерной вентиляции легких, появлению гипопневматозов, первичных и вторичных ателектазов. Кроме того, воспалительный процесс в легких осложняется множественными кровоизлияниями, свидетельствующими о нарушении сосудистой проницаемости, связанной, по-видимому, с гипоксией.
Патогенез затяжной пневмонии
К ее появлению приводят также наследственные заболевания, такие как муковисцидоз, дефицит oti-антитрипсина, иммунодефицитные состояния и врожденные пороки развития дыхательной системы (кисты, гипоплазия, секвестрация легкого, стенозы, деформация и атрезия трахеи и бронхов и др.), и нарушение дренажной функции и застой инфицированного секрета.
Важное место в патогенезе принадлежит изменению адаптационных возможностей и иммунобиологических реакций организма ребенка в результате влияния вирулентной инфекции, гипоксемии, токсемии, а также вследствие проводимой антибактериальной терапии. Эти изменения подтверждаются снижением титра комплемента, показателей фагоцитарной активности лейкоцитов, снижением уровня пропердина, лизоцима и др., дисбалансом Т- и В-лимфоцитов. На этом фоне большое значение приобретают развивающиеся в результате длительной микробной сенсибилизации и воспаления процессы микробной аллергии и аутоаллергии.
Все легочные воспалительные заболевания, как правило, сопровождаются выработкой противомикробных антител и неспецифических противолегочных аутоантител, связывающихся с легочным антигеном. Титр противолегочных антител повышается более существенно при длительном течении по сравнению с острым. Эти аутоантитела могут вызывать неспецифические повреждения тканей (иммунное воспаление). Сенсибилизированный организм способен отвечать на воздействие даже неспецифического раздражителя параллергической реакцией, проявляющейся в клинике рецидивом заболевания.
Симптомы затяжной пневмонии
По распространенности воспалительного процесса затяжная пневмония может быть как очаговой, так и сегментарной, локализоваться в одной или нескольких долях легких, с одной или двух сторон.
В большинстве случаев характерно незначительное нарушение общего состояния. У ряда больных может отмечаться бледность, повышенная утомляемость при нормальной или субфебрильной температуре тела. Высокая температура наблюдается редко. Одним из наиболее постоянных симптомов является кашель. Он может быть как сухим, так и влажным, частым или редким.
В связи со слабостью кашлевого рефлекса и дыхательной мускулатуры маленькие дети плохо откашливают мокроту и часто заглатывают ее. Нередко из-за недостаточной эффективности кашля появляются хриплое, клокочущее дыхание, одышка смешанного характера. Последняя бывает незначительной или умеренной и более выражена у грудничков. Изменения в легких сопровождаются преимущественно коробочным оттенком перкуторного звука за счет эмфиземы, иногда с отдельными участками его укорочения, аускультативно-жестким дыханием и рассеянными сухими или влажными разнокалиберными хрипами, как правило, на вдохе и выдохе. Реже над областью пораженного легкого выслушивается ослабленное дыхание, там же могут быть мелкопузырчатые хрипы и даже крепитация как остаточные явления длительно сохраняющихся локальных изменений при общей положительной динамике процесса.
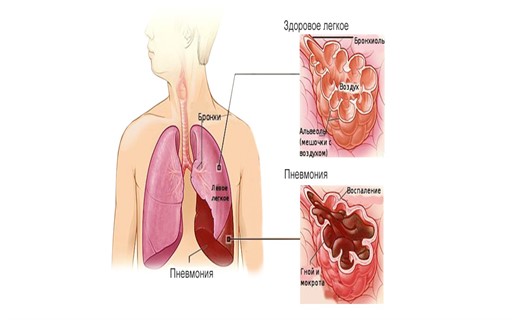
Признаки затяжной пневмонии у ребенка
К экстрапульмональным признакам относят лабильность пульса со склонностью к тахикардии при небольшой физической нагрузке и даже в состоянии покоя. Затяжная пневмония у ряда малышей протекает с дыхательной аритмией и появлением систолического шума функционального характера, также умеренно увеличивается в размерах печень. Характерна общая мышечная гипотония. Может развиться дистрофия. Указанные изменения чаще всего связаны с метаболическими нарушениями в органах и с гипоксией различной степени и по мере выздоровления ребенка постепенно исчезают.
Изменения показателей периферической крови обычно нестойки, выявляются не у всех больных и представлены чаще всего умеренным лейкоцитозом с нерезким нейтрофильным сдвигом, иногда преходящей эозинофилией; СОЭ, как правило, не более 15 — 20 мм/ч. У некоторых больных появляется тенденция к развитию гипохромной анемии.
Исследования затяжной пневмонии
- При рентгенологическом исследовании выявляются участки усиления бронхо-сосудистого рисунка со стороны пораженного легкого, нередко с явлениями перибронхиальной и периваскулярной инфильтрации легочной ткани. Инфильтративные тени бывают неоднородными и носят очаговый или сегментарный характер. Нередко отмечается реакция корня легкого. Наиболее часто воспалительный процесс локализуется в средней и нижней долях правого легкого, в нижней доле и язычковых сегментах левого легкого. У 10 — 25% больных при рентгенологическом исследовании диагностируются ателектазы легочной ткани.
- Эндоскопическое исследование бронхиального дерева выявляет воспалительные изменения слизистой оболочки бронхов в зоне пораженных сегментов легкого, которые нередко носят распространенный характер.
Для детей раннего возраста наиболее характерны набухание и гиперемия слизистой оболочки бронхов и гиперпродукция секрета. Такие изменения приводят к значительному сужению бронхиальных просветов, обтурации их секретом и возникновению ателектазов и участков гипопневматоза. При этом выделяемый секрет бывает слизисто-серозным, гнойным или слизисто-гнойным. Гной в бронхиальном секрете косвенно свидетельствует о наличии в нем бронхопатогенной флоры и о более активном воспалении.
Длительно текущий патологический процесс может привести к деформации бронхов воспалительного и дистонического характера, исчезающей по мере выздоровления ребенка.
Как протекает затяжная пневмония у ребенка?
Течение бывает торпидным с очень медленной положительной динамикой или волнообразным с кратковременными периодами уменьшения легочных изменений и последующим усилением клинико-рентгенологических проявлений заболевания.
Диагностика затяжной пневмонии у детей
Большое значение имеют данные о сроках, когда началась затяжная пневмония у ребенка, характере и длительности, а также об эффективности проводимой терапии. Из клинических симптомов важно установить наличие стойко сохраняющегося кашля и физикальных изменений в легких в виде локальных или рассеянных хрипов, что свидетельствует о текущем процессе. Дополнительным (но не всегда выявляемым) признаком является укорочение перкуторного звука в области воспалительного очага.
- Наиболее ценные сведения дают результаты многоосевого рентгенологического исследования. Они позволяют выявить наличие легочной и перибронхиальной инфильтрации, установить наиболее достоверно локализацию и распространенность процесса, и наличие ателектазов, гипо-пневматизацию определенных участков легкого, увеличение лимфатических узлов и т. д.
- Об активности воспалительного процесса могут косвенно свидетельствовать изменения показателей периферической крови, а также визуальный осмотр бронхиального дерева с помощью трахеобронхоскопии. Этот метод может быть также использован для установления характера эндобронхита (катаральный, гнойный) и определения доминантного возбудителя и его чувствительности к антибактериальным препаратам. При локализации очага воспаления в средней доле иногда приходится прибегать к бронхографии.
При установлении диагноза «затяжная пневмония» необходимо указывать локализацию и распространенность процесса. Достоверный диагноз может быть поставлен лишь после длительного, в течение 6 — 8 месяцев, наблюдения за динамикой патологического процесса, отражающей уменьшение или ликвидацию изменений в легких, и после исключения ряда заболеваний, нередко маскирующихся затяжной пневмонией.
Дифференциальный диагноз следует проводить с:
- хронической пневмонией,
- пневмопатиями, обусловленными поражением носоглотки и бронхов,
- а также с первичными диффузными пневмофиброзами и муковисцидозом.
Лечение затяжной пневмонии у детей
Для лечения необходимо ликвидировать факторы, определяющие длительное течение. Следует учитывать, что длительно текущий воспалительный процесс и предшествующее лечение нередко меняют свойства возбудителя и реактивность макроорганизма. В связи с этим для проведения антибактериальной терапии должны быть определенные показания: субфебрильная температура или подъемы ее до фебрильной, мокрота гнойного характера, изменения в периферической крови (лейкоцитоз, нейтрофилез, повышение СОЭ), т. е. клинические признаки активности воспалительного процесса. Предпочтение отдается антибиотикам широкого спектра действия, преимущественно с бактерицидным эффектом. Длительность их применения зависит от динамики воспалительного процесса в легких, которая оценивается по результатам клинико-рентгенологического исследования и подтверждается лабораторными данными.
Лечение затяжной пневмонии медикаментами
Кроме антибиотиков, затяжная пневмония у ребенка может быть вылечена с использованием муколитических средств (мукалтин внутрь, ацетилцистеин, мукосольвин, трипсин, химопсин в электроаэрозолях по 10-12 процедур на курс) и отхаркивающих, и методов, способствующих удалению разжиженного секрета из дыхательных путей (лечебный массаж, вибромассаж, дыхательная гимнастика, постуральный или позиционный дренаж). С этой же целью применяют паровые и тепловлажные ингаляции. Повышенная вязкость мокроты требует назначения обильного питья. При наличии симптомов бронхиальной обструкции необходимо назначить бронхоспазмолитические препараты (эуфиллин, эфедрин и др.) в виде электроаэрозолей или для приема их внутрь.
Быстрого и стойкого рассасывающего и противовоспалительного эффекта добиваются с помощью физиотерапевтического лечения, направленного на улучшение лимфо- и кровообращения, повышение тканевого обмена, восстановление механизмов регуляции функции бронхов и легких:
- УВЧ на грудную клетку — 8 — 10 сеансов по 5 — 7 мин,
- микроволновая терапия — 5 — 8 процедур,
- индуктотермия электродами вихревых токов (ЭВТ) — 7 — 10 процедур по 5 — 7 — 12 мин,
- электрофорез с кальцием, магнием, медью, дионином, аскорбиновой кислотой — 10 процедур на курс,
- фракционное ультрафиолетовое облучение на спину, тепловые процедуры (аппликации парафина, озокерита) — 10 — 12 сеансов на курс.
Как лечить затяжную пневмонию у ребенка?
Для восстановления изменений реактивности организма широко используют гипосенсибилизирующую терапию антигистаминными препаратами, для нормализации метаболических процессов, уменьшения сосудистой проницаемости и стимуляции процессов регенерации — витаминотерапию (витамины С, В, А и Е). Наряду с этим необходимы биогенные стимуляторы (экстракт алоэ, апилак) и препараты, воздействующие на неспецифические защитные механизмы (пентоксил, метилурацил и др.)
При недостаточной эффективности в течение 2 — 3 месяца комплексной терапии показано обследование и лечение ребенка в специализированном пульмонологическом стационаре. Здесь, наряду с указанными выше способами лечения, применяются такие методы воздействия, как бронхоскопический лаваж дыхательных путей, т.е. промывание бронхов с последующей аспирацией бронхиального секрета и введением антибиотиков и антисептиков непосредственно в очаг воспаления. Эндобронхиальный способ введения антибиотиков является высокоэффективным методом лечения длительно текущего бронхита. Показанием для его использования являются стойкие гнойные или катарально-гнойные изменения в бронхах. Лечебная бронхоскопия проводится курсом в 3 — 4 процедуры с интервалом между ними в 4 -5 дней. Антибиотик во время бронхоскопии вводится однократно после предварительного туалета бронхов в максимально допустимой суточной дозировке.
Важным условием того, что затяжная пневмония у ребенка будет вылечена, является соблюдение принципа преемственности между лечебными учреждениями (стационар — санаторий — поликлиника).
В санатории показано проведение реабилитационных мероприятий. Среди них большое значение имеет организация лечебно-охранительного режима и рационального питания. Обязательными являются занятия лечебной физкультурой, а также использование закаливающих водолечебных процедур.

Профилактика затяжной пневмонии
Первичная профилактика заключается в ранней диагностике и рациональном лечении острой пневмонии, тщательном клинико-рентгенологическом контроле за ее течением и исходом, и активном диспансерном наблюдении за детьми, перенесшими тяжелую или осложненную деструктивную острую пневмонию в течение 3 — 6 мес., с своевременной коррекцией остаточных явлений заболевания.
К мерам, предупреждающим формирование хронической формы заболевания, следует отнести комплексное лечение затяжной пневмонии, направленное на ликвидацию воспалительных изменений в легких с полным восстановлением вентиляционной способности и нормализацией иммунной реактивности больного, а также организацию диспансерного наблюдения в поликлинике за реконвалесцентами. Оно должно длиться не менее 1 — 1/2 лет с профилактическими осмотрами каждые 3 — 4 мес. Отсутствие клинико-рентгенологических признаков заболевания в период наблюдения позволяет говорить о выздоровлении ребенка и снятии его с диспансерного учета.
Прогноз лечения. Определяется в первую очередь возможностью устранения этиотропного фактора. При рациональной терапии выздоровление наступает через 3 — 4 мес. от начала заболевания. Процесс может быть обратимым и при большей длительности заболевания (до 6 — 8 мес). Сохранение рентгенологических изменений более длительное время при отсутствии клинических симптомов должно настораживать, т.к. может свидетельствовать о формировании хронической формы болезни. Указанные сроки, как бы определяющие рамки затяжной пневмонии, условны, т.к. у ряда больных необратимые изменения в легких и формирование хронической пневмонии начинаются значительно раньше, даже в самом начале заболевания. Это особенно характерно для тяжелых деструктивных острых форм заболевания.
Источник


