Пневмонии во время эпидемии гриппа
Вирусные инфекции являются причиной 5–15 % всех внебольничных пневмоний, основное значение среди них имеет вирус гриппа [1, 2, 3]. Эпидемии гриппа случаются практически ежегодно, преимущественно в зимнее время. Опустошающие пандемии гриппа известны со времен античности и средних веков (1580 и 1782 г.г.). Однако наиболее трагичной по своим последствиям явилась пандемия “испанки” в 1918–1920 г.г., которая унесла более 20 млн жизней. Совсем недавно, в 1997г. эпидемия гонконгского гриппа (А/H5N1) напомнила нам о том, что данное инфекционное заболевание по–прежнему обладает высоким летальным потенциалом [4].
Грипп часто приводит к осложнениям по стороны респираторного аппарата, к которым относятся: острый ларинготрахеобронхит (круп), бронхиолит, пневмония, абсцесс легких, эмпиема плевры, обострения хронического бронхита и бронхиальной астмы [5]. Пневмония является одним из самых тяжелых осложнений. Практически до 50–х годов оставалось неясным, вызывается ли пневмония при гриппе самим вирусом, или связана со вторичной бактериальной инфекцией. Такие сомнения были связаны со сложностью идентификации возбудителя пневмонии, так как сам вирус гриппа был выделен лишь в 1933 г. Первая возможность для тщательного изучения роли бактерий и вируса при пневмонии представилась лишь во время пандемии 1957–1958 г.г., когда было показано, что около 25% всех фатальных пневмоний имели вирусную природу, а у большинства больных со вторичной бактериальной пневмонией также была обнаружена и вирусная инфекция [5, 6].
Пневмония при гриппе часто имеет драматическое течение. Во время эпидемии гриппа 1989–1990 г.г. в Великобритании (Leicestershire) умерли 78 из 156 больных, госпитализированных с пневмонией на фоне гриппа, причем треть летальных исходов наступила в первые 48 часов от момента госпитализации [4].
В настоящее время при гриппе принято выделять три формы пневмонии [7]: первичная вирусная пневмония, вирусно–бактериальная пневмония, вторичная бактериальная пневмония.
Первичная вирусная пневмония
Значительная доля летальных пневмоний может быть связана не с сопутствующей бактериальной инфекцией, а непосредственно с инвазией и размножением вируса в легких. Наиболее уязвимыми для развития первичных гриппозных пневмоний являются больные с интеркуррентными сердечно–сосудистыми заболеваниями, иммунодефицитами, беременные женщины, дети [5, 8, 9, 10]. Начальные проявления заболевания типичны для гриппа, однако уже в течение 12–36 часов больные отмечают нарастание одышки, которая часто сопровождается кашлем со скудным количеством мокроты и прожилками крови. В редких случаях возможно массивное кровохарканье. Плевральные боли встречаются нечасто.
На момент госпитализации манифестируют явления дыхательной недостаточности. Выражены тахипноэ, тахикардия, цианоз. Аускультативная картина меняется по мере прогрессирования заболевания. На начальных этапах выслушивается крепитация, инспираторные жужжащие хрипы и иногда сухие свистящие хрипы в нижних отделах легких, впоследствии хрипы распространяются на все отделы легких, дыхание становится ослабленным. В терминальных стадиях заболевания хрипы и дыхание практически не выслушиваются, в то время как значительно выражено тахипноэ. Иногда диспноэ и ажитация больного выражены настолько, что пациент не способен переносить кислородную маску. В ряде случаев вирусная пневмония может осложняться острой почечной недостаточностью и синдромом диссеминированного внутрисосудистого свертывания.
У большинства больных лабораторные исследования выявляют лейкоцитоз периферической крови (до 20 тыс/мл) за счет повышения содержания зрелых нейтрофилов и палочкоядерных форм. В то же время в мокроте основными клеточными элементами являются мононуклеары, а данная диссоциация между цитологическим составом мокроты и периферической крови свидетельствует в пользу первичной вирусной пневмонии, а не вторичной бактериальной инфекции [7]. При рентгенографии грудной клетки выявляют двусторонние сливные инфильтративные затемнения, расходящиеся от корней легких, что может симулировать картину кардиогенного отека легких. Может также наблюдаться небольшой плевральный или междолевой выпот.
Во время пандемии 1957–1958 г.г. летальность от первичной вирусной пневмонии достигала 80% [11]. На посмертном морфологическом исследовании обнаруживают признаки трахеита, бронхита, бронхиолита и потерю нормальных реснитчатых эпителиальных клеток. Альвеолы обычно заполнены отечной жидкостью, присутствуют как мононуклеарные, так и нейтрофильные инфильтраты, которые часто сопровождаются интраальвеолярными геморрагиями. Характерной морфологической находкой также являются бесклеточные гиалиновые мембраны, выстилающие альвеолы. Из ткани легких выделяют вирус гриппа, часто в очень высоком титре, и обычно не обнаруживают признаков застойной сердечной недостаточности и вторичной бактериальной инфекции.
В настоящее время не существует эффективной терапии первичной гриппозной пневмонии. Часто назначают противовирусный препарат амантадин, однако убедительные данные о его пользе при пневмонии отсутствуют. Амантадин препятствует проникновению вирусов гриппа А в клетки, поэтому он имеет в основном профилактическое значение. Амантадин может предотвратить клинические проявления гриппа у 70% контактировавших с вирусом гриппа А [12]. У больных гриппом А с легкими респираторными симптомами амантадин способен привести к более быстрому восстановлению легочных функций. Данный препарат эффективен только при назначении в течение первых 48 часов от начала заболевания [11].
Также не существует и доказательств эффективности при вирусной пневмонии новых ингибиторов нейраминидазы – занамивира и оселтамивира, которые целесообразно использовать только в течение первых 24–48 часов от момента появления симптомов [13]. Нет также и убедительных данных об эффективности глюкокортикоидов при первичной вирусной пневмонии.
Вирусно–бактериальная пневмония
При данном типе пневмонии интервал между возникновением первых респираторных симптомов и признаками вовлечения в процесс паренхимы легких может составлять до 4 суток, в течение этого периода может наблюдаться даже некоторое улучшение состояния больного. В большинстве случаев наблюдаются продуктивный кашель с гнойной или кровянистой мокротой, потрясающие ознобы и плевральные боли. В момент госпитализации, как правило, налицо признаки выраженной дыхательной недостаточности: тягостное диспноэ, тахипноэ, цианоз. При физикальном исследовании обнаруживается разнообразная картина. Большинство больных имеют признаки локальной консолидации, вовлекающей в процесс долю или несколько долей легких, данную картину дополняют признаки массивного вовлечения в процесс паренхимы легких, проявляющейся диффузными сухими инспираторными жужжащими хрипами и свистящими инспираторными и экспираторными хрипами. Иногда имеются только сухие жужжащие и свистящие хрипы без признаков консолидации. Рентгенографическая картина легких представлена диффузными инфильтративными затемнениями, сходными с таковыми при первичной гриппозной пневмонии, или комбинацией диффузных инфильтратов с очагами фокальной консолидации.
Число лейкоцитов периферической крови может колебаться от 1 до 30 тыс/мл. При нормальном или повышенном числе лейкоцитов преобладают зрелые и молодые формы полинуклеаров, в то время как лейкопения обычно сопровождается гранулоцитопенией. Цитологический состав мокроты представлен в подавляющем большинстве случаев полинуклеарными лейкоцитами, даже у больных с резко выраженной лейкопенией периферической крови, кроме того, мокрота содержит большое количество бактерий.
В половине случаев вирусно–бактериальной пневмонии причинным микробным фактором является Staphylococcus aureus. Причины частой ассоциации гриппа и S. aureus следующие: повреждение вирусом гриппа мукоцилиарного эскалатора приводит к аккумуляции и адгезии S. aureus; S. aureus секретирует протеазу, расщепляющую гемагглютинин вируса гриппа, переводя его в активную форму и усиливая вирулентность; вирус гриппа приводит к депрессии клеточно–опосредованного иммунитета и функции полиморфно–ядерных лейкоцитов, что благоприятствует колонизации микроорганизмов на уже поврежденной слизистой дыхательных путей.
Частая ассоциация гриппа и S. aureus делает обязательным назначение на первом этапе терапии больным с подозрением на вирусно–бактериальную пневмонию антибиотиков, активных в отношении стафилококка. Даже при ранней и адекватной антибиотикотерапии летальность при данной форме пневмонии достигает 50% [7]. Комбинация сочетанной вирусной и бактериальной пневмонии и лейкопении говорит в пользу стафилококковой пневмонии и очень плохого прогноза заболевания. Диагноз стафилококковой инфекции у этих больных так очевиден, летальность так высока, а время от начала появления первых симптомов пневмонии и смерти больного так коротко, что необходимо немедленное назначение антибиотиков, обладающих активностью к пенициллин–резистентным S. aureus: оксациллин (2 г каждые 4–6 часов); цефалоспорины I–II поколения – цефазолин (1 г каждые 8 часов), цефуроксим (750 мг каждые 8 часов); ципрофлоксацин (200– 400 мг каждые 12 часов); клиндамицин (600 мг в/в каждые 6– 8 часов), имипенем/циластатин (тиенам, доза зависит от тяжести инфекции, обычно 500 мг в/в каждые 6–8 часов). Тиенам обладает исключительно широким спектром антибактериальной активности, что особенно благоприятно при назначении эмпирической терапии. В популяциях, где высока вероятность выявления метициллин–резистентных штаммов (в стационарах, домах инвалидов до 30– 40 %), наиболее оправданным выбором является назначение ванкомицина (1 г каждые 12 часов, необходима коррекция дозы при почечной недостаточности).
Вторичная бактериальная пневмония
Вторичная бактериальная пневмония является наиболее частым осложнением гриппа, вследствие повреждающих эффектов вируса гриппа на цилиарный эпителий, замедления мобилизации лейкоцитов, нарушения процесса нейтрализации бактерий полиморфно–ядерными фагоцитами. У большинства больных диагноз вторичной бактериальной пневмонии может быть поставлен на основании анамнеза. Обычно пациент переносит типичный грипп, за которым следует период явного улучшения, некоторые больные даже успевают приступить к работе. Однако затем через 3–14 дней после первых симптомов гриппа состояние пациента быстро ухудшается: появляются вторая волна лихорадки с ознобом, боли в грудной клетке плеврального характера, кашель с гнойной мокротой, может быть кровохарканье. Примерно в одной трети случаев заболевание не имеет двухфазного характера, и симптомы пневмонии “накладываются” на симптомы гриппа.
Физикальное обследование обнаруживает признаки фокального паренхиматозного процесса, часто с классическими признаками консолидации, эти данные подтверждаются рентгенографическим исследованием грудной клетки. Окраска мокроты по Граму позволяет выявить большое количество бактерий и полиморфно–ядерных лейкоцитов. Наиболее частым причинным бактериальным патогеном при данной форме пневмонии является пневмококк, относительно часто выявляют и стафилококк – в 15–30% случаев [6]. Более редки Haemophilus influenzae и Streptococcus pyogenes, еще реже встречаются грамотрицательные бактерии (Enterobacter spp., Serratia spp., Klebsiella spp.) и анаэробы (Bacteroides spp.). У больных со вторичной бактериальной пневмонией нет признаков серьезной вирусной инвазии в паренхиму легких, поэтому течение и прогноз заболевания полностью связаны с природой и тяжестью бактериальной инфекции.
Основными препаратами для начальной терапии вторичной бактериальной пневмонии являются антибиотики, активные по отношению к грамположительным микроорганизмам и H. influenzae: амоксициллин/клавуланат (1–2 г в/в каждые 6– 8 часов), эритромицин (1 г каждые в/в 6 часов), азитромицин (0,5 г per os в первый день, затем 0,25 г каждые 24 часа в течение 4–х дней), кларитромицин (0,5 г каждые 12 чаов), цефуроксим (750 мг каждые 8 часов).
Профилактика гриппа
В большинстве случаев заболевание гриппом можно предотвратить, используя адекватные вакцины. Состав вакцин должен меняться постоянно и включать антигены вновь выявленных штаммов, имеющих эпидемиологическое значение. Перед предполагаемой эпидемией гриппа должны быть иммунизированы пожилые больные, пациенты с заболеваниями легких и сердечно–сосудистой системы, медицинский персонал, имеющий контакт с больными группы риска [14]. Детям до 12 лет рекомендуют 2 дозы вакцины с интервалами не менее 4–х недель, взрослым достаточно одной дозы. Активно внедряются новые стратегии производства вакцин: очищенные гемоагглютининовые вакцины; вакцины, основанные на клеточных культурах; адъювантные и ДНК–вакцины [15]. Основной проблемой является то, что подавляющую группу больных, нуждающихся в вакцинации, составляют лица старше 60 лет, у которых выработка антител в ответ на стандартные гриппозные вакцины может быть недостаточной.
Литература
1. Almirall J, Bolibar I, Vidal J, Sauca G, Coll P, Niklasson B, Bartolome M, Balanzo X Epidemiology of community–acquired pneumonia in adults: a population–based study. Eur Respir J 2000;15: 757–63
2. Chien JW, Johnson JL Viral pneumonias. Epidemic respiratory viruses. Postgrad Med 2000;107: 41–2, 45–7, 51–2
3. Monto AS Viral respiratory infections in the community: epidemiology, agents, and interventions. Am J Med 1995; 99: 24S–27S
4. Nicholson K.G. Influenza: something for everyone. In: Advances in influenza. Ed. M.C.Zambon. in primary care. Blackwell Scince, 1999: 11– 18
5. Stamboulian D, Bonvehi PE, Nacinovich FM, Cox N Influenza. Infect Dis Clin North Am 2000; 14: 141–66
6. Piedra PA Influenza virus pneumonia: pathogenesis, treatment, and prevention. Semin Respir Infect 1995; 10: 216–23
7. Blinkhorn R.J. Community–acquired pneumonia. In: Pulmonary diseases. Ed: Baum G.L., Crapo J.D., Celli B.R., Karlinsky J.B. Lippincot–Raven. Philadelphia. New York, 1998: 50– 542
8. Kao HT, Huang YC, Lin TY Influenza A virus infection in infants. J Microbiol Immunol Infect 2000; 33: 105–8
9. Ljungman P Respiratory virus infections in bone marrow transplant recipients: the European perspective. Am J Med 1997; 102: 44–7
10. Whimbey E, Englund JA, Couch RB Community respiratory virus infections in immunocompromised patients with cancer. Am J Med 1997; 102: 10–8
11. Nicholson K.G. Managing influenza in primary care. Blackwell Scince, 1999: 106p.
12. Libow LS, Neufeld RR, Olson E, Breuer B, Starer P Sequential outbreak of influenza A and B in a nursing home: efficacy of vaccine and amantadine. J Am Geriatr Soc 1996; 44: 1153–7
13. Long JK, Mossad SB, Goldman MP Antiviral agents for treating influenza. Cleve Clin J Med 2000 Feb;67(2):92–5
14. Morgan R, King D Influenza vaccination in the elderly. Postgrad Med J 1996; 72: 339–42
15. Gruber W. New influenza vaccines. In: Advances in influenza. Ed. M.C.Zambon. in primary care. Blackwell Scince, 1999: 19– 26
Имипенем + циластатин натрия – Тиенам (торговое название)
(Merck Sharp & Dohme Idea)
При гриппе выделяют 3 формы пневмонии:
• первичная вирусная пневмония
• вирусно-бактериальная пневмония
• вторичная бактериальная пневмония.
Источник
Для того чтобы правильно осуществлять лечение, нужно четко установить диагноз заболевания. Грипп – болезнь серьезная, требующая особого внимания со стороны больного и лечащего врача. Но если к этой болезни подключается пневмония, – опасность возрастает во много раз. Неправильное лечение может привести не только к серьезным осложнениям, но даже к летальному исходу.
- Первичная вирусная пневмония
- Вторичная бактериальная пневмония
- Вирусно-бактериальная гриппозная пневмония
Причины возникновения пневмонии при гриппе
Грипп – тяжелое инфекционное заболевание, вызываемое различными вирусами и их штаммами. Передается воздушно-капельным путем, поражает дыхательные органы. Вызывается тремя типами вирусов – А, В, С, подтипами гриппа считаются штаммы H1N1, H1N2 и др. Вирусы имеют свойство мутировать, поэтому нет единого лекарственного средства, которое смогло бы вылечить все разновидности гриппа.
Пневмония – это заболевание легких, клиническая картина которого раскрывается постепенно.
Возбудителями пневмонии чаще всего бывают бактерии и вирусы, реже – грибки. Пневмония возникает как отдельное заболевание, но может возникнуть и как осложнение при гриппе.
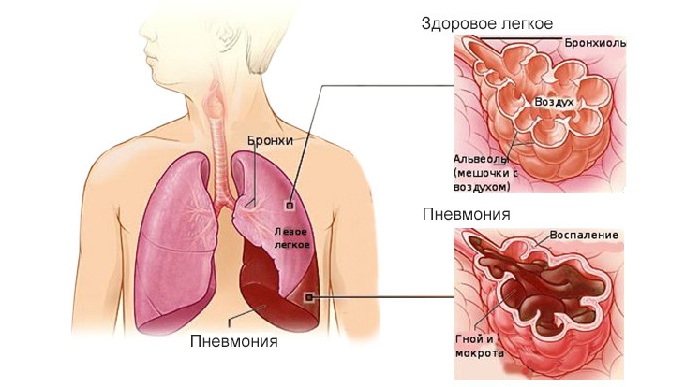
Воспаление легких (пневмония)
По статистике, 25% пациентов в качестве осложнения при гриппе имеют воспаление легких (пневмонию).
Источник вируса – только больной человек: при кашле и чихании он выделяет мокроту с вирусом, распространяя вирус вокруг себя в течение недели. Поэтому эпидемия гриппа начинается в местах большого скопления людей – школах, детских садах, концертных залах. Легко подхватить вирус в магазине, в автобусе или в плохо проветриваемом тренажерном зале.
При эпидемии важно, насколько сильный иммунитет имеет человек. Риски получить различные осложнения и заболеть воспалением легких при гриппе или после него очень велики.
Особенно подвержены заболеванию :
- люди, имеющие слабый иммунитет после тяжелой болезни или страдающие хроническими заболеваниями (бронхиальной астмой, сахарным диабетом, туберкулезом, сердечными заболеваниями, болезнями дыхательных путей и пр.),
-
 дети до 3-х лет,
дети до 3-х лет, - беременные в 3-4 триместрах,
- женщины в послеродовый период (в первые 2 недели),
- пожилые люди после 65 лет,
- больные СПИДом,
- люди без определенного места жительства (БОМЖи), т.к. у них нет возможности следить за личной гигиеной,
- люди, злоупотребляющие спиртным, наркотиками, злостные курильщики.
Симптомы гриппа и пневмонии, возникающей при гриппе или после него
Инфекция вызывает следующие симптомы, отличающие грипп от других респираторных заболеваний, а именно:
- резкое ухудшение самочувствия,
- сильные головные боли,
- ломота во всем теле и в костях,
- сильная слабость и повышенная потливость, быстрая утомляемость,
-
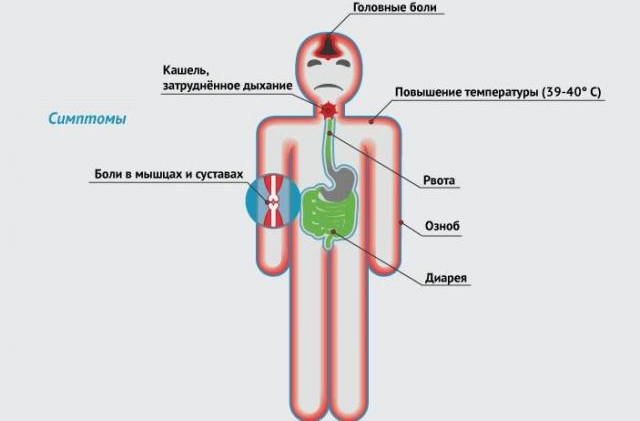 высокая температура до 400С и выше, которая держится до 3-4 дней,
высокая температура до 400С и выше, которая держится до 3-4 дней, - светобоязнь,
- резко возникает озноб, возможна тошнота, рвота,
- насморка обычно нет, возможна небольшая заложенность носа, проявляющаяся ко второму дню болезни,
- боли в горле необязательны, если есть, то закладывает мягкое небо, а также заднюю стенку глотки,
- мучительный кашель, во время кашля боль за грудиной,
- раздражительность, бессонница (эти симптомы будут сохраняться после болезни спустя 2-3 недели),
- сильное покраснение глаз
- редко боль в животе, диарея.
Пневмония при гриппе имеет различную клиническую картину, но характеризуется преимущественно острым началом болезни и тяжелым ее протеканием. Начинается практически в одно время с гриппом.
Воспаление легких, возникающее после гриппа, не имеет больших различий с пневмонией, возникшей во время заболевания. Помимо озноба температуры, слабости ,отличается такими симптомами:
- появляется сухой кашель, постепенно перерастающий в мокрый, в мокроте кашля возможны кровянистые выделения, мокрота отличается зеленоватым цветом,
-
 при пневмонии после гриппа наблюдается учащенный пульс,
при пневмонии после гриппа наблюдается учащенный пульс, - отсутствует аппетит,
- синеют губы и ногти, так как организм недополучает кислород,
- при визуальном осмотре грудной клетки можно наблюдать покраснение и увеличение воспаленного легкого,
- пожилые люди часто жалуются на боли в животе.
Гриппозная пневмония подразделяется на 3 вида.
Первичная вирусная пневмония
Редкая, но крайне тяжелая форма геморрагического воспаления легких, отличается высокой смертностью (75% заболевших имеют летальный исход). Вирус поражает ткани легких молниеносно.
 Главный признак, на который следует обратить внимание – усугубление симптомов гриппа тогда, когда они должны уже постепенно исчезать. Первичная гриппозная пневмония сопровождается упорным кашлем и кровохарканьем, долго не спадающей очень высокой температурой до 400С (до 3-4 дней), носовыми кровотечениями, одышкой, затрудненным дыханием, синюшностью слизистых и кожных покровов (цианозом), тахикардией.
Главный признак, на который следует обратить внимание – усугубление симптомов гриппа тогда, когда они должны уже постепенно исчезать. Первичная гриппозная пневмония сопровождается упорным кашлем и кровохарканьем, долго не спадающей очень высокой температурой до 400С (до 3-4 дней), носовыми кровотечениями, одышкой, затрудненным дыханием, синюшностью слизистых и кожных покровов (цианозом), тахикардией.
Распознать развитие заболевания трудно даже на рентгеновском снимке.
Процесс выздоровления длительный: долго держится субфебрильная температура, не утихает кашель, больной ощущает сильную слабость и потливость, одышку. Причина развития этого осложнения – застойные явления в легких.
Вторичная бактериальная пневмония
Самый распространенный вид пневмонии при гриппе. Воспаление легких вызвано бактериями – пневмококками или стафилококками.
 Клиническая картина: после перенесенного гриппа больной чувствует явное улучшение здоровья, возможен даже его выход на работу после болезни. Период скрытого течения болезни длится от 3 дней до 2-х недель. В этот промежуток времени больной начинает чувствовать резкое ухудшение здоровья: опять возникает лихорадка, кашель, сопровождающийся гнойной мокротой, больного сильно знобит, появляются характерные плевральные боли в грудной клетке, возможно кровохарканье. Происходит наложение симптомов воспаления легких на симптомы гриппа.
Клиническая картина: после перенесенного гриппа больной чувствует явное улучшение здоровья, возможен даже его выход на работу после болезни. Период скрытого течения болезни длится от 3 дней до 2-х недель. В этот промежуток времени больной начинает чувствовать резкое ухудшение здоровья: опять возникает лихорадка, кашель, сопровождающийся гнойной мокротой, больного сильно знобит, появляются характерные плевральные боли в грудной клетке, возможно кровохарканье. Происходит наложение симптомов воспаления легких на симптомы гриппа.
Вирусно-бактериальная гриппозная пневмония
При данном недуге сочетаются первичный и вторичный виды воспаления легких. Развитие этого вида осложнения проходит в течение 4-х дней. После возникновения начальных респираторных признаков осложнения (чихание, выделения из носа) до поражения паренхимы легких больной может почувствовать улучшение состояния здоровья. Однако очень скоро состояние резко ухудшается:
-
 усиливается продуктивный кашель с кровянистыми или гнойными выделениями,
усиливается продуктивный кашель с кровянистыми или гнойными выделениями, - наблюдаются сильные ознобы,
- возникают боли в области плевры,
- усиливается одышка,
- возможно развитие пневмонического сепсиса, а также септического шока.
Госпитализируют больного с сухими жужжащими или свистящими хрипами с признаками консолидации (замещения воздуха в легочных пространствах жидкостью). На рентгеновском снимке видны диффузные инфильтраты в виде затемнений.
Длится вирусно-бактериальная пневмония до 4 недель, после выздоровления субфебрильная температура может держаться еще до двух недель.
Лечение гриппа и гриппозной пневмонии
Степень тяжести заболевания – основной показатель выбора средства и способа лечения гриппа и воспаления легких после перенесенного заболевания.
Лечение лекарственными препаратами прописывает врач сугубо индивидуально. Грипп лечится лекарственными препаратами, такими как:
- Озельтамивир.
- Тамифлю.
- Занамивир.

Занамивир применяют только в виде ингаляций. Антибиотики и противовирусные препараты в лечении гриппа бессильны.
Следует знать, что если человек заболел гриппом, нельзя принимать лекарства, в частности, антибиотики и отхаркивающие средства самостоятельно.
Антибиотиками грипп не лечат, а неправильно подобранный препарат против кашля может усилить недуг. В лучшем случае, лекарства не помогут, в худшем – навредят и усугубят осложнения.
 Можно принимать жаропонижающие средства, для детей только Ибупрофен или Парацетамол. Категорически нельзя принимать Ацетилсалициловую кислоту. Противовоспалительные средства (Римантадин) эффективны только в течение 2-х суток.
Можно принимать жаропонижающие средства, для детей только Ибупрофен или Парацетамол. Категорически нельзя принимать Ацетилсалициловую кислоту. Противовоспалительные средства (Римантадин) эффективны только в течение 2-х суток.
При лечении гриппа главное – не прием лекарственных препаратов, а создание таких условий, чтобы организм мог легко справиться с болезнью.
В любом случае необходимо:
Обильное питье. Это может быть чай с малиной, яблоком, лимоном. Температура чая должна соответствовать температуре тела. Малина обладает потогонным действием, а лимонная кислота и витамин С в лимоне – противовоспалительным эффектом. Хорошо пить теплые травяные чаи с липой, листьями или плодами черной смородины, калины. Хороши отвары из сухофруктов – кураги, яблок, изюма.
 Идеальны готовые лекарственные растворы Хумана электролит, Регидрон и др.
Идеальны готовые лекарственные растворы Хумана электролит, Регидрон и др.- Исключительно постельный режим. Дело в том, что грипп и осложнение после гриппа в виде пневмонии относятся к тем заболеваниям, которые нужно «вылежать», избегать любых физических нагрузок, как можно меньше двигаться, так как при движении кровь начинает быстрее двигаться по сосудам, активизируя вирус.
- Нельзя парить ноги, ставить банки, горчичники, делать ингаляции.
- Нельзя заставлять кушать. Еда должна быть жидкая, нежирная, с повышенным составом углеводов.
- Необходимо систематически проветривать комнату, в которой находится больной. Чаще делать влажную уборку.
Лечение пневмонии проводится по таким направлением:
- полное уничтожение возбудителя заболевания,
- предупреждение осложнений и длительного течения болезни,
- достижение быстрого снижения интоксикации и уменьшение очага воспаления.
 Вирусная пневмония лечится Гепарином либо Инфузоматом, также вместо гепарина могут использоваться низкомолекулярные гепарины. Для повышения иммунитета применяют Иммуноглобулин. Поддержка сердца обеспечивается Допамином или Норадреналином.
Вирусная пневмония лечится Гепарином либо Инфузоматом, также вместо гепарина могут использоваться низкомолекулярные гепарины. Для повышения иммунитета применяют Иммуноглобулин. Поддержка сердца обеспечивается Допамином или Норадреналином.
Бактериальная пневмония лечится только антибиотиками. В зависимости от клинической картины болезни, степени тяжести гриппозной бактериальной пневмонии определяется тип антибиотика, лечение проводится комплексно. Назначать лечение может только врач. Настоятельно не рекомендуется самостоятельно принимать эти лекарственные препараты.
 Вирусно-бактериальная пневмония лечится антибиотиками (Ампициллином, Амоксициллином) либо цефалоспоринами III поколения в сочетании с макролидами (Азитромицином, Кларитромицином). Параллельно принимаются препараты от кашля, жаропонижающие средства, препараты, повышающие иммунитет.
Вирусно-бактериальная пневмония лечится антибиотиками (Ампициллином, Амоксициллином) либо цефалоспоринами III поколения в сочетании с макролидами (Азитромицином, Кларитромицином). Параллельно принимаются препараты от кашля, жаропонижающие средства, препараты, повышающие иммунитет.
Важно понимать: чтобы остановить инфекцию, предотвратить тяжелое течение заболевания и осложнения, нужно обратиться к врачу, так как при сопутствующих осложнениях гриппа в некоторых случаях именно своевременное начало лечения и профессиональная медицинская помощь могут спасти человеку жизнь.
Загрузка…
Источник


