Пневмония как осложнение атрезии пищевода

Дата публикации 23 августа 2019 г.Обновлено 07 октября 2019 г.
Определение болезни. Причины заболевания
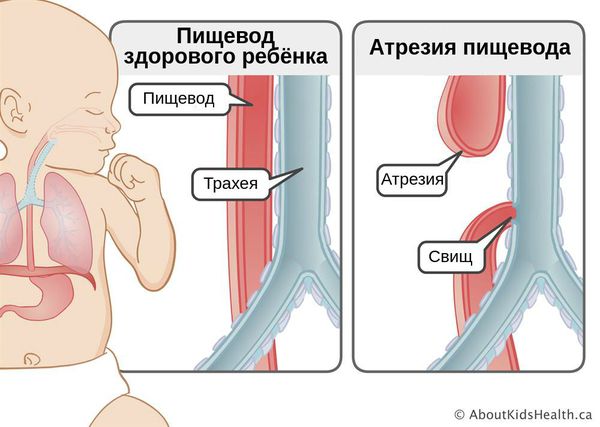
Атрезия пищевода — это врождённый порок развития пищевода, при котором верхняя и нижняя часть пищевода не соединяются. В некоторых случаях при атрезии сегменты пищевода сообщаются с трахеей. Из-за этого дефекта пища не может попасть в желудок и задерживается в верхнем «слепом» конце пищевода. При наличии свища с трахеей, пища (или слюна, если кормление младенца ещё не начато) попадает в лёгкие, что вызывает тяжёлую пневмонию. Без хирургического вмешательства на ранних сроках атрезия пищевода приводит к смерти младенца.
Атрезия пищевода встречается у каждого 3000-50000 новорождённого, при этом патология никак не связана с полом младенца[8].Первые сведения об атрезии пищевода появились в 1696 году, а первую успешную операцию по устранению атрезии пищевода провели в 1941. С этого времени количество сообщений о благоприятном исходе хирургического лечения порока постепенно увеличивалось. В России первую успешную операцию по разобщению трахеопищеводного свища провёл доктор Раков в 1949 году.
Достоверных причин появления атрезии пищевода не установлено. У развития пороков плода, в том числе атрезии пищевода, могут быть различные причины:
- генетические факторы;
- инфекции у матери;
- плохое питание матери во время беременности (дефицит необходимых микроэлементов, таких как йод, фолиевая кислота и др.);
- тяжёлые хронические заболевания (например, сахарный диабет);
- экологические факторы;
- употребление алкоголя и некоторых лекарственных средств, табачная зависимость.
Атрезия пищевода встречается как в изолированной форме, так и в вместе с другими аномалиями, которые собраны в специальную ассоциацию VACTERL. В неё входят аномалии позвоночника, атрезия ануса, пороки сердца, аномалии почек, дефекты лучевой кости.
Атрезия пищевода может сопутствовать синдрому Чарга — Стросса (аутоиммунной аномалии), синдрому Гольденхара (дефекту в развитии зубов, ушной раковины, глаз и лица), трисомии (наличию трёх хромосом вместо двух в клетках) и другим врождённым порокам развития.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атрезии пищевода
Заподозрить наличие атрезии пищевода можно уже в первые минуты жизни новорождённого. Ребёнок не может проглотить слюну, поэтому акушеры наблюдают повышенное слюнотечение (гиперсаливацию). Один из самых характерных признаков — через нос или рот младенца начинает идти пена.

Проблемы выясняются сразу при первом кормлении: ребёнок будет давиться пищей. При атрезии пищевода полностью или частично нарушается прохождение пищи по пищеводу. В некоторых случаях может возникнуть синюшность кожи (цианоз) из-за недостатка кислорода в крови — в дыхательные пути попадает проглоченная пища и мешает дышать. Также отмечается рвота неизменённым молоком или смесью.
О наличии трахеопищеводного свища говорят приступы кашля во время кормления. Сильнее они проявляются при горизонтальном положении ребёнка, наблюдаются одышка и хрипы.
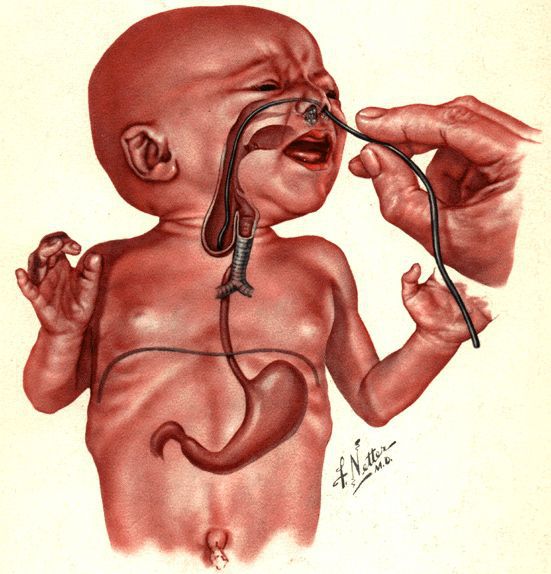
Младенцу с такими симптомами установливают назогастральный зонд. Если он упирается в препятствие, заворачивается и выходит через рот, то с большой вероятностью можно предполагать наличие атрезии пищевода.
В пренатальном периоде атрезию пищевода можно заподозрить на УЗИ при наличии многоводия, отсутствия визуализации желудка и расширенного верхнего сегмента пищевода. Последний признак наиболее достоверный[1][4][9].
Патогенез атрезии пищевода
Возникновение атрезии пищевода связано с нарушением формирования у эмбриона головного отдела первичной кишки во время беременности. Так как трахея и пищевод формируются из одного зачатка, на ранних стадиях они сообщаются. На 4-5 неделе развития эмбриона пищевод и трахея разделяются на два разных канала. При нарушении направления и скорости роста тканей складываются условия для формирования атрезии пищевода.
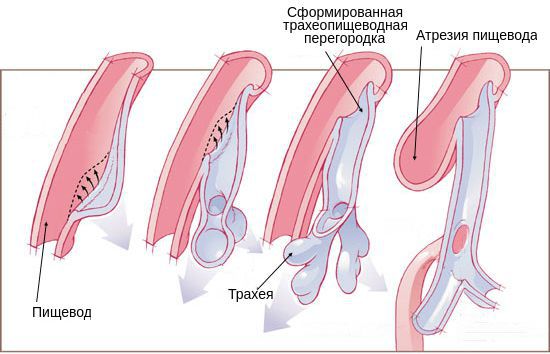
Когда эмбрион заглатывает околоплодные воды, при разобщении сегментов пищевода происходит перерастяжение верхней части. Из-за отсутствия проходимости по пищеводу перистальтические движения не происходят должным образом, нарушается глотательный рефлекс. Перерастянутый верхний сегмент пищевода сдавливает трахею, из-за чего хрящевые кольца трахеи формируются неправильно. При наличии трахеопищеводного свища околоподные воды из лёгких попадают в желудочно-кишечный тракт, что приводит к снижению давления внутри бронх. Из-за этого бронхи и альвеолы формируются неправильно [1][4][11].
Классификация и стадии развития атрезии пищевода
Встречается несколько основных анатомических вариантов атрезии пищевода:
- Атрезия пищевода с нижним трахеопищеводным свищём — верхний сегмент пищевода оканчивается слепо, а нижний формирует трахеопищеводный свищ. Встречается в 85-90 % случаев.
- Атрезия пищевода с верхним трахеопищеводным свищём — верхний сегмент пищевода формирует трахеопищеводный свищ, а нижний заканчивается слепо. Встречается в 1 % случаев.
- Изолированная атрезия пищевода — имеется большой промежуток между пищеводной трубкой и желудком, при этом трахеопищеводный свищ отсутсвует. Встречается в 4-5 % случаев.
- Атрезия пищевода с верхним и нижним трахеопищеводным свищём — встречается в 2 % случаев.
- Трахеопищеводный свищ без атрезии пищевода (Н-тип) — характеризуется наличием аномального соединения пищевода и трахеи, при этом нарушения проходимости пищевода нет. Встречается в 4 % [4].
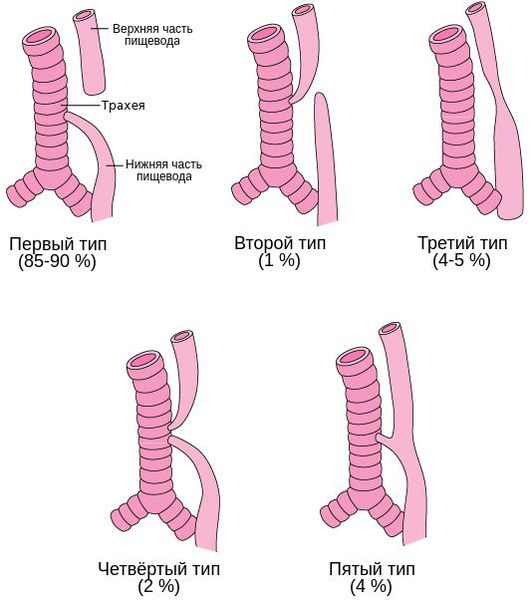
Трахеопищеводный свищ и атрезия пищевода чаще всего наблюдаются как комбинированная аномалия, но могут встречаться и как изолированные пороки развития.
Таким образом, можно выделить три основные формы данного заболевания:
- атрезия пищевода без свища;
- атрезия пищевода с трахеально-пищеводным свищём;
- врождённый трахеально-пищеводный свищ без атрезии.
При этом симптомы во всех формах атрезии пищевода будут одинаковы[1][4][8].
Осложнения атрезии пищевода
При отсутствии своевременного лечения высок риск смертельного исхода. Этот риск увеличивается при наличии сопутствующих патологий[4].
Когда желудок напрямую сообщается с трахеобронхиальным деревом через свищ, во время крика младенца из-за поступающего воздуха он перерастягивается. При этом подвижность диафрагмы ограничивается, и развивается ателектаз — спадение участка лёгкого в связи с частичным или полным отсутствием воздуха в альвеолах[4]. Если такой трахеопищеводный свищ поздно диагностировать, то это может привести к развитию аспирационной пневмонии (воспалению лёгких, спровоцированному попаданием внутрь инородных тел) и нарастанию дыхательной недостаточности.

Иногда через трахеопищеводный свищ в бронхи и альвеолы попадает содержимое желудка. Это может спровоцировать «химическую» пневмонию, которая способна перерасти в бактериальную[4].
Диагностика атрезии пищевода
Опыт диагностики атрезии пищевода на УЗИ во время беременности не распространён широко, поэтому атрезия зачастую диагностируется уже в постнатальном периоде.
После рождения ребёнка при подозрении на атрезию пищевода диагностика проводится незамедлительно. В родильном зале в пищевод вводится желудочный зонд. При наличии атрезии зонд пройдёт на глубину 7-10 см, упрётся в слепой конец верхнего сегмента и, при дальнейшем продвижении, появится в полости рта. Во время зондового исследования также проводится проба Элефанта: через зонд шприцем вводится воздух, и при атрезии со слепым верхним сегментном воздух с шумом выходит наружу.
Если пробы с желудочным зондом подтвердили наличие атрезии, ребёнка переводят в хирургический стационар и делают рентгенологическое обследование.
На обследовании выполняются рентгеновские снимки грудной клетки и брюшной полости, предварительно в пищевод устанавливают рентген-контрастный зонд. Исследование проводится в прямой проекции в вертикальном положении ребёнка. Оценивают уровень стояния зонда (свёрнутый зонд в слепом верхнем сегменте); газонаполнение желудка и кишечника (при наличии трахео-пищеводного свища между нижним сегментом и трахеей будет определяться воздух в брюшной полости, при отсутствии воздуха в желудке и кишечнике исключается наличие нижнего трахеопищеводного свища).
Также проводится рентген-контрастное исследование. Через зонд в верхний сегмент пищевода вводится не более 1 мл контраста. При наличии верхнего трахеопищеводного свища, кроме пищевода окрашивается ещё и трахеобронхиальное дерево.
Во время проведения рентгенологического обследования можно выявить сопутствующие патологии — непроходимость кишечника, пороки развития позвоночника и пневмонию.
В виду высокой вероятности сочетанных аномалий проводятся дополнительные обследования — УЗИ сердца, УЗИ мочевыделительной системы, нейросонография — ультразвуковое исследование головного мозга.
Параллельно с рентгенологическим обследованием проводится и общеклиническое: общий анализ крови, биохимический анализ крови, коагулограмма, определение газового состава крови, группы крови с фенотипом[1][4][5][7][9][10][13]
Лечение атрезии пищевода
Каждый ребёнок с подозрением на атрезию пищевода должен быть переведён в специализированный стационар, где при подтверждения диагноза начнётся лечение.
Консервативного лечения атрезии пищевода не существует. Коррекция порока — только хирургическое лечение. Операция проводится после стабилизации состояния ребёнка и коррекции нарушений метаболизма. Готовность ребёнка к операции определяют по результатам лабораторных показателей и всех проведённых обследований. Предоперационная подготовка занимает от 12 до 24 часов.
В некоторых случаях проводится экстренное лечение. Показанием для экстренной операции могут быть сопутствующие патологии (например, дуоденальная непроходимость, или атрезия кишечника), а также осложнения, связанные с наличием широкого трахеопищеводного свища и невозможностью проводить адекватную искусственную вентиляцию лёгких. Экстренное лечение проводится в первые часы после выявления патологии.
Цель операции — восстановление проходимости пищевода, соединение его разобщённых отделов и устранение трахеопищеводного свища.
В зависимости от технической оснащённости клиники и квалификации хирурга оперативное лечение проводят традиционным способом (открытая операция — торакотомия), или с помощью эндоскопического оборудования (торакоскопия)[2][4][7][8][14]
Этапная коррекция
Предпочтение к этапному лечению отдаётся у детей с нестабильной работой сердца и лёгких и детей с экстремально низкой массой тела. Этапное лечение также проводится при большом расстоянии между сегментами пищевода. Расстояние между сегментами пищевода, превышающее 2-3 см, считается противопоказанием к наложению первичного анастомоза (сшиванию концов пищевода в единый канал).
Первым этап коррекции: устранение трахеопищеводного свища и наложение гастростомы — специальной трубки, ведущей в желудок, с помощью которой можно искусственно подавать пищу.
Дальнейшая коррекция: наложение анастомоза (сшивание пищевода) или пластика пищевода с использованием тканей других органов. Предпочтительный орган для выполнения пластики пищевода — ободочная толстая кишка.
При невозможности сшивания пищевода или при повреждении его сегментов при попытке наложить анастомоз проводится двойная эзофагостомия по Баирову[5]. Дальнейшая пластика пищевода проводится через несколько месяцев после первого этапа операции.
Трудности в определении объёмов оперативного вмешательства возникают у детей с сочетанными пороками желудочно-кишечного тракта. Действия врачей в таких случаях для каждого ребёнка определяются индивидуально в зависимости от особенностей патологии. Но принцип ведения таких больных сводится к единому постулату: провести как можно меньше вмешательств с наиболее оптимальным эффектом.
Наиболее часто атрезия пищевода сочетается с высокой и низкой кишечной непроходимостью. Например, с атрезией мембраны двенадцатиперстной кишки или атрезией анального отверстия и прямой кишки.
При сочетании атрезии пищевода с высокой кишечной непроходимостью на первом этапе целесообразно наложить анастомоз пищевода и устранить трахеопищеводный свищ. Затем проводится радикальная операция для устранения кишечной непроходимости. Чтобы избежать в послеоперационном периоде застойные явления в желудке, нужно установить гастростому. В случае, если пришлось сшивать кишечник, также необходима установка трубки для внешнего питания.
При сочетании с низкой кишечной непроходимостью (атрезия анального отверстия или прямой кишки) выбор метода лечения определяется особенностями пороков. После разобщения трахеопищеводного свища и наложении анастомоза пищевода проводится коррекция низкой кишечной непроходимости. При высокой атрезии прямой кишки накладывается колостома — искусственный задний проход[1][4][5].
Прогноз. Профилактика
При изолированных формах атрезии пищевода выживаемость достигает 90-100 %. При тяжёлых сочетанных аномалиях — значительно ниже, до 30-50 %.
Для прогноза по выживаемости в случае с артезией используются классификации по Waterston, Spitz, Poenaru. Данные классификации являются «оценочными» и используются больше для статистических измерений. На практике они не используются. Для примера приведём классификацию по Waterson:
- Класс А — масса тела при рождении больше 2500 граммов, нет пневмонии, нет сочетанных аномалий, выживаемость 99 %;
- Класс В — масса тела при рождении от 1800 до 2500 граммов, нет пневмонии, нет сочетанных аномалий; либо же масса тела при рождении более 2500 граммов, есть умеренная пневмония, имеются сочетанные аномалии, — выживаемость 95 %;
- Класс С — масса тела при рождении менее 1800 граммов, нет пневмонии, нет сочетанных аномалий; либо же масса тела при рождении больше 1800 граммов, есть тяжёлая пневмония, есть сочетанные аномалии, выживаемость 71 %[4].
Осложнения после операции
В раннем послеоперационном периоде могут встречаться такие осложнения, как несостоятельность швов анастомоза пищевода и восстановление трахеопищеводного свища.
Если после начала кормления ребёнка в интубационной трубке появляется смесь, можно заподозрить, что трахеопищеводный свищ образовался снова. О нарушении герметичности анастомоза говорит появление слюны в страховочном дренаже в зоне анастомоза. В таких случаях для дополнительной диагностики проводится рентгенологическое исследование с использованием водорастворимых контрастных веществ. При обнаружении «утечки» проводится повторное оперативное вмешательство с целью устранения несостоятельности швов на пищеводе или трахее.
К поздним послеоперационным осложнениям можно отнести стеноз пищевода — канал становится более узким из-за рубцов. Возникает он обычно не ранее четырёх недель после проведённого оперативного вмешательства. Ребёнок начинает отказываться от еды, появляются явления дисфагии — затрудняется глотание, комок пищи не может пройти дальше по пищеводу.
Для диагностики стеноза пищевода проводится фиброэзофагоскопия и рентгеноскопия пищевода. Рентгенологическими признаками стеноза являются сужения в области зоны анастомоза и расширение пищевода выше анастомоза, отмечается замедление прохождения контрастного вещества за зону анастомоза. Если сужение пищевода всё-таки обнаружится, что в пищевод будет вставлена специальная трубка — буж, которая будет поддерживать канал в расширенном состоянии[1][4][11].

В ближайшие годы после оперативного лечения также могут отмечаться явления дисфагии — расстройства акта глотания и прохождения пищевого комка, связанные с желудочно-пищеводным рефлюксом или стенозом пищевода. Поэтому все дети, прооперированные из-за атрезии пищевода, подлежат постоянному наблюдению[1][7]
Профилактика
Так как достоверных причин возникновения атрезии пищевода не установлено, специфических мер профилактики возникновения данного порока развития не существует.
Чтобы избежать появление аномалий развития, до или во время наступления беременности женщинам стоит придерживаться общих рекомендаций ВОЗ:
- улучшение питания и обеспечение организма необходимыми микроэлементами и витаминами;
- предупреждение возникновения инфекционных заболеваний во время беременности;
- санирование очагов хронической и острой инфекции до наступления беременности;
- исключение или ограничение употребления алкоголя;
- предупреждение во время беременности воздействия опасных веществ (соли тяжёлых металлов, пестициды и др.).
Источник


