Пневмония не в тяжелой степени

Пневмония – острое инфекционно-воспалительное заболевание легких и структурных элементов легочной ткани. Воспаление легких занимает 4 место среди причин смертности населения, а тяжелое течение пневмонии заканчивается летальным исходом в 50% случаев.
По степени тяжести пневмонии принято классифицировать на легкую, среднюю и тяжелую форму течения болезни. Как проявляется пневмония тяжелой степени, насколько это страшно и каковы прогнозы при данном диагнозе, рассмотрим ниже.
Пневмония тяжелой степени характеризуется следующими специфическими симптомами:
- — повышение температуры тела до 39оС и выше;
- — учащенное дыхание свыше 30 эпизодов в минуту;
- — резко выраженные симптомы интоксикации организма: слабость, отсутствие аппетита, озноб, тахикардия.
- — нарушение сознания: бред, галлюцинации;
- — усиление сердечной недостаточности, аритмии;
- — синюшность кожных покровов.
- к
Воспалительный процесс в данном случае носит обширный характер и поражает оба легких, таким образом, развивается тяжелая двухсторонняя пневмония.
Характерные критерии тяжелой пневмонии по результатам анализов крови:
- Лейкоцитоз;
- Значительное увеличение СОЭ;
- Количественное содержание фибриногена свыше 10;
- Анемия.
При исследовании общей лейкоцитарной формулы отмечается выраженное снижение лимфоцитов и эозинофилов.

Двусторонняя пневмония тяжелая форма чревата серьезными осложнениями, которые и являются причинами летального исхода:
- — острая дыхательная недостаточность;
- — абсцесс и гангрена легкого;
- — тяжелое поражение миокарда и почек;
- — инфекционно-токсический шок.
- к
Тяжелая форма пневмонии у взрослых может сопровождаться обострением герпетической инфекции и нарушением функции печени, проявляющимся в желтухе (особую группу риска составляют лица с алкогольной зависимостью).
Факторы риска Тяжелой пневмонии
Факторами риска, на фоне которых развивается тяжелое состояние пневмонии и повышается вероятность летального исхода, являются:
- ХОБЛ – хроническое заболевание бронхов, обусловленное влиянием внешних воздействий (курение, вредные профессиональные факторы);
- Сахарный диабет;
- Состояния, обусловленные недостаточностью функции почек, сердца, печени;
- Алкоголизм;
- Возраст старше 65 лет;
- Нарушение глотания.
Тяжелая пневмония У детей
Тяжелая пневмония у детей чаще развивается на фоне
- — железодефицитной анемии;
- — рахита;
- — общего снижения иммунитета;
- — заболеваний ЦНС.
- к
Однако, главной причиной, вследствие которой развивается тяжелая внебольничная пневмония, является недооценка тяжести состояния больного при постановке диагноза.

При оказании экстренной медицинской помощи и своевременной госпитализации больного в отделение реанимации есть шанс выжить при тяжелой двухсторонней пневмонии.
Лечение тяжелой формы пневмонии осуществляется в условиях стационара с госпитализацией больного в отделение реанимации.

В первую очередь производится экстренная терапия, направленная на устранение синдромов, представляющих угрозу для жизни пациента.
Если диагностирована тяжелая форма пневмонии, реанимация осуществляется при таких осложнениях, как:
- При острой дыхательной недостаточности показана интубация трахеи при тяжелой пневмонии, перевод больного на искусственную вентиляцию легких, аспирационная санация трахеи и бронхов.
- При инфекционно-токсическом шоке, обусловленным диагнозом тяжелая пневмония, реанимация включает в себя инфузионную терапию.
- При бронхообструктивном синдроме, когда становится невозможно или тяжело дышать при пневмонии, проводится оксигенотерапия, направленная на непрерывную подачу кислорода.
Интенсивная терапия тяжелой пневмонии проводится посредством:
- — антибиотикотерапии;
- — прием антикоагулянтов;
- — бронхолитиков;
- — спазмолитиков.
- к
Антибиотики при тяжелой пневмонии вводятся внутривенно, в данном случае, это цефалоспорины 3 поколения («Клафоран», «Лонгацеф», «Фортум») и макролиды (эритромицин, азитромицин, рокситромицин).
Если пневмония тяжелая форма сопровождается сильновыраженным болевым синдромом, допускается внутримышечное введение болеутоляющих (диклофенак, ибупрофен).
Тяжелая пневмония У взрослых
Таким образом, лечение тяжелой пневмонии у взрослых включает в себя:
- Антибиотикотерапию;
- Инфузионную терапию;
- Оксигенотерапию;
- Искусственную вентиляцию легких (по показаниям);
- Прием анальгетиков.
Дальнейшие рекомендации по тяжелой пневмонии, ее лечению осуществляются в соответствие с течением болезни.

При успешном лечении, во избежание повторных эпизодов пневмонии рекомендована последующая вакцинация посредством пневмококковых и гриппозных вакцин.
После перенесенного заболевания требуется длительный период реабилитации, так как становится тяжело дышать после пневмонии, это связано с поражением легких и частичной нарушении их функции.
Укреплять легкие следует при помощи специальной дыхательной гимнастики.
Судя по отзывам людей, перенесших воспаление легких и родственников тех пациентов, кто болел пневмонией в тяжелой форме, прогноз напрямую зависит от возраста больного и состояния его иммунитета.

Наиболее часто тяжелая двухсторонняя пневмония заканчивается летальным исходом у лиц пенсионного возраста, имеющим в анамнезе эндокринные и другие хронические заболевания.
Источник
Пневмония – воспалительное заболевание лёгких, которое возникает под воздействием различных возбудителей. Тяжелая пневмония развивается, когда воспаление лёгких вызывают бактериально-бактериальные, бактериально-вирусные и бактериально-микозные ассоциации микроорганизмов. Лечение тяжёлой пневмонии у взрослых требует особых подходов. Пациентов с тяжёлым воспалением лёгких госпитализируют в отделение реанимации и интенсивной терапии Юсуповской больницы.
В палаты централизовано подаётся кислород. Врачи-реаниматологи постоянно наблюдают за функционированием дыхательной и сердечно-сосудистой системы с помощью кардиомониторов, определяют уровень кислорода в крови. Всем пациентам проводят кислородотерапию. Пациентам с выраженной дыхательной недостаточностью выполняют искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории.
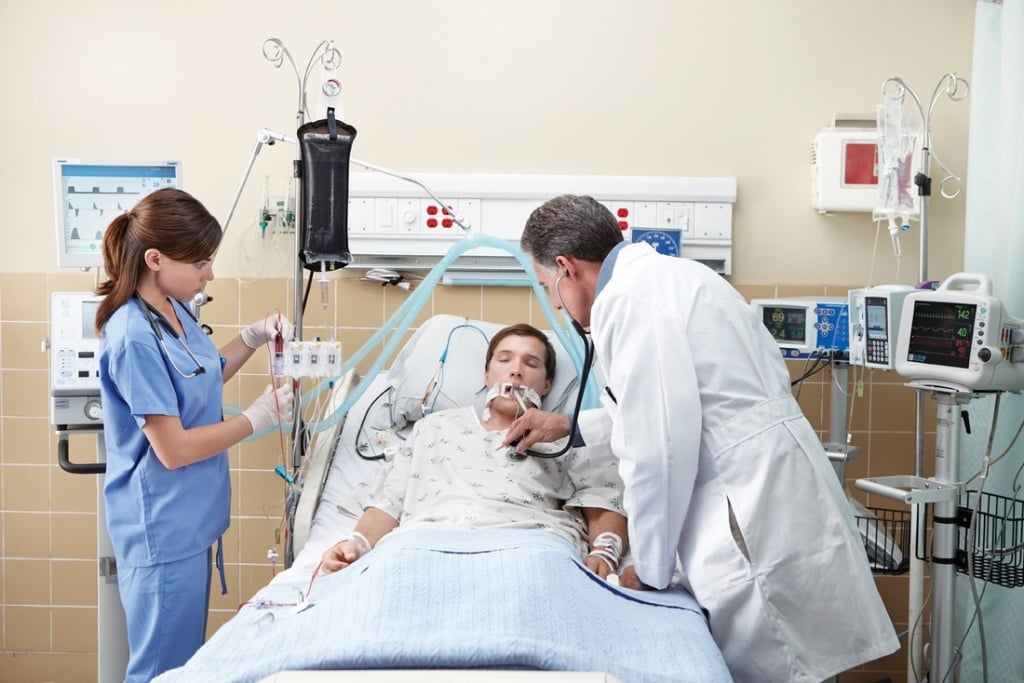
Критерии тяжести течения пневмонии
Объективная оценка тяжести состояния пациента необходима для принятия решения о тактике ведения больного, его транспортировке, оптимальном месте проведения комплексной терапии. Различают 3 степени тяжести течения пневмонии. Лёгкое течение характеризуется невыраженными симптомами интоксикации, повышением температуры тела до невысоких цифр, отсутствием дыхательной недостаточности, нарушения гемодинамики и сопутствующей патологии. На рентгенограммах определяется легочная инфильтрация в пределах одного сегмента, в общем анализе крови отмечается увеличение количества лейкоцитов до 9,0-10,0 ×109/л.
Для средней степени тяжести течения воспаления лёгких характерны следующие признаки:
- повышение температуры тела до 38°С;
- умеренно выраженные симптомы интоксикации;
- наличие легочного инфильтрата в пределах 1-2 сегментов;
- частота дыхательных движений до 22 в минуту;
- увеличение частоты сердечных сокращений до 100 ударов в минуту;
- отсутствие осложнений.
Пневмония тяжелого течения проявляется выраженными симптомами интоксикации, тяжёлым общим состоянием пациента. Температура тела повышается до 38,0°С, имеют место признаки дыхательной недостаточности II- III степени. Отмечаются нарушения гемодинамики: артериальное давление ниже 90/60 мм рт. ст., частота сердечных сокращений более 100 уд/мин. У пациентов развивается септический шок, возникает потребность в применении вазопрессоров.
В клиническом анализе крови определяется снижение количества лейкоцитов менее 4,0 ×109 /л или лейкоцитоз 20,0 ×109/л с количеством незрелых нейтрофилов более 10%. На рентгенограммах видна многодолевая двусторонняя пневмоническая инфильтрация. Патологический процесс быстро прогрессирует – зона инфильтрации за 48 часов наблюдения увеличивается на 50%.
Развиваются следующие осложнения пневмонии: абсцессы, экссудативный плеврит, синдром диссеминированного внутрисосудистого свёртывания, сепсис, недостаточность других органов и систем. У пациентов нарушается сознание, происходит обострение сопутствующих заболеваний.
Причины тяжёлой пневмонии
Большинство тяжёлых пневмоний вызывает пневмококк и гемофильная палочка. Тяжёлое воспаление лёгких развивается при инфицировании дыхательных путей легионеллами, золотистым стафилококком, грамотрицательными бактериями, клебсиеллой. В зимнее время преобладают тяжёлые вирусные пневмонии. Довольно часто тяжело протекает воспаление лёгких, вызванное микоплазмами и хламидиями. Особое значение в происхождении тяжёлых пневмоний отводится устойчивым к антибиотикам штаммам бактерий.
Факторами риска для развития устойчивости пневмококков к антибиотикам являются:
- возраст пациентов менее 7 лет и более 60 лет;
- предшествующая антибиотикотерапия,
- наличие сопутствующих заболеваний;
- пребывание в домах ухода.
Более устойчивой к действию антибиотиков является синегнойная палочка.
Лечение тяжёлой пневмонии
Неадекватный выбор антибиотиков является независимым фактором риска неблагоприятного исхода тяжелых пневмоний. Врачи Юсуповской больницы для лечения тяжёлого воспаления лёгких применяют антибактериальные препараты, соответствующие следующим требованиям:
- широкий спектр противомикробной активности;
- способность вызывать гибель микроорганизмов;
- устойчивость к β-лактамазам;
- невысокий уровень невосприимчивости микроорганизмов;
- простота дозирования и применения;
- хорошее проникновение в легочную ткань;
- поддержание бактерицидных концентраций в течение всего интервала между введениями;
- хорошая переносимость;
- отсутствие токсичности.
Для лечения тяжёлой пневмонии применяют следующие антибиотики первого ряда: цефепим, клион или линкомицин, ванкомицин или рифампицин. В качестве альтернативных препаратов используют тикарциллин клавуланат или пиперациллин тазобактам. Препаратами резерва являются имипенем, фторхинолоны, меропенем.
Лечение острой дыхательной недостаточности, являющейся осложнением тяжёлой пневмонии, проводят в отделении реанимации и интенсивной терапии. При декомпенсированной форме дыхательной недостаточности кислород увлажняют и подают через носовые катетеры. В случае выраженной обструкции дыхательных путей, ателектазе лёгких пациентам выполняют лечебную бронхоскопию.
Клиническими показаниями к переводу пациентов с тяжёлой пневмонией на искусственную вентиляцию лёгких являются:
- возбуждение или потеря сознания;
- изменение величины зрачков;
- нарастающий цианоз;
- выраженная одышка (более 35 дыханий в минуту);
- активное участие в дыхании вспомогательной мускулатуры со сниженной вентиляцией.
Одна из сложных проблем является вентиляция пациента с асимметричным поражением лёгких. Для уменьшения риска развития баротравмы врачи Юсуповской больницы используют алмитрин. Периодически пациенту придают положения на здоровом боку.
При развитии у пациентов с тяжёлой пневмонией инфекционно-токсического шока врачи отделения реанимации и интенсивной терапии вводят назначают инфузии инотропных препаратов (допамина, добутамина, норадреналина или их комбинации), преднизолона или других кортикостероидов), проводят коррекцию метаболического ацидоза (сдвига кислотно-щелочного равновесия в кислую сторону).
Для предотвращения массивного распада микроорганизмов, высвобождения эндотоксинов и усугубления шока в начальном периоде лечения ограничивают антибиотики. При наличии сепсиса проводят антибактериальную терапию клавоцином, цефалоспоринами III—IV поколений в сочетании с аминогликозидами, имипенемом или меропенемом.
Наряду с синтетическими коллоидами вводят внутривенно капельно 25% раствор альбумина. Гепарином или низкомолекулярными гепаринами проводят коррекцию микроциркуляторных нарушений. Для подавления действия протеолитических ферментов внутривенно капельно вводят трасилол или контрикал. Повышает сократительную способность миокарда 0,05% раствор строфантина, допамин.
Позвоните по телефону Юсуповской больницы и вас запишут на прием к терапевту. Пациентов с тяжёлой пневмонией госпитализируют в отделение реанимации и интенсивной терапии круглосуточно 7 дней в неделю. Врачи-реаниматологи Юсуповской больницы применяют инновационные схемы лечения, используют новые наиболее эффективные препараты и методики лечения.
Автор

Заведующий отделением анестезиологии-реанимации с палатами интенсивной терапии, анестезиолог-реаниматолог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты

Доктор медицинских наук, профессор, врач высшей квалификационной категории
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Врач-эндоскопист
Цены на диагностику тяжелой пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Пневмония — первая из причин смертности от инфекций. Число её жертв исчисляется миллионами ежегодно. Сегодня всех в страхе держит коронавирусная пневмония. Как ей противостоять?
 Наш эксперт — главный пульмонолог Минздрава РФ, профессор, доктор медицинских наук,
Наш эксперт — главный пульмонолог Минздрава РФ, профессор, доктор медицинских наук,
член-корреспондент РАН Сергей Авдеев.
Микробы атакуют
Елена Нечаенко, «АиФ. Здоровье»: — Сергей Николаевич, почему, несмотря на технологический прогресс, медицине до сих пор не удаётся справиться с пневмонией?
Сергей Авдеев: — Причин этому очень много. Наверное, столько же, сколько и разновидностей у этого грозного заболевания. Например, различают пневмонию внебольничную и госпитальную, первичную и вторичную, типичную и атипичную, очаговую и тотальную, одно- и двустороннюю, интерстициальную и т. д. Виды пневмонии отличаются и в зависимости от возбудителей воспаления, которых тоже немало.
— Какая пневмония наиболее опасна: вирусная, бактериальная, грибковая?
— Грибковые пневмонии бывают только у людей с иммунодефицитом. Это довольно редкое заболевание, хотя и важная проблема для здравоохранения. Чаще всего врачам приходится сталкиваться с вирусными и бактериальными воспалениями лёгких. Самый яркий пример первой разновидности — сегодняшняя коронавирусная инфекция, которая часто приводит к развитию пневмонии. Её течение очень тяжёлое, но опасность не только в этом. Сегодня врачи столкнулись с такой особенностью коронавирусной пневмонии, как бессимптомность. Поражение тканей лёгких и альвеол при этом заболевании зачастую происходит скрытно и обнаруживается порой лишь при случайно выполненной компьютерной томографии лёгких.
Если говорить о бактериальных пневмониях, то у врачей против этой инфекции имеется большой спектр этиотропных препаратов. Против каждого возбудителя — свой антибиотик. А вот лекарств от вирусных пневмоний практически нет. Та терапия, которая сегодня назначается при коронавирусе, по большому счёту не имеет доказательной базы.
— Заболевшие COVID‑19 говорят, что им назначают азитромицин. Но ведь это же антибиотик. Зачем же его назначают при вирусной инфекции?
— Этот препарат интересен тем, что помимо антибактериальных имеет ещё и противовоспалительные свойства. Благодаря этому он часто используется не как антибиотик, а по другим показаниям. Например, при муковисцидозе. А ещё он отличается противовирусной активностью, что и позволяет его назначать при COVID‑19.
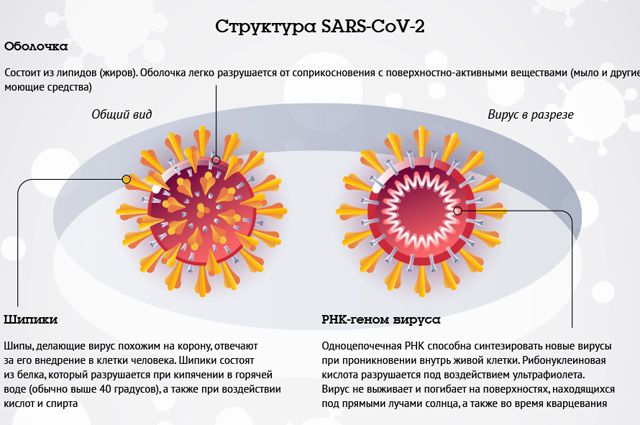
Незаметная угроза
— Чем отличается пневмония при гриппе от коронавирусной? Почему её так боятся? Она действительно более опасна?
— И при гриппе, и при коронавирусе течение пневмонии может быть одинаково тяжёлым. В обоих случаях часто возникает двустороннее поражение лёгких с развитием острого респираторного дистресс-синдрома, острой дыхательной недостаточности. И в том и в другом вариантах больным требуется инвазивная респираторная поддержка (кислородотерапия, масочная вентиляция, подключение к аппарату ИВЛ). Летальность этих видов пневмоний примерно одинакова. Вообще, любая вирусная пневмония — это тяжелейшее заболевание.
Отличие же между гриппом и COVID‑19 состоит прежде всего в том, что от гриппа есть вакцина и достаточно эффективные препараты, в частности озельтамивир, занамивир. Помните, в 2009 году была эпидемия гриппа H1N1? Так вот, этот вирус и сегодня, хоть и не так активно, по-прежнему циркулирует в популяции и часто вызывает пневмонию. Но против этого заболевания есть препараты, а против нового коронавируса ещё нет ни вакцины, ни лекарств с доказанной эффективностью.
— Есть ли смысл принимать при коронавирусе лекарства от гриппа?
— Это абсолютно бессмысленно. От каждого вируса необходимо своё лекарство. Но у нас по-прежнему против большинства вирусов нет препаратов.
Хорошо быть молодым
— Пневмония в большей степени касается пожилых?
— Пневмонией болеют люди всех возрастов: от младенцев до глубоких старцев. Чаще всего инфекции подвержены дети младше пяти лет и люди старше 65. Но самая высокая летальность именно среди людей пожилых. Ведь чем старше человек, тем больше у него багаж сопутствующих заболеваний и ниже возможности иммунной системы.
— От чего ещё, помимо молодости и хорошего иммунитета, зависит положительный прогноз при пневмонии?
— Как и для любого другого заболевания, это зависит прежде всего от того, насколько быстро был поставлен верный диагноз и начато правильное лечение. Вопреки распространённому мифу, молниеносное развитие пневмонии при коронавирусе бывает редко. Поэтому у больного есть время, чтобы оперативно обратиться к врачу. Ни в коем случае нельзя заниматься самолечением, если появилась или усилилась одышка. В этом случае нужно немедленно вызывать врача. Он решит, где и как следует лечить пациента.
— Каковы симптомы, требующие обращения к врачу?
— Кашель, выделение мокроты, одышка, высокая температура. Хотя при коронавирусе пневмонии могут развиваться не только без повышения температуры, но и без любых других проявлений. Как я уже говорил, сегодня доказано существование полностью бессимптомных пневмоний при COVID‑19.
— А как же тогда быть? Самим при лёгком кашле на всякий случай делать КТ?
— Нет, конечно. Просто обратиться к врачу. Он уже решит, как поступать дальше. Сегодня у всех медиков имеется большая настороженность именно по поводу коронавирусных пневмоний. Лечение этого заболевания приобрело невиданный масштаб в нашей стране. Ведь такого ещё никогда не было, чтобы для лечения одного заболевания открывались целые новые клиники, под него переоборудовали другие больницы. Все врачи работают сегодня на пределе возможностей.

Всё пройдёт
— Говорят, что последствия пневмонии могут быть страшнее, чем сама болезнь. В частности, опасаются фиброза лёгких. Он и правда так страшен?
— Фиброз — это замещение ткани лёгких соединительной тканью. Такой процесс действительно может возникать после перенесённой пневмонии. Он опасен тем, что снижает ёмкость лёгких, ухудшает дыхательную функцию. Но насколько этот процесс может активно развиваться именно после COVID‑19, мы пока не знаем. Чтобы делать выводы, надо, чтобы прошло больше времени после выписки выздоровевших пациентов.
— Может ли облегчить течение коронавирусной пневмонии прививка от гриппа или пневмококка?
— Прививка защищает только от тех возбудителей, против которых она разработана. Тем не менее вакцинироваться против гриппа и пневмококка надо обязательно, особенно детям и людям старшего возраста. Ведь пневмококк — самая частая причина пневмоний в мире. Пандемия COVID‑19 обязательно рано или поздно пройдёт, но пневмонии никуда не денутся. А эти прививки будут и дальше защищать наши дыхательные пути и спасать наши жизни.
Источник

