Пневмония при черепно мозговой травме
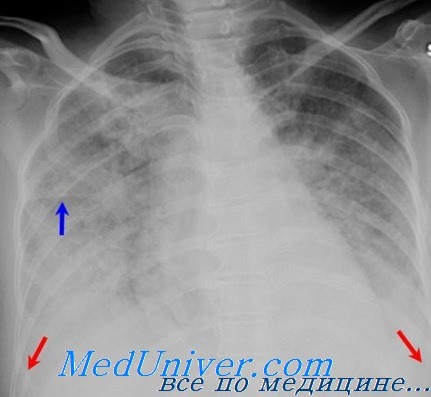
Пневмония при ЧМТ — основное легочное осложнение, наблюдается у 3% больных, но у лиц старше 50 лет частота пневмонии может возрасти до 20%. При тяжелой ЧМТ пневмония наблюдается у 80-90% пострадавших и является наряду с основным заболеванием одной из непосредственных причин смерти.
Центрально обусловленные изменения легочного кровообращения, возникающие в первые минуты и часы после травмы (см. Осложнения ЧМТ внечерепные), служат основой, благоприятствующей присоединению вторичных инфекций. Вначале наблюдаются геморрагические очаги, серозный альвеолит, ателектаз, затем воспаление распространяется на бронхиолы, более крупные бронхи, что дает, наконец, картину тяжелой очаговой или разлитой бронхопневмонии. Существенное значение в ее возникновении имеет проникновение инфекции с аспирированными массами из ротовой полости в легкие. У большинства больных с ЧМТ, находящихся в бессознательном состоянии, имеет место аспирация крови, рвотных масс и слюны в дыхательные пути. В состоянии глубокой комы аспирация жидкостей происходит незаметно. Через расслабленный пищевод содержимое желудка попадает в глотку и оттуда постепенно проникает в дыхательные пути, не вызывая защитных реакций. Этим объясняется и возникновение воспалительных изменений в легких чаще всего в первые сутки после травмы. В более позднем периоде пневмония характерна в основном для больных с длительными бессознательными состояниями. При аспирации желудочного сока повышенной кислотности не исключено и химическое повреждение легких.
Возникновению поздних воспалительных осложнений в легких способствует тяжелое состояние больных, хроническая сердечно-сосудистая недостаточность или преклонный возраст. Застойное полнокровие в нижележащих отделах легких и нарушения дренажной функции трахеобронхиального дерева на 2-3-й нед. ведут к гипостатической пневмонии. Этим и объясняется, что у больных с психомоторным возбуждением, несмотря на тяжелое состояние, легочные осложнения наблюдаются значительно реже.
Через главные бронхи инфекция с аспирированными массами легче проникает в правое легкое, где воспалительные осложнения наблюдаются чаще, но среди больных с длительными бессознательными состояниями они обычно двусторонние. При хроническом течении воспалительного процесса проблемой является образование в легких устойчивых к антибиотикам штаммов микробов.
Длительное, вялотекущее воспаление в 5-15% случаев ведет к образованию абсцессов в легких. Хроническая абсцедирующая бронхопневмония, часто многоочаговая, ведет к хроническому септическому состоянию со всеми вытекающими из этого последствиями (недостаточность кровообращения, тяжелые нарушения свертывающей и противосвертывающей систем, дистрофические изменения органов и т.д.).
Диагностика базируется на данных клинического исследования больного (притупление перкуторного звука, особенно в нижнезадних отделах, ослабленное или бронхиальное дыхание, влажные хрипы различного калибра). На рентгенограммах определяются очаговые инфильтраты или обширные затемнения легких. Характерны повышенное СОЭ, высокий лейкоцитоз и артериальная гипоксемия. Важным является исследование мокроты на чувствительность микробов к антибиотикам.
В профилактике и лечении пневмонии у больных с ЧМТ ведущими являются мероприятия, препятствующие аспирации жидкостей в легкие (положение больного, интубация трахеи, трахеостомия), а также процедуры, улучшающие дренажную функцию трахеобронхиального дерева (аэрозольная терапия, активное отсасывание секрета из легких, перкуторный массаж грудной клетки, поворачивание больного). Выбор антибиотиков зависит от характера и чувствительности возбудителя.
Источник
Механизм развития посттравматической пневмонии.
Согласно медицинской статистике, различные травмы и ушибы занимают 2 место, а пневмонии – 3 по распространенности среди населения. Посттравматическая пневмония является воспалением легочных тканей, которое возникло вследствие полученной травмы грудной клетки.
Частота ее возникновения при травмировании грудины в области легких представлена 5-7% от всех зафиксированных случаев пневмоний. Основная опасность подобного рода пневмонии заключается в том, что течение патологии крайне тяжелое, а летальность достигает ¼ среди всех случаев.
Механизм развития и причины возникновения посттравматической пневмонии
Патогенные микроорганизмы, провоцирующие развитие пневмонии.
Пневмония, по большей части, провоцируется разнообразными инфекционными поражениями организма, в частности – дыхательных путей.
Среди возбудителей (на фото) воспаления легких посттравматического характера наиболее часто фигурируют такие:
- грамположительная микрофлора, к которой относятся пневмококк, стафилококк и стрептококк;
- грамотрицательная микрофлора, представителями которой являются клебсиелла, синегнойная палочка;
- разнообразные вирусы, наиболее часто представленные аденовирусами и гриппом.
Этиология патологического состояния во многом имеет зависимость от места дислокации пациента после получения травмы грудины, присутствующей бронхолегочной патологии и начального состояния иммунитета:
- Когда пациент находится после ранения в условиях стационара, возбудителем воспалительного процесса легочных тканей вероятнее всего будет выступать синегнойная палочка либо же кишечная палочка.
- Если пациент находится после травмы грудины на принудительном вентилировании легких, то пневмония скорее всего будет спровоцирована гемофильной палочкой либо энтеробактером.
- В том случае, если у пациента до травмирования грудной клетки была диагностирована бронхолегочная патология, то возбудителями воспалительного процесса легких в большинстве своем становятся синегнойная палочка либо энтерококки.
Когда у пациента наблюдается иммунодефицитное состояние, то причиной пневмонии посттравмотического характера наиболее часто выступают цитомегаловирусы и пневмоцисты.
После получения травмы грудной клетки следует обратиться к специалисту как можно раньше.
Прогрессированию воспаления легких посттравматического типа и усугублению течения патологического процесса способствует множество факторов, основными из которых выступают такие:
- открытые ранения грудины;
- политравмы;
- отек, ушиб ателектаз легкого;
- травмирование сердца;
- органная недостаточность;
- эмболия сосудов малого круга кровообращения жирового характера;
- поздняя госпитализация пациента – более 6 часов после получения травмы;
- многократные переливания крови, как факт – микротромбоэмболии сосудов легких;
- присутствующая бронхолегочная патология.
В механизме прогрессирования пневмонии посттравматического характера основная роль отводится ограниченности амплитуды дыхательных движений. Так как пациент щадит себя, он не может полностью вывести мокроту с кашлем, что приводит к большему скоплению болезнетворной микрофлоры в бронхиолах и легких.
Из-за этого в альвеолах скапливается слизь и происходит нарушение легочной дыхательной функции.
Своевременное обращение к врачу обеспечит полноценное восстановление без последствий для организма.
Важно! Одним из решающих факторов при развитии посттравматической пневмонии выступает тяжесть получено травмы. Когда у пациента открытое ранение грудной клетки либо же двухсторонний перелом ребер, то течение воспалительного процесса легочных тканей отягощается.
В первые дни после травмы поврежденное место претерпевает некоторые изменения:
- Сосуды, близ расположенные к поврежденной области, наполняются кровью.
- В качестве результата переполнения сосудов кровью, капилляров и венул, наблюдается выпотевание плазмы и выход форменных клеток крови за рамки сосудов, то есть происходит диапедезное кровоизлияние.
- Отек тканей в месте травмации увеличивается, при этом стенки альвеол утолщаются благодаря интерстициальному отеку. Просвет альвеол заполняется слизью, в которой присутствует множество макрофагов, лейкоцитов и эритроцитов.
Невзирая на происходящие процессы в дыхательном органе, возникновение первых клинических проявлений посттравматической пневмонии наблюдаются лишь по истечении 2-3 суток. По этой причине, при закрытых травмах области груди, пациенты, преимущественно молодого и преклонного возраста, достаточно поздно обращаются за медицинской помощью.
Таким образом, происходит потеря времени, за счет которого у патологического процесса появляется возможность развиться – прогноз заболевания ухудшается, а длительность терапии возрастает.
Основные причины развития посттравматической пневмонии.
Видео в этой статье расскажет пациентам об особенностях лечения посттравматической пневмонии.
Клиническая картина
Посттравматическая пневмония возникает в 95% случаев при травмах грудной клетки, которые сопровождаются шоковым состоянием и большой кровопотерей.
Выделяют 3 стадии посттравматического воспаления легких:
- начальная стадия, которая характеризуется приливом, отеком и гиперемией;
- стадия уплотнения тканей легких – происходит наполнение альвеол экссудатом;
- стадия разрешения.
Требуется своевременно разграничить признаки развивающегося воспалительного процесса тканей легких с симптоматическими проявлениями травматического повреждения грудной клетки.
Последствия травмы: пневмония.
К клиническим проявлениям посттравматического воспалительного процесса легочных тканей относятся следующие:
- Кашель, на начальных этапах непродуктивный, далее – с отхождением мокроты.
- Выделение слизи, характер – гнойный либо с прожилками крови.
- Одышка, которая возникает на стадии уплотнения тканей легких, когда значительная часть органа не участвует в процессе дыхания. Пациенты с травмами грудины жалуются на невозможность вдохнуть полной грудью.
- Болезненность в грудной клетке, а также – в месте травмации.
- Повышение общей температуры тела до 38.5-39 градусов и более.
- Возникает озноб, а также наблюдается повышенная работа потовых желез;
- Синдром интоксикации организма, который выражается отсутствием аппетита, общей слабостью и болями головы.
Важно! Когда в патологический процесс вовлекается плевра, то пациенты испытывают интенсивные боли, которые ограничивают возможность дыхания.
В плевральной полости могут скапливаться экссудат, воздух либо кровь. При их больших объемах в плевральной полости возникает ателектаз, то есть – спадение, легкого и смещение внутренних органов.
Посттравматическая пневмония может определяться благодаря перкуссии и при аускультации. При перкуссии, то есть – выстукивании, возникает притупление перкутурного звука над зоной воспаления.
При аускультации, иначе – выслушивании над легкими может наблюдаться следующее:
- в начальной стадии – крепитация, то есть потрескивания на вдохе;
- в стадии уплотнения – бронхофония (усиление звука голоса пациента);
- в том числе на этапе уплотнения – бронхиальное дыхание;
- также в стадии уплотнения – шум трения плевры;
- в стадии разрешения – крепитация на вдохе.
При травматическом повреждении грудной клетки на фоне развившейся посттравматической пневмонии, которая не лечилась, быстро возникают симптоматические проявления, свойственные для недостаточности внутренних органов.
Может развиться недостаточность такого характера:
- дыхательная недостаточность;
- почечная недостаточность;
- сердечная недостаточность;
- полиорганная недостаточность.
Наиболее часто развивается дыхательная недостаточность на фоне посттравматической пневмонии. Она имеет следующее выражение со стороны организма, рассмотренные в таблице.
Нарушение дыхания.
Признаки дыхательной недостаточностиСимптомОписаниеОтдышкаУсиление одышки, при котором частота вдохов-выдохов повышается до 30 и более за 1 минуту.Нарушения ритмичности дыханияНарушение ритмичности дыхания, то есть учащенное дыхание сменяет замедленное либо происходит его остановка.Участие в процессе дыхания мышцВ процесс дыхания включаются вспомогательные мышцы, которые расположены в области шеи и плечевого пояса.Развитие аритмииПроисходит учащение ритма биения сердечной мышцы, наблюдается аритмия.ЦианозМожет наблюдаться выраженный цианоз покровов кожи – посинения носогубного треугольника, дистальных фаланг ног и рук.
В качестве дополнения могут возникать интенсивные боли головы, которые не купируются обезболивающими фармакологическими средствами, но при этом их интенсивность понижается после кислородных ингаляций.
Диагностирование посттравматической пневмонии
Лабораторные обследования.
Когда в больницу поступает пациент с травмами области грудины, медицинский персонал всегда должен принимать во внимание высокую вероятность развития пневмонии посттравматического характера.
Важно! Для того чтобы диагноз «посттравматическая пневмония» мог быть поставлен, кроме симптоматических проявлений требуется подтверждение в виде вспомогательных диагностических мероприятий, которые выражены лабораторными анализами и аппаратными типами исследований.
К таким диагностическим мерам относятся следующие:
- анализ крови, общий;
- биохимия крови;
- бактериологический тест мокроты;
- микроскопия мокроты;
- анализ мочи;
- УЗИ плевральной полости;
- рентгенография грудной клетки;
- серологический тест крови;
- иммунологический тест крови;
- бронхоскопия.
Ультразвуковая диагностика после травмирвания грудной клетки входит в перечень обязательных исследований, так как она способствует обнаружению воздушных скоплений, сгустков крови и экссудата в плевральной полости и позволяет отобразить степень смещения органов грудины при факте подобного скопления.
Рентгенография – наиболее информативный метод обследования.
Терапия посттравматической пневмонии
Как проходит процесс лечения.
Главной задачей лечения посттравматического воспаления легочных тканей выступает восстановление нормальной дыхательной функции.
Оно необходимо при следующих ситуациях:
- Когда дыхательные движения являются ограниченными вследствие болевого синдрома, пациенту требуется прием обезболивающей группы фармакологических средств.
- Когда в крови пациента обнаруживается умеренная гипоксемия, то есть – заниженный показатель кислорода, либо гиперкапния, то есть – завышенный показатель углекислого газа в крови, ему показаны кислородные ингаляции.
- Если на то имеется необходимость, пациента подсоединяют к аппарату искусственного вентилирования легких.
Антибактериальная терапия назначается пациенту до получения данных бактериологической диагностики в соответствии с предполагаемым возбудителем пневмонии.
Антибактериальная терапия
Наиболее часто прописываются антибактериальные препараты с широким спектром воздействия. Лечение посттравматической пневмонии при неотягощенном течении может проходить в домашних условиях, в таких случаях применяются следующие медикаменты:
- пенициллиновый ряд, представленный Ампициллином, Амоксиклавом, Бензилпенициллином;
- цефалоспорины, представленные Цефтриаксоном, Цефуроксимом;
- фторхиноллонами, представленными Моксифлоксацином, Левофлоксацином;
- комбинации антибиотиков, наиболее часто совмещения Эритромицина с Цефотаксимом либо Левофлоксацин с Цефтриаксоном.
Тем не менее, только врач может определить оптимальную методику лечения.
В рамках стационара назначаются такие комбинации антибактериальных средств:
- Имипенем с Линезолидом;
- Ципрофлоксацин с Цефепимом;
- Амикацин с Ванкомицином;
- Левофлаксацин с Цефоперазоном.
Когда посттравматическая пневмония возникает у ВИЧ-инфицированных, инструкция рекомендует применение таких средств как Бисептол, Бактрим либо Пентамидин.
Внимание! Антибактериальная терапия обязана продолжаться на протяжении всего периода лихорадки и до нормализации показателей общей температуры тела, в течении 3-4 суток подряд.
Когда рекомендован прием антибиотиков.
При отсутствии позитивного результата от антибактериальной терапии по истечении 2-3 суток, требуется пересмотреть главный антибиотик и заменить его другим. Данное уже выполняется по результатам бактериологического анализа мокроты и при определении чувствительности патогенных микроорганизмов к конкретным действующим веществам фармакологического средства.
От своевременности и грамотности лечащего специалиста и схемы лечения, которую он назначил зависит прогноз посттравматической пневмонии. По этой причине, при получении любой травмы в области груди крайне желательно посетить врача – для предотвращения фатальных последствий для здоровья. Цена отказа от лечения – здоровье и жизнь больного.
Читать далее…
Источник
Осложнения со стороны дыхательной системы при черепно-мозговой травме (ЧМТ). Нейрогенный отек легкихСмертность и инвалидизация после острой травмы мозга определяются не только тяжестью самой травмы, но и развитием осложнений. Возникновение системных осложнений неудивительно, учитывая что мозг контролирует большую часть систем организма с помощью гуморальных, биохимических, вегетативных и невральных механизмов обратной связи. Анатомическое или физиологическое повреждение этих центральных систем неизбежно ведет к дисфункции связанных с ними органов. Угнетение сознания является признаком повреждения мозга:
Дополнительные факторы риска развития пневмонии у пациентов с поврежлениями мозга: Нейрогенный отек легкихЭто отек легких с острым началом, обычно возникающий через 4-12 часов после повреждения мозга, но возможно и отсроченное проявление. — Также рекомендуем «Сердечно-сосудистые осложнения при черепно-мозговой травме (ЧМТ). Нарушения водно-электролитного обмена» Оглавление темы «Ведение пациентов с травмой мозга»:
|
Источник


