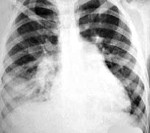
Пневмония при попадании рвотных масс в легкие
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 декабря 2019;
проверки требуют 3 правки.
Аспирацио́нная пневмони́я (лат. aspirātiō — «вдыхание») — воспаление лёгких, возникающее при вдыхании или пассивном попадании в лёгкие различных веществ в массивном объёме, чаще всего в практике — рвотных масс. Воспаление возникает через специфические свойства субстанций, вызывающих сильные воспалительные реакции.
К аспирационной пневмонии часто приводит регургитация (затекание) желудочного содержимого в дыхательные пути при кардиопульмональной реанимации, шоке, нарушениях сознания (в том числе, алкогольной и героиновой интоксикации), при нарушении глотания в рамках различных неврологических заболеваний (бульбарный паралич, псевдобульбарный, миастения, постравматическая энцефалопатия, тяжело протекающие нейродегенеративные заболевания, ассоциированные с нарушением нервно мышечной проводимости, запущенные менингиты, миастении дисфагии), заболеваний пищевода (ГЭРБ, рак пищевода, грыжа пищеводного отверстия и диафрагмы), тяжело протекающие уремические энцефалопатии, диабетические полиневриты. Соляная кислота содержимого желудка с низким pH (<2,5) является очень агрессивной по отношению к эпителию дыхательных путей, вызывая химический пневмонит. Данный тип поражения приводит к спазму бронхов, ателектазам, бронхоэктазам, абцессам, гангренам легких, буллюсу, альвеолиту, стридору, нарушая барьер слизистой и открывая «ворота» для инфекций. Отдельно выделяют синдром Мендельсона — аспирационную пневмонию, вызванную аспирацией желудочного содержимого у больных под наркозом[1]. Данный синдром может осложниться отеком легких и сердечно-лёгочной недостаточностью.
Лечение[править | править код]
Все случаи аспирационных процессов требуют неотложной медицинской помощи, в первых мероприятиях могут проводиться удары надбрюшной области (прием Хеймлиха) для стимуляции кашлевого рефлекса. Могут (изредка) также быть использованы аналептики. Часто показана реанимационные мероприятия в пульмонологии, отоларингологии, либо в гнойно-септическом, либо в гангренозно-некротическом отделениях торакальной хирургии, в зависимости от степени (порядок расположен от начала пневмонии по степени нарастания возможных осложнений) аспирации, важно также уточнить генез патологии, особенно при связях с неврологическими, нейродегенеративными и нейроинфекционными патологиями и процессами (в том числе и хроническими), при связях с судебной медициной, с травматологией и онкологией и токсикологией, при заболеваниях с нарушениями обмена, в каждом из случаев лечение должно быть в комплексе с основной патологией (особенно в случае бас, болезни паркинсона, ботулизма, миастении, бешенства столбняка, дифтерии, при энцефалопатиях полинейропатиях и миопатиях уремического, диабетического, токсического (отравление ФОС, полиэтиленгликолем, двуокисью углерода, фенотизианами, тирэтилсвинцом) и посттравматического генеза, и при установленных связях с нейроинфекциями), и подбираться строго индивидуально, в зависимости от первоначальной причины, в комплексе с основной патологией. Лечение в данных случаях должно быть направлено на устранение/коррекцию первопричины.
В качестве общих мер проводятся эндоскопические (чаще всего прямыми жесткими ларингоскопами, или бронхоскопами, реже эзофагоскопами) санационные мероприятия (промывание-очищение), с подключенными аспираторами, направленные на быстрое диагностирование причины и её устранение, внутривенное, эндотрахеальное, эндобронхиальное и ингаляционное вливание бронхолитиков (аминофилин), муколитиков (ацетилцистеин, бромгексин), антибиотиков (сульфамиламиды, тетрациклины, пеницилины, линкозамиды, карбапенемы, нитрофураны, цифалоспорины), противомикробных средств (тинидазол, метронидазол, орнидазол), коркистероидов (бекламетазон, бетаметазон), протеолитических ферментов (трипсин, химотрипсин, химопин и др.), антигипоксантов (актовегин, убихинон, цитохром С, натрия оксибурат, карнитин), иногда (очень редко) и диуретиков (лазикс, манитол), витаминов групп А, Е и B, метаболические средства, в некоторых случаях может проводиться также трахеостомия торакоэктомия. Могут применяться системные антигипоксанты (цитохром, карбоксилаза, триметазидин, натрия оксибурат), а также адренометики (астмопент, беродуал).
Примечания[править | править код]
Источник
Многие поколения хирургов замечали, что часто в первые дни после травмы внезапно развивалась тяжелая необратимая дыхательная недостаточность. Человек умирал не от травмы или операции, а от легочных осложнений. Антибиотики снижали опасность развития обычной пневмонии в первые сутки после травмы или операции. Однако, не особо повлияли на частоту развития внезапной необратимой дыхательная недостаточности. В 60-е годы для характеристики легочных осложнений у раненых использовали термин «шоковое легкое».
Накапливалась информация о том, что похожие изменения в легких развиваются и при ожогах, отравлениях, переливаниях крови, тяжелых инфекциях и в других случаях. Потребовалось время, чтобы осознать общность этих осложнений и объединить их. К концу 70-х годов в Америке, как правило, использовался термин респираторный дистресс-синдром взрослых (РДСВ).
Респираторный дистресс-синдром взрослых (РДСВ) — это быстро развивающееся критическое состояние, при котором легочный газообмен не обеспечивает потребностей организма в кислороде, выведения углекислого газа и поддержания кислотно-основного равновесия.
В 1992 году респираторный дистресс-синдром взрослых (РДСВ) переименовали в острый респираторный дистресс-синдром (ОРДС), намекая на скоротечность развития — 1-2 суток.
В хирургических стационарах острый респираторный дистресс-синдром (ОРДС) — явление частое, в терапевтических — практически не встречается.
Острый респираторный дистресс-синдром (ОРДС) — это некая универсальная реакция, которая развивается при целом ряде тяжелых состояний.
Причины острого респираторного дистресс-синдрома (ОРДС)
Прямое воздействие на легкие:
- попадание жидкости в легкие (рвотные массы, пресная или соленая вода);
- вдыхание токсических веществ (высокие концентрации кислорода, дым, едкие химикалии — двуокись азота, соединения аммония, кадмия, хлора, фосген);
- легочная инфекция (пневмония);
- пневмонит от воздействия радиации;
- эмболия легочной артерии;
- очень быстрое расправление легкого при пневмотораксе;
- ушиб легкого.
А так же:
- любой вид шока — травматический, геморрагический, септический, анафилактический;
- инфекция (сепсис, перитонит и т.п.);
- травма (жировая эмболия, переломы, черепно-мозговая травма, ожоги);
- отравление препаратами (героин, барбитураты = Фенобарбитал, ацетилсалициловая кислота = Аспирин, метазон, прокопсифан = Дарвоцет или Вигезиг);
- нарушения в крови (массивное переливание крови, диссеминированное внутрисосудистое свертывание крови, состояния после аппарата искусственного кровообращения);
- разные (панкреатит, уремия, лимфатический карциноматоз, эклампсия, состояние после кардиоверсии, инфаркт кишечника, внутриутробная гибель плода, тепловой удар, сильное переохлаждение, обширные хирургические операции, артериальная эмболия, трансплантация легких, сердечно-легочная реанимация).
В основе острого респираторного дистресс-синдрома (ОРДС) первично повреждение эндотелия сосудов и альвеол (что повреждает смотри выше). Дыры в эндотелии капилляров пропускают белок. Не только мелкие молекулы альбумина, но и молекулы фибриногена, которые крупнее в 10 раз. За счет этого на стенках альвеол выпадает фибрин — так называемые «гиалиновые мембраны». Наряду с этим в просвет альвеол могут попадать и эритроциты. Наконец, реагируя на белок, в просвет альвеол выползают многочисленные макрофаги.
Затопленные жидкостью участки легких не работают – в них не идет газообмен. За счет гипоксии (нехватки кислорода) происходит разрушение альвеолярного эпителия, что еще больше способствует выходу жидкости в альвеолы.
Важно!!! Так как белковая жидкость в альвеолах представляет питательную среду для микробов, при респираторном дистресс-синдроме всегда развивается пневмония.
Легкие имеют массу 900 -1000 г и более каждое (в норме 380 г), их кусочки тонут в воде (в норме не тонут). С поверхности разреза обильно стекает пенистая жидкость, которая может иметь розовый цвет. Такая же жидкость обнаруживается в просветах трахеи и бронхов.
На ранних стадиях появляется небольшая одышка, незначительно снижаются концентрация кислорода и углекислого газа в крови. Недостаток кислорода легко устраняется с помощью ингаляций кислородом.
По мере развития острого респираторного дистресс-синдрома одышка усиливается. Над всей поверхностью легких выслушиваются обильные влажные хрипы. Кислород в крови падает — гипоксия. Повышается углекислый газ — гиперкапния. Развивается метаболический и респираторный ацидоз. Далее наблюдается удушье, дыхание клокочущее, выделяется пенистая розового цвета мокрота. Из за гипоксии (нехватки кислорода) больной впадает в кому.
Важно!!! При остром респираторном дистресс-синдроме гипоксия с трудом поддается коррекции даже с помощью искусственной вентиляции легких (ИВЛ).
Появляются признаки поражения практически всех внутренних органов
- Нарушена работа печени — повышен билирубин, печеночные ферменты (АЛТ, АСТ, ГГТ, ЩФ), снижен альбумин и холестерин крови.
- Сердечно-сосудистые расстройства: артериальное давление падает (АД поддерживается только возрастающими дозировками дофамина, добутамина); признаки ишемии миокарда на ЭКГ; тахикардия постепенно переходит в брадикардию, с последующей остановкой сердца, которая неизбежно приводит к смерти.
- В терминальной стадии острого респираторного дистресс-синдрома (ОРДС) стартует синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром). Развивается почечная недостаточность — нарастает олигоурия, азотемия. Часто наблюдаются желудочно-кишечные кровотечения.
- Если, вопреки всему, больной выжил на пути к выздоровлению встанет проблема диффузных склеротических и хронических воспалительных процессов в легких — это сочетание хронического бронхита, пневмонии, пневмосклероза, эмфиземы, иногда бронхоэктазов. Что приводит к хронической легочной недостаточности. Возрастает нагрузка на правые отделы сердца. Развивается синдром «легочного сердца». В итоге — гибель больного.
Картинка на рентгенограмме легких будет меняться ОТ и ДО
- усиление легочного рисунка в периферических отделах легких;
- усиление лёгочного рисунка + двусторонние мелкоочаговые тени по всем легочным полям;
- множественные средне- и крупноочаговые тени с тенденцией к слиянию на фоне снижения интенсивности легочного рисунка, а в 10-15% случаев выявляется выпот в плевральных полостях;
- затемнения больших участков лёгких (доли, сегменты) и синдром воздушной бронхографии (48-50% случаев).
- при первых признаках дыхательной недостаточности подают КИСЛОРОД (на высоте развития респираторного дистресс-синдрома концентрация кислорода может быть увеличена с 50% до 90% для того, чтобы напряжение кислорода в артериальной крови было более 60 мм рт.ст.).
- антибиотики широкого спектра действия;
- гормоны (преднизолон, гидрокортизон) уменьшают отек, связанный с повреждением легких, так называемый, противошоковый эффект, уменьшая тонус сосудов сопротивления и увеличивая тонус емкостных сосудов, снижают продукцию гистамина и воспаление слизистой бронхиол;
- нестероидные противовоспалительные (диклофенак, ортофен, индометацин) и антигистаминные средства (супрастин, пипольфен, тавегил) воздействуют на свертывающую систему крови, уменьшают проницаемость сосудов, подавляют воспалительные реакции;
- антикоагулянты предупреждают образование тромбов и закупоривание легочных сосудов тромбами (подкожно малые дозы гепарина по 5000 ЕД 3-4 раза в сутки);
- нитраты (перлинганит, нитропруссид внутривенно) действуя на венечные и венозные сосуды, способствуют разгрузке малого круга кровообращения;
- кардиотоники (допамин или допмин, добутамин или добутрекс) используются при низком сердечном выбросе и артериальной гипотонии);
- мочегонные (лазикс, урегит, альдактон) для уменьшения отека легких (следует отдать предпочтение лазиксу, который оказывает сосудорасширяющее действие на вены и уменьшает застой в легких еще до начала мочегонного эффекта);
- ингаляции через небулайзер сурфактанта необходимо начать как можно раньше (отечественные препараты: сурфактант BL или сурфактант HL в виде 3% эмульсии, доза 200-250 мг в сутки). Важно!!! Нельзя применять ультразвуковой ингалятор — сурфактант разрушается ультразвуком;
- обезболивание (морфин, промедол) — морфин снижает венозный тонус и перераспределяет циркуляцию крови из центрального в периферические отделы);
- антиоксиданты (ингибиторы супероксидазы — неотон) для улучшения метаболизма миокарда и мышечной ткани, микроциркуляции;
- гликозиды (строфантин, корглюкон) используют для повышения сократительной способности миокарда и поддержания конечного диастолического давления в левом желудочке для обеспечения достаточного ударного объема сердца (при левожелудочковой недостаточности, обусловленной инфарктом миокарда или тяжелой ишемией миокарда, применение гликозидов не показано).
Искусственная вентиляция легких при респираторном дистресс-синдроме
Острый респираторный дистресс-синдром с тяжелой дыхательной недостаточностью является показанием для перевода больных на искусственную вентиляцию легких в режиме создания положительного давления в конце выдоха. Применение повышенного давления в конце выдоха улучшает оксигенацию за счет расправления спавшихся альвеол.
Важно!!! Высокое положительное давление в конце выдоха (превышающее величину легочного сопротивления — более 12 см вод ст) опасно. Повышенное давление в альвеолах препятствует кровотоку и уменьшает сердечный выброс. Таким образом, ухудшается оксигенация тканей и увеличивается отек легких.
Аспирационный пневмонит имеет неблагоприятный прогноз из-за токсичности отека легких. Это частая причина респираторного дистресс-синдрома у алкоголиков, наркоманов, при неврологических поражениях, в посленаркозном состоянии.
Признаки аспирации: неукротимый кашель, цианоз, сухие и влажные хрипы в легких, выкашливание остатков пищи или желудочного содержимого.
Рентген легких при аспирации: отмечаются тени легочных инфильтратов и явления аспирационной пневмонии.
Что делать при попадании рвотных масс в бронхи
- проводят эндотрахеальную интубацию;
- отсасывают рвотные массы из трахеи и бронхов;
- больного переводят на искусственную вентиляцию легких кислородом;
- вводят зонд в желудок и отсасывают его содержимое, чтобы защитить дыхательные пути от повторной аспирации;
- приступают к бронхоальвеолярному лаважу в условиях искусственной вентиляции легких кислородом под внутривенным наркозом кетамина, дипривана или барбитуратов.
Если несмотря на проведенные мероприятия не удается предотвратить начало развития респираторного дистресс-синдрома (РДСВ), то продолжают проведение искусственной вентиляции легких и осуществляют весь комплекс интенсивной терапии, проводимой при респираторном дистресс-синдроме (смотри выше).
Источник

Аспирационная пневмония – это инфекционно-токсическое повреждение легочной паренхимы, развивающееся вследствие попадания в нижние дыхательные пути содержимого ротовой полости, носоглотки, желудка. Аспирационная пневмония проявляется кашлем, тахипноэ, цианозом, тахикардией, болью в груди, лихорадкой, появлением зловонной мокроты. Диагностика аспирационной пневмонии опирается на аускультативные и рентгенологические данные, результаты бронхоскопии, микробиологического исследования содержимого нижних дыхательных путей и плеврального выпота. Лечение аспирационной пневмонии требует проведения оксигенотерапии, антибиотикотерапии, эндоскопической санации трахеобронхиального дерева; при необходимости проводится дренирование развившихся абсцессов или эмпиемы плевры.
Общие сведения
Под аспирационной пневмонией в пульмонологии понимается воспаление легких, возникшее в результате установленного эпизода случайного попадания в нижние дыхательные пути содержимого ротоносоглотки или желудка. Среди различных форм пневмоний аспирационная пневмония имеет довольно большой удельный вес: на ее долю приходится около 23% случаев тяжелых форм легочной инфекции. Аспирационный синдром нередко встречается у практически здоровых лиц во время сна. Так, при исследованиях с ирригацией носоглотки раствором, меченным радиоактивными изотопами, аспирация была зафиксирована у 45-50% здоровых людей и у 70% пожилых пациентов в возрасте старше 75 лет с нарушением сознания.
Аспирационная пневмония
Причины
Аспирационные пневмонии развиваются на фоне случайного попадания твердых частиц или жидкости в воздухоносные пути. Тем не менее, одного лишь факта аспирации недостаточно для возникновения аспирационной пневмонии. В механизме развитии пневмонии играет роль количество аспирированного содержимого и его характер, число микроорганизмов, попадающих в терминальные бронхиолы, их вирулентность, состояние защитных факторов организма.
В большинстве случаев этиология аспирационных пневмоний носит полимикробный характер. Более 50% случаев аспирационной пневмонии вызывается анаэробной флорой (бактероидами, превотеллой, фузобактериями, порфиромонадами, вейлонеллами и др.); около 10% — только аэробными видами (стафилококками, гемофильной палочкой, клебсиеллой, кишечной палочкой, энтеробактериями, протеем, синегнойной палочкой); в остальных случаях – комбинированной флорой. Важным микробиологическим субстратом при развитии аспирационной пневмонии выступает присутствие в ротовой полости и верхних дыхательных путях патогенной микрофлоры при кариесе, пародонтозе, гингивите, тонзиллите и т. д.
Факторы риска
Чаще всего преморбидным фоном для аспирационных пневмоний служат:
Нарушения сознания, обусловленные различными факторами:
- алкогольное опьянение
- общая анестезия
- черепно-мозговая травма
- передозировка лекарственных средств
Заболевания периферической и центральной нервной системы:
- миастения
- рассеянный склероз
- болезнь Паркинсон
- метаболическая энцефалопатия
- эпилепсия
- опухоли головного мозга
- инсульт
Заболевания, сопровождающиеся нарушением акта глотания (дисфагией) и регургитацией:
- ахалазия кардии
- стеноз пищевода
- гастроэзофагеальной рефлюксной болезни
- грыже пищеводного отверстия диафрагмы
Травмы и ятрогенные повреждения:
- травматические и ятрогенные повреждения дыхательных путей при ранениях
- инородных телах трахеи и бронхов
- рвоте различного генеза
- проведении трахеостомии, интубации
- эндотрахеальных манипуляций.
В детском возрасте:
- аспирация мекония
- насильственное кормление ребенка
- вдыхание инородных тел в бронхи
Патогенез
Сценарий развертывания событий при аспирации содержимого в трахеобронхиальное дерево может варьировать от полного отсутствия нарушений до развития респираторного дистресс-синдрома, дыхательной недостаточности и гибели пациента. Условиями, приводящими к развитию аспирационной пневмонии, служат нарушения факторов местной защиты в дыхательных путях и патологический характер аспирационных масс (количество, химические свойства и рН, степень инфицированности и пр.). Основными патогенетическими звеньями, приводящими к возникновению аспирационной пневмонии, выступают механическая обструкция дыхательных путей, острый химический пневмонит и бактериальная пневмония.
При вдыхании большого объема аспирата или крупных твердых частиц возникает механическая обструкция трахеобронхиального дерева. Возникающий при этом защитный кашлевой рефлекс способствует еще более глубокому проникновению аспирированного субстрата в бронхи и бронхиолы, что может привести к развитию отека легких. Механическая обструкция сопровождается развитием ателектазов легкого и застоем бронхиального секрета, на фоне которых увеличивается риск инфицирования легочной паренхимы.
В ответ на агрессивное воздействие аспирированного содержимого развивается острый химический пневмонит, характеризующийся выбросом биологически активных веществ, активацией системы комплемента, высвобождением факторов некроза опухолей, цитокинов и т. д. Дальнейшие патологические изменения в легочной паренхиме обусловлены ее повреждением биологически активными веществами, а не прямым действием аспирата. На фоне рефлекторного бронхоспазма, ателектаза части легкого, снижения легочной перфузии и прямого повреждения альвеол быстро развивается гипоксемия. С присоединением бактериального компонента нарастает дыхательная недостаточность, лихорадка, кашель, т. е. появляются все признаки бактериальной пневмонии. В этой стадии аспирационной пневмонии рентгенологически определяются очаги инфильтрации, нередко возникают легочные абсцессы и эмпиема плевры.
Симптомы аспирационной пневмонии
В клиническом течении аспирационная пневмония проходит этапы пневмонита, некротизирующей пневмонии, абсцедирования и эмпиемы плевры. В отличие от бактериальной легочной инфекции, клиника аспирационной пневмонии разворачивается постепенно и стерто. В течение нескольких дней после эпизода аспирации могут иметь место субфебрилитет, слабость, сухой мучительный кашель. В дальнейшем нарастают диспноэ, боли в грудной клетке, лихорадка, тахикардия, цианоз, выделение пенистой мокроты с примесью крови при кашле. Нередко, уже спустя 10-14 суток при аспирационной пневмонии возникает абсцедирование легочной ткани и эмпиема плевры. При этом появляется продуктивный кашель с выделением гнойной мокроты с гнилостным запахом, кровохарканье, ознобы.
Диагностика
На аспирационную пневмонию указывает наличие в анамнезе эпизода аспирации, подтверждаемое физикальными, рентгенологическими, эндоскопическими и микробиологическими данными. При осмотре выявляются признаки гипоксемии (одышка, цианоз, тахикардия), отставание пораженной стороны грудной клетки при дыхании, иногда — гнилостный запах изо рта. Для выяснения причин, приведших к аспирационной пневмонии, кроме осмотра пациента пульмонологом и торакальным хирургом, может потребоваться консультация гастроэнтеролога, невролога, отоларинголога.Подтверждающая диагностика включает:
- Рентген. Рентгенография легких в 2-х проекциях позволяет определить типичную локализацию аспирационной пневмонии в так называемых зависимых сегментах легкого: задних верхнедолевых и верхних нижнедолевых сегментах (при аспирации содержимого в горизонтальном положении) или нижних долях (при нахождении пациента во время аспирации в горизонтальной позиции). Кроме этого, определяются ателектазы легкого, очаги деструкции в легочной паренхиме, скопление газа над экссудатом в полости плевры.
- Выделение возбудителя. Важным этапом диагностики аспирационной пневмонии служит бактериологический посев мокроты на микрофлору с определением чувствительности к антибиотикам, а также бактериологическое исследование промывных вод бронхов. Поэтому с диагностической целью обычно прибегают к проведению бронхоскопии с забором мокроты, взятию промывных вод из трахеобронхиального дерева.
- Исследование крови. Для выяснения тяжести гипоксемии при аспирационной пневмонии исследуется газовый состав крови, КОС крови. Проводится исследование биохимических показателей крови, посев крови на стерильность, на аэробные и анаэробные бактерии.
Лечение аспирационной пневмонии
При аспирации инородных тел, приводящих к обтурации просвета воздухоносных путей, показано срочное эндоскопическое удаление инородного тела из трахеи/бронха. Проводится оксигенотерапия — подача увлажненного кислорода, в тяжелых случаях – интубация и ИВЛ. Основой лечения аспирационной пневмонии служит антибактериальная терапия. При назначении противомикробных препаратов учитывается чувствительность к ним анаэробных и аэробных возбудителей. При аспирационных пневмониях обычно назначают комбинации нескольких антибактериальных препаратов (например, фторхиналонов или цефалоспоринов и метронидазола). Продолжительность курса антибактериального лечения при аспирационной пневмонии составляет 14 дней.
При наличии абсцессов в легких выполняется их дренирование, проводится вибрационный массаж, перкуторный массаж грудной клетки. При необходимости осуществляется повторная трахеальная аспирация секрета, санационные бронхоскопии и бронхоальвеолярный лаваж. К хирургическому вмешательству прибегают при организации абсцессов больших размеров (более 6 см), легочном кровотечении, образовании бронхоплевральной фистулы. При аспирационной пневмонии, осложненной эмпиемой плевры, выполняется дренирование плевральной полости, проводятся санационные промывания, введение в полость плевры антибиотиков и фибринолитиков. Возможно проведение открытого дренирования (торакостомии), плеврэктомии с декортикацией легкого.
Прогноз и профилактика
При небольших объемах аспирированного содержимого, стабильном общем фоне и своевременном грамотном лечении, прогноз при аспирационной пневмонии не вызывает опасений. В случае развития массивного пневмонита, легочных абсцессов, эмпиемы плевры, бронхоплевральных свищей, сепсиса – прогноз крайне серьезен. Летальность при осложненном течении аспирационных пневмоний составляет 22%.
Учитывая высокий риск аспирационной пневмонии среди лиц, страдающих заболеваниями нервной и пищеварительной систем, необходимо проводить лечение основного патологического состояния. Пациентам с дисфагией и склонностью к аспирации рекомендуется дробное питание и щадящая диета. Для профилактики рефлюкса у пациентов с дисфагией, тяжелобольных и послеоперационных пациентов необходимо приподнимать головной конец кровати под углом 30-45°. Особое внимание следует уделять пациентам, находящимся на ИВЛ, зондовом питании. Большую роль в предупреждении аспирационных пневмоний играет гигиена и своевременная санация полости рта, регулярное посещение стоматолога.
Источник


