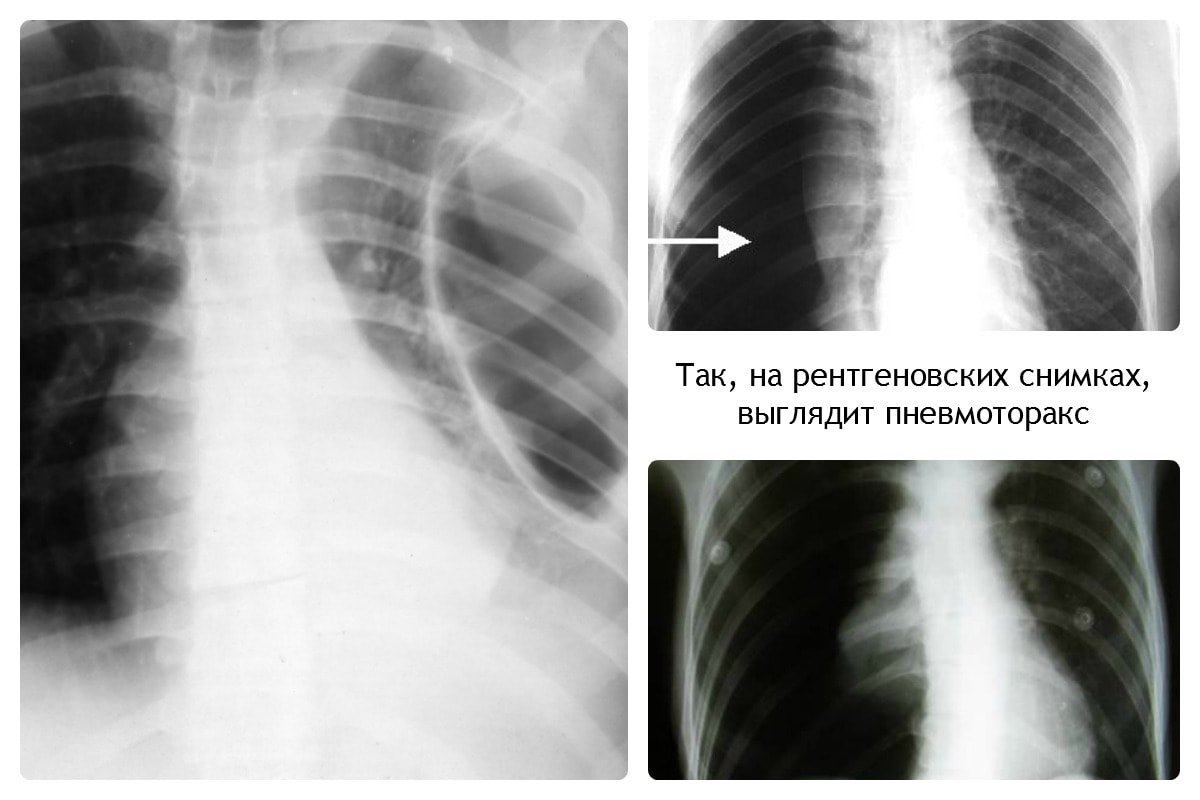
Пневмония у детей клинические рекомендации 2016

Редактор
Анна Сандалова
Пульмонолог, врач высшей категории
Выполнение подходящих клинических рекомендаций для лечения пневмонии является важнейшим вопросом в сфере педиатрии, поскольку пневмония составляет более трех четвертей легочных болезней у детей 1-7 лет.
В статье рассмотрим клинические рекомендации при выявлении, диагностике и лечению пневмонии у детей разных возрастных групп. В заключении приведем список ссылок на объемные документы от авторитетных институтов здравоохранения.
Что провоцирует воспаление легких?
Легкие человека выполняют, помимо дыхательной, ряд других важных функций: помогают стабилизировать температуру тела, количество водного компонента в крови, наравне с кожей выполняют функцию фильтра, способствуют выводу продуктов распада из организма.
Любое повреждение, даже если оно не имеет отношения к дыхательной системе человека, закономерно отражается на легких через общее снижение иммунитета в результате травмы, отравления, стресса. Выполнять функцию фильтра и снабжать кислородом кровь получается уже не столь эффективно – и болезнетворные агенты из окружающей среды попадают в легкие, и у ребенка развивается воспаление легких.
Большинство случаев инфекционных воспалений легочной ткани провоцируются бактериальными патогенами, а у несовершеннолетних до 6-7 лет – вирусами и пневмококками, которые отличаются значительной устойчивостью и заразностью. Существуют и другие причины.
Обратите внимание! Заболевание может возникнуть и после пребывания малыша в помещениях с искусственной вентиляцией, или если в помещении находится кондиционер – скапливающиеся в шлангах и уголках кондиционера безвредные, в большинстве, для взрослых микроскопические грибы и легионелла могут стать причиной пневмонии у маленького гражданина.
Тяжесть перенесенного заболевания и его последствий зависят от нескольких немаловажных факторов, таких как:
- Обширность и площадь пораженной легочной ткани.
- Возраст. У детей возрастом от полугода до 3 лет наблюдается наиболее тяжелое течение заболевания вследствие анатомических особенностей дыхательной системы, которые исчезают, как только малыш подрастет.
- Условия, в которых ребенок приобрел заболевание. Внебольничная пневмония согласно педиатрической статистике легче протекает и быстрее исчезает. Внутрибольничная пневмония протекает тяжелее вследствие возможности заражения устойчивыми к антибиотикам штаммами бактерий.
- Иммунитет.
Стандарты лечения в педиатрии
Рассмотрим поочередно внебольничную и внутрибольничную пневмонию.
Внебольничная
Внебольничная пневмония развивается в течение 2-3 суток и сопровождается лихорадкой, одышкой и кашлем, как правило, с выделением мокроты. Наличие изменений в легких хорошо просматривается на рентгенограмме. Имеет бактериальную природу, хотя и не исключает присутствия вирусных частиц, понизивших иммунитет и спровоцировавших пневмонию.
Обратите внимание! Для первичного определения возможности развития бактериальной инфекции достаточно оценить поведение ребенка и его внешний вид, так как показания термометра не позволяют оценить степень интоксикации организма.
Следует обратить также особое внимание на признаки, помогающие внешне определить бактериальную инфекцию:
- Резкое нарушение обычного поведения;
- Снижение уровня активного времяпровождения;
- Крики в ответ на мягкие прикосновения;
- Сонливость;
- Отказ от пищи и воды;
- Избегание света;
В амбулаторных условиях детям протоколы лечения Минздрава постулируют назначение амоксициллина и макролида.
Согласно клиническим рекомендациям, амоксициллин эффективно борется с большинством патогенных бактериальных агентов, вызывающих пневмонию.
Стандартами лечения пневмонии у детей допустимо сочетания амоксициллина в сочетании с азитромицином и кларитромицином, которые обладают не только широким спектром действия, а и влияют на внутриклеточно расположенные микроорганизмы.
Общая длительность терапии не должна составлять менее 15 дней (антибиотикотерапии, как правило, 7-14 дней), преждевременный отказ от приема препаратов чреват частыми рецидивами из-за приобретения болезнетворными микроорганизмами устойчивости к тем или иным препаратам.
Внутрибольничная
Внутрибольничное воспаление легочной ткани имеет такой же инкубационный период, как и внебольничное воспаление, однако характеризуется тем, что на момент попадания ребенка в стационар в организме отсутствовал возбудитель, следовательно, он был получен именно в стационаре.
Будьте внимательны! Ребенок, находящийся в стационаре после операции имеет приблизительно 23%-ую вероятность приобрести воспаление легочной ткани. Этому способствует и низкий иммунитет ребенка, являющийся следствием стресса и недостатка веса.
Признаками внутрибольничной пневмонии у детей являются:
- Лихорадка;
- Увеличение количества мокроты и трахеального аспирата, а также изменение их цвета, вязкости;
- Усиление кашля или одышки;
- Гипертермия;
- Увеличение частоты сердечных сокращений;
- Дыхательная и сосудистая недостаточность;
Особенности при внутрибольничной пневмонии
Для подтверждения диагноза пульмонологи-педиатры руководствуются рекомендуемыми стандартами лечения критериями, такими как: лихорадка, гнойная бронхиальная секреция, кашель, хрип.
Факт внутрибольничного воспаления легочной ткани подтверждается рентгенограммой и посевом мокроты или аспирата из бронхов на бактерии, в которых с вероятностью в 70% обнаруживается синегнойная палочка, амеба, кишечная палочка (на картинке справа).
С вероятностью 30% – устойчивый штамм золотистого стафилококка.
Полимеразной цепной реакцией на вирусную пневмонию в пробах мокроты и инфильтрата могут быть обнаружены вирусы гриппа, цитомегаловируса.
Протокол лечения внутрибольничного воспаления легких постулирует применение цефалоспоринов новейшего поколения, эффективно уничтожающих синегнойную палочку (цефтазидим, цефепим). Также возможно сочетание цефалоспоринов с ингибитор-устойчивыми пенициллинами, фторхинолонами. Оксациллин, клавулановая кислота борются с золотистым стафилококком, вориконазол – с грибками.
На начальных этапах педиатрия рекомендует антибиотики вводить внутривенно. При положительной динамике и исчезновении симптомов возможен внутримышечный ввод препарата. На заключительном этапе разрешен пероральный прием лекарств. Рекомендуемый курс антибиотиков должен составлять не менее 21 суток.
Рекомендуем также изучить статью о лечении пневмонии у детей.
Полезное видео
Предлагаем вам посмотреть по нашей теме длинную лекцию Белорецкого Б.З., кандидата медицинских наук и доцента кафедры анестезиологии и реаниматологии:
Клинические рекомендации и протоколы лечения (скачать)
Ниже приведен список важных ссылок на клинические рекомендации (протоколы лечения) детской пневмонии от различных учреждений. Среди них: федеральные структуры, Всемирная Организация Здравоохранения и другие институты, к рекомендациям которых стоит прислушаться. Кликните, чтобы скачать:
Источник

Российское респираторное общество Межрегиональное педиатрическое респираторное общество
Федерация педиатров стран СНГ Московское общество детских врачей
ВНЕБОЛЬНИЧНАЯ
ПНЕВМОНИЯ У ДЕТЕЙ
Клинические рекомендации
УДК 616.24-002-053.2 ББК 57.334.12
В60
В60 Внебольничная пневмония у детей. Клинические рекомендации. — Москва : Ори- гинал-макет, 2015. — 64 с.
ISBN 978-5-990-66034-2
УДК 616.24-002-053.2 ББК 57.334.12
Научное издание
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ДЕТЕЙ. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Оригинал-макет подготовлен компанией ООО «Оригинал-макет» www.o-maket.ru; тел.: (495) 726-18-84 Санитарно-эпидемиологическое заключение
№ 77.99.60.953.Д.004173.04.09 от 17.04.2009 г. Подписано в печать 20.08.2015. Формат 70×100 1/16. Печать офсетная. Печ. л. 4,0. Тираж 21 100 экз. Заказ №
ISBN 978-5-990-66034-2 | © ООО «Оригинал-макет», оформление, 2015 |
Руководитель проекта:
Председатель правления Российского респираторного общества, академик РАМН, профессор А.Г. Чучалин
Координационный совет:
профессор, д.м.н. Геппе Н. А., профессор д.м.н. Розинова Н.Н., профессор, д.м.н. Волков И.К., профессор, д.м.н. Козлова Л.В., профессор, д.м.н. Малахов А.Б., профессор, д.м.н. Манеров Ф.К., профессор д.м.н. Мизерницкий Ю.Л.
Эксперты: Абдрахманова С.Т. (Астана), Антипкин Ю.Г. (Киев), Ашерова И.К. (Ярославль), Балева Л.С. (Москва), Баскакова А.Е. (Кострома), Бойцова Е.В. (С.-Петербург), Богорад А.Е. (Москва), Больбот Ю.К. (Днепропетровск), Бондарь Г.Н. (Владивосток), Буйнова С.Н. (Иркутск), Вавилова В.П. (Кемерово), Василевский И.В. (Минск), Гаймоленко И.Н. (Чита), Геппе Н.А. (Москва), Горелов А.В. (Москва), Донос А.А. (Кишинев), Дронов И.А. (Москва), Елкина Т.Н. (Новосибирск), Ермакова И.Н. (Тверь), Ермакова М.К. (Ижевск), Заболотских Т.В. (Благовещенск), Ильенкова Н.А. (Красноярск), Камаев А.В. (С.-Петербург), Капранов Н.И. (Москва), Кожевникова Т.Н. (Тула), Козлова Л.В. (Смоленск), Колесникова С.М. (Хабаровск), Колосова Н.Г. (Москва), Кондратьева Е.И. (Москва), Кондюрина Е.Г. (Новосибирск), Копилова Е.Б. (Иваново), Кострова В.П. (Махачкала), Косякова Н.И. (Пущино), Кулагина В.В. (Самара), Лапшин В.Ф. (Киев), Лев Н.С. (Москва), Лютина Е.И. (Новокузнецк), Маланичева Т.Г. (Казань), Малахов А.Б. (Москва), Манеров Ф.К. (Новокузнецк), Мельникова И.М. (Ярославль), Мещеряков В.В. (Нижневартовск), Мизерницкий Ю.Л. (Москва), Михалев Е.В. (Томск), Мозжухина Л.И. (Ярославль), Мокина Н.А. (Самара), Неретина А.Ф. (Воронеж), Олехнович В.М. (Сургут), Павлинова Е.Б. (Сургут), Побединская Н.С. (Иваново), Постников С.С. (Москва), Розинова Н.Н. (Москва), Романенко В.А. (Челябинск), Рывкин А.И. (Иваново), Саввина Н.В. (Якутск), Савенкова М.С. (Москва), Самсыгина Г.А. (Москва), Середа Е.В. (Москва), Скачкова М.А. (Оренбург), Скучалина Л.Н. (Астана), Соколина И.А. (Москва), Сорока Н.Д. (C.-Петербург), Спичак Т.В. (Москва), Таточенко В.К. (Москва), Тришина С.В. (Симферополь), Тутуева Л.А. (Севастополь), Узакбаев К.А. (Бишкек), Узунова А.Н. (Челябинск), Файзуллина Р.М. (Уфа), Федоров И.А. (Челябинск), Хачатрян Л.Г. (Москва), Холодок Г.Н. (Хабаровск), Царькова С.А. (Екатеринбург), Чепурная М.М. (Ростов-на-Дону), Черная Н.Л. (Ярославль), Шабалов Н.П. (С.-Петербург), Шамсиев Ф.М. (Ташкент), Шуляк И.П. (Екатеринбург).
ВВЕДЕНИЕ
Внебольничная пневмония (ВП) являются актуальной проблемой для педиатрической практики. В последние годы отмечается рост заболеваемости ВП у детей, относительно высокой остается смертность от этого заболевания. В реальной практике, особенно в амбулаторных условиях, серьезными проблемами являются ранняя диагностика и рациональная терапия пневмонии у детей.
В 2010 году при участии 65 экспертов из России и стран СНГ была создана научно-практическая программа «Внебольничная пневмония у детей: распространенность, диагностика, лечение и профилактика» [1], которая издавалась с небольшими переработками в 2011
и2012 годах. В программе были резюмированы накопленные данные по вопросам этиологии, патогенеза, эпидемиологии, диагностики
илечения ВП у детей.
За последние 5 лет было проведено и представлено в мировой научной литературе большое число клинических и эпидемиологических исследований, касающихся пневмонии. К сожалению, в отечественной литературе этой проблеме уделяется недостаточно внимания. В 2013 году Министерством здравоохранения Российской Федерации были приняты новые стандарты медицинской помощи при пневмонии и «Порядок оказания медицинской помощи населению по профилю «пульмонология»». С 2014 года в Национальный календарь профилактических прививок России включена вакцинация против пневмококковой инфекции. В связи с вышесказанным назрела необходимость пересмотра ряда позиций, относительно ВП у детей и создание нового экспертного документа, отражающего современные клинические рекомендации.
Основное внимание в данном документе уделено практическим вопросам диагностики и терапии ВП у детей, и в частности особенностям ведения детей в амбулаторных условиях, включены данные по особенностям ВП у детей с ВИЧ-инфекцией, ДЦП, муковисцидозом. Книга предназначена для педиатров, врачей общей практики, пульмонологов, клинических фармакологов, реаниматологов, а также преподавателей медицинских вузов.
При подготовке клинических рекомендаций авторы пытались строить рекомендации по диагностике и лечению на основе данных доказательной медицины (таблица 1). Однако необходимо учитывать, что
внастоящее время доказательная база в отношении методов лечения
впедиатрии, в том числе по АБТ явно недостаточна, что связано с этическими и деонтологическими проблемами. Также следует учитывать, что эффективность этиотропной терапии пневмонии принципиально зависит от чувствительности возбудителей к АБП, которая имеет значительные региональные особенности и подвержена существенным изменениям.
5
Таблица 1 Категории доказательств для обоснования применения
в клинических рекомендациях
Категория | Источник | Определение доказательств |
доказательств | ||
A | Рандомизированные | Доказательства основаны на хорошо сплани- |
контролируемые | рованных рандомизированных исследовани- | |
исследования | ях, проведенных на достаточном количестве | |
пациентов, необходимом для получения | ||
достоверных результатов. Могут быть | ||
обоснованно рекомендованы для широкого | ||
применения | ||
B | Рандомизированные | Доказательства основаны на рандомизи- |
контролируемые | рованных контролируемых исследованиях, | |
исследования | однако количество включенных пациентов | |
недостаточно для достоверного статистиче- | ||
ского анализа. Рекомендации могут быть рас- | ||
пространены на ограниченную популяцию | ||
C | Нерандомизированные | Доказательства основаны на нерандомизи- |
клинические | рованных клинических исследованиях или | |
исследования | исследованиях, проведенных на ограничен- | |
ном количестве пациентов | ||
D | Мнение экспертов | Доказательства основаны на выработанном |
группой экспертов консенсусе по определен- | ||
ной проблеме |

Глава 1 ОПРЕДЕЛЕНИЕ И КЛАССИФИКАЦИЯ
ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У ДЕТЕЙ
1.1. Определение
Пневмония — острое инфекционное заболевание, различное по этиологии (преимущественно бактериальное), характеризующееся очаговыми поражениями легких с внутриальвеолярной экссудацией, что проявляется выраженными в различной степени интоксикацией, респираторными нарушениями, локальными физикальными изменениями со стороны легких и наличием инфильтративной тени на рентгенограмме грудной клетки.
Внебольничная пневмония (домашняя, амбулаторная) — это пневмония, развившаяся вне больницы или в первые 72 часа госпитализации.
1.2.Классификация
Всоответствии с Международной классификацией болезней, травм
ипричин смерти 10–го пересмотра (МКБ-10) и «Классификацией клинических форм бронхолегочных заболеваний у детей» [2] выделяют следующие формы пневмонии:
1. По этиологии:
•бактериальная (в то числе, вызванная атипичными бактериями);
•вирусная;
•грибковая;
•паразитарная;
•смешанная.
Классификация по этиологии положена в основу МКБ 10 пересмотра (приложение 1). Однако, широкое использование этиологической классификации пневмонии невозможно, поскольку верификация этиологии ВП отсутствует у большинства пациентов, а клинические симптомы малоинформативны для этиологической диагностики.
2.По морфологии:
•очаговая — один или несколько очагов пневмонической инфильтрации размером 1–2 см;
•очагово-сливная (псевдолобарный инфильтрат) — неоднородная массивная пневмоническая инфильтрация, состоящая из нескольких очагов. Может осложняться деструктивными процессами и экссудативным плевритом;
•сегментарная — границы повторяют анатомические границы одного сегмента;
7
•полисегментарная — границы инфильтрации повторяют анатомические границы нескольких сегментов. Часто протекает с уменьшением размеров пораженного участка легкого (ателектатический компонент);
•лобарная (долевая) — инфильтрация охватывает долю легкого. Вариантом течения долевой пневмонии является крупозная пневмония;
•интерстициальная — наряду с негомогенными инфильтратами легочной паренхимы имеются выраженные, иногда преобладающие изменения в интерстиции легких. Редкая форма пневмонии, которая развивается у больных с ИДС.
3.По течению:
•острая — длительность до 6 недель;
•затяжная — длительность более 6 недель.
4.По тяжести:
•средней тяжести;
•тяжелая.
5.По развившимся осложнениям:
•плевральные осложнения — плеврит;
•легочные осложнения — полостные образования, абсцесс;
•легочно-плевральные осложнения — пневмоторакс, пиопневмоторакс;
•инфекционно-токсические осложнения — бактериальный шок [2, 3].
Глава 2 ЭПИДЕМИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
2.1.Заболеваемость внебольничной пневмонией
С2011г. ВП включена в перечень инфекционных и паразитарных заболеваний, подлежащих регистрации и государственному учету в Российской Федерации, а статистические показатели заболеваемости вносятся Федеральной службой по надзору в сфере защиты прав потребителей
иблагополучия человека в «Сведения об инфекционных и паразитарных заболеваниях» (до 2010 г. Минздравом РФ представлялись показатели заболеваемости в целом по внебольничной и госпитальной пневмонии). Данные по заболеваемости ВП представлены в табл. 2. Правила регистрации случаев заболевания ВП представлены в приложении 2.
Таблица 2 Динамика показателей заболеваемости ВП у детей и подростков в РФ [4]
Показатели | 2011 г. | 2012 г. | 2013 г. | 2014 г. | |
У детей в возрасте до 17 лет | абсолютное число | 139 016 | 168 391 | 190 711 | 181 313 |
включительно | на 100 тыс. населения | 534,3 | 642,5 | 722,8 | 678,7 |
У детей в возрасте до 15 лет | абсолютное число | 129 055 | 154 160 | 176 093 | 171 604 |
включительно | на 100 тыс. населения | 607,4 | 711,5 | 800,9 | 762,3 |
В2014 г. среди всего населения Российской Федерации из 507031 случая заболеваний ВП (заболеваемость 354,1 на 100 тыс. населения) на детей и подростков до 17 лет пришлось 181313 случаев (заболеваемость 678,7 на 100 тыс. населения), из них на детей до 15 лет 171604 случая (заболеваемость 762,3 на 100 тыс. населения) [4]. Таким образом, заболеваемость ВП среди детей до 15 лет более чем в 2 раза превышает заболеваемость для населения в целом.
Эпидемиологические исследования показывают, что в течение года заболеваемость ВП минимальная в июле–сентябре, повышается в октя- бре–декабре, достигает максимума в январе–апреле и снижается в мае– июне. Заболеваемость ВП коррелирует с сезонным повышением уровня ОРВИ [5]. Вспышки микоплазменной ВП характерны для закрытых коллективов и отмечаются каждые 3–5 лет [1].
Вряде регионов РФ заболеваемость ВП регистрировалась и до 2010 г.
Вг. Новокузнецке за 24-летний период наблюдения (1990–2013 гг.) заболеваемость ВП среди детей составляла от 210 до 890 на 100 тыс. населения (2,1–8,9‰), среди подростков — от 140 до 840 на 100 тыс. населения (1,4–8,4‰). Максимальная заболеваемость ВП во все годы наблюдалась у детей в возрасте 1–3 лет — от 465 до 1356 на 100 тыс населения (рис. 1) [6].
9
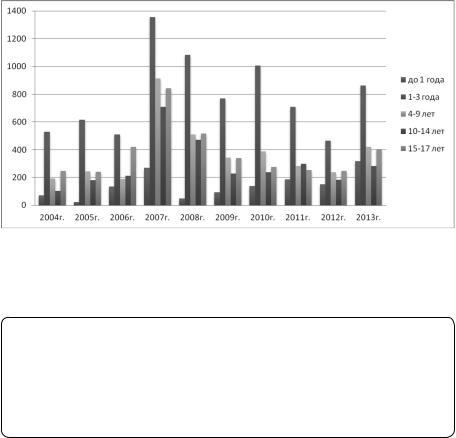
Рис. 1. Заболеваемость внебольничной пневмонией у детей разного возраста
вг. Новокузнецке за 10-летний период [6]
2.2.Смертность от внебольничной пневмонии
По данным ВОЗ пневмония является главной причиной детской смертности во всем мире. Среди причин летальности у детей до 5 лет на ее долю приходится 17,5%, что ежегодно в мире составляет около 1,1 млн смертельных случаев (это больше, чем СПИД, малярия и корь вместе взятые). При этом 99% летальных случаев от пневмонии у детей до 5 лет приходятся на слабо и средне развитые страны мира [7].
Вглобальном исследовании было установлено, что в 2010 г. летальность
всвязи с тяжелыми острыми инфекциями нижних дыхательных путей у госпитализированных детей в возрасте до 5 лет в развивающихся странах была почти в 4 раза выше, чем в развитых (2,3% и 0,6%, соответственно) [8].
По данным Минздрава РФ болезни органов дыхания у детей в возрасте 0–17 лет занимают третье место в структуре причин смерти после внешних причин и пороков развития. В РФ в последние годы произошло значительное снижение смертности от пневмонии детей первого года жизни: с 16,1 в 1995 г. до 2,7 в 2012 г. на 10 000 родившихся живыми (при этом, в 24% пневмония выступает не основной, а конкурирующей причиной смерти больных). Данные о смертности от пневмонии по регионам РФ имеют значительный разброс показателей — от 0 до 13,7 на 10 000 (в 2009г.) [1, 4, 9].
Фоновые факторы риска летального исхода от пневмонии у детей [9]:
• возраст до 5 лет и мужской пол;
• врожденные и хронические заболевания;
• позднее обращение за медицинской помощью;
• позднее поступление в стационар;
• гестационный возраст при рождении меньше 28 недель.
Источник