Пневмония у детей раннего возраста презентация
Пневмонии у детей
- Лектор:
- профессор, д.м.н. Недельская С.Н.
План лекции
- Актуальность
- Этиология
- Патогенез
- Принципы диагностики
- Принципы лечения и профилактики
- Заключение
Пневмония —
- острое инфекционно-воспалительное заболевание легких,
- с наличием внутриальвеолярной экссудации
- Шифр по МКБ J12-J18
Классификация пневмоний
- По условиям возникновения
- Внебольничная (домашняя).
- Внутрибольничная (госпитальная, нозокомиальная) – развивается через 48 ч пребывания в стационаре или через 48 ч после выписки из стационара.
- Пневмония новорожденных (неонатальная):
- а) внутриутробная (врожденная) – развившиеся в первые 72 ч жизни ребенка
- б) приобретенная (постнатальная)
- Внебольничная Внутрибольничная
- Вентиляционная (у детей, находящихся на ИВЛ)
- а) ранняя – до 72 ч на ИВЛ
- б) поздняя – через 4 и более суток ИВЛ
- 5. Аспирационная
- 6. Пневмонии у лиц с иммунодефицитными состояниями.
Классификация пневмоний
- По клинико-рентгенологическим данным:
- Очаговая 3. Крупозная(лобарная)
- Сегментарная 4. Интерстициальная
- Локализация:
- Односторонняя (право-, лево- )
- Двухсторонняя
- Течение:
- 1. Острое (до 6 недель)
- 2. Затяжное (более 6 нед – до 8 мес.)
- 3. Рецидивирующее
- Степень тяжести
- l ll lll lV V
- Дыхательная недостаточность
- I ст.
- II ст.
- III ст.
Классификация пневмоний
- Осложнения
- 1. Неосложненная
- 2. Осложненная
- ОБЩИМИ НАРУШЕНИЯМИ
- Токсико-септическое состояние
- ИТШ
- Кардиоваскулярный синдром
- ДВС-синдром
- Изменения со стороны ЦНС
- ЛЕГОЧНЫМ
ПРОЦЕССОМ - Деструкция
- Абсцесс
- Плеврит
- Пневмоторакс
- ВОСПАЛЕНИЕМ
- РАЗНЫХ ОРГАНОВ
- Синусит
- Отит
- Пиелонефрит
- Менингит
- остеомиелит
- Приказ МОЗ Украины от 04.01.12-8-1178 от 14.12.2009
Шкала тяжести пневмоний у детей
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Индекс тяжести пневмоний у детей
|
| ||
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Анатомо-физиологические особенности детского организма, предрасполагающие к развитию пневмоний
- Трахея и крупные бронхи короткие и широкие — легко проникает инфекция
- Мелкие бронхи и бронхиолы узкие, легко спадаются и обтурируются
- Особенности ветвления бронхов — частое вовлечение в патологический процесс I,II,IX,X,VI сегментов обоих легких и IV, V сегментов левого легкого
- Недостаток эластических элементов и сурфактанта, склонность к развитию ателектазов и эмфиземы
- Недостаточный мукоцилиарный клиренс – затруднение удаления инородных частиц
- Недостаточный синтез интерферонов и иммуноглобулинов (Ig A) – неполноценность иммунного ответа
- Легочная паренхима полнокровна, хорошо васкуляризована, богата интерстицием, при рождении находится в сжатом состоянии
Схема сегментарного строения легких
Факторы риска
- Недоношенность
- Тяжелая перинатальная патология: внутриутробная гипоксия, асфиксия, родовая травма
- Синдром циклической рвоты, срыгивания
- Искусственное вскармливание
- Рахит
- Анемия
- Гипотрофия
- Врожденные пороки сердца
- Муковисцидоз
- Пороки развития легких
- Хирургические вмешательства
- Наследственные иммунодефициты
- Гиповитаминозы
- Хронические очаги инфекции ЛОР-органов
- Курение
Этиология пневмоний у детей
|
|
|
|
|
|
|
|
|
|
Возбудители пневмоний у детей в зависимости от условий инфицирования
|
|
|
|
|
|
|
|
Основные фазы патогенеза
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Критерии диагностики:
клиника
- Лихорадка (выше 38 oС)
- Токсикоз
- Одышка
- Дыхательная недостаточность
- Кашель
- Цианоз
- Физикальные симптомы – укорочение перкуторного звука, ослабленное дыхание, разнокалиберные влажные хрипы, крепитация
Дыхательная недостаточность
- Состояние, при котором легкие не обеспечивают нормального газового состава крови, что приводит к снижению функциональных возможностей организма, в результате развивается гипоксемия и гиперкапния
Характеристика дыхательной недостаточности при пневмонии
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Критерии диагностики
- Лабораторные исследования:
- — Лейкоцитоз, повышение СОЭ, нейтрофилез
- — Повышение C — РБ, серомукоидов
- Отсутствие гематологических сдвигов не позволяет исключить пневмонию !!!
- Рентгенологическое исследование – « Золотой стандарт» диагностики
- — гомогенные тени различной плотности и размеров
- — облаковидные тени, дессиминированные изменения(при интерстициальной пневмонии)
- — очагово-сливные, плотные с выбухающей границей( при деструкции)
- — прикорневые изменения(при вирусных пневмониях)
- — ателектазы (при затяжном течении)
Алгоритм клинической диагностики
- НАЧАЛО ОСМОТРА:
- Т более 38 oС более 3 дней
- или/и втяжения грудной
- клетки (без явлений
- бронхообструкции)
- Локальные системы:
- укорочение перкуторного
- звука и/или ослабленное или
- бронхиальное дыхание
- и/или локальные хрипы
- Асимметрия
- влажных хрипов
- Токсикоз,
- Лейкоцитоз
- выше
- 15*109/л
- Рентген или начало лечения
- Пневмонии при иммуннодефицитных состояниях
- Приобретенные внебольничные (типичные и атипичные)
- Госпитальные (нозокомиальные)
- Элементы деструктивной пневмонии
- Субтотальное затемнени,
- деструкция
- Буллезная пневмония
- Деструкция (томограмма)
- Mycoplasma pneumonia
- Legionella pneumonia
- Chlamydia pneumoniae
Дифференциальная диагностика
- ОРВИ
- Острый бронхит
- Бронхиолит
- Бронхиальная астма
- Аспирация инородного тела
- Хронические заболевания легких
- Туберкулез
Особенности течения у детей раннего возраста
- Зависит от пола (чаще мальчики), возраста (чем меньше ребенок, тем тяжелее протекает), преморбидного состояния, возбудителя
- Развивается на фоне ОРВИ, кори, коклюша
- Перкуторные изменения — минимальные, аускультативно – разнообразие дыхательных шумов
- У новорожденных за счет апноэ или брадипноэ ЧДД может быть повышена незначительно, гипертермии может не быть
Пневмококковая пневмония
- В возрасте 3-7 лет протекает как очаговая
- В возрасте старше 7 лет вызывает крупозную пневмонию
- Высокая лихорадка до 39-40 oС, «ржавая» мокрота, ДН.
Особенности пневмоний, вызванных стафилококком
- 70 % дети младшего возраста
- предшествуют стафилококковые инфекции (пиодермии, отиты, конъюнктивиты и пр.)
- Односторонний процесс – чаще справа, может быть двусторонним
- Выражена интоксикация
- Яркая перкуторная и аускультативная картина
- Быстро прогрессирует
- Легочные и внелегочные осложнения, абсцедирование, наличие булл
- Бактериемия 20 – 50 % случаев
- Прогноз серьёзный
Особенности пневмоний, вызванных стрептококком
- Стрептококковая инфекция (трахеит, регионарный лимфаденит, лимфангиит
- Очаговая, очагово-сливная пневмония
- Затяжное течение
- Гнойные осложнения(поражение плевры, абсцессы, остеомиелит и др)
- Бактериемия до 10 %
- Начало постепенное или острое
- Выражена интоксикация, лихорадка
- Физикальные данные от минимальных до мелкопузырчатых хрипов
- Выздоровление медленное – 1-2 месяца
Особенности пневмоний, вызванных гемофильной палочкой
- Вызываются в ассоциации с пневмококком или вирусом
- У детей с нарушениями иммунитета, возрастными кризовыми состояниями иммунной системы.
- Сопутствует эпиглотит, ларинготрахеит
- Постепенное начало
- Процесс чаще двусторонний
- Возможна деструкция межальвеолярных перегородок, фибропластическая пролиферация
- Кашель без мокроты
- Высокая лихорадка
- Лейкоцитоз, умеренно повышена СОЭ
Особенности пневмоний, вызванных хламидиями
- Chlamidia pneumoniae
- Часто фарингит, лихорадка, увеличение шейных лимфоузлов
- Через неделю хрипы в легких и укорочение звука
- Интерстициальные очаги инфильтрации на рентгенограмме
- Состояние не тяжелое
- Кровь не воспалительная
- Chlamidia trachomatis
- Источник – родовые пути матери
- Предшествует конъюнктивит
- Чаще между 3 – 19 неделями жизни
- Упорный кашель, температура без интоксикации, эозинофилия
- Значительные инфильтративные изменения на рентгенограмме
Показания к госпитализации
- Дети до 3 лет
- Осложненное течение заболевания
- Дыхательная недостаточность и нестабильная гемодинамика
- Дети с гипотрофией
- Дети с врожденными пороками сердца , трахеобронхиального дерева и легких
- Сопутствующие хронические заболевания
- Неблагоприятные социально-бытовые условия
Общие принципы терапии
- Постельный режим
- Проветривание помещения (доступ свежего воздуха), кислородотерапия (увлажненным кислородом)
- Дезинтоксикация – обильное питье,
- по показаниям – инфузионная терапия
- Антибиотикотерапия
- Патогенетическая терапия
- Симптоматическая терапия
2 ПРИНЦИПА ВЫБОРА АНТИБИОТИКА ДЛЯ ЛЕЧЕНИЯ ПНЕВМОНИИ:
- 2 ПРИНЦИПА ВЫБОРА АНТИБИОТИКА ДЛЯ ЛЕЧЕНИЯ ПНЕВМОНИИ:
- ЭМПИРИЧЕСКИЙ (ПРИБЛИЗИТЕЛЬНЫЙ) — НАЗНАЧЕНИЕ АНТИБИОТИКА ДО ИДЕНТИФИКАЦИИ МИКРООРГАНИЗМОВ, ВЫЗВАВШИХ ПНЕВМОНИЮ.
- ТЕРАПИЯ ОСНОВЫВАЕТСЯ НА ПРЕДПОЛОЖЕНИИИ ВОЗМОЖНОГО ПАТОГЕНА, ИСПОЛЬЗУЕТСЯ КАК СТАРТОВАЯ ПРИ ВНЕБОЛЬНИЧНЫХ (ДОМАШНИХ) ПНЕВМОНИЯХ.
- ЭТИОЛОГИЧЕСКИЙ (ТОЧНЫЙ) –
- НАЗНАЧЕНИЕ АНТИБИОТИКА ПОСЛЕ ЭТИОЛОГИЧЕСКОЙ ИДЕНТИФИКАЦИИ ВОЗБУДИТЕЛЯ С ОПРЕДЕЛЕНИЕМ ЧУВСТВИТЕЛЬНОСТИ К АНТИБИОТИКУ.
Этапный подход в антибиотикотерапии пневмоний!!!
- Препараты выбора:
- Пенициллины и полусинтетические пенициллины
- Цефалоспорины 1 и 2 поколений
- Макролиды
- Линкозамины
- Препараты резерва:
- Антистафилококковые и антисинегнойные пенициллины
- Парентеральные ЦФ 2 и 3 генераций
- Аминогликиозиды 2 и 3 генераций
- Рифампицин
- Фторхинолоны
- Препараты глубокого резерва:
- Карбапенемы
- Монобактамы
- Ванкомицин
В качестве стартовой терапии используют аминопенициллины и цефалоспарины.
При тяжелых вариантах пневмонии – назначают их комбинацию с аминогликозидами
Если в анамнезе аллергия к пенициллину – используют макролиды
Дозирование антибиотиков
- Дозирование антибиотиков
- β-лактамные аминопенициллины:
- 10-20 мг/кг на один прием, с интервалом 8 часов
- суточная доза — 30-60 мг/кг/сут
- Цефалоспарины: 50-100 мг/кг/сут – суточна доза на 2 введения
- Макролиды:
- Кларитромицин 15 мг/кг/сут –суточная доза на 2 приема
- Аминогликозиды:
- Амикацин 15мг/кг/сут – суточная доза на 2 введения
- Нетилмицин 6-7,5 мг/кг/сут суточная доза на 2-3 введения
- Карбопенемы 30-60 мг/кг/сут – суточная доза на 3 введения
- При тяжелом течении используют парентеральное в/в введение антибиотиков с переходом на пероральный прием(per os)
Критерии эффективности антибиотикотерапии при пневмониях
- Оценка эффективности проводится при неосложненной форме пневмонии через 24-48 часов, при осложненной через 48-72 часа
- Критерии:
- Динамика общего состояния ребенка
- Динамика лихорадочной реакции
- Динамика частоты дыхания и пульса и их соотношения
- Динамика лабораторных и рентгенологических данных
Варианты эффективности антибиотикотерапии
- Полный эффект – снижение температуры менее 38 oС через 24-48ч неосложненной и через 72 ч при осложненной на фоне улучшения состояния и аппетита, уменьшения одышки
- Частичный – сохранение температуры выше 38 oС при снижении токсикоза, улучшение аппетита и отсутствие отрицательной рентгенологической картины
- Отсутствие эффекта – сохранение температуры выше 38 oС при ухудшении состояния и/или нарастании изменений в легких или плевральной полости
Прогноз
- При отсутствии осложнений и сопутствующих заболеваний – благоприятный
- При благоприятном течении заболевания пневмонический очаг рассасывается до конца 3-4 недели (при затяжном течении пневмонии с неполным рассасыванием возможно образование очага пневмосклероза и хронизации процесса)
- Выписка больного в детское учреждение – не ранее 2 недель от начала заболевания при стойкой клинической картине выздоровления, нормализации данных лабораторного и рентгенологического обследования
- Дети, перенесшие крупозную пневмонию, наблюдаются в амбулаторных условиях в кабинете восстановительного лечения в течение 3-х (дети в возрасте до 3-х лет) – 2-х месяцев (дети старше 3-х лет)
- Диспансерное наблюдение проводится в течение 8 месяцев – 1 года (включает осмотр участкового врача, проведение анализов крови в динамике)
Источник

ПНЕВМОНИИ, БРОНХИТЫ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
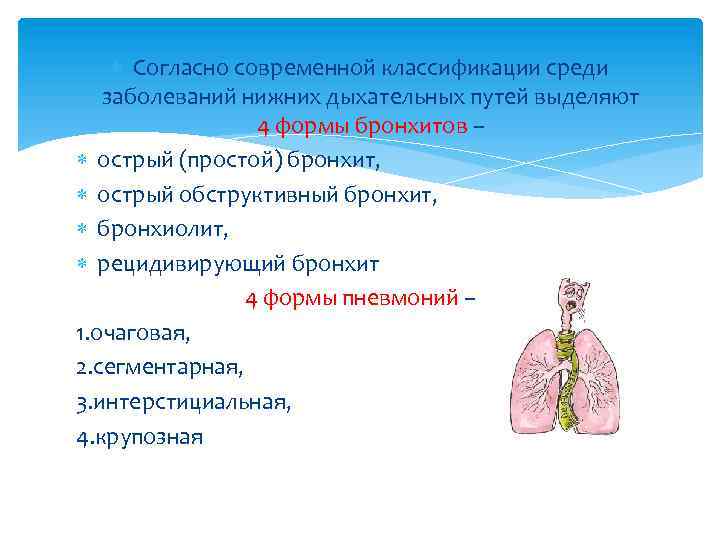
Согласно современной классификации среди заболеваний нижних дыхательных путей выделяют 4 формы бронхитов – острый (простой) бронхит, острый обструктивный бронхит, бронхиолит, рецидивирующий бронхит 4 формы пневмоний – 1. очаговая, 2. сегментарная, 3. интерстициальная, 4. крупозная

Бронхиты Пневмонии Форма o Острый (простой) бронхит o Острый обструктивный бронхит o Бронхиолит o Рецидивирующий бронхит o Очаговая o Сегментарная o Крупозная o Интерстициальная Особенности течения и осложнения o Дыхательная недостаточность o Сердечно-сосудистая недостаточность o Нейротоксикоз o Инфекционно-токсический шок o Диссеминированное внутрисосудистое свертывание o Отек легких o Легочная деструкция (абсцесс, плеврит, пиопневмоторакс) o Ателектаз o Другие
Острый бронхит — острое диффузное воспаление бронхов, чаше всего является проявлением вирусных инфекций, значительно реже — их бактериальным осложнением. Кроме того, существуют ирригационные (под влиянием физических и химических факторов) и острые аллергические бронхиты. Наиболее часто бронхиты развиваются на фоне респираторносинтициальной вирусной инфекции и парагриппа, реже возбудителями являются аденовирусы, риновирусы, вирусы гриппа. Бронхиты регистрируются приблизительно у 20% заболевших ОРВИ. В последние годы возбудителями острых бронхитов все чаще является, так называемая, атипичная флора (микоплазмы, хламидии, легионеллы и пневмоцисты).

Клиническая картина бронхита нередко зависит от этиологии респираторного заболевания. Основным симптомом острого простого бронхита является кашель, в начале заболевания чаще сухой, навязчивый. Позднее кашель становится продуктивным. Перкуторные изменения отсутствуют. Аускультативно простой бронхит характеризуется диффузными сухими крупно- и среднепузырчатыми хрипами, количество которых изменяется при кашле. Бронхиты в большинстве случаев бывают двухсторонними, асимметричность аускультативных изменений должна настораживать в отношении пневмонии. Гематологические сдвиги при бронхите непостоянны: значительное увеличение СОЭ при нормальном или сниженном числе лейкоцитов, реже нейтрофилез со сдвигом влево. Рентгенологические изменения обычно сводятся к мягкотеневому усилению рисунка, чаще в прикорневых и нижнемедиальных зонах. Длительность течения неосложненного острого бронхита — до 2 нед. , в некоторых случаях незначительные катаральные явления и кашель держатся дольше, не сопровождаясь нарушением общего состояния.
Диагностика и дифференциальная диагностика простого бронхита обычно не представляет трудностей, при длительном (более 2 нед. ) бронхите необходимо подумать об инородном теле бронха, хронической аспирации пищи, муковисцидозе. При дифференциальной диагностике с пневмонией в пользу бронхита свидетельствует диффузность поражения, идентичность физикальных данных с двух сторон, отсутствие «локальной симптоматики». При выраженной асимметрии физикальных данных обязательна рентгенография.

Лечение острого бронхита главным образом симптоматическое: отвлекающие средства (горячая ножная ванна, теплое обертывание), обильное теплое питье с малиной, липовым цветом, морсы, соки, отвары трав, ингаляции отхаркивающих средств, муколитики. Питание не отличается от обычного, но насильно ребенка кормить не следует, лучше предложить любимые блюда. При обилии мокроты проводят постуральный дренаж с вибрационным массажем. Профилактика острого бронхита заключается в профилактике острых респираторных инфекций, повышении неспецифической резистентности организма ребенка.
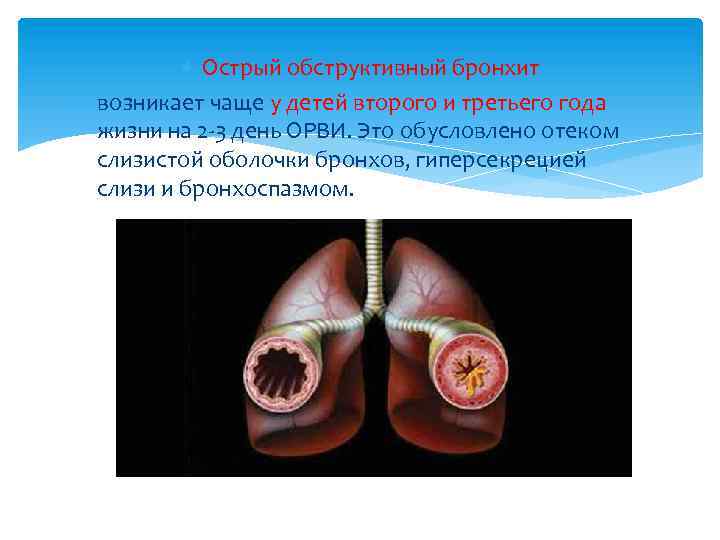
Острый обструктивный бронхит возникает чаще у детей второго и третьего года жизни на 2 -3 день ОРВИ. Это обусловлено отеком слизистой оболочки бронхов, гиперсекрецией слизи и бронхоспазмом.

Клиническая картина. Дыхательные расстройства развиваются постепенно, а не приступообразно, как при бронхиальной астме. Лихорадка умеренная или отсутствует, кашель сухой, нечастый. Одышка до 50, реже до 60 -70 дыханий в минуту. Дыхательные расстройства сопровождают свистящие хрипы, слышимые на расстоянии, на фоне резко удлиненного выдоха. Грудная клетка вздута, при аускультации на фоне удлиненного выдоха выслушивается масса сухих свистящих хрипов. Средне- и крупнопузырчатые, а также единичные мелкопузырчатые хрипы выслушиваются у половины больных. Тяжесть состояния обычно обусловлена дыхательными расстройствами при слабо выраженных симптомах интоксикации. Наблюдается беспокойство, ребенок не отпускает мать, меняет положение. При рентгенологическом исследовании отмечаются признаки вздутия легких. В анализах крови встречается умеренная эозинофилия. Течение обычно благоприятное, дыхательные расстройства уменьшаются в течение 2 -3 дней, но удлинение выдоха и свистящие хрипы могут прослушиваться на протяжении 1 -2 нед.

Лечение стационарное. Антибактериальная терапия обычно назначается при подозрении на бактериальное осложнение Создается покой больному, проветривание помещения, вдыхание увлажненного кислорода. Назначаются кислородно-медикаментозные ингаляции (растворы муколитиков, противогистаминные средства, эуфиллин и преднизолон в разных сочетаниях). Используют симпатомиметики в аэрозолях, В 2 -адреномиметики, холинолитики и комбинированные препараты При значительных дыхательных расстройствах вводят эуфиллин: per os (в виде 1% микстуры, порошков, таблеток), в свечах, внутримышечно (предпочтительнее 2, 4% раствор в соответствующей возрасту дозе), внутривенно медленно, капельно В тяжелых случаях назначают кортикостероиды, учитывая их противовоспалительное и мощное противоотечное действие на слизистую оболочку бронхов. Диспансерное наблюдение сводится «к выявлению аллергических реакций и предотвращению дальнейшей сенсибилизации. Детям старше 1 года с повторными обструктивными бронхитами целесообразно поставить кожные пробы с наиболее распространенными аллергенами. Профилактические прививки проводятся через месяц после полного выздоровления. При повторном обструктивном бронхите можно делать прививки против кори и полиомиелита.

Бронхиолит — острое воспаление бронхиол с нарушением их проходимости, приводящее к изменениям газообмена и кровообращения. Заболевание поражает детей первых лет жизни. Возбудителями являются вирусы (парагриппозный, респираторно-синцитиальный, аденовирусы).
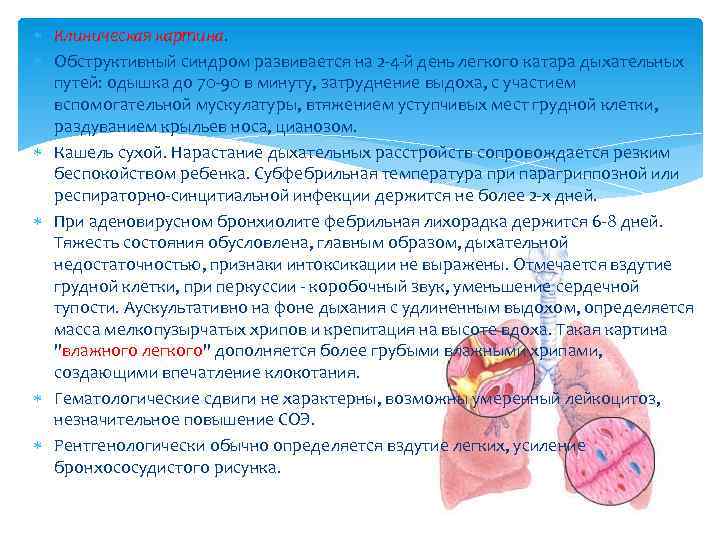
Клиническая картина. Обструктивный синдром развивается на 2 -4 -й день легкого катара дыхательных путей: одышка до 70 -90 в минуту, затруднение выдоха, с участием вспомогательной мускулатуры, втяжением уступчивых мест грудной клетки, раздуванием крыльев носа, цианозом. Кашель сухой. Нарастание дыхательных расстройств сопровождается резким беспокойством ребенка. Субфебрильная температура при парагриппозной или респираторно-синцитиальной инфекции держится не более 2 -х дней. При аденовирусном бронхиолите фебрильная лихорадка держится 6 -8 дней. Тяжесть состояния обусловлена, главным образом, дыхательной недостаточностью, признаки интоксикации не выражены. Отмечается вздутие грудной клетки, при перкуссии — коробочный звук, уменьшение сердечной тупости. Аускультативно на фоне дыхания с удлиненным выдохом, определяется масса мелкопузырчатых хрипов и крепитация на высоте вдоха. Такая картина «влажного легкого» дополняется более грубыми влажными хрипами, создающими впечатление клокотания. Гематологические сдвиги не характерны, возможны умеренный лейкоцитоз, незначительное повышение СОЭ. Рентгенологически обычно определяется вздутие легких, усиление бронхососудистого рисунка.
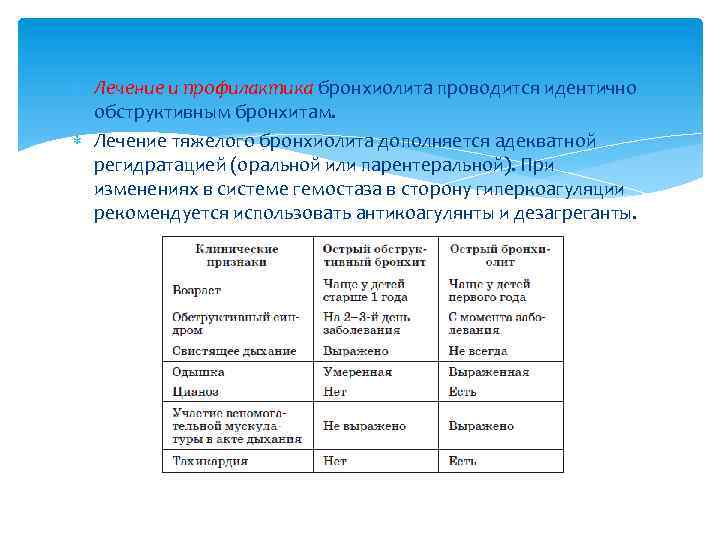
Лечение и профилактика бронхиолита проводится идентично обструктивным бронхитам. Лечение тяжелого бронхиолита дополняется адекватной регидратацией (оральной или парентеральной). При изменениях в системе гемостаза в сторону гиперкоагуляции рекомендуется использовать антикоагулянты и дезагреганты.

Рецидивирующий бронхит. О рецидивирующем бронхите можно говорить в случае обострения заболевания до 3 -4 раз в год в течение 2 лет. На развитие рецидивирующего бронхита в основном влияют ОРВИ, инородные тела бронхов, аспирационные процессы и т. д. Клиническая картина рецидива складывается из симптомов острого бронхита, но заболевание затягивается до 3 -4 недель. Лихорадка умеренная в течение 2 -4 дней, общее состояние меняется мало. Ведущий симптом — кашель, сначала сухой, затем влажный со слизистой или слизисто-гнойной мокротой. Перкуторный звук над легкими не изменен или с небольшим коробочным оттенком. Аускультативная картина заболевания разнообразна: на фоне жесткого дыхания слышны сухие грубые, средне- и крупнопузырчатые влажные хрипы, рассеянные, с обеих сторон. Реже хрипы прослушиваются только с одной стороны. Аускультативная картина в легких переменчива. Показатели периферической крови без патологических изменений. Вне рецидива физикальные изменения отсутствуют, но наблюдается повышенная кашлевая готовность (появление кашля при охлаждении, при физической нагрузке, при нервно-психическом напряжении). Иногда кашель является самым длительным симптомом рецидива бронхита.
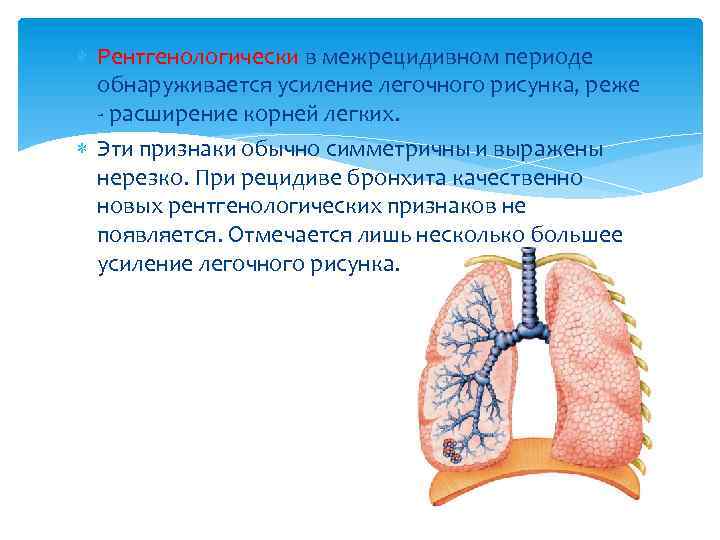
Рентгенологически в межрецидивном периоде обнаруживается усиление легочного рисунка, реже — расширение корней легких. Эти признаки обычно симметричны и выражены нерезко. При рецидиве бронхита качественно новых рентгенологических признаков не появляется. Отмечается лишь несколько большее усиление легочного рисунка.

Лечение больного рецидивирующим бронхитом при обострении возможно в амбулаторных условиях. Основным в лечебном комплексе должно быть устранение нарушений бронхиальной проводимости. Важно создать оптимальный воздушный режим (температура 18 -20°С, влажность не ниже 60%). Секретолитические и муколитические препараты дают ребенку внутрь или в виде ингаляций. Антибактериальная терапия проводится по показаниям (гнойная мокрота или другие признаки бактериального воспаления) непродолжительным курсом (710 дней). Санация очагов хронической инфекции, физиотерапевтические процедуры улучшают крово- и лимфообращение в легких, уменьшают отечность слизистой оболочки бронхов, снимают бронхоспазм. Рецидивирующий бронхит может продолжаться на протяжении ряда лет, перейти в бронхиальную астму. Больные с рецидивирующим бронхитом состоят на диспансерном учете, частота осмотров определяется индивидуально в зависимости от длительности заболевания и частоты рецидивов (не реже одного раза в год). Если нет рецидивов в течение 2 -х лет, ребенок снимается с диспансерного учета. Хороший эффект дает ЛФК и лечение в санатории.

Хронический бронхит — это хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями. Заболевание диагностируется при выявлении продуктивного влажного кашля, постоянных влажных разнокалиберных хрипов в легких (в течение нескольких месяцев) при наличии 2— 3 обострений заболевания в год на протяжении 2 лет. Первичный хронический бронхит — диагностируется при выявлении продуктивного влажного кашля, постоянных влажных разнокалиберных хрипов в легких (в течение нескольких месяцев) при наличии 2— 3 обострений заболевания в год на протяжении 2 лет. Вторичный хронический бронхит сопровождает многие хронические болезни легких. Он является составной частью многих пороков развития легких и бронхов, синдрома цилиарной дискинезии, синдрома хронической аспирации пищи, хронического бронхиолита (с облитерацией), выявляется при локальных пневмосклерозах (хронической пневмонии), а также при муковисцидозе и иммунодефицитных состояниях.

Острая пневмония — острое инфекционное заболевание легочной паренхимы, диагностируемое по синдрому дыхательных расстройств и физикальным данным, а также по инфильтративным или очаговым изменениям на рентгенограмме. При острой пневмонии, как правило, имеются предрасполагающие факторы: неблагоприятные воздействия внешней среды (переохлаждение, загрязнение атмосферного воздуха), врожденные аномалии развития органов дыхан?
