Пневмония жидкость в брюшной полости
Скопление жидкости в брюшной полости — состояние, которое на языке врачей называется асцитом. Оно не возникает само по себе, это всегда проявление какого-либо заболевания.
Некоторые цифры и факты:
- Чаще всего жидкость в животе скапливается при патологиях печени, две другие распространенные причины — сердечная недостаточность и онкологические заболевания.
- Обычно для того, чтобы скопление жидкости привело к каким-либо симптомам, требуется несколько недель. Но иногда асцит развивается быстрее — в течение нескольких дней.
- В тяжелых случаях в животе накапливается до 35 литров асцитической жидкости.
- Самая распространенная причина этого состояния — цирроз печени. Более чем в 80% случаев к асциту приводит именно он.
Откуда в брюшной полости жидкость?
Брюшная полость — это пространство, в котором находятся органы живота. Сверху оно отграничено от грудной клетки дыхательной мышцей — диафрагмой, снизу — мышцами, которые формируют диафрагму таза. Переднюю стенку брюшной полости образуют мышцы брюшного пресса, заднюю — поясничный отдел позвоночника и поясничные мышцы.
Изнутри брюшная полость выстлана тонкой пленкой из соединительной ткани — париетальным листком брюшины. Последняя переходит на внутренние органы и покрывает их снаружи — это уже висцеральный листок брюшины. Таким образом, брюшная полость — это пространство между париетальным и висцеральным листками брюшины. На деле она представляет собой узкую щель.
В брюшной полости постоянно вырабатывается и всасывается серозная жидкость. Ее главная функция состоит в том, что она играет роль смазки, облегчающей скольжение внутренних органов относительно друг друга. В норме за сутки у взрослого человека в брюшной полости образуется и всасывается около 1,5 литра серозной жидкости. Постоянно она присутствует лишь в небольшом количестве.
Выработка и всасывание серозной жидкости — два процесса, которые в норме постоянно находятся в динамическом равновесии. Если последнее нарушается, то в животе скапливается жидкость, это приводит к некоторым симптомам.
При каких заболеваниях жидкость начинает накапливаться в брюшной полости?
Одна из главных причин асцита — портальная гипертензия, состояние, при котором повышается давление в воротной вене — она собирает кровь от кишечника и селезенки и впадает в печень. Вещества, которые всасываются в кишечнике, в первую очередь попадают в этот сосуд. Печеночные клетки — гепатоциты — перерабатывают некоторые полезные вещества и обезвреживают токсины. Именно из-за этого многие лекарства при приеме в виде таблеток действуют хуже, чем будучи введенными внутривенно: всасываясь в кишечнике, они поступают по воротной вене в печень и разрушаются там.
Причины портальной гипертензии
Если кровоток в воротной вене нарушен, возникает портальная гипертензия. Давление крови повышается, и она просачивается через стенку сосуда в брюшную полость. Это происходит при следующих состояниях:
- цирроз печени, к которому, в свою очередь, приводят вирусные гепатиты B и C, поражение печеночной ткани алкоголем, неалкогольная жировая болезнь печени;
- сердечная недостаточность, при которой возникает застой и повышение давления крови в нижней полой вене, собирающей кровь от нижней части тела, а вслед за ней — в воротной вене;
- обструкция и сдавление воротной вены опухолью;
- синдром Бадда-Киари — тромбоз печеночных вен в месте, где они впадают в воротную вену.
Снижение уровня белков в крови
Второй важный механизм развития асцита — снижение в крови уровня белков-альбуминов, которые обеспечивают онкотическое давление и помогают удерживать жидкость в сосудах. При падении уровня белка в плазме жидкость устремляется в ткани, полости тела. Возникают отеки, асцит, гидроторакс (скопление жидкости в плевральной полости внутри грудной клетки). Такое состояние развивается при патологиях печени (так как печеночные клетки синтезируют альбумины), нарушении функции почек (нефротический синдром, когда много белка теряется с мочой), белковом дефиците при голодании.
Скопление жидкости в животе при злокачественных опухолях
К скоплению жидкости в брюшной полости могут приводить злокачественные опухоли, чаще всего рак яичников, молочной железы, желудка и кишечника, поджелудочной железы, брюшины, матки, легкого, печени.
Причины асцита при онкологических заболеваниях:
- Раковые клетки, которые распространяются по поверхности брюшины, раздражают ее и заставляют вырабатывать избыточное количество жидкости.
- При поражении опухолью лимфатических узлов, последние не могут обеспечить нормальный отток лимфы от брюшной полости.
- Опухоль или метастаз могут находиться в печени и нарушать отток крови по воротной вене.
- При поражении печени гепатоциты перестают нормально производить белки.
Другие причины
Реже к скоплению жидкости в брюшной полости приводят такие патологии, как острый и хронический панкреатит (воспаление в поджелудочной железе), сниженная функция щитовидной железы (гипотиреоз), туберкулез, воспаление брюшины (перитонит).
Классификация
Лишняя жидкость может проникать в брюшную полость разными способами, в зависимости от этого классически выделяют две разновидности асцита:
- Транссудативный возникает из-за повышения давления в воротной вене и снижения онкотического давления крови. При этом в асцитической жидкости обычно мало белка.
- Экссудативный — результат воспаления. Характеризуется высоким содержанием белка в асцитической жидкости.
Такая классификация имеет некоторые недостатки, поэтому в настоящее время чаще используется другая, основанная на сывороточно-асцитическом альбуминовом градиенте (сокращенно — SAAG). Этот показатель обозначает разницу между уровнями белков-альбуминов в сыворотке крови и асцитической жидкости:
- Низкий SAAG характерен для скопления жидкости в животе при воспалительных процессах (панкреатит, перитонит), нарушении функции почек.
- При высоком SAAG асцит, скорее всего, вызван портальной гипертензией или нарушением работы сердца.
Сколько жидкости может скапливаться в животе?
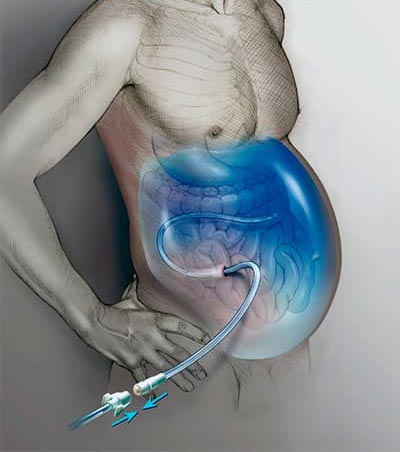
В тяжелых случаях в брюшной полости может скапливаться до 35 литров жидкости. В зависимости от ее объема и клинических проявлений, выделяют три степени асцита:
- Легкая степень: внешние проявления отсутствуют, жидкость можно обнаружить лишь во время ультразвукового исследования.
- Умеренная степень: асцит приводит к умеренному увеличению живота. Обычно это происходит, если в животе скапливается более 400–1000 мл жидкости.
- Тяжелая степень: возникают выраженные симптомы.
Насколько опасно скопление жидкости в животе?
В первую очередь это определяется основным заболеванием. Цирроз и онкопатологии опасны сами по себе, а асцит усугубляет их течение, негативно сказывается на эффективности лечения. Могут возникать осложнения: спонтанный бактериальный перитонит, гепаторенальный синдром (тяжелое нарушение функции почек). При этом прогноз ухудшается. Читайте подробнее о жидкости в брюшной полости при онкологии.
Цены
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Запись
на консультацию
круглосуточно
Источник
Плеврит — одно из распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит может быть как самостоятельным заболеванием, так и осложнением других болезней, в частности онкологических.
Что такое плеврит, и когда он возникает
Плеврит — это воспаление плевры, представляющей из себя ткань, выстилающую грудную клетку изнутри (париетальная плевра) и легкое снаружи (висцеральная плевра). Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между листками) скапливается гной. Такое состояние называется эмпиемой.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и рака матки, хотя опухоли в легких и самой плевре также могут быть причиной этого осложнения. Плеврит при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне злоупотребления алкоголем), тромбоэмболии легочной артерии, инфаркта миокарда, ревматоидного артрита, заболеваний почек, печени и других органов.
Плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибковые возбудители. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Это интересно!
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл). Жидкость распределена между висцеральным и париетальным листками плевры и обеспечивает их скольжение относительно друг друга. Жидкость поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по устьям и лимфатическим сосудам. Накопление жидкости в плевральной полости происходит при нарушении этого процесса — избыточном поступлении или медленном выведении[1].
Как определить плеврит: первые симптомы заболевания
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Интересный факт
Плеврит и сегодня очень опасное заболевание, которое ежегодно диагностируется более чем у миллиона человек[2]. А в прошлые века оно не оставляло больному человеку почти никаких шансов. Историки полагают, что именно эта болезнь стала причиной смерти французской королевы Екатерины Медичи, правившей в XVI веке.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышение температуры;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
- кашель, ощущение тяжести и стесненности в груди;
- одышка, поверхностное дыхание;
- бледность кожи, появление синюшного треугольника вокруг губ и носа;
- повышенная температура, слабость и сонливость;
- при вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40°С);
- бледностью кожных покровов: кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — при котором дышать немного легче;
- сильным кашлем и одышкой;
- болью в грудной клетке при дыхании;
- слабостью, головной болью, ломотой в мышцах и суставах.
Особенности течения болезни
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно бы отделяет «опасную зону» от здоровых тканей — последний случай чреват переходом плеврита в хроническую форму.
Диагностика
Включает в себя комплекс лабораторных и инструментальных исследований и проводится под контролем пульмонолога и торакального хирурга, имеющих опыт лечения подобных пациентов.
Диагностика начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местной анестезией.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным инструментом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
Методы лечения плеврита
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. Параллельно с антибиотиками выписывают противовоспалительные и обезболивающие препараты.
Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят пункцию и/или дренирование плевральной полости.
Пункция плевры выполняется после исключения у пациента нарушений свертывающей системы крови. Выполняется разметка точки пункции при рентгенологическом или ультразвуковом исследовании. Как правило, процедура проводится в положении сидя, при котором жидкость опускается в нижние отделы грудной полости, отодвигая легкое от грудной стенки, что снижает риск его повреждения. Тонкой иглой производится послойное введение анестетика в ткани грудной стенки, после чего игла вводится в плевральную полость. Пункция всегда выполняется по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов, проходящих вдоль нижнего края.
Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более литра жидкости, иначе есть риск резкого смещения внутренних органов.
Частое повторение такой операции небезопасно. При необходимости неоднократных пункций целесообразно дренирование плевральной полости силиконовым или пластиковым термопластичным дренажем. Если прогнозируются дренирование или повторные пункции в течение длительного времени (недели, месяцы), необходима установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость. Еще одно преимущество плеврального порта — возможность проводить лекарственную терапию, вводя препараты в пораженную область прямо через это устройство. Сегодня интраплевральная порт-система — один из самых современных и малотравматичных методов решения проблемы скопления плевральной жидкости.
При хронических рецидивирующих плевритах, как правило, опухолевой этиологии, целесообразно выполнение процедуры по «склеиванию» париетального и висцерального листков плевры между собой — химический плевродез. Таким образом ликвидируется пространство между листками плевры и жидкость не скапливается. Данная процедура является щадящей и относительно легко переносится даже ослабленными пациентами.
Иногда, если позволяет состояние пациента и исчерпаны возможности других методов лечения, приходится прибегать к операции по удалению плевры. Современное выполнение такого хирургического вмешательства производится видеоторакоскопическим доступом: под наркозом через небольшой разрез около 1 см в плевральную полость вводится видеокамера, а через дополнительные один или два разреза — специальные длинные и тонкие инструменты, которыми и производится удаление плевры. Применение малотравматичных эндоскопических технологий позволяет уже на следующий после операции день «активизировать» пациента, он возвращается к привычному образу жизни уже через неделю после операции.
Вне зависимости от этиологии, плеврит представляет собой очень серьезное заболевание, лечение которого требует комплексного подхода. Не может не радовать тот факт, что в настоящее время проведение операций в торакальной хирургии через большие разрезы все больше вытесняется современными малоинвазивными (малотравматичными) методиками, которые позволяют избежать серьезных травм мышц, сосудов и нервов грудной стенки, неизбежных при выполнении открытых операций.
Источник
Общие сведения
Асцит – это патологическое состояние, при котором в брюшной полости скапливается свободная жидкость. Его также называют брюшной водянкой. В большинстве случаев – примерно в 75% — это явление связано с развитием цирроза печени. Поэтому иногда его определяют как асцит печени. Еще примерно 10% случаев – следствие онкологических болезней, 5% — последствия сердечной недостаточности. То есть это состояние является осложнением опасных для жизни заболеваний. Характерными симптомами для таких больных являются: увеличение объема живота и веса, которое прогрессирует. Асцит, код по МКБ-10 которого — R18, является опасным состоянием и требует правильного лечения.
Патогенез
В брюшине человека всегда присутствует определенное количество асцитической жидкости. В процессе жизнедеятельности эта жидкость перемещается в лимфатические сосуды, а на ее месте появляется новая. Однако при некоторых патологических состояниях всасывание этой жидкости прекращается, или же она вырабатывается избыточно.
Важную роль в развитии асцита играет функциональная недостаточность печени, нарушение процессов водно-солевого и белкового обмена, патологические изменения системы сосудов брюшины и ее мезотелиального покрова.
Врачи выделяют следующие патогенетические механизмы:
- Портальная гипертензия.
- Застой крови в большом круге кровообращения у людей с правожелудочковой сердечной недостаточностью.
- Местный лимфостаз в случае развития филяриатоза лимфатических сосудов, которые собирают лимфу из органов брюшины.
- Метастазы в регионарные лимфатические узлы при онкологических болезнях.
- Канцероматоз брюшины при продвижении раковых клеток злокачественных образований органов брюшины в ее полость.
- Экссудация в брюшную полость при перитоните.
- Гипопротеинемические отеки у людей с заболеваниями почек или при голодании.
Как следствие, чрезмерное накопление жидкости негативно воздействует на работу органов кровообращения и внутренних органов. Страдает пищеварительная система, ограничиваются движения диафрагмы. Так как в жидкости содержатся соли и белок, нарушаются обменные процессы. Также наряду с асцитом происходят поражения почек, сердца, печени и др.
Классификация
Асцит (код по МКБ-10 R18) подразделяют на несколько типов в зависимости от объема той жидкости, которая накопилась в брюшной полости:
- Транзиторный – до 400 г. Как правило, заболевание на этой стадии выявляют в процессе специальных исследований. Функции внутренних органов не нарушены. В данном случае проводится лечение основного заболевания, чтобы вылечить асцит.
- Умеренный – до четырех литров. На этой стадии у больного увеличивается живот – в стоячем положении выпирает его нижняя часть. Беспокоит одышка, когда человек лежит. Выявить жидкость можно с помощью простукивания или симптома флуктуации (противоположная стенка живота колеблется при простукивании).
- Массивный или напряженный асцит – 10 и больше литров. Повышается давление в брюшной полости, нарушается работа жизненно важных органов. Человек пребывает в тяжелом состоянии, ему необходима срочная госпитализация.
В зависимости от типа жидкости, содержащейся в брюшной полости, состояние классифицируют так:
- стерильный – в полости накапливается транссудат;
- инфицированный – в полости накапливается экссудат;
- спонтанный бактериальный перитонит – эта форма развивается у больных острым перитонитом и требует неотложного хирургического лечения;
- хилезный – в брюшной полости накапливается лимфа при лимфоме или других опухолях брюшины;
- геморрагический – в полости накапливается кровь, появляющаяся при травмах или онкологических болезнях.
Классификация в зависимости от прогноза для больного:
- поддающийся лечению;
- рефрактерный – терапия неэффективна или не дает возможности не допустить раннего рецидивного состояния.
Асцит брюшной полости: причины возникновения
У каждого здорового человека в брюшной полости есть немного жидкости, роль которой – снизить трение между внутренними органами и препятствовать их склеивание. Однако, когда ее секреция нарушается, в полости накапливается транссудат или экссудат.
Причины накопления транссудата, то есть жидкости без признаков воспаления, могут быть следующими:
- Портальная гипертензия как следствие хронического поражения печени. Это может произойти при гепатитах, циррозе, гепатозе, онкологических заболеваниях, саркоидозе, алкогольной болезни печени, тромбозе печеночных вен.
- Сердечная недостаточность, ведущая к застою крови в большом круге кровообращения.
- Болезни почек, при которых уровень белка в крови снижается. Это может произойти при хронической почечной недостаточности, гломерулонефрите.
- Системные заболевания. Асцит возможен при красной волчанке, ревматической лихорадке, ревматоидном артрите.
- Микседема. Развивается при функциональной недостаточности щитовидной железы.
- Голодание. Может быть следствием острого недостатка белка.
Причины накопления экссудата, то есть жидкости с увеличенным количеством белка и лейкоцитов, выделяющейся при воспалительном процессе, могут быть следующими:
- Перитонит разного происхождения.
- Панкреатит.
- Злокачественное образование органов брюшной полости или метастазы опухолей из других органов.
- Болезнь Уиппла — инфекционная болезнь кишечника, встречающаяся редко.

Водянка живота, фото
Несмотря на то, что заболеваний, при которых у человека может развиваться водянка живота, очень много, в большинстве случаев водянка брюшной полости у человека проявляется при циррозе печени. Врач, который определяет причины и лечение водянки живота, прежде всего, подтверждает или исключает этот диагноз.
Согласно медицинской статистике, в 75% водянки живота диагностируется именно асцит при циррозе печени. Именно поэтому при подозрении на асцит при циррозе печени очень важно посетить гастроэнтеролога, который назначит правильное лечение, порекомендует схему питания и др.
Важно не просто получить ответ на вопрос о том, сколько живут с асцитом при циррозе печени, а как можно скорее начать адекватную терапию.
Симптомы асцита
Если у человека развивается асцит, симптомы этого заболевания становятся заметными не сразу. Это состояние, как правило, развивается постепенно, и больной много месяцев может не обращать внимания на то, что с ним не все в порядке. Иногда человеку просто кажется, что он набирает вес. Признаки асцита становятся заметными тогда, когда в брюшной полости набирается около литра жидкости. Типичные симптомы водянки живота являются такими:
- боли в животе;
- отрыжка, изжога;
- метеоризм;
- отеки ног;
- затурдненное дыхание.
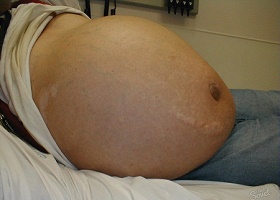
Признаки асцита брюшной полости, фото
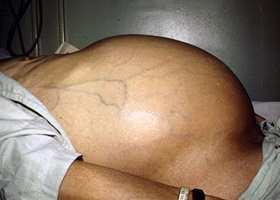
Поскольку количество жидкости в полости постепенно увеличивается, больше становится и живот, что приводит к тому, что человеку становится сложно нагибаться. Постепенно живот становится похожим на шар, кожа на нем натягивается и блестит. Иногда на его поверхности появляются расширенные вены и растяжки. Из-за внутрибрюшного давления может выпячиваться пупок, развиваться грыжа пупочного кольца. Если жидкости скопилось немного, в горизонтальном положении у больного выпячиваются фланки живота и уплощается околопупочная область (так называемый «лягушачий живот»).
В некоторых случаях жидкость может пережать подпеченочные сосуды, что приводит к желтухе, рвоте и тошноте.
Анализы и диагностика
Чтобы установить диагноз, изначально врач проводит визуальный осмотр, а также пальпирует живот. Нередко опытному специалисту удается определить асцит, используя информацию, полученную в ходе осмотра и пальпации. Но обнаружить асцит клинически можно, если в брюшной полости скопилось не меньше 1 л жидкости. Если жидкости скопилось много, в процессе осмотра специалист обнаруживает увеличенный живот, венозную сеть на его коже (вены расходятся от пупка, образуется так называемая «голова Медузы»). При перкуссии врач обнаруживает тупой звук в характерных местах.
Однако крайне важно определить не только наличие асцита, но и причину, его спровоцировавшую. Для этого назначают такие исследования:
- УЗИ брюшной полости и грудной клетки. В его процессе можно не только подтвердить водянку, но и обнаружить патологические изменения в структуре печени, новообразования.
- Рентгенография – позволяет определить туберкулез, а также узнать, не увеличено ли сердце.
- Допплерография – дает возможность оценить, в каком состоянии пребывают вены пациента.
- МРТ и КТ – такие исследования позволяют получить точные данные о наличии жидкости и патологических изменений.
- Лапароскопия – это исследование предусматривает проведение прокола брюшной стенки и забор скопившейся жидкости на анализ.
- Биохимический анализ мочи и крови.
Основное заболевание, ставшее причиной водянки, помогает определить анализ сопутствующих признаков.
- Если асцит развивается у людей с застойной сердечной недостаточностью, в плевральной полости у них часто обнаруживается жидкость (гидроторакс). У больных сердечной недостаточностью отмечаются отеки нижних конечностей, акроцианоз.
- У больных циррозом печени асцит может сочетаться с кровотечениями из варикозных вен пищевода. Как правило, его сопровождает коллатерали под кожей живота. Асцитическая жидкость у таких больных почти всегда прозрачна, в ней в основном содержится клетки эндотелия. Если проводятся повторные пункции, вследствие раздражения брюшины в жидкости могут появиться лейкоциты.
- При почечной недостаточности развивается распространенный отек кожи и подкожной клетчатки.
- При туберкулезе развивается асцит-перитонит. В таком случае жидкость имеет геморрагический характер, в ней есть лимфоциты. Иногда в ней выявляют микобактерии туберкулеза.
- При онкологических заболеваниях в жидкости могут содержаться раковые клетки.
Лечение асцита брюшной полости
 Тем, кто интересуется, как лечить асцит, необходимо, прежде всего, принять во внимание то, что лечение водянки живота всегда должно начинаться с терапии того заболевания, которое и спровоцировало накопление жидкости. Ни в коем случае нельзя практиковать лечение асцита брюшной полости народными средствами, предварительно не посетив врача. Ведь состояние может быть опасным для здоровья, поэтому консультироваться с врачом нужно обязательно.
Тем, кто интересуется, как лечить асцит, необходимо, прежде всего, принять во внимание то, что лечение водянки живота всегда должно начинаться с терапии того заболевания, которое и спровоцировало накопление жидкости. Ни в коем случае нельзя практиковать лечение асцита брюшной полости народными средствами, предварительно не посетив врача. Ведь состояние может быть опасным для здоровья, поэтому консультироваться с врачом нужно обязательно.
Ввиду того, что водянка является симптомом достаточно опасных заболеваний, лечение асцита в домашних условиях практиковать нельзя. Применять назначенную схему терапии в домашних условиях можно только после того, как ее назначил врач.
Доктора
Лекарства
Цель медикаментозного лечения асцита состоит в том, чтобы вывести из организма жидкость, которая накопилась. Принимаются меры для создания отрицательного баланса натрия: снижается количество пищи, его содержащей, и применяются лекарства для активизации выведения натрия с мочой. Основные показатели лечения — суточный диурез и масса тела пациента. Эти показатели, а также окружность живота, измеряются ежедневно. Дозу препаратов-диуретиков подбирают так, чтобы вес снижался на 0,5 кг в сутки, пока асцит не исчезнет. Практикуется низкосолевая диета (иногда – бессолевая), ограничивается потребление жидкости.
Если водянка была спровоцирована заболеваниями сердца, для лечения назначают мочегонные и сосудорасширяющие препараты, гликозиды.
При нарушенном белковом обмене назначают переливание альбумина и питание с оптимальным содержанием белков.
Лечение асцита при циррозе печени предусматривает назначение диуретиков (Спиронолактон, Фуросемид), гепатопротекторов (Урсофальк, Глутаргин, Эссенциале, Карсил).
Если у больного с асцитом есть клинические признаки инфекции либо ухудшаются лабораторные показатели, ему назначают прием антибиотиков (Цефотаксим, Цефтриаксон, Амоксиклав).
Процедуры и операции
Если по определенным причинам консервативное лечение не дает ожидаемых результатов, пациенту проводят хирургическое вмешательство. Если количество жидкости в брюшной полости значительное, ее удаляют с помощью постепенного дренажа. В брюшине делают небольшой прокол, вставляют дренажную трубку.
При необходимости практикуют также методику установления постоянных катетеров и подкожных портов, что дает возможность удалять жидкость по мере ее накопления. Для установления системы проводят небольшую хирургическую операцию и устанавливают конец катетера в брюшную полость, а порт — под кожу в области реберной дуги. Для забора накопившейся жидкости кожу и силиконовую мембрану камеры протыкают специальной иглой и откачивают ее.
Хирургически лечат асцит брюшной полости при онкологии, если другие методы помочь не могут. При онкологии асцит брюшной полости проявляется вследствие метастазов по брюшине либо из-за нарушения оттока лимфы вследствие опухолевого поражения лимфатических узлов. Поэтому асцит при онкологии часто бывает массивным и требует именно хирургического лечения. Если у пациента с водянкой диагностирована онкология, ему также могут назначать химиотерапию.
В тяжелых случаях больным требуется пересадка печени.
Лечение народными средствами
Народные методы помогают активизировать выведение жидкости. Но использовать их можно только после одобрения врача.
В качестве мочегонных средств можно применять такие отвары и настои:
- Донник и мать-и-мачеха. Травы нужно взять в равных количествах, смешать и 1 ст. л. сырья залить 0,5 л кипятка. Настаивать полчаса. Пить по 3 ст. л. пять раз в день.
- Стручки фасоли. Отвар из них помогает эффективно выводить жидкость. Чтобы приготовить отвар, нужно взять 150 гр. Сухого сырья и залить его 1 л воды. Варить 20 минут, после чего процедить и пить на протяжении дня небольшими порциями. Каждый день нужно готовить новую порцию отвара.
- Корень дягиля. Две ст. л. сухого сырья нужно залить 1 ст. кипятка. Принимать по 100 г настоя перед едой 4 раза в день.
- Петрушка. Отвар свежих или сухих листьев помогает быстрее устранить симптомы асцита. Для его приготовления 300 г листьев петрушки нужно залить 1 л воды и варить 20 мин. Пить по полстакана 4 раза в день.
- Толокнянка и грыжник. Равные количества сухих трав нужно смешать, взять 50 г, засыпать в термос и залить 1 л кипятка. Выдержать 2 часа и пить по 100 мл 3 раза в день.
- Абрикосы. Отвар из них помогает вывести жидкость и устранить недостаток калия. Из свежих или сухих абрикосов нужно приготовить концентрированный отвар и потреблять в сутки 400 мл этого компота.
- Травяной чай. Нужно взять равные части ромашки, листьев черной смородины, желтушника серого, лекарственного шалфея и приготовить настой из расчета 200 мл воды на 1 ч. л. смеси. Пить две недели по полстакана дважды в день.
Профилактика
Чтобы не допустить развития водянки брюшной полости, необходимо практиковать такие меры профилактики:
- Вовремя лечить основные заболевания.
- Правильно питаться, при необходимости соблюдать диету с пониженным содержанием соли.
- Не допускать слишком интенсивных физических и эмоциональных нагрузок.
У детей
У новорожденных развитие асцита может быть связано с развитием гемолитической болезни плода либо свидетельствовать о скрытой кровопотери. У малышей в первые три года жизни чаще всего асцит проявл?

