По локализации очаговая пневмония это пневмония
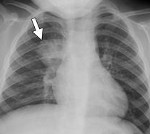
Очаговая пневмония составляет 2/3 всех случаев воспаления легких
В статье говорится об очаговой пневмонии — серьезной патологии легких. Описаны симптомы заболевания у детей и взрослых, методы диагностики, способы лечения.
Очаговая пневмония развивается, как у детей, так и у взрослых. Наиболее часто ее диагностируют в сезон эпидемии вирусных заболеваний и гриппа.
Суть патологии
Очаговая пневмония — это процесс воспаления в ткани легких, который локализуется в отдельных альвеолах и прилежащих к ним бронхах.
Очаговые пневмонии разделяют на несколько групп с учетом условий их возникновения:
внебольничная — человек заболевает вне лечебного заведения;
внутрибольничная или госпитальная — человек заболевает после 48 часов пребывания в лечебном учреждении;
пневмония при сниженном иммунитете — у ВИЧ-инфицированных, при врожденном иммунодифиците;
аспирационная — возникает при попадании содержимого желудка в бронхи.
Также пневмонии разделяют по тяжести течения на тяжелые и амбулаторные.
При очаговой пневмонии поражаются отдельные альвеолы и бронхиолы
Причины заболевания
Очаговая бронхопневмония может быть вызвана большим количеством микроорганизмов — вирусы, бактерии, грибы. Чаще всего эта патология является вторичной, то есть развивается на фоне острых респираторных инфекций, кори, менингита, скарлатины.
Таблица №1. Причины развития разных видов пневмоний:
Тип пневмонииВозбудительВнебольничная
стрептококки;
микоплазма;
легионелла;
хламидии;
золотистый стафилококк;
кишечная палочка;
вирус гриппа.
Внутрибольничная
золотистый стафилококк;
синегнойная палочка;
протеи;
грибы рода кандида;
пневмоциты;
вирусы.
Пневмония при иммунодефиците
цитомегаловирус;
пневмоциты;
грибы.
АспирационнаяМикрофлора из ротовой полости и глотки.
Проникать в легочную ткань микроорганизмы могут несколькими путями:
при заглатывании мокроты;
при вдыхании зараженного воздуха;
с током крови из хронического очага инфекции;
при ранении грудной клетки.
Попадая в альвеолы, микроорганизмы оседают в них и вызывают воспалительный процесс.
Пневмония в большинстве случаев вызвана бактериями
Симптомы
Симптомы очаговой пневмонии несколько различаются у детей и взрослых. Клиническая картина также зависит от того, насколько поражена ткань легких, от вида возбудителя болезни, состояния организма человека, наличия сопутствующих заболеваний.
Симптомы у взрослых
Пациенты жалуются на одышку, боль в груди, повышенную температуру тела, кашель, слабость, потерю аппетита. При осмотре выявляются цианоз на фоне бледной кожи. Дыхание может быть учащенным.
При тяжелом течении болезни у пациента может быть расстройство сознания, бред. Пальпация выявляет усиление голосового дрожания, что является признаком уплотнения легочной ткани. При прослушивании слышны сухие или влажные хрипы.
Человека беспокоит одышка и кашель
Симптомы у детей
У маленьких детей начало развития болезни может быть, как постепенным, так и стремительным. Мелкоочаговая пневмония у детей проявляется симптомами интоксикации: повышение температуры, вялость, обложенность языка, головная боль, нарушение сна, лихорадка. Появляются кашель, одышка, иногда ребенок жалуется на боли в боку.
У детей раннего возраста пневмония может начаться с появления катаральных изменений — насморк, чихание, сухой кашель, фебрильная или субфебрильная температура. Иногда отмечается нарушение стула, рвота. При прослушивании выявляется ослабленное дыхание, многочисленные хрипы.
Диагностика
После проведенного клинического обследования, врач направляет пациента на инструментальное и лабораторное исследование:
- Рентгенологическое исследование. Рентгенограмма легких в двух проекциях выявляет множество сливающихся теней размером до 2 сантиметров (фото).
- Компьютерная томография. Ее применяют при наличии сомнений в диагнозе, для выявления характера полостных заболеваний. Но цена этой процедуры высока, и применяют ее не во всех медицинских учреждениях.
- Спирометрия. Это метод исследования функций легких. Он позволяет измерить объем легких при дыхании и выдыхании воздуха, скорость дыхания. Как проводится процедура, расскажет специалист в видео в этой статье.
- Исследование мокроты. Проводится для определения возбудителя болезни.
- Анализ крови. У пациентов с пневмонией выявляют уменьшение числа лейкоцитов, увеличение СОЭ. Отсутствие реакции крови при выявленных клинических признаках говорит о пониженном иммунитете пациента.
После установления диагноза назначается соответствующее лечение.
Очаговая пневмония на рентгенограмме
Лечение пневмонии
Лечение очагового воспаления легких проводится амбулаторно или в стационаре.
Показаниями для госпитализации являются:
детский возраст или возраст старше 70 лет;
дыхательная недостаточность;
недостаточность кровообращения;
наличие хронических заболеваний;
признаки развития осложнений.
Пожилой возраст — показание для госпитализации при пневмонии
Осложнения очаговой пневмонии — плеврит, менингит, абсцесс, миокардит. В остальных случаях лечение очаговой пневмонии проводится на дому с обязательным посещением врача.
Таблица №2. Визиты врача к пациенту с пневмонией:
ПосещениеМероприятия1 посещениеПри первом посещении ставится диагноз, если нет повода для госпитализации, назначается лечение и дополнительное обследование (рентген, анализы).2 посещениеСпециалист приходит на третий день болезни. Оценивает рентгенографические и лабораторные данные, клиническую эффективность терапии. Если эффект от лечения отсутствует, показана госпитализация.3 посещениеНа шестой день болезни оценивается эффективность лечения. Если состояние пациента нормализовалось, продолжается антибактериальная терапия, назначается повторная рентгенография, анализ крови и мокроты.4 посещениеНа 7-10 день болезни оцениваются состояние пациента, результаты инструментального и лабораторных исследований. При удовлетворительном состоянии пациента закрывается больничный лист.
Лечение пневмонии должно быть комплексным. В него входят медикаментозная терапия и вспомогательное лечение.
Лечение контролируется врачом
Медикаментозная терапия
Назначается антибактериальная терапия. Выбор препарата зависит от вида возбудителя очаговой пневмонии. Кроме антибиотиков, пациент принимает муколитические и антигистаминные препараты, бронхолитические средства, витамины.
Препараты для лечения пневмонии широко представлены в аптеках. Для удобства использования в каждой лекарственной упаковке имеется подробная инструкция по применению.
Вспомогательное лечение
Одновременно с медикаментозной терапией пациенту необходим постельный режим, полноценное питание и обильное питье. Для ускорения выздоровления и предупреждения развития осложнений назначается дыхательная гимнастика и физиопроцедуры.
Таблица №3. Вспомогательные методы лечения:
Методы леченияВоздействие на организм
Дыхательная гимнастика
Упражнения для облегчения отхождения мокроты
Применяется, как дополнение к основному лечению. Упражнения можно начинать на второй день после нормализации температуры. Ежедневное выполнение упражнений улучшает ритм дыхания, увеличивает амплитуду движения легких и грудной клетки, усиливает кровообращение и отхождение мокроты. Занятия прекращаются при ухудшении состояния и повышении температуры.
Физиопроцедуры
Проведение ингаляции
Существует ряд физиопроцедур, которые успешно применяются в лечении пневмонии:
ультразвуковая аэрозольная ингаляция;
УВЧ-терапия;
электрофорез с антибиотиками;
облучение ультрафиолетом;
магнитотерапия.
Применение физиолечения ускоряет снятие воспалительного процесса, облегчает отхождение мокроты, помогает восстановить функции легких, улучшает общее самочувствие пациента.
Очаговая пневмония — серьезное заболевание. И прогноз зависит от множества факторов. Своевременное обращение к специалистам и грамотное лечение, существенно снижают риск развития осложнений и повышают вероятность скорейшего выздоровления.
Читать далее…
Источник

Очаговая пневмония – разновидность острой пневмонии с локализацией инфекционно-воспалительного процесса на ограниченном участке легочной ткани в пределах мелких структурных единиц — долек легкого. Течение очаговой пневмонии характеризуется лихорадкой и ознобами, кашлем сухим или со скудной мокротой, болью в грудной клетке, общей слабостью. Диагностика очаговой пневмонии основана на физикальных, рентгенологических данных, результатах лабораторных исследований (мокроты, периферической крови). Принципы лечения очаговой пневмонии заключаются в назначении антибиотикотерапии, бронхолитических и муколитических средств, лекарственных ингаляций, физиотерапевтических процедур (УВЧ, электрофореза), ЛФК, массажа.
Общие сведения
В структуре различных форм воспаления легких очаговые пневмонии составляют наиболее обширную группу – примерно 2/3 всех случаев. Воспаление при очаговой пневмонии нередко начинается с терминальных бронхов, захватывая в виде одиночного или множественных очагов одну или группу долек легкого. Поэтому очаговой пневмонии в пульмонологии соответствуют термины «бронхопневмония» и «лобулярная пневмония». В целом воспалительный процесс при очаговой пневмонии мене активен, а клиническая картина не столь выражена, как при крупозной пневмонии.
Причины
В большей части случаев очаговая пневмония является вторичной, выступая осложнением острых респираторных инфекций, протекающих с явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко возрастает в периоды эпидемиологических вспышек гриппа. Предполагается, что вирус гриппа в известной степени сенсибилизирует организм, изменяет ткани дыхательных путей и делает их более восприимчивыми к условно-патогенной и вирулентной флоре. Среди пневмотропных агентов встречаются респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Вторичные очаговые пневмонии могут развиваться на фоне других первичных заболеваний – кори, коклюша, скарлатины, брюшного тифа, менингококкового менингита, перитонита, гнойного отита, абсцесса печени, фурункулеза, остеомиелита и др. В очаговой форме могут протекать застойная и аспирационная пневмония.
Среди микробных возбудителей очаговой пневмонии в 70-80% случаев выделяются пневмококки различных типов. Наряду с пневмококком, этиологическими агентами бронхопневмонии могут выступать палочка Фридлендера, стрептококк, стафилококк, менингококк, кишечная палочка, микробные ассоциации, в некоторых случаях — микоплазмы, хламидии, риккетсии и др. Стафилококковые пневмонии часто осложняются абсцедированием легких и развитием эмпиемы плевры.
При первичной очаговой пневмонии имеет место бронхогенный путь проникновения возбудителей, при вторичных — гематогенный или лимфогенный пути распространения. Предрасполагающим моментом может выступать снижение функции местных и общих защитных систем вследствие курения, переохлаждения, стресса, вдыхания токсических веществ, снижения вентиляционных способностей легких (при пневмосклерозе, эмфиземе), метеорологических факторов (колебаний влажность воздуха, барометрического давления и др.).
Патоморфология
Патоморфологические изменения при очаговой пневмонии соответствуют таковым при долевой пневмонии и проходят стадии серозного выпота, опеченения и разрешения.
В зависимости от величины фокуса воспаления различают мелкоочаговые и крупноочаговые пневмонии, развивающиеся в пределах дольки. Кроме этого, воспалительные очаги могут быть единичными или множественными. Чаще всего патологический процесс развивается в продольном направлении (с последовательным вовлечением бронхов, бронхиол и альвеолярных ходов), реже – путем поперечного (перибронхиального) распространения.
Альвеолярный экссудат при очаговой пневмонии обычно имеет серозный характер с примесью лейкоцитов и слущенного альвеолярного эпителия, иногда — геморрагический характер. Обычно поражаются задненижние сегменты легких, в редких случаях — верхнедолевые сегменты. Серо-красные участки воспаленной легочной ткани уплотнены, чередуются с более светлыми участками эмфиземы и темными – ателектаза, что придает легкому неоднородный пестрый вид. Обычно очаговая пневмония полностью разрешается, однако возможны исходы в абсцесс, гангрену легкого, хроническую пневмонию.
Симптомы очаговой пневмонии
Начало очаговой пневмонии может быть острым или постепенным, манифестирующим с продромальных явлений. Клиническое течение бронхопневмонии характеризуется лихорадкой с ознобами, потливостью, общей слабостью, головной болью. Отмечаются боли в грудной клетке при дыхании и кашле.
Температура тела при очаговой пневмонии, как правило, повышается до 38-39°С, у ослабленных и пожилых пациентов может сохраняться нормальной или подниматься до субфебрильных цифр. Продолжительность лихорадочного периода при своевременно начатой антибактериальной терапии обычно составляет 3—5 дней. Кашель носит сухой или влажный характер с отделением незначительного количества слизистой, иногда — слизисто-гнойной мокроты. При крупноочаговой и сливной пневмонии может отмечаться одышка и цианоз носогубного треугольника.
Объективные данные при очаговой пневмонии характеризуются учащением дыхания до 25–30 в мин., тахикардией до 100-110 уд. в мин., приглушенностью сердечных тонов, жестким дыханием, звучными влажными хрипами. При наличии сопутствующего бронхита выслушиваются рассеянные сухие хрипы; в случае присоединения сухого плеврита — шум трения плевры.
При благоприятном течении очаговой пневмонии клиническое выздоровление обычно наступает к 12—14-му дню, рентгенологическое — к исходу 2—3-й недели или несколько позже.
Течение стрептококковой очаговой пневмонии нередко отягощается развитием экссудативного плеврита или эмпиемы плевры. Очаговые пневмонии, вызываемые палочкой Фридлендера и стафилококковой инфекцией, могут сопровождаться абсцедированием, что проявляется усилением интоксикации, увеличением количества мокроты и изменением ее характера на гнойный. Кроме этого, стафилококковые пневмонии потенциально опасны в плане осложнения пиопневмотораксом, легочным кровотечением, гнойным перикардитом, амилоидозом, сепсисом.
Гипертоксические вирусные пневмонии, протекающие в форме крупноочаговых, сливных, субдолевых, долевых, часто осложняются развитием геморрагического синдрома: кровохарканьем, носовыми кровотечениями, микрогематурией, иногда легочными и желудочно-кишечными кровотечениями. Послеоперационные очаговые пневмонии опасны развитием дыхательной или сердечно-сосудистой недостаточности.
Диагностика
Дифференциальный диагноз очаговой пневмонии необходимо проводить с туберкулезом, альвеолярным раком легкого, абсцессом и инфарктом легкого. С этой целью выполняется комплекс рентгенологического и клинико-лабораторного обследования с оценкой результатов рентгенологом и пульмонологом.
Рентгенологическая картина при очаговой пневмонии может быть вариабельна. В типичных случаях с помощью рентгенографии легких определяются очаговые изменения на фоне периваскулярной и перибронхиальной инфильтрации. В сомнительных случаях рентгенологические данные должны уточняться с помощью КТ и МРТ легких, бронхоскопии.
Для выяснения этиологии очаговой пневмонии производится исследование мокроты или смывов бронхов (микроскопическое, цитологическое, ПЦР, на КУБ, бактериологическое). В крови выявляется нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания сиаловых кислот и фибриногена, диспротеинемия, положительная реакция на С-реактивный белок. Для исключения септицемии при тяжелом течении очаговой пневмонии проводится исследование крови на гемокультуру.
Лечение очаговой пневмонии
При очаговой пневмонии требуется как можно более ранее назначение антибиотиков с учетом данных клинико-рентгенологической и микробиологической диагностики; целесообразна комбинация препаратов различных групп. В лечении пневмоний традиционно применяются пенициллины, цефалоспорины, фторхинолоны курсами не менее 10-14 дней. Кроме внутримышечных и внутривенных инъекций антибиотиков, используется также их внутриплевральное, эндобронхиальное, эндолимфатическое введение.
В остром периоде очаговой пневмонии проводится инфузионная дезинтоксикационная и противовоспалительная терапия, в тяжелых случаях в схему лечения очаговой пневмонии вводят кортикостероиды. Назначаются бронхолитические и муколитические препараты, разжижающие мокроту и облегчающие ее эвакуацию из бронхиального дерева (эуфиллин, теофиллин, бромгексин и др.), аэрозольные ингаляции (лекарственные, щелочные, масляные, ферментные). Активно применяются витамины и стимуляторы иммуногенеза.
При явлениях дыхательной недостаточности показана оксигенотерапия, при сердечной недостаточности — сердечные гликозиды и мочегонные препараты. Тяжелые формы очаговой пневмонии требуют проведения плазмафереза. После стихания острых явлений к лечению очаговой пневмонии добавляют физиотерапевтические процедуры (лекарственный электрофорез, УВЧ, ДМВ-терапия), массаж грудной клетки.
Прогноз
Критериями разрешения очаговой пневмонии служат: исчезновение клинической симптоматики, нормализация рентгенологических и лабораторных показателей. Своевременная и рациональная терапия очаговой пневмонии предупреждает затяжное течение или рецидивирование воспаления. Реконвалесценты, перенесшие очаговую пневмонию, наблюдаться терапевтом-пульмонологом не менее 6 мес.
Наименее благоприятным прогнозом характеризуются стафилококковые пневмонии, протекающие с абсцедированием и деструкцией, а также вирусные пневмонии с молниеносным течением.
Источник
Очаговая пневмония – это один из типов острой пневмонии, характерной чертой которого является локализация очага воспаления на одном или нескольких ограниченных участках легкого (дольки). Так как в большем числе случаев причиной недуга становится бронхит, очаговую пневмонию иногда называют бронхопневмонией.
Часто в самом начале заболевание своими симптомами напоминает бронхит, поэтому нередко очаговую пневмонию диагностируют на поздних стадиях, когда инфекция успела нанести ощутимый вред здоровью, проникнуть в легочные альвеолы и захватить множество долек легочной ткани.
Заразна ли очаговая пневмония?
Сама по себе болезнь не заразна (так как является воспалением), однако существует определенный риск подхватить бактерии-возбудители, устойчивые к антибиотикотерапии, находясь в медицинском учреждении (пневмохламидиоз, гемофильная палочка, пневмококк).
Типы бронхопневмониии
Медики классифицируют бронхопневмонию на 6 типов в зависимости от причины ее возникновения:
- Инфекционная (после гриппа, сыпного тифа);
- Гипостатическая (развивается при нарушении вентиляции легких);
- Аспирационная (возникает после попадания инородного вещества в легкие: речная вода, рвотные массы);
- Ателектатическая (появляется как одно из осложнений другого тяжелого заболевания: опухоль, порок сердца);
- Травматическая (возникшая после механической травмы легкого)
- Послеоперационная пневмония очаговая.
Также очаговая пневмония дифференцируется по локализации:
- Правосторонняя пневмония – классический вариант из-за специфической анатомии человеческих бронхов. Правый бронх шире и короче, из-за этого болезнетворные микробы быстро проникают в ткань легких. Протекает эта форма пневмонии часто со смазанными и неясными симптомами. При прослушивании грудной клетки слышны и сухие хрипы и «бульканье». Народные средства хороши в лечении очаговой правосторонней пневмонии, протекающей без осложнений;
- Левосторонняя пневмония имеет классическую симптоматику. При внешних наблюдениях на вдохе левая часть грудины может отставать от правой. Диагностирование воспалительных очагов в задней и нижней долях левого легкого на снимках рентгена затруднено, поэтому требуется дополнительно проведение КТ;
- Двусторонняя пневмония диагностируется обычно как осложнение после длительного наркоза или проведения искусственной вентиляции легких. У больного двусторонней бронхопневмонией симптомы интоксикации гораздо более выражены, грудина болит с обеих сторон. Лечение показано проводить в условиях стационара;
- Очагово-сливная характеризуется распространением инфекции на несколько близлежащих долек легкого и последующим их слиянием. У таких пациентов наблюдается сильная одышка и видимое невооруженным глазом дыхательное отставание больного легкого от здорового. Очагово-сливная пневмония – наиболее тяжелый тип заболевания, лечение его нужно производить под пристальным наблюдением врачей.
При пневмонии альвеолы наполняются жидкостью, которая препятствует попаданию кислорода в кровеносный сосуд. Слева нормальная альвеола, наполненная воздухом, справа альвеола наполнена жидкостью (показана чёрным цветом), появившейся при пневмонии.
Причины возникновения заболевания
Очаговая пневмония может возникнуть как осложнение следующих заболеваний:
- Инфаркт миокарда;
- Порок сердца;
- Различные опухоли (как злокачественные, так и доброкачественные);
- Бронхит;
- ОРВИ;
- Корь;
- Коклюш;
- Менингит;
- Фурункулез;
- Скарлатина;
- Брюшной тиф;
- Грипп;
- Сильные стрессы;
- Сепсис;
- При гнойных болезнях;
- Болезни легких хронического течения;
- Острый катар дыхательных путей.
Также причиной заболевания может стать сильное переохлаждение организма (именно поэтому львиная доля пневмоний приходится на зиму и осень), послеоперационное состояние пациента (иммунитет ослаблен), вдыхание токсинов и ядовитых химических соединений, попадание в легкие инородных предметов, субстанций и жидкостей.
Возбудители недуга:
- Пневмококки (занимают первую позицию);
- Кишечная палочка;
- Вирусы;
- Стафилококки;
- Стрептококки.
Выделяют три пути распространения инфекции:
- Бронхогенный (характерен для первичной очаговой пневмонии);
- Гематогенный способ (вторичное заболевание);
- Лимфогенный (вторичная пневмония).
Факторами, провоцирующими развитие недуга, считаются:
- Сильное переохлаждение (необходимо тепло одеваться);
- Депрессивные состояния, эмоциональные переживания;
- Курение табачных изделий;
- Продолжительное вдыхание токсинов (вредная работа);
- Хронические заболевания органов дыхания.
Особенности протекания пневмонии
- Локализованность в одном или нескольких местах (дольках) легкого;
- Воспалительный процесс развивается очень медленно ввиду небольших размеров пораженной ткани;
- Стенки сосудов приобретают ненормально интенсивную проницаемость;
- Мокрота, отделяемая при бронхопневмонии, имеет сероватый или желтый оттенок с примесью гноя и выходит с большим трудом;
- Очаговая пневмония плавно переходит из одной степени в другую, симптомы при этом резко не изменяются.
Патоморфология очаговой пневмонии
Инфекция опускается из бронхов в респираторные бронхиолы (эндобронхогенный путь) или же по системе лимфоузлов. Во втором случае бронхопневмония развивается без предшествующего ей бронхита.
При эндобронхогенном пути бактериальная инфекция спускается либо продольно (из бронха в бронхиолы, а оттуда – в альвеолярные ходы), либо поперечно (бактерии инфицируют несколько соседних альвеол, присоединяется перибронхит).
Встречаются чаще поражения одного легкого, в пределах которого могут быть воспалены одна (мелкоочаговая пневмония) или несколько долек (крупноочаговая пневмония). Случаются поражения и двух легких, инфекция локализуется по большей части в нижней части органа.
При множественных поражениях легочной ткани, расположенных вблизи, может наблюдаться слияние очагов. Данное осложнение своей клиникой напоминает пневмонию крупозную.
Симптоматика бронхопневмонии
Начало заболевания, как правило, острым не бывает (в редких случаях), инкубационный период характерных симптомов не имеет.
Общие признаки очаговой пневмонии:
- Боль в грудине при кашлянии и глубоких вздохах (самый «говорящий» симптом);
- Озноб;
- Боль в голове и затылке;
- Общее недомогание, слабость организма;
- Повышение температуры тела до отметки 38-39о С. У «лежачих» больных и стариков температура может остаться нормальной или подняться до отметки в 37-37.2о С;
- Кашель. В начальной фазе он сухой, затем становится влажным;
- Мокрота белесого или желтоватого оттенка, с гнойными примесями;
- Одышка;
- Синюшность носогубной области;
- Частое дыхание;
- Учащение сердцебиения;
- Хрипы в легких.
Длительность лихорадки при условии своевременно начатой антибиотикотерапии составляет 5 суток. Исчезновение всех клинических симптомов наблюдается через 2 недели, а снимки рентгена покажут чистые легкие только через месяц.
Диагностирование воспаления легких
Основа диагностики заболевания – это рентген. Его обязательно назначают в случае выявления характерных для пневмонии симптомов: если с кашлем отделяется желтоватая слизь, у пациента жар, а в общем анализе крови много лейкоцитов.
Очаговая пневмония требует регулярного прохождения рентгена для контроля эффективности проводимого лечения.
Единственное противопоказание к проведению рентгена легких – это состояние беременности. Но в случаях, когда предполагаемая польза от процедуры превышает риск, исследование проводится с максимальной защитой специализированными фартуками брюшной полости женщины.
На начальной стадии болезнь выявляется на снимках рентгена с трудом: появляются маленькие инфильтраты, нечеткие тени на снимке, деформация и неоднородность рисунка легочной ткани на небольшом участке. Все это заметить неопытному врачу сложно, поэтому диагностика начальной стадии бронхопневмонии обычно затруднена.
При последующих проведениях рентгена после нескольких дней антибиотикотерапии инфильтраты светлеют, тени на снимке светлеют и исчезают. Когда инфильтраты на снимках рентгена полностью исчезнут, пораженная и заживающая область легкого будет выглядеть размыто. Для диагностики окончательного выздоровления врач назначит последний рентген через 30 дней.
В случаях, когда у врачей имеются сомнения по поводу результатов рентгена, возможно прибегнуть к дополнительным методам диагностики недуга: КТ, бронхоскопия, МРТ легких.
После постановки диагноза для назначения адекватного лечения очаговой пневмонии необходимо выявить возбудителя. В этих целях в лабораторных условиях исследуют образцы мокроты, крови и смывов бронхов больного.
Какие могут быть осложнения
Без своевременного лечения бронхопневмония может дать ряд тяжелых осложнений:
- Абсцесс и гангрена легкого;
- Обструктивный синдром;
- Сепсис;
- Плеврит;
- Гломерулонефрит;
- Токсический шок;
- Острая дыхательная недостаточность;
- Анемия;
- Менингит;
- Миокардит;
- Эмпиема плевры;
- Менингоэнцефалит;
- Легочное кровотечение;
- Амилоидоз;
- Микрогематурия;
- Сердечнососудистая недостаточность.
Лечение бронхопневмонии
Лечат очаговую пневмонию точно так же, как и любую другую:
- Антибактериальная терапия: пенициллины, цефалоспорины, фторхинолоны, сульфаниламиды. Курс лечения препаратами данных групп – не менее 10 суток. Если в течение 2-3 дней после начала антибиотикотерапии не наступило улучшение – антибиотик стоит сменить. Перед назначением антибиотика необходимо изучить историю болезни пациента: на какие-то группы препаратов из-за многократного их применения у него могли выработаться антитела. Лекарства вводят внутримышечно, внутривенно, внутриплеврально, в бронхи и лимфоузлы пациента;
- Муколитические препараты: бромгексин, амброксол;
- Бронхолитические средства: эуфиллин, беротек;
- Антигистаминные препараты: супрастин, тавегил, эриус, кларитин, ксизал;
- Физиотерапевтические процедуры: электрофорез, УВЧ, ДМВ, массаж грудины;
- Аэротерапия и оксигенотерапия проводятся при сильном кислородном голодании (при лечении бронхопневмонии у малышей это обязательные процедуры);
- Проведение ингаляции с аэрозольными средствами;
- Внутривенное введение аскорбиновой кислоты и хлористого кальция для уменьшения проницаемости сосудов
- Витаминные комплексы.
При лечении сливных форм очаговой пневмонии возможно появления рецидивов (новые мелкие очаги), которые затем самоликвидируются. Проходит все это без повторного повышения температуры.
Во время лечебной терапии больной должен соблюдать постельный режим, хорошо питаться и пить большое количество жидкости (не менее 1.5л в сутки).
Лечение простых форм бронхопневмонии может проводиться дома, больным тяжелой очагово-сливной формой лучше лечь в стационар.
Характерной особенностью лечения данного заболевания является необходимость параллельного лечения первопричины очаговой пневмонии.
При тяжелом течении врач вправе назначить плазмаферез.
Народные средства против очаговой пневмонии
Народные методы и рецепты для лечения заболевания целесообразно применять лишь в сочетании с медикаментозной терапией и физиотерапевтическими процедурами, избавиться от пневмонии одними лишь отварами и ингаляциями не удастся.
Для лечения бронхопневмонии используются следующие народные средства:
- Теплые ванны с растворенными в воде травяными сборами.
Внимание! Такие процедуры можно проводить после того, как спала температура!
- Ингаляции с травяными отварами (ромашка, шалфей, эвкалипт, почки березы);
- Настои лекарственных трав и чаи с их добавлением.
Для укрепления иммунитета подойдут отвары с шиповником, черной смородиной, малиной, брусникой, чабрецом. Также иммунную систему организма поддержат сливочное и оливковое масла, чеснок и продукты жизнедеятельности пчел: мед и прополис. Из прополиса делают отличные настойки на спирту, которые можно хранить достаточно долгий срок.
Если пациента мучает сухой надрывный кашель, помочь могут народные методы с использованием корневища солодки, алтея, мать-и-мачехи.
При влажном кашле для облегчения выхода слизи и ее разжижения можно применять мед, редьку, сосновые почки, лист подорожника обыкновенного. В чай также можно добавлять цветы фиалки.
Для того, чтобы скорей снять воспаление в легких, разрешается применять медовые обертывания и компрессы.
Внимание! Мед – сильный аллерген, поэтому перед тем, как нанести его на большую площадь кожи, сделайте тест на маленьком участке.
Барсучий жир, хотя и обладает специфическим ароматом, хорошо противодействует фиброзам легких.
Очаговая пневмония у детей
Признаками бронхопневмонии у малышей считаются:
- Апатия, равнодушие к любимым игрушкам либо же гипервозбудимость, сочетающаяся с крайней раздражительностью;
- Обмороки,бред;
- Отсутствие аппетита;
- Высокая температура;
- Бледность кожных покровов;
- Тахикардия;
- Рвота (в особо тяжелых случаях);
- Одышка (часто встречается при пневмониях у малышей, у детей старше 5-7 лет дыхание нормальное);
- Хрипы, прослушиваемые над пораженным местом, бульканье.
Размер очага у детей имеет размеры минимум в 1 см, иногда встречаются случаи крупноочаговой и сливной пневмоний.
Лечить ребенка возрастом до 2 лет независимо от тяжести болезни рекомендуется в стационаре, где он будет находиться под присмотром педиатра. Также госпитализации подлежат малыши с хроническими заболеваниями сердечнососудистой системы, легких, почек, с онкологиями.
В случае сомнительного диагноза ребенку необходимо будет сделать рентген легких.
Лечение очаговой пневмонии у малышей во многом похоже на лечение заболевания у взрослых, отличие только в антибактериальных препаратах и их дозировках.
Ребенку во время болезни необходим строгий постельный режим, калорийное питание (еда должна быть легкоусваиваемой), хорошая гидратация.
Профилактика заболевания
Меры, предупреждающие развитие очаговой пневмонии:
- Закаливание (обливания холодной водой, контрастный душ, обтирания);
- Укрепление иммунитета;
- Профилактика гриппа и ОРВИ;
- Тяжелобольным нельзя давать подолгу лежать в одном положении;
- Лечить болезни сердечнососудистой системы (если они имеются);
- Выходя на сильный мороз нужно дышать носом, прикрывать нижнюю часть лица теплым шарфом и не делать резких ускорений.
Вакцинопрофилактика и ее эффективность
Для того чтобы защититься от бронхопневмонии, необходимо делать прививки от тех заболеваний, которые ей предшествуют: грипп, коклюш, корь.
По статистике, возбудителем около 90% всех пневмоний у детей и 75% внебольничных пневмоний у взрослых является пневмококк. Для защиты от пневмококковой инфекции разработано множество вакцин для детей до 2-летнего возраста и старше, а также для взрослых. Вакцинация проводится единожды, для лиц из групп риска ее необходимо повторить.
В России наиболее популярна полисахаридная вакцина от пневмококковой инфекции. Показаниями для ее применения являются:
- Возраст старше 65 лет;
- Взрослым и детям с 2 лет со следующими заболеваниями:
- Сахарный диабет;
- Цирроз печени;
- Иммунодефицитные заболевания;
- Клеточная анемия;
- Лейкемия;
- Почечная недостаточность хронического течения;
- Серповидно-клеточная анемия;
- ВИЧ;
- Болезни селезенки;
- Алкоголизм у людей старше 50 лет;
- Проведение хирургического вмешательства с трансплантацией органов;
- Взрослым и детям с 2 лет после курсового лечения цитостатиками, кортикостероидами;
- После проведения лучевой терапии;
- Курящим взрослым с 20 лет, страдающим бронхиальной астмой;
- Учителям школ, воспитателям детских садов и другим людям, постоянно контактирующим с детьми.
Эффективность вакцин против пневмококковых инфекций доказана: у много болеющих малышей частота «простуд» снизилась в 11 раз, у деток с бронхиальной астмой обострения стали происходить в 3 раза реже.
Кроме того, вакцина против пневмококковых инфекций формирует своеобразный иммунитет на долгие годы: в странах, где эти прививки делают маленьким детям, частота возникновения пневмоний у взрослых в разы выше в сравнении со странами, где малыши не прививаются.
Сравнение крупозной и очаговой пневмоний
| Характерные черты | Крупозная | Очаговая |
| Локализация | Сегмент, долька | 1 или несколько отдельных долек, возможно слияние |
| Путь инфекции | По альвеолам | Из бронхов |
| Наличие бронхита | Нет | Есть |
| Нарушение проходимости дыхательных путей | Нет | Есть |
| Воспаление плевры | Есть | Есть при сливном характере заболевания или поверхностной локализации |
| Наличие четких стадий | Да | Нет |
| Мокрота | Фибринозная |


