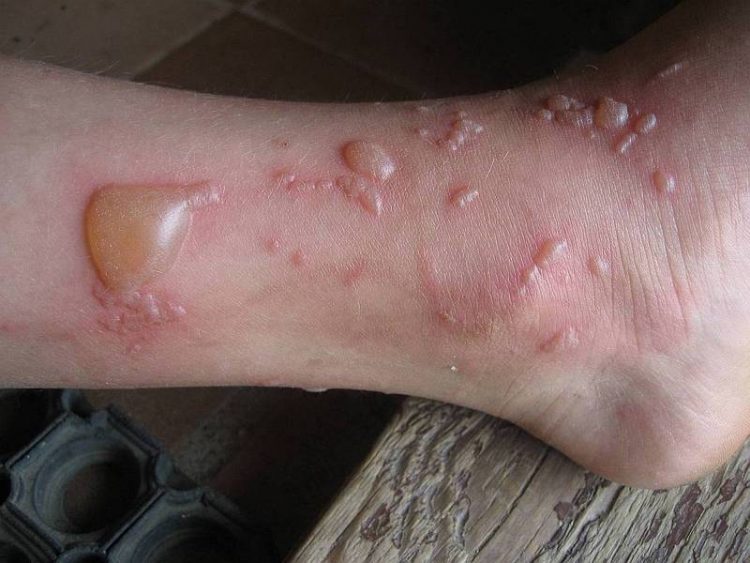
Под мышками болячки в виде ожогов

Заболевания кожи сложно диагностировать только по характеру высыпания, потому что многие из них проявляют себя похожими дерматологическими симптомами. Некоторые из них имеют инфекционную природу, другие являются аллергической реакцией на медикаменты, третьи ‒ признаком онкологии. Поэтому, при появлении любых изменений на кожном покрове, лучше всего обратиться за помощью к дерматологу.
Почему появляются?
Причин пятен на коже похожих на ожог множество. Таким бывает ответ организма на:
- некоторые лекарственные препараты;
- алкоголь;
- некачественные продукты;
- химические вещества;
- недостаток витаминов;
- вирусы.
Аллергические реакции исчезают, когда устраняется взывающий их фактор. Красные пятна могут быть признаком нарушения микрофлоры кишечника, цирроза, гепатита, застоя желчи. Покраснения провоцируются повышенным содержанием сахара в крови, что говорит о нарушении метаболизма. Варикоз часто сопровождается красными пятнами на ногах. Гемангиома (нераковая опухоль) выглядит, как красное пятно. Один из факторов ‒ близкое расположение к поверхности кожи кровяных сосудов.
Как выглядят?
Если на теле образовалось красное пятно, которое ничем не беспокоит, не следует его игнорировать. Всегда нужно обращаться к врачам, потому что причины могут быть серьезные ‒ от заболеваний крови и сердечно-сосудистой системы до инфекционных болезней, включая ветряную оспу, корь, скарлатину, волнушку розовую. В таких случаях без тяжелых последствий не обойтись. Только специалист может назначить необходимое обследование и правильно поставить диагноз.
Часто кожные реакции в виде красных пятен чешутся. Так проявляют себя аллергии, псориаз, экзема, нейродермит, лишай. Такие места лучше не чесать, так как можно занести инфекцию в ранки. Прежде чем задаться вопросом о том, чем лечить пятно на коже похоже на ожог, следует уяснить, что само по себе оно не является болезнью. Причины нужно искать глубже, в организме. А является это реакцией на токсичные вещества или симптомом каких-то заболеваний ‒ определят специалисты.
Пятна похожие на ожог фото






Возможные заболевания
Появление любого рода изменений на теле – неприятное событие. Желание избавиться от них как можно скорее вполне понятно. Но прежде чем бежать в аптеку за лекарствами, стоит выяснить причину их возникновения. Среди наиболее вероятных причин появления пятен на коже, напоминающих ожоги, можно выделить следующие:
- Опоясывающий герпес – болезнь, вызываемая вирусом. Она поражает нервную систему и связана с простудными заболеваниями. Пятна при данном виде герпеса небольшие по размеру, красного цвета. При опоясывающем герпесе советуют принимать лекарства, блокирующие развитие вируса (противовирусные), препараты, обладающие высокой биологической активностью (стероиды). С целью подсушивания пятен рекомендуют мазать их зеленкой. Прием поливитаминного лекарственного препарата Нейромультивит закрепит результат лечения.
- Крапивница – заболевание характеризуется появлением на коже волдырей, похожих на последствия ожога. Причины возникновения крапивницы разнообразны: прием лекарственных средств или добавок к пище, резкие температурные перепады, инфекционные заболевания. Болезни сопутствуют затрудненное дыхание, жжение.
- Отрубевидный лишай – инфекционное заболевание, которое вызывает грибок. Проявляется пятнами на коже красного цвета похожими на ожог. Появляются чаще в весенний и летний период, так как это время активности возбудителя инфекции и увеличения количества света солнца. Лечение должно быть комплексным: применение мыла с противогрибковыми веществами, мазей, салицилового спирта, раствор которого употребляют для растираний.
- Атопический дерматит – болезнь, имеющая хроническую форму. Кожные покровы при данном виде дерматита сухие, больной испытывает зуд в области локтевого и коленного сгибов. Причиной болезни считаются разного рода аллергены. При лечении применяют стероидные препараты, гормоны, антигистамины. Для снятия сухости кожи и зуда рекомендуют использовать увлажняющие кремы, принимать ванны, добавляя лекарственные масла. Также стоит соблюдать диету, проводить сеансы фототерапии.
- Аллергическая реакция – для выявления истинной причины стоит подвергнуться обследованию с помощью высокотехнологичных приборов. Это поможет точно определить причину аллергии и назначить лечение.
- Стресс – может спровоцировать появление пятен на коже похожих на ожог. Проходят сами, стороннего вмешательства не требуют.
- Пятна после ожогов. Лечить их придется не менее полугода, если применять такое средство, как Скинорен. При удалении застарелых пятен рекомендуется использовать масло облепихи, сок алоэ. Также можно прикладывать огуречные компрессы.
Таким образом, пятна на коже похожие на ожоги могут возникнуть по разным причинам. Их появление – это тревожный сигнал организма, который не стоит пропускать. Лучше сразу обращаться за помощью к врачу.
Источник
Содержание:
- Причины появления заболевания
- Каковы симптомы?
- Последствия
- Как и чем лечить?
- Народные методы лечения
- Образ жизни и питание
- Профилактические меры
Гидраденит – воспаление потовых желез, сопровождающееся гнойными процессами (устаревшее название – сучье вымя). Механизм развития заболевания заключается в следующем: бактериальный возбудитель проникает через микроповреждения (расчесы, порезы) или с током лимфы в мягкие ткани, поражает потовую железу и ее протоки, в результате чего формируется воспалительный инфильтрат. При дальнейшем развитии процесса происходит накопление гнойного экссудата в области железы.
В связи с активной деятельностью потовых желез, расположенных в аксиллярной зоне, наиболее часто встречается подмышечный гидраденит.
Распространенность
Заболевание развивается, преимущественно, в молодом возрасте. Поскольку в старости выработка пота заметно снижается, после 50 лет гидраденит наблюдается чрезвычайно редко.
По статистике, гнойные абсцессы в потовых железах у женщин встречаются чаще, чем у мужчин.
Видео








Причины появления гидраденита
Возбудителями заболевания являются бактерии – стафилококки, реже – стрептококки и некоторые другие микробы. Путь инфицирования – лимфогенный или прямое проникновение в волосяной фолликул, а из него – в потовую железу.
В частом возникновении гидраденита особую роль играет и наследственный фактор: высок риск появления болезни у лиц, имеющих подобные явления в семейном анамнезе.
Гидраденит редко развивается на фоне нормального функционирования иммунной системы; в связи со снижением иммунитета, гнойное воспаление потовой железы может появляться при беременности, а также в первые месяцы после родов.
Факторы риска
Факторами, способствующими развитию гнойного гидраденита, являются:
- сахарный диабет;
- ожирение;
- изменение функции потовых желез (сдавливание протоков при разрастании железы, врожденные аномалии развития апокриновых протоков);
- любые состояния, приводящие к ослабленности организма (например, стресс);
- гормональные нарушения;
- ОРВИ, любые бактериальные инфекционные заболевания;
- гипергидроз, особый состав пота с преобладанием щелочной среды;
- несоблюдение правил гигиены;
- порезы при бритье;
- повышенная чувствительность кожи к использованию косметики;
- злоупотребление антиперспирантами, средствами для депиляции;
- местное переохлаждение.
Гидраденит у детей чаще всего развивается после затяжных инфекционных болезней, при экземе, опрелостях, сильной потливости. Апокринные потовые железы, находящиеся подмышками, начинают работать только в пубертатный период, поэтому гидраденит наблюдается преимущественно у подростков.
Симптомы подмышечного гидраденита
Начальная стадия заболевания характеризуется покраснением и легким зудом кожи в области подмышек.
Постепенно обозначается участок повышенной плотности, болезненный, в форме небольшого конусообразного узелка. Одновременно могут появиться несколько подобных образований. При пальпации ощущается, что узелок располагается глубоко под кожей. Постепенно он растет в размерах (1,5-2 см.) и выдвигается ближе к поверхности. Болезненные ощущения, ноющие или дергающие, быстро нарастают.
Далее узел спаивается с верхним слоем эпидермиса, при этом окрас его может стать багровым, красным, синюшным, фиолетовым. Вокруг образования кожа умеренно гиперемирована; по мере прогрессирования гидраденита она становится розовой или ярко-красной.
Если в патологический процесс вовлекается несколько потовых желез, появляющиеся узлы могут сливаться между собой, образуя сильно зудящий, плотный, причиняющий сильные боли при движении, в покое, инфильтрат (до 4 см. в диаметре).

При отсутствии лечения кожа над узлами некротизируется, а его содержимое становится гнойным (абсцесс). Через микроотверстие в центре может сочиться белый или желтоватый гной, иногда – с примесью крови.
Через 5 дней гнойники, как правило, самостоятельно прорываются, после чего рана очищается от гнойного содержимого и некротических тканей и затягивается с формированием рубцов.
Общая продолжительность заболевания – 1-2 недели.
Симптомы, сопровождающие явления гнойного гидраденита подмышек:
- повышение температуры тела;
- недомогание, снижение работоспособности;
- увеличение аксиллярных лимфоузлов;
- головная боль;
- ограничение движение плеча, руки.
Зачастую гидраденит возникает повторно, иногда – через небольшой промежуток времени и в виде множественных гнойников, как правило – вблизи того же места. Хронический тип заболевания зачастую обусловлен отсутствием медицинской помощи и приема антибактериальных средств, в результате чего бактериальные возбудители продолжают размножаться в области потовых желез.
Последствия заболевания
При переходе болезни в хроническую форму явления гидраденита могут сопровождать человека практически постоянно, возникая до 2-х раз в месяц.
Грубые рубцы, фиброзные свищи, черные угри формируются на коже подмышечной области, сильно снижая привлекательность человека и доставляя дискомфорт при движениях рукой.
Осложнениями гидраденита нередко становятся лимфаденит – воспаление подмышечных лимфоузлов, а также флегмона – разлитое гнойное воспаление, охватывающее большие области тела. Наиболее грозным последствием гидраденита может быть сепсис – заражение крови, способное привести к летальному исходу.
Диагностика гидраденита
Чаще всего диагноз устанавливается при визуальном осмотре пораженной зоны пациента. В лабораторных анализах наблюдается ускорение СОЭ, лейкоцитоз. В случае хронического гидраденита проводится забор содержимого гнойной пустулы и определение (бактериологический посев) возбудителя заболевания и его чувствительности к антибиотикам.
Дифференциальный диагноз устанавливается в сравнении с:
- лимфаденитом;
- онкологическими заболеваниями (неходжкинская лимфома, лимфогранулематоз);
- фурункулезом;
- поражением лимфоузлов микобактериями возбудителя туберкулеза.
Лечение гидраденита подмышкой

Комплекс мер по лечению зависит от того, какая стадия гидраденита развивается у больного. До образования гноя рекомендуется выполнение следующих действий:
- Сбривание волос подмышкой.
- Обработка поверхности узла спиртом, растворами анилиновых красителей, жидкостью Кастеллани, салициловой кислотой (2%), борным спиртом, йодом, раствором клиндамицина, раствором диметилсульфоксида.
- Регулярное мытье подмышек с применением антибактериального мыла.
- Водочные повязки на пораженную область.
- Прикладывание на ночь аппликаций с мазью Вишневского, синтомициновой, тетрациклиновой, эритромициновой мазями, средствами левомеколь, левосин, неомицин.
- УВЧ, УФО, сухое тепло.
Дополнительно назначается лечение антибиотиками и препаратами прочих групп:
- Пенициллины, макролиды (тетрациклин, доксициклин, эритромицин, линкомицин) – 7-10 дней.
- Сульфаниламиды (сульфапиридазин) – курсом 5-6 дней.
- Противомикробные средства (фуразолидон).
- НПВП с целью уменьшения боли и воспаления (ибупрофен, диклофенак).
- Витаминные комплексы.
В случае неэффективности консервативных мер, а также на поздних стадиях гидраденита, сопровождающихся обильным образованием гноя, показано хирургическое удаление узла.
Самостоятельное проведение подобной манипуляции строго воспрещено!
Операция сводится к вскрытию гнойника, удалению содержимого, дренированию и иссечению свищей и участков некроза.
После проведения оперативного вмешательства выполняется:
- Обработка пораженного участка кожи антисептиками.
- Прикладывание повязок с химопсином, трипсином.
- Через 3-4 дня после операции – применение повязок с левомеколем.
При затяжном течении гидраденита кожу, подкожную клетчатку удаляют полностью. В некоторых случаях может понадобиться замена участка кожи здоровым. При наличии отягощающих обстоятельств (пожилой возраст, сильное воспаление, множественные гнойники, тяжелые сопутствующие заболевания) пациента госпитализируют.
Через 2-3 недели после операции показана терапия стафилококковым анатоксином, гамма-глобулином, иммунокорригирующими препаратами.
Лечение заболевания народными средствами

Народные методы применяются на начальной стадии развития заболевания и способны предотвратить нагноение образовавшегося узла, уменьшить боль, повысить местный и общий иммунитет:
- Вымыть лист подорожника, немного отбить его и привязать к области подмышки. Это средство поможет уменьшить воспаление при гидрадените. Тем же действием обладают и листья алоэ, каланхоэ.
- Вместо обычной воды для гигиены подмышек можно использовать настои эвкалипта, ромашки, цветков календулы, шалфея. Норма приготовления – 1 ложка на стакан кипятка. Средство должно выстояться не менее 2-х часов.
- Соединить 30 г. хозяйственного мыла, предварительно наструганного, 30 г. ржаной муки, десертную ложку растительного масла и столько же сахара. Вскипятить смесь, медленно всыпать стружку 1 церковной свечи. После того, как мазь остынет, нанести ее на хлопчатобумажную тряпочку и приложить к воспаленному месту. Такой рецепт может предотвратить развитие гнойных процессов при гидрадените.
- Хозяйственное мыло используется и еще в одном рецепте: натереть 1 брусок мыла, добавить измельченную луковицу и 2 ложки растопленного свиного жира. В течение 10-дневного курса при смазывании подмышки воспаление проходит.
- Внутрь для повышения иммунитета можно принимать такой настой: соединить в равных объемах цветки таволги, бузины, календулы, траву подорожника и донника, листья березы. Дать настояться 2 часа, приготовив средство из расчета 1 ложка сбора – стакан кипятка. Перед приемом добавлять в 0,5 ст. напитка по 2 капли настойки прополиса и 0,5 ложки меда. Курс лечения – 2 недели.
Образ жизни и питание могут помочь!
В случае развития гидраденита необходимо отказаться от приема алкоголя и курения, а также соблюдать ежедневный гигиенический режим и всячески укреплять защитные силы организма.
Рекомендуется изменить рацион питания, ограничив сладости и острые специи, обогатить диету продуктами, являющимися источником витаминов, железа, фосфора. Для этого в меню включаются:
- кисломолочные продукты;
- орехи;
- томаты;
- свекла;
- яйца;
- печень;
- фрукты (особенно, яблоки, цитрусовые).
Полезным будет принимать витаминные отвары – шиповника, ягод, а также облепиховое масло, настойки левзеи, элеутерококка, женьшеня.
Профилактические меры
Для того, чтобы предотвратить развитие заболевания, необходимо:
- Тщательно соблюдать гигиену тела.
- Применять качественную косметику.
- Всегда смывать нанесенные антиперспиранты перед сном.
- При прорезах во время бритья обрабатывать кожу спиртом, йодом.
- Исключать ношение тесной и синтетической одежды.
- Снижать избыточный вес.
- Бороться с излишней потливостью.
- Укреплять иммунитет.
- Не допускать нагноения появившихся проявлений гидраденита, вовремя обращаясь к врачу.
Новости, которые помогают!
Источник
7 мин
В современном мире большая редкость встретить человека, не имеющего ни одного хотя бы маленького изъяна. Большинству людей присуще наличие шрамов, родинок или родимых пятнышек.
Иногда наблюдается появление небольших пятен, чем-то похожих на ожог. Однако, это не всегда является свидетельством патологического процесса в организме, но может вызывать определенный психологический дискомфорт. Бывают случаи, что по одному только появлению пятнышка на теле можно судить о наличии у человека серьезного заболевания.
В аналогичной статье мы обсуждали красные точки на теле как родинки, что это.
Что делать, если появилось пятно на коже как ожог?
При обнаружении у себя пятна, похожего на ожог обратитесь к косметологу или врачу-дерматологу. После осмотра специалист определит первопричины образования такого пятна, а также поставит диагноз и предназначит соответствующую терапию.
Все пигментации на кожном покрове человека делятся на определенные типы:
- поверхностные;
- глубокие.
Также обладают различным размером и формой. Для опознания грибковых заболеваний применяют лампу Вуда. После определения причины появления пигментации на коже назначается комплекс процедур по устранению. При этом обращается внимание на возраст пациента и тип кожи.
Самыми эффективными зарекомендовали себя следующие методы для удаления пигментации:
- салонные манипуляции;
- медикаментозные препараты;
- косметологические средства;
- народные методы избавления от нежелательных пятен на теле.
Что делать, если появившееся пятно чешется?
Образование красных пятен на коже человека — это достаточно распространенный симптом различных заболеваний. Основания для возникновения могут быть достаточно разнообразны.
Если пятно на коже чешется, в зависимости от причины появления красного пятна, похожего на ожог, проводится ряд анализов:
- визуальная характеристика пигментации;
- общий анализ крови;
- анализ крови на иммуноглобулины, гормональный спектр;
- соскоб с поврежденного участка;
- общий анализ мочи;
- цитологическое исследование;
- гистологическое заключение.
После постановки диагноза назначается медикаментозное лечение. Самостоятельно вылечить пятна не удастся, можно только усугубить ситуацию.
Фото
Красные пятнышки, похожие на ожог, могут возникать на различных частях тела. Примером может служить фото, приведенное внизу.
Возможные причины появления пятен на коже
Оснований для возникновения пятнышка похожего на ожог может быть много, например:
- аллергия;
- стрессовые ситуации;
- несбалансированное питание;
- гормональные перестройки;
- заболевания внутренних органов.
В зависимости от расположения пятна, можно говорить об опеределённых причинах возникновения пигментации:
- Краснота на шее:
- Атопический дерматит способен вызывать сильный зуд и красные пятна. Зачастую это заболевание связано с проблемами желудочно-кишечного тракта. Для устранения пятен и зуда необходима диета и отказ от определенных продуктов.
- Переживания. Основная причина появления пятнышек на шее стрессовая ситуация? — можно говорить о наличии вегето-сосудистой дистонии. Для удаления пигментации необходим душ или ряд физических упражнений по обретению внутреннего баланса.
- Аллергия может застать человека в самый неожиданный момент. При этом такую реакцию организма способен вызывать целый ряд факторов. После устранения которых пятна и зуд проходят.
- Пятна на руках:
- Инфекционные болезни разной этиологии.
- Нарушенный рацион питания.
- Эмоциональное потрясение
- Пятна на ладонях зачастую обусловлены множественными факторами:
- Чесотка вызывается определенным подвидом клеща. При этом зуд более выражен в ночное время. Заражение проходит контактным путем.
- Аллергия. Возможно покраснение и на других частях тела.
- Ладонная эритремия, заболевание Лане. Особенности этого заболевания в том, что пятнышки образуют скопления между пальцами и на запястьях. Зачастую предрасположены люди с проблемным питанием или после долгого лечения антибиотиками.
- Появление красных пятен на груди:
- Нарушения в работе внутренних органов.
- Реакция на косметическую продукцию. Часто в этой области тела появляется крапивница после использования не подходящего мыльного или декоративного средства.
- Гормональный дисбаланс. Определить такое расстройство возможно только у специализированного врача с последующей сдачей анализов.
- Алиментарные расстройства. Несоответствие витаминного и минерального состава пищи. Пятна возникают с определенной цикличностью.
- Стресс. После устранения причин волнения вся симптоматика нивелируется.
- Красная пигментация на голове:
- Себорейный дерматит. Первопричина такого образования пятен — это размножение грибка. Обостряется в зимнее время. Помимо зуда и алой пигментации, образуются желтые чешуйки. Возможно распространение пятен в паховой области, на обеих ногах, разных зонах лица. Лечение подбирает дерматолог.
- Пятна красного цвета, похожие на ожог, могут появляться и в области подмышек. Основные причины такого явления:
- Раздражение. Нередко такая реакция организма получается вследствие ношения тесной одежды.
- Интенсивное потоотделение. Необходимо строгое соблюдение правил личной гигиены.
Инфекционные болезни
Появление красного пятна, похожего на ожог, может быть обусловлено наличием инфекционного заболевания. Если все-таки причины пигментации имеют такой характер, то необходимо устранить контакт болеющего человека с другими людьми.
Инфекционные пятна могут вызывать:
- Корь. Проявляет себя присутствием помимо пятен в разных областях тела еще и кашлем, с резким повышением температуры. Возможно наличие шелушения.
- Краснуха. Вирусная болезнь, которая сопровождается не только сыпью на теле, но и увеличением лимфатических узлов. При заражении краснухой чувствуется общее недомогание, повышение температуры тела до 38 градусов. При этом пятна могут появляться, спустя несколько дней после заражения. Сначала поражается область лица, и, спустя время, пятна располагаются по туловищу. В другой статье на нашем сайте можно посмотреть фото краснухи.
- Детская скарлатина. Характеризуется появлением сыпи по всему телу, которая позже начинает шелушиться. Возбудителем болезни выступает стрептококк. Пятна появляются сначала на шее, а потом переходят на грудь и спину.
- Ветряная оспа. Вызывается вирусом, который относится к группе герпеса. Появляются пятна по всему телу, повышается температура. Очень часто сыпь очень сильно чешутся. Выздоровление наступает через 10 дней после заражения. Наилучшим способом лечения до сих пор остается зеленка.
Аллергия
Если на протяжении некоторого времени на организм влиял определенный раздражитель, то возможно наличие аллергической реакции. На коже появляются пятна, которые постепенно начинают вызывать зуд.
Основными причинами возникновения пятен такого характера:
- применение непроверенных медикаментозных средств;
- введение в рацион новых продуктов;
- домашняя пыль;
- пыльца растений;
- споры грибка;
- укусы членистоногих;
- шерсть насекомых;
- химические косметологические и чистящие компоненты в применяемой продукции.
Для устранения аллергической реакции нужно исключение аллергена из своей жизни.
Тут вы найдете аналогичную статью на тему что это красные точки на теле как родинки.
Дерматологические заболевания
Болезни такого характера существуют уже на протяжении многих лет. Возникновение красных пятен на теле, похожих на ожог, уже говорит о наличии проблем с кожей тела.
Основные причины возникновения пятен:
- Псориаз. При псориазе красные пятна образуют корку на коже, вызывают сильный зуд. Природа этой болезни не раскрыта до конца.
- Экзема. В области красного пятна появляется зуд, могут присутствовать другие симптомы и неприятные ощущения. Провоцирующими факторами этой болезни являются аллергены, стрессы, беременность или болезни внутренних органов.
- Гемангиома. Изначально образовывается небольшая родинка, которая позже разрастается и имеет достаточно большие размеры.
- Пигментация. Появлению красных пятен может предшествовать и гормональная дисфункция в организме.
Вегетативная дисфункция
Очень часто при стрессовой ситуации возникают красные пятна на коже. Проявление такого симптома очень часто предшествуют нарушения тонуса сосудов и капилляров в зоне возникновения пятен.
Проявление вегетативной дисфункции можно ослабить с помощью:
- контрастный душ;
- отдых или сон;
- физическая активность;
- медикаментозные успокаивающие.
Причинами возникновения такого заболевания очень часто бывает обусловлено:
- отсутствием витаминов в рационе питания;
- поражения сердечной системы организма;
- болезни внутренних органов;
- поражение нервной системы.
К какому врачу обратиться?
При обнаружении у себя красных пятен, похожих на ожог, лучше не заниматься самолечением. Мало того что результата это не даст, но и своими действиями можно усугубить проблему.
Заболеваниями кожного покрова занимается врач-дерматолог.
Но при необходимости он может назначить консультацию других специалистов:
- аллерголога;
- венеролога;
- гастроэнтеролога.
Лечение
Любые профилактические мероприятия врач может назначить только после комплексного обследования своего пациента.
При этом необходимо определить:
- первопричины болезни;
- возможные осложнения;
- оптимальную диагностику.
После постановки диагноза будет необходимо пройти медикаментозное лечение, которое может основываться на таких средствах:
- Мази или крема местного действия;
- Антибиотики;
- Витаминный комплекс;
- Антигистаминные препараты;
- Успокоительное.
Часто в профилактических целях дерматологических заболеваний применяют ванны на основе:
- дубовой коры;
- березовых листьях;
- травяных сборах.
Заключение
Красные пятна на теле могут свидетельствовать не только о патологических процессах в организме, но и о легко устранимых нарушениях.
Главное при любых заболеваниях — это правильная постановка диагноза, что возможно сделать только при полном обследовании организма. Поэтому если существуют беспокойства по поводу образования красных пятен похожих на ожог, лучше не прятать их, а обратиться за квалифицированной помощью.
Материал обновлен: 16.01.2019
Источник