Подагра коленного сустава на рентгене

Подагра — проявление нарушений обмена пуринов, сопровождающихся повторными острыми артритами, отложением уратов в околосуставных мягких тканях и поражением почек, включая нефролитиаз, при обязательном повышении уровня уратов в крови (при рН 7,4 98 % мочевой кислоты находится в крови в виде мононатриевой соли).
Этиология и патогенез
Мочевая кислота образуется на заключительном этапе обмена пуринов при окислении пуриновых оснований экзогенного и эндогенного происхождения — гуанина, гипоксантина и аденина. Важную роль в регуляции синтеза мочевой кислоты играет внутриклеточное содержание 5-фосфорибозил-1-пирофосфата, а также активность ряда ферментов, участвующих в обмене пуринов.
Депо мочевой кислоты в организме составляет примерно 1000 мг и ежедневно пополняется в основном благодаря синтезу нуклеопротеидов de novo (примерно 600 мг), а также поступлению их с пищей. Концентрация мочевой кислоты в жидкостях организма отражает баланс между скоростью ее продукции и выведения. 2/3 образующейся мочевой кислоты выделяется почками, 1/3 — через желудочно-кишечный тракт, где она разрушается бактериями. В норме в крови у мужчин концентрация уратов не превышает 0,07 г/л, у женщин — 0,06 г/л. Увеличение урикемии приводит к образованию перенасыщенного раствора и создает условия для выпадения кристаллов. Если уровень мочевой кислоты в крови постоянно превышает 0,10 г/л, то риск острой атаки подагры составляет 90 %. Для развития подагры имеет значение не только высокий уровень уратов в крови, но и снижение их растворимости, наблюдающееся при низких значениях рН и температуры (например, в области периферических суставов). Концентрация уратов в крови у мальчиков и девочек, не достигших полового созревания, одинаково низка — в среднем около 0,03-0,04 г/л. В последующем она возрастает, в большей степени у мужчин. У женщин уровень мочевой кислоты в крови увеличивается в период менопаузы. Полагают, что возрастные и половые различия урикемии обусловлены почечным клиренсом мочевой кислоты, на который оказывают влияние эстрогены и андрогены.
По эпидемиологическим данным частота гиперурикемии в популяции составляет 2-18 %, а заболеваемость подагрой — 0,2-0,35 случаев на 1000 населения. Подагра развивается при продолжительном сохранении упорной гиперурикемии, поэтому чаще встречается у взрослых мужчин (пик заболеваемости в 50 лет).
Гиперурикемия возникает в результате увеличения продукции мочевой кислоты и снижения ее экскреции.
Причины гиперурикемии:
1. Повышение продукции мочевой кислоты:
а) уменьшение активности гипоксантингуанинфосфорибозилтрансферазы (синдром Леша- Найхана);
б) повышение активности 5-фосфорибозил-1-пирофосфатсинтетазы;
в) неустановленные молекулярные нарушения;
г) увеличение скорости кругооборота пуринов (лимфопролиферативные заболевания, миеломная болезнь, талассемия, гемолитические анемии, полицитемия и др.);
д) недостаточность глюкозо-6-фосфатазы (гликогеноз I типа).
2. Снижение выведения мочевой кислоты:
а) острая и хроническая почечная недостаточность;
б) лекарственная терапия (тиазидовые диуретики и др.);
в) хроническая интоксикация свинцом;
г) повышение продукции молочной кислоты при употреблении алкоголя, интенсивной физической (мышечной) нагрузке, голодании;
д) первичный гиперпаратиреоидизм;
е) гипотиреоидизм.
У определенного числа больных в развитии подагры играют роль оба механизма. При увеличении синтеза мочевой кислоты ее экскреция с мочой после 5-дневной диеты с ограничением пуринов превышает 600 мг в сутки. У большинства больных первичной подагрой причина гиперпродукции мочевой кислоты остается неизвестной, а развитие заболевания, по-видимому, контролируется различными генами. Редкими причинами гиперурикемии являются недостаточность гипоксантингуанинфосфорибозилтрансферазы (синдром Леша — Найхана) и повышенная активность 5-фосфорибозил-1-пирофосфатсинтетазы, которые наследуются сцепленно с Х-хромосомой. Вторичная гиперурикемия наблюдается при ускорении кругооборота нуклеиновых кислот у больных лимфопролиферативными заболеваниями, гемолитической анемией, истинной полицитемией, раком, талассемией и др. Особенно часто уровень мочевой кислоты в крови повышается при активном лечении больных лимфомой, лейкозами; гиперурикемия нередко выявляется при псориазе.
Гиперурикемия часто является результатом уменьшения выведения мочевой кислоты почками вследствие уменьшения клубочковой фильтрации, повышения реабсорбции или снижения секреции в канальцах. Нарушение выведения мочевой кислоты может быть первичным и вторичным. Гиперурикемия осложняет лечение многими лекарственными веществами, прежде всего мочегонными средствами (особенно тиазидовыми), а также этамбутолом, производными салициловой кислоты, никотиновой кислотой и др. Экскреция мочевой кислоты снижается у больных ОПН и ХИН, хотя клинические проявления подагры у таких больных наблюдаются редко. Секрецию мочевой кислоты в канальцах угнетают органические кислоты, уровень которых повышается в организме при голодании, лактат-ацидозе, кетоацидозе. Определенное значение в развитии гиперурикемии имеет уменьшение объема внеклеточной жидкости (при кровотечении, надпочечниковой недостаточности, нефрогенном несахарном диабете) и другие механизмы.
Клиника
Хотя уровень мочевой кислоты в крови повышается уже в юношеском возрасте, однако клинические симптомы обычно появляются у мужчин в возрасте 40-50 лет. Развитию основных проявлений подагры предшествует длительная бессимптомная гиперурикемия, которую иногда обнаруживают случайно или при обследовании родственников больных подагрой. Г. А. Захарьин четко описал людей, у которых может развиться подагра — «хорошего сложения, излишнего питания и с хорошим пищеварением, хорошо кушающие и телесно недеятельные».
Основное проявление подагры, давшее название этой болезни, — суставной синдром, прежде всего внезапно развивающийся острый артрит. Провоцирующими факторами являются прием алкоголя, переедание, травма (в том числе оперативные вмешательства), потеря жидкости (в бане, во время работы в жарком климате), прием мочегонных и других лекарственных средств, острые инфекции, инфаркт миокарда, голодание. Наиболее часто наблюдается моноартрит с поражением большого пальца стопы, реже — полиартрит с вовлечением голеностопных, коленных, локтевых, лучезапястных и других суставов.
Особенностью подагрического артрита является резчайшая боль в суставе, которая появляется внезапно в ранние утренние часы («с пением петухов»). При осмотре пораженный сустав припухлый, имеется яркая гиперемия кожи вокруг него что симулирует рожистое или гнойное воспаление, особенно в связи с наличием лихорадки, лейкоцитоза, увеличения СОЭ. Острый подагрический артрит очень ярко описан крупнейшим английским клиницистом Т. Сиденхемом: «Боль подобна боли при вывихе… Затем появляется озноб, дрожь и небольшая лихорадка… Со временем боль нарастает, становится грызущей, давящей, сжимающей… Прикосновение постельного белья, сотрясение пола при ходьбе другого человека вызывает усиление болей. Ночь проходит в пытке, без сна, в метании». Симптомы острого воспаления обычно исчезают через несколько дней, реже — недель. В течение ближайшего года у большинства больных артрит рецидивирует, хотя возможны и длительные перерывы между приступами, в процесс вовлекаются новые суставы, постепенно развиваются их деформация и тугоподвижность.
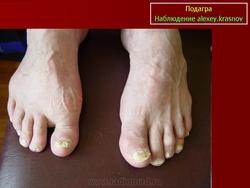
Рецидивирующие артриты нередко сопровождаются образованием тофусов — отложением уратов в околосуставных тканях, хрящах, синовиальной оболочке. В типичных случаях тофусы локализуются на ушных раковинах, локтевой поверхности предплечья, в области пяточного сухожилия. Тофусы похожи на ревматоидные узелки, однако в отличие от них могут изъязвляться, при этом выделяется мелоподобная пастообразная масса, содержащая мочевую кислоту. Иногда тофусы инфицируются. При длительном существовании тофусов развиваются необратимые изменения костной ткани — кистевидное разрежение и лизис. Хроническая подагра с тофусами нередко характеризуется сравнительно мягким течением и редкими приступами артрита.
Рано начатое лечение заболевания не только препятствует образованию тофусов, но и способствует их обратному развитию.
Прогноз чаще всего определяется наличием поражения почек — гиперурикемической нефропатии. До появления гемодиализа ХПН была причиной 25 % смертных случаев цри подагре. Выделяют несколько вариантов гиперурикемической нефропатии: 1) острая уратная; 2) хроническая уратная; 3) нефролитиаз. Острая уратная нефропатии развивается при внезапном массивном поступлении уратов в кровь, которое приводит к выпадению их в канальцах и даже мочеточниках. Обструкция канальцев сопровождается ОПН. В отличие от ОПН другой природы при острой уратной нефропатии гиперурикемия сочетается с гиперурикозурией. Острая уратная нефропатия нередко осложняет активную химиотерапию лейкозов (синдром «распада опухоли»), наблюдается после тяжелой физической нагрузки, при рабдомиолизе.
Хроническая уратная нефропатия характеризуется прогрессирующим поражением интерстициальной ткани почек в результате отложения кристаллов уратов — микротофусов. Основные симптомы — небольшая протеинурия, микрогематурия и снижение концентрационной функции почек, наблюдающееся задолго до появления азотемии. Со временем развивается прогрессирующая ХПН. Следует учитывать, что гиперурикемия и гиперурикозурия могут вызвать функциональные и структурные изменения в почках и при отсутствии других клинических проявлений подагры. Определенную роль в повреждении интерстициальной ткани почек играют иммунные нарушения — активация антигенных свойств базальной мембраны канальцев. Выделение группы больных интерстициальным нефритом или латентным гломерулонефритом, сопровождающихся нарушением пуринового обмена, имеет несомненное практическое значение для выработки рациональных подходов к лечению.
Камни в почках образуются у 20 % больных подагрой в результате повышенной экскреции мочевой кислоты с мочой. Развитию нефролитиаза спбсобствует высокая кислотность мочи. При наличии экскреции мочевой кислоты более 1100 мг/сут частота нефролитиаза достигает 50 %. При подагре учащаются также случаи образования камней, содержащих кальций.
Подагра нередко сочетается с ожирением, артериальной гипертензией, дислипидемией, ИБС.
Диагноз и дифференциальный диагноз
При наличии приступов острого артрита, тофусов и нефролитиаза у тучного мужчины среднего возраста заподозрить подагру нетрудно. Течение хронического подагрического артрита может напоминать таковое при РА. Основное значение в диагностике имеет выявление гипериурикемии. Следует определять также суточную экскрецию мочевой кислоты, которая может быть как сниженной, так и повышенной. При остром подагрическом артрите в синовиальной жидкости обнаруживают кристаллы уратов. Диагностическое значение имеет также эффективность колхицина, действие которого при подагрическом артрите сравнивают с действием нитроглицерина при стенокардии.
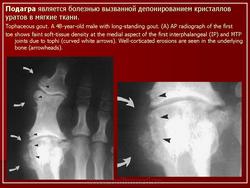



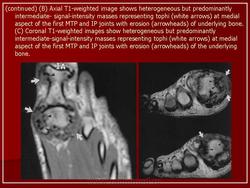
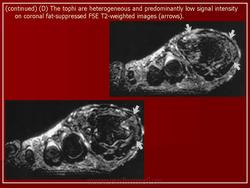
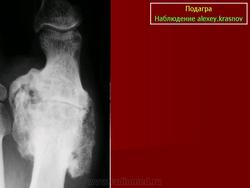
Источник
- 3 Июля, 2018
- Ревматология
- Ирина Халус
К сожалению, многие люди сталкиваются с такой проблемой, как подагрический артрит коленного сустава. Симптомы и лечение, причины и разновидности недуга — это те вопросы, которыми интересуются все пациенты. Так что представляет собой болезнь? Насколько опасной может быть подагра колена? В каких случаях нужно обращаться к врачу? Какую схему терапии предлагает современная медицина?
Подагрический артрит коленного сустава: код по МКБ и общая информация о недуге
Международная классификация болезней этот недуг относит к группе М10 (подагра и сопутствующие патологии). Как известно, артрит — заболевание, которое сопровождается воспалением суставов. Но в данном случае первичной патологией является подагра (сопровождается повышением уровня мочевой кислоты), а воспалительные поражения суставного аппарата — всего лишь осложнения.
Согласно статистике, подагре более подвержены представители сильного пола — у женщин недуг диагностируется в пять раз реже. Чаще всего болезнь развивается в возрасте от 25 до 50 лет. Как правило, патологический процесс поражает мелкие суставы фаланг, голеностоп, колени, реже локти. Изредка наблюдается поражение всех суставов и тяжелая системная реакция, развивающаяся на фоне подагры.
Механизм развития недуга
В современной медицинской практике часто регистрируются случаи такого заболевания, как подагрический артрит коленного сустава. Симптомы и лечение в случае подобного недуга тесно связаны. Но для начала стоит разобраться с механизмом развития патологии.
- Сначала в силу тех или иных причин нарушаются процессы обмена мочевой кислоты в организме — ее уровень в крови постепенно повышается.
- В связи с этим образуются кристаллы (ураты), которые начинают оседать на поверхности гиалинового хряща сустава.
- Скопление кристаллов ведет к раздражению суставных структур, что и провоцирует воспалительный процесс — это и есть артрит.
- При отсутствии лечения начинается дегенерация суставных и околосуставных тканей.
Именно так развивается подагра коленного сустава с дальнейшим ее переходом в артрит. Стоит отметить, что недуг в большинстве случаев затрагивает и почки. Наряду с воспалением суставов, наблюдается развитие мочекаменной болезни и нефрозов.
Подагрический артрит коленного сустава: причины
Если речь идет о первичной форме подагры, то она, как правило, связана с наследственной предрасположенностью. Огромное значение имеет и питание — обмен мочевой кислоты нарушается при чрезмерном употреблении шоколада, мясных продуктов и колбас, чая, кофе и алкогольных напитков.
Вторичные формы подагры развиваются на фоне других заболеваний: поражений почек, сердечной недостаточности, гемобластозов, гормональных нарушений. Сыграть свою роль иногда может и прием медикаментов, в частности препаратов от гипертонии, цитостатиков, диуретиков.
Кристаллы уратов накапливаются в суставах постепенно. Часто этот процесс протекает бессимптомно до тех пор, пока что-то не спровоцирует подагрический приступ. К факторам риска относят неправильное питание, физическое перенапряжение, длительное стояние или ходьбу, травмы, инфекции, резкое переохлаждение, стрессы.
Стадии развития заболевания
В медицинской практике принято выделять три стадии развития заболевания:
- Латентный период — какие-то характерные клинические симптомы отсутствуют, поэтому обнаружить наличие заболевания можно лишь благодаря анализам.
- Острая фаза сопровождается появлением интенсивных подагрических приступов.
- Хроническая стадия характеризуется вялотекущим течением. Иногда наблюдаются периоды обострения, которые сменяются длительными ремиссиями.
Какими симптомами сопровождается болезнь?

Что собой представляет подагрический артрит коленного сустава? Симптомы и лечение при подобном заболевании тесно связаны, ведь набор медикаментов напрямую зависит от формы и стадии развития недуга. Как уже было сказано, патология может не проявляться месяцами вплоть до наступления приступа, который сопровождается следующими симптомами:
- в первую очередь пациенты отмечают боль в области сустава;
- неприятные ощущения могут усиливаться во время ходьбы и физического напряжения;
- кожа над коленным суставом краснеет, иногда отекает, становится горячей на ощупь;
- наряду с этим, наблюдается и появление признаков интоксикации — некоторые больные жалуются на слабость, повышение температуры, озноб, потерю аппетита, постоянную сонливость, ломоту в теле.
При отсутствии адекватного лечения образуются подкожные узелки — это так называемые тофусы, которые представляют собой совокупность суставных тканей и кристаллов мочевой кислоты. В дальнейшем разрушается суставный хрящ. Болезнь затрагивает и близлежащие костные ткани — в них образуются полости, заполненные уратами. В более тяжелых случаях кристаллы мочевой кислоты откладываются в структурах, окружающих сустав, а иногда и просто под кожей. Деформация сустава и кости может привести к частичной или полной потере подвижности конечности.
Основные формы недуга
Выше описана клиническая картина, характерная для классической формы заболевания. Однако существуют и иные разновидности недуга:
- Подострый подагрический артрит коленного сустава. Симптомы и лечение в данном случае немного иные. Клиническая картина смазана, для постановки точного диагноза требуется пройти ряд диагностических процедур, так как классические признаки недуга могут отсутствовать. Согласно статистике, от данной разновидности артрита чаще страдают женщины.
- Псевдофлегмозная форма. В клинической картине на первый план выходят признаки интоксикации. Пациенты обращаются к врачу с жалобами на резкое повышение температуры тела, озноб, повышенную потливость. Нередко воспаление суставов сопровождается гнойным процессом.
- Воспаление по типу инфекционно-аллергического полиартрита. В данном случае воспалительный процесс периодически стихает и перемещается от одного сустава к другому.
Рентгенологическое обследование при подагре
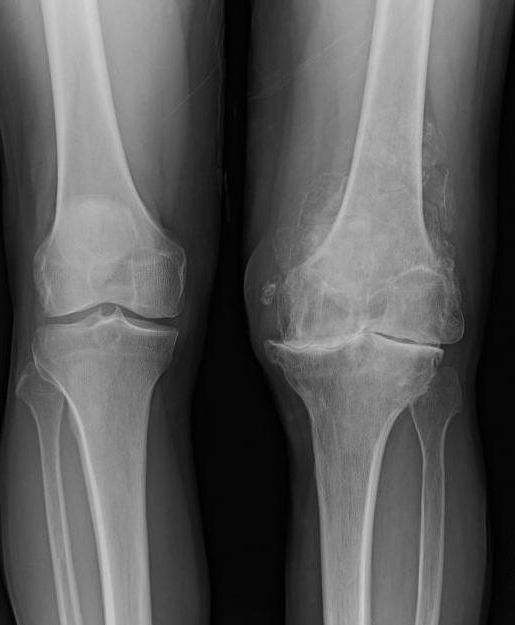
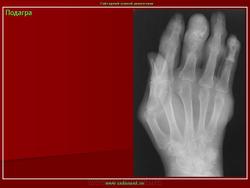
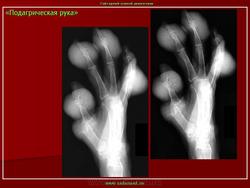
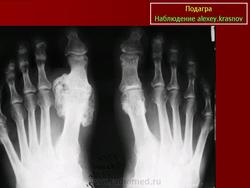
Как подтвердить наличие такого заболевания, как подагрический артрит коленного сустава? Рентген по праву считается одним из самых доступных и информативных методов. На снимке врач может отметить появление изменений в кортикальных слоях кости. На эпифизе кости образуются округлые дефекты со склеротической каймой.
К прочим признакам можно отнести расширение тени от мягких тканей сустава на снимке, что связано с отложением кристаллов. Наблюдается и сужение суставной щели.
Лабораторная диагностика
Сбор анамнеза — первое, что делает врач при подозрении на такое заболевание, как подагрический артрит коленного сустава. История болезни также обязательно должна включать в себя информацию о наличии тех или иных симптомов, степени их выраженности.
Диагностика включает в себя и некоторые другие исследования:
- общий анализ крови — наблюдается повышение СОЭ, развивающаяся анемия, увеличение количества лейкоцитов наряду с уменьшением количества тромбоцитов;
- исследование мочи — дает возможность выявить кристаллы мочевой кислоты, при этом рН смещается в кислую сторону;
- биохимический анализ крови — важное исследование, которое позволяет определить повышение уровня мочевой кислоты и азотистых шлаков, появление белков, свидетельствующих о наступлении острой фазы заболевания (гаптоглобин, С-реактивный белок, сиаловые кислоты, серомукоид);
- лабораторное исследование синовиальной жидкости — дает возможность определить увеличение количества лейкоцитов (в частности, гранулоцитов) и кристаллов уратов натрия;
- биопсия тофусов (подкожных и околосуставных узелков) — процедура, во время которой можно обнаружить все те же кристаллы уратов.
Кстати, сдавать образцы крови и мочи рекомендуется после трехдневной диеты, во время которой стоит ограничить количество пуринов в пище — только так можно гарантировать правдивость результатов.
Медикаментозное лечение
Медикаментозная терапия зависит от стадии развития недуга. Например, в период подагрического приступа крайне важно быстро снять воспаление. С этой целью используются:
- обезболивающие и нестероидные противовоспалительные препараты, например «Нурофен», «Нимесил», «Раптен», «Найз»;
- в более тяжелых случаях используются глюкокортикоиды (например, преднизолон), которые быстро тормозят воспалительный процесс, снимают отечность и купируют боль.
Разумеется, важно предотвратить дальнейшее скопление кристаллов, так как это может спровоцировать рецидив. С этой целью используются лекарства, которые угнетают процессы образования уратов в организме (средства на основе тиопуринола, аллопуринола). Эффективными являются и препараты, ускоряющие выведение мочевой кислоты почками («Бензобромарон», «Сульфинпиразол»). Важной частью терапии является правильная диета и умеренные физические нагрузки. Пациентам с ожирением также рекомендуют избавиться от лишнего веса, который создает дополнительную нагрузку на суставы.
Правильная диета при подагрическом артрите

Диета при подагрическом артрите коленного сустава крайне важна, ведь неправильное питание может спровоцировать приступ. Пациентам рекомендуется избегать продуктов, богатых пуринами, так как при их употреблении наблюдается резкое повышение уровня мочевой кислоты в крови.
Стоит ограничить или вовсе отказаться от мясных продуктов, включая не только мясо, но также почки, мозги, печень, наваристые бульоны, колбасы. Разрешено есть небольшое количество индейки, куриной грудки, говядины, кроличьего мяса, но обязательно в отварном виде. Противопоказаны жирные сорта рыбы, острая и соленая пища, консервы и копчености. Пациентам не рекомендуют употреблять острые и соленые сыры, морепродукты, бобовые, зелень, специи, бобовые, какао, шоколад. Стоит отказаться от алкоголя, крепкого чая и кофе. Пить лучше свежие фруктовые (или овощные) соки, компоты, морсы. Полезными будут молочные и кисломолочные продукты, включая творог.
Другие методы терапии

Помимо медикаментов используются и другие методы лечения, которые направлены на предотвращение рецидивов и возвращение нормальной подвижности суставов. Полезными считаются такие процедуры, как ионофорез, фотофорез, ультрафиолетовое облучение. Положительно на состоянии суставов сказываются грязевые ванны — пациентам рекомендовано санаторно-курортное лечение.
В схему лечения можно включить рефлексотерапию, а также точечный массаж. Важной частью лечения является и специальная гимнастика — комплекс упражнений подбирается индивидуально, а сама тренировка проводится под присмотром квалифицированного тренера.
Народные методы лечения недуга
Поклонники нетрадиционной медицины часто интересуются вопросами о том, можно ли в домашних условиях справиться с таким заболеванием, как подагрический артрит. Лечение народными средствами, конечно, возможно.
- Некоторые народные знахари рекомендуют приготовить мазь, смешав в равных количествах спирт и сливочное масло. После того как этанол выветрится, полученную смесь можно использоваться для растирания пораженного коленного сустава.
- Снять боль и воспаление поможет медовая мазь. Для ее приготовления рекомендуется смешать по чайной ложке меда, горчичного порошка и соды. Предварительно нужно принять ванну, и только после этого нанести смесь на распаренное колено. Для достижения максимального эффекта можно обернуть сустав полиэтиленовой пленкой. Мазь нужно оставить на ночь.
- Хорошо регулируют уровень мочевой кислоты яблоки и арбузы. Эти продукты можно употреблять в пищу, а также готовить компрессы (из тертых яблок и арбузной корки) для больного колена.
Следует понимать, что домашние лекарства не могут заменить полноценное медикаментозное лечение — их можно использовать лишь в качестве дополнения к основной терапии.
Источник

