Подвижность нижнего края легкого при пневмонии
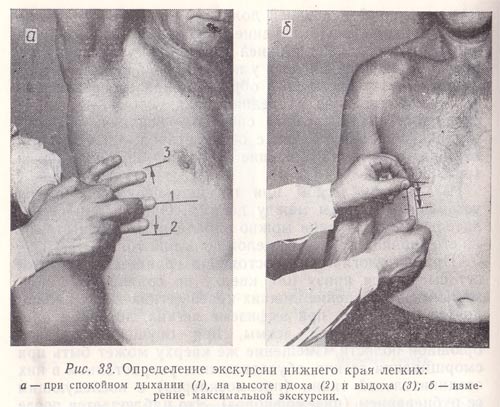
Определение подвижности нижнего легочного края относится к топографической перкуссии грудной клетки.
Различают активную и пассивную подвижность нижнего легочного края. Активная подвижность — это способность легочных краев менять свое положение в зависимости от фаз дыхания. Пассивная подвижность легочных краев заключается в их способности смещаться в зависимости от перемены положения тела.

Рис. 33. Определение экскурсии нижнего края легких:
а — при спокойном дыхании (1), на высоте вдоха (2) и выдоха (3);
б — измерение максимальной экскурсии.
Обычно определяют подвижность только нижнего края легких (причем справа) по трем линиям — срединно-ключичной, средней подмышечной и лопаточной (слева—по двум последним). При определении активной подвижности нижнего легочного края вначале находят нижнюю границу легкого при нормальном дыхании и отмечают ее на коже дермографом. Затем исследуемому предлагают сделать максимальный вдох и на высоте его задержать дыхание, после чего приступают к перкутированию вниз от первоначально найденной границы легких до появления абсолютно тупого звука и делают вторую отметку по верхнему краю пальца-плессиметра, обращенному к ясному легочному звуку. Далее исследуемого просят сделать максимальный выдох, задержать дыхание и вновь определяют положение края легкого, перкутируя снизу вверх от первоначально найденной границы до появления ясного легочного звука; третью отметку делают по нижнему краю пальца-плессиметра (рис. 33, а). Подвижность нижнего легочного края на выдохе можно определить, перкутируя сверху вниз, т. е. от ясного легочного звука к тупому.
Расстояние между средней и нижней отметками (подвижность нижнего края на вдохе), а также между средней и верхней (подвижность нижнего края на выдохе) измеряют в сантиметрах. Подвижность нижнего легочного края по линиям срединно-ключичной (справа) и лопаточной в среднем составляет 2—3 см, по средним подмышечным линиям — 3—4 см как на вдохе, так и на выдохе.
Расстояние между крайними отметками (верхней и нижней) составляет максимальную (дыхательную) экскурсию нижнего края легкого (рис. 33, б). По срединно-ключичной (справа) и лопаточным линиям она составляет 4—6 см, по средним подмышечным 6—8 см. У женщин величина дыхательной экскурсии нижнего легочного края несколько меньше, чем у мужчин, поскольку диафрагма меньше участвует в акте дыхания.
Когда из-за тяжести состояния больной не может задерживать дыхание, определяют пассивную подвижность краев легких. При этом следует помнить, что при смене вертикального положения больного на горизонтальное (на спине) передний край печени смещается кзади. В результате в костно-диафрагмальном синусе создается отрицательное давление и нижний край легкого опускается на 1—2 см.
При эмфиземе легких, очагах уплотнения в области легочных краев и сморщивании их активная и пассивная подвижность краев легких частично или полностью отсутствует, что связано с изменением способности легочной ткани к расправлению и эластическому спадению. Это может быть при высоком стоянии диафрагмы (асцит, метеоризм, беременность), плевральных сращениях (спайках), при заполнении плеврального синуса экссудатом, транссудатом или кровью и вызывается не патологическими изменениями легочной ткани, а препятствием к ее расправлению при вдохе.
Источник
Различают
активную и пассивную подвижность нижнего
легочного края.
Активная
подвижность – это способность легочных
краев менять свое положение в зависимости
от фаз дыхания.
Пассивная
подвижность – это способность легочных
краев смещаться в зависимости от перемен
положения тела.
Под
величиной дыхательной подвижности
(экскурсии) легочного края подразумевается
расстояние между положениями края
легкого при максимально глубоком вдохе
и выдохе. Справа экскурсия нижнего края
легкого определяется по срединно-ключичной,
средней подмышечной и лопаточной, а
слева – по средней подмышечной и
лопаточной линиям.
Наибольшую
дыхательную подвижность нижний край
легкого имеет по средней подмышечной
линии. На этой линии в норме нижний край
легкого опускается вниз при глубоком
вдохе на 4 см от того положения, которое
он занимает при спокойном дыхании. При
глубоком вдохе он поднимается на 4 см.
Величина дыхательной экскурсии по этой
линии составляет 8 см.
На
уровне срединно-ключичной и лопаточной
линий дыхательная экскурсия равна 4-6
см.
Подвижность
нижнего края легких определяется
следующим образом. Вначале перкуторно
определяют нижнюю границу легких при
обычной глубине дыхания и ее отмечают.
Затем больному предлагают сделать
глубокий вдох и задержать дыхание. После
этого вновь определяют нижнюю границу
легкого и отмечают ее точкой. Далее
больной делает максимальный выдох и
задерживает дыхание. При этом проводят
перкуссию кверху до появления ясного
легочного звука. На границе – делают
третью отметку. Расстояние между второй
и третьей точкой и составляет величину
дыхательной экскурсии легочного края.
Уменьшение
подвижности нижнего края легкого
наблюдается при:
эмфиземе
легких;воспалительной
инфильтрации легких;наличии
большого количества жидкости в
плевральной полости;сращении
плевральных листков.
6. Вопросы для самоконтроля знаний.
Задания
для тестового контроля.
1.
Смещение книзу нижней границы обоих
легких наблюдается при:
1)
верхнедолевой пневмонии;
2)
эмфиземе легких;
3)
асците;
4)
гидротораксе справа;
5)
пневмотораксе слева.
2.
Смещение
границы нижнего
края
обоих легких кверху наблюдается при:
1)
увеличении печени;
2)
асците;
3)
верхнедолевой пневмонии;
4)
гидротораксе справа;
5)
пневмотораксе слева.
3.
Характеристиками
тупого перкуторного звука являются:
1)
громкий, продолжительный, низкий;
2)
тихий, короткий, высокий;
3)
тихий, короткий, низкий;
4)
тихий, продолжительный, высокий;
5)
громкий, продолжительный, высокий;
4.
Характеристиками
ясного легочного перкуторного звука
являются:
1)
громкий, продолжительный, низкий;
2)
тихий, короткий, высокий;
3)
тихий, короткий, низкий;
4)
тихий, продолжительный, высокий;
5)
громкий, продолжительный, высокий;
5.
У
здорового человека
тимпанический звук выявляется
над
областью:
1)
почек;
2)
печени;
3)
селезенки;
4)
легких;
5)
кишечника.
6.
Расширение полей Кренига наблюдается
при:
1)
гидротораксе;
2)
туберкулезе легких;
3)
эмфиземе легких;
4)
верхнедолевой пневмонии;
5)
нижнедолевой пневмонии.
7.
В патологических условиях притупленный
перкуторный звук над легкими не выявляется
при:
1)
эмфиземе легких;
2)
наличии жидкости в плевральной полости
3)
опухоли легкого;
4)
ателектазе;
5)
большом невскрывшемся абсцессе легкого.
8.
При перкуссии легких » металлический
» звук выявляется при:
1)
гидротораксе;
2)
пневмонии;
3)
крупных гладкостенных кавернах;
4)
раке легкого;
5)
инфильтративном туберкулезе легких.
9.Притупленно-тимпанический
звук при перкуссии легких не выявляется
при:
в
начальной стадии и стадии разрешения
крупозной пневмонии;при
бронхопневмонии, когда участки
уплотнения легочной ткани чередуются
с участками, содержащими нормальное
количество воздуха;при
выпотном плеврите, в участке легкого
над экссудатом, где легочная ткань
маловоздушна из-за ее сдавления;эмфиземе
легких;при
частичном сдавлении легкого воздухом,
опухолью, высоко стоящей диафрагмой.
10.
Укажите главные
перкуторные
звуки:
1)
притупленно-тимпанический, тупой,коробочный
2)
притупленный, тупой, коробочный;
3)
ясный легочный, тупой, тимпанический;
4)
тимпанический, коробочный, ясный
легочной;
5)
коробочный, притуплено-тимпанический,
ясный легочный;
11.
Тимпанический перкуторный звук над
легкими
выявляется
при:
1)
выпотном плеврите;
2)
эмфиземе легких;
3)
опухоли плевры;
4)
большой каверне легких;
5)
пневмонии.
12.
Притупление
перкуторного звука над легкими характерно
для всего
указанного,
кроме:
1)
уменьшения воздушности легкого;
2)
ателектаза;
3)
эмфиземы легких;
4)
кровоизлияние в ткань легкого;
5)
инфильтративный туберкулез.
13.
Условием
возникновения
коробочного
перкуторного звука над легкими являются:
1)
воздух в плевральной полости;
2)
уплотнение легочной ткани;
3)
плевральный выпот;
4)
воздушная полость легкого, окруженная
уплотненной легочной тканью;
5)
повышение воздушности легких.
14.
У больного с бочкообразной грудной
клеткой над легкими определяется
следующий перкуторный звук:
1)
тимпанический;
2) притупленный;
3)
притупленно-тимпанический;
4) коробочный;
5) металлический.
15.
При эмфиземе легких определяется
следующий перкуторный звук:
1)
тупой;
2) тимпанический;
3)
коробочный;
4) притупленно-тимпанический;
5) звук треснувшего горшка.
Соседние файлы в папке Мет.студ.ЛФ 3 к.15-16
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Положение перкутирующего должно быть удобным. При перкуссии спереди врач располагается по правую руку больного, при перкуссии сзади – по левую руку больного.
Положение больного стоя или сидя.
С помощью топографической перкуссии определяют:
1) верхние границы легких — высоту стояния верхушек легких спереди и сзади, ширину полей Кренига;
2) нижние границы легких;
3) подвижность нижнего края легких.
Определение высоты стоянияверхушек легких производится путем их перкуссии спереди над ключицей и сзади над осью лопатки. Спереди перкуссию проводят от средины надключичной ямки кверху. Применяется метод тихой перкуссии. При этом палец-плессиметр располагают параллельно ключице. Сзади перкутируют от середины надостной ямки по направлению к остистому отростку VII шейного позвонка. Перкуссию продолжают до появления тупого звука. При таком способе перкуссии высота стояния верхушек определяется спереди на 3-5 см выше ключицы, а сзади – на уровне остистого VII шейного позвонка.
Перкуторно определяют величину полей Кренига. Поля Кренига – это полосы ясного легочного звука шириной около 5 см, идущие через плечо от ключицы до лопаточной ости. Для определения ширины полей Кренига палец-плессиметр кладут на середину трапециевидной мышцы перпендикулярно к ее переднему краю и перкутируют сначала медиально к шее, а потом латерально – к плечу. Места перехода ясного легочного звука в тупой отмечают. Расстояние между этими точками и будет являться шириной полей Кренига. В норме ширина полей Кренига составляет 5-6 см с колебаниями от 3,5 до 8 см. Слева эта зона на 1,5 см больше, чем справа.
Патологические отклонения от нормы расположения верхушек легких могут быть следующими:
1) более низкое стояние верхушек легких и сужение полей Кренига наблюдается при сморщивании верхушек легких, что чаще всего бывает при туберкулезе;
2) более высокое стояние верхушек легких и расширение полей Кренига отмечается при эмфиземе легких.
Определение нижних границ легких обычно начинают с нижней границы правого легкого (легочно-печеночная граница). Перкутируют сверху вниз, начиная со 2 межреберья последовательно по парастернальной, среднеключичной, подмышечным, лопаточной и околопозвоночной линиям.
Палец — плессиметр располагают горизонтально, перкутируют, применяя слабую перкуссию. Палец постепенно перемещают вниз до тех пор, пока ясный звук не сменится абсолютно тупым. Место перехода ясного звука в тупой отмечают. Таким образом определяют нижний край легкого по всем вертикальным линиям – от окологрудинной до околопозвоночной, каждый раз отмечая границу легкого. Потом эти точки соединяют сплошной линией. Это и есть проекция нижнего края легкого на грудной стенке. При определении нижней границы легкого по подмышечным линиям больной должен положить соответствующую руку на голову.
Определение нижней границы левого легкого начинают от передней подмышечной линии, так как медиальнее расположена сердечная тупость.
Границы нижнего края легких в норме:
справа слева
Окологрудинная линия верхний край 6 ребра —
Срединно-ключичная линия нижний край 6 ребра —
Передняя подмышечная линия 7 ребро 7 ребро
Средняя подмышечная линия 8 ребро 8 ребро
Задняя подмышечная линия 9 ребро 9 ребро
Лопаточная линия 10 ребро 10 ребро
Околопозвоночная линия на уровне остистого отростка XI грудного позвонка
С обеих сторон нижняя граница легких имеет горизонтальное, приблизительно одинаковое и симметричное направление, кроме места расположения сердечной вырезки. Однако, возможны некоторые физиологические колебания положения нижней границы легких, так как положение нижнего края легкого зависит от высоты стояния купола диафрагмы.
У женщин диафрагма стоит выше на одно межреберье и даже более, чем у мужчин. У стариков диафрагма расположена ниже на одно межреберье и даже более, чем у лиц молодого и среднего возраста. У астеников диафрагма стоит несколько ниже, чем у нормостеников, а у гиперстеников – несколько выше. Поэтому диагностическое значение имеет лишь значительное отклонение положения нижней границы легких от нормы.
Изменения положения нижней границы легких может быть обусловлено патологией легких, диафрагмы, плевры и органов брюшной полости.
Смещение книзу нижней границы обоих легких отмечается:
1) при острой или хронической эмфиземе легких;
2) при выраженном ослаблении тонуса брюшных мышц;
3) при низком стоянии диафрагмы, что чаще всего бывает при опущении органов брюшной полости (висцероптоз).
Смещение нижней границы легких кверху с обеих сторон бывает:
1) при повышении давления в брюшной полости вследствие скопления в ней жидкости (асцит), воздуха (прободение язвы желудка или 12-перстной кишки), вследствие метеоризма (скопление газов в кишечнике);
2) при ожирении;
3) при двустороннем экссудативном плеврите.
Одностороннее смещение нижней границы легких кверху наблюдается:
1) при сморщивании легкого вследствие пневмосклероза;
2) при ателектазе вследствие закупорки бронха;
3) при накоплении в плевральной полости жидкости;
4) при значительном увеличении размеров печени;
5) при увеличении селезенки.
Диагностическое значение изменения подвижности нижнего края легких.
Различают активную и пассивную подвижность нижнего легочного края.
Активная подвижность – это способность легочных краев менять свое положение в зависимости от фаз дыхания.
Пассивная подвижность – это способность легочных краев смещаться в зависимости от перемен положения тела.
Под величиной дыхательной подвижности (экскурсии) легочного края подразумевается расстояние между положениями края легкого при максимально глубоком вдохе и выдохе. Справа экскурсия нижнего края легкого определяется по срединно-ключичной, средней подмышечной и лопаточной, а слева – по средней подмышечной и лопаточной линиям.
Наибольшую дыхательную подвижность нижний край легкого имеет по средней подмышечной линии. На этой линии в норме нижний край легкого опускается вниз при глубоком вдохе на 4 см от того положения, которое он занимает при спокойном дыхании. При глубоком вдохе он поднимается на 4 см. Величина дыхательной экскурсии по этой линии составляет 8 см.
На уровне срединно-ключичной и лопаточной линий дыхательная экскурсия равна 4-6 см.
Подвижность нижнего края легких определяется следующим образом. Вначале перкуторно определяют нижнюю границу легких при обычной глубине дыхания и ее отмечают. Затем больному предлагают сделать глубокий вдох и задержать дыхание. После этого вновь определяют нижнюю границу легкого и отмечают ее точкой. Далее больной делает максимальный выдох и задерживает дыхание. При этом проводят перкуссию кверху до появления ясного легочного звука. На границе – делают третью отметку. Расстояние между второй и третьей точкой и составляет величину дыхательной экскурсии легочного края.
Уменьшение подвижности нижнего края легкого наблюдается при:
1) эмфиземе легких;
2) воспалительной инфильтрации легких;
3) наличии большого количества жидкости в плевральной полости;
4) сращении плевральных листков.
Вопросы для самоконтроля знаний.
Задания для тестового контроля.
1. Смещение книзу нижней границы обоих легких наблюдается при:
1) пневмонии;
2) эмфиземе легких;
3) асците;
4) висцероптозе;
5) снижении тонуса мышцбрюшного пресса.
Верно: А — 1, 2, 3. Б — 2, 4, 5. В — 3, 4, 5. Г — 2, 3, 4.
2. Смещение границы нижнего края обоих легких кверху наблюдается при:
1) увеличении печени;
2) асците;
3) пневмонии;
4) метеоризме;
5) двустороннем плевральном выпоте.
Верно: А — 2, 4, 5. Б — 1, 2, 4. В — 1, 3, 5. Г — 2, 3, 4. Д — все указанное.
3. Характеристиками тупого перкуторного звука являются:
1) громкий;
2) тихий;
3) короткий;
4) продолжительный;
5) высокий;
6) низкий.
Верно: А — 1, 3, 4. Б — 2, 4, 6. В — 2, 3, 5. Г — 1, 4, 6.
4. У здорового человека перкуторный тимпанический звук выявляется над областью:
1) пространства Траубе;
2) печени;
3) гортани;
4) легких;
5) кишечника.
Верно: А — 2, 4, 5. Б — 1, 3, 5. В — 3, 4, 5. Г — все ответы.
5. Расширение полей Кренига наблюдается при:
а) клапанном пневмотораксе;
б) туберкулезе легких;
в) эмфиземе легких;
г) верхнедолевой пневмонии;
д) приступе бронхиальной астмы.
6. В патологических условиях притупленный перкуторный звук над легкими выявляется при:
1) эмфиземе легких;
2) наличии жидкости в плевральной полости
3) опухоли легкого;
4) ателектазе;
5) большом невскрывшемся абсцессе легкого.
Источник
ЛЕКЦИЯ № 15. Перкуссия, пальпация и аускультация легких
1. Топографическая перкуссия легких. Ширина полей Кренига. Высота верхушек легких. Подвижность нижнего легочного края
Задачами топографической перкуссии являются определение границ легких с обеих сторон и сравнение их с физиологической нормой.
В норме перкуторный звук над легочной тканью самый ясный во всем организме, носит название легочного. Эмфизематозные изменения, повышение воздушности легочной ткани приводят к появлению коробочного перкуторного звука. Он громче ясного легочного звука, носит оттенок тимпанита. Если легкое содержит воздушную полость больших размеров, которая сообщается с окружающей средой через естественный дренаж в виде бронха, звук над этой полостью будет тимпаническим. Если полость имеет значительные размеры, звук над ней приобретает металлический оттенок. Патологические образования, приводящие к снижению воздушности легочной ткани (например, за счет воспалительного экссудата, опухолевого очага, зон пневмосклероза, поджатия легкого за счет накопления экссудата или транссудата в плевральной полости) дают притупленный, менее ясный звук. Накопление жидкости воспалительного характера или крови в плевральной полости изменяет перкуторный звук на тупой. Аналогичный перкуторный звук появляется при крупозной пневмонии в случае заполнения легочной ткани воспалительным экссудатом над полостью, содержащей гной. При топографической перкуссии проводятся определение высоты стояния верхушек легких над ключицами, нижних границ легких, подвижность легочного края.
Верхние границы легких. Как правило, спереди верхушки выступают над ключицами на 3–4 см, сзади верхняя граница легких соответствует уровню остистого отростка VII шейного позвонка. Поля Кренига – зона легочного перкуторного звука, соответствующая проекции верхушек легких. Среднее значение величины полей Кренига составляет 6–7 см соответственно медиально и латерально от середины трапециевидной мышцы.
Нижние границы легких. Нижние границы легких определяют по топографическим линиям, перкутируя сверху вниз, до изменения ясного легочного звука в тимпанический, тупой или притупленный. Учитывают границы, соответствующие парастернальной, среднеключичной, передней, средней и задней подмышечным, лопаточной и околопозвоночной линиям. В норме границы нижнего края левого и правого легкого совпадают по всем линиям, за исключением парастернальной и срединноключичной (здесь для левого легкого нижняя граница не определяется, поскольку в этой области к грудной стенке прилежит сердце). Для правого легкого по парастернальной линии нижняя граница проходит по V межреберью, а по срединноключичной соответствует VI ребру.
Остальные границы совпадают для обоих легких и определяются соответственно топографическим линиям по VII, VIII, IX, X ребрам.
По околопозвоночной линии нижняя граница легких соответствует остистому отростку XI грудного позвонка. Подвижность нижних границ легких определяют по трем топографическим линиям: срединноключичной, средней подмышечной и лопаточной, на вдохе, на выдохе и суммарную. Полученные значения колеблются от 2до 4 см (в норме), соответственно, суммарные значения достигают 4–8 см по каждой топографической линии. Подвижность правого и левого легкого в норме совпадает.
2. Пальпация, определение голосового дрожания
Это исследование позволяет определить форму грудной клетки. Для этого определяют ширину эпигастрального угла: расположив ладони на грудной клетке так, что большие пальцы расположатся на реберных дугах и упрутся в мечевидный отросток грудины, между большими пальцами образуется угол. Если он равен 90°, форма грудной клетки приближается к нормостенической. Тупой эпигастральный угол более характерен для грудной клетки гиперстенической формы, острый – показатель астенической грудной клетки.
Попытка сдавления грудной клетки в переднезаднем направлении помогает определить ее упругость, эластичность. Это показатель нормы. Ригидность, сопротивление при попытке сдавления характеризует грудную клетку пожилых людей или возникает при различных заболеваниях (например, при эмфиземе легких, когда хрящи ребер становятся ригидными). При пальпации возможно определение болезненности и места ее локализации. Однако это имеет значение в основном при болезненных состояниях, не связанных с заболеваниями легких.
Определение голосового дрожания (т. е. проведения звуков на поверхность грудной клетки) заключается в наложении ладоней рук исследующего на симметричные участки грудной клетки. После этого пациент произносит фразу, содержащую букву «Р», например «тридцать три», при этом ладони ощущают колебания стенки грудной клетки от проведенного на нее звука. Интенсивность голосового дрожания зависит как от тембра голоса и толщины грудной стенки, так и от наличия патологических образований в легком, изменяющих силу проводимого звука. Чем более плотная среда (например, жидкость, воспалительный очаг, поджатое легкое) на определенном участке легкого, тем более интенсивным будет проведение звука, голосовое дрожание усилится.
Ослабление голосового дрожания связано с наличием препятствий для нормального распространения звуков, например с обтурацией просвета бронхов или наличием в плевральной полости какой-либо среды, препятствующей проведению звуковых колебаний на поверхность грудной клетки (при гемотораксе, пневмотораксе, экссудативном плеврите) на грудную стенку. В некоторых случаях (например, при тотальном пневмотораксе, эмпиеме плевры) голосовое дрожание может не определяться.
3. Аускультация. Теоретическое обоснование метода исследования. Соотношение между физикальными и современными методами исследования
Аускультация представляет собой метод, основанный на выслушивании звуков над отдельными участками человеческого тела и анализе результатов. Аускультация может производиться непосредственно, без использования специальных инструментов, прикладыванием уха к интересующему участку тела, а также с использованием специальных инструментов – стетоскопов и фонендоскопов. Деятельность органов обычно сопровождается звуковыми явлениями. Звук – это волна, колебания воздушных масс, он проводится на поверхность тела, откуда звуковые явления и выслушиваются исследующим. При использовании фонендоскопа или стетоскопа звуковые колебания не рассеиваются, а, наоборот, улавливаются и передаются посредством трубок фонендоскопа непосредственно в слуховой аппарат. Основным условием для проведения аускультации является создание максимально возможной тишины в помещении, где проводится исследование. При проведении аускультации пациент может лежать или сидеть. Фонендоскоп плотно прикладывают к коже для наилучшего выслушивания.
Обычно выслушивание производится над легкими: во время вдоха или выдоха при прохождении воздуха по дыхательным путям создаются дыхательные шумы (физиологические и патологические – хрипы, крепитация, шум трения плевры). Не менее часто выслушивают звуковые явления в сердце, возникающие при движении крови во время сердечных сокращений (физиологические – тоны, патологические – шумы). Некоторые шумы выслушиваются в положении лежа на левом боку либо после физической нагрузки. Для лучшего выслушивания сердца больного можно попросить задержать дыхание. Иногда больного просят покашлять: после кашля шум трения плевры сохраняется, а хрипы могут пропадать.
Аускультация легких и сердца имеет огромное значение в диагностике заболеваний бронхо-легочной и сердечно-сосудистой системы. Данные, полученные при аускультации сердца, соответствуют данным фонокардиограммы, зарегистрированным графически. Аускультация также применяется для выслушивания кишечных шумов и шума трения брюшины, шумов над патологически измененными сосудами (при стенозе и аневризме артерий).
Теоретические знания и опыт крайне важны при проведении аускультации. При грамотном применении этот метод в сочетании с другими клиническими методами исследования позволяет правильно поставить предварительный диагноз в подавляющем большинстве случаев, не прибегая к инструментальным методам исследования. Применение лабораторных и инструментальных методов только подтверждает и уточняет поставленный диагноз. Аускультация незаменима при выявлении патологии сердца во время профилактических осмотров. Этим методом должны в совершенстве владеть врачи общей практики, поскольку именно они впервые сталкиваются с больными с ревматическими пороками сердца, не имеющими клинических проявлений, больными с заболеваниями легких.
Источник


