Положительная динамика при пневмонии что это
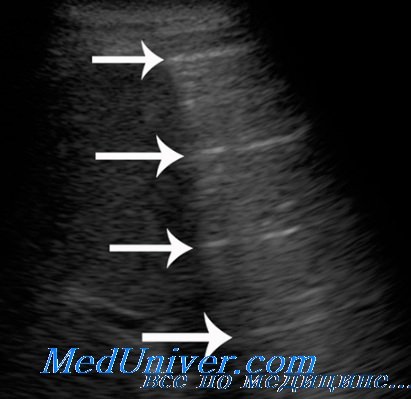
Ультразвуковая оценка размеров инфильтрации легкого. Положительная динамика пневмонии
Оценивать абсолютные размеры пневмонического инфильтрата необходимо как при первичном осмотре, так и в процессе динамического наблюдения. Для этого лучше измерять его наружно-внутренний размер и протяженность вдоль поверхности грудной стенки, т.е. высоту и основание соответствующей трапеции и пирамиды или короткий и длинный размеры овала. Можно определить площадь безвоздушной области с помощью трассировки по ее контуру. Эхографически судить об изменении размеров воспалительно-измененного участка по сравнению с нормальными не представляется возможным, поскольку невозможно определить его исходный размер из-за полного отражения ультразвука от поверхности воздушного легкого.
Пневмонический инфильтрат в ультразвуковом изображении представляет собой непостоянный, достаточно быстро меняющийся объект, что отличает его от других заболеваний легкого, в первую очередь от обтурационного ателектаза. Выделенные нами ультразвуковые формы пневмонии плавно переходят одна в другую, соответственно восстановлению или снижению воздушности легочной ткани при положительном или отрицательном течении воспалительного процесса. Однако существует еще много неясного в изучении ультразвуковой динамики пневмонического инфильтрата. Есть много неизученных вопросов, касающихся сроков существования и происходящих изменений при каждой ультразвуковой форме, их взаимосвязи с рентгенологическими и клиническими данными.
Положительная динамика проявляется в изменении эхоструктуры, контуров и размеров воспалительного инфильтрата, который в процессе рассасывания последовательно проходит все ультразвуковые формы пневмонии. При переходе долевой пневмонии в сегментарную, а сегментарной в кортикальную возможно появление промежуточных стадий, сочетающих в себе отдельные эхопризнаки этих форм.
В первую очередь в структуре инфильтрата увеличивается количество гиперэхогенных воздушных включений, которые появляются сначала преимущественно во внутренней приграничной области, а затем распространяются по всему объему безвоздушной зоны, увеличивая ее неоднородность. Восстановление пневматизации происходит за счет появления как гиперэхогеиных линейных сигналов от бронхов с формированием ветвистой воздушной эхобронхограммы, так и мелкоочаговых округлых включений, соответствующих свободным от экссудата легочным долькам.

По мере нарастания воздушности внутрилегочная граница инфильтрата в прикорневой зоне становится все более неровной и нечеткой за счет увеличения числа и размеров воздушных участков. Сливаясь между собой, они приводят к уменьшению наружно-внутреннего размера зоны инфильтрации, и глубина распространения ультразвука в легкое постепенно снижается. Инфильтрат становится менее глубоким, хотя его поперечные размеры, а, следовательно, и площадь проекции на грудную стенку уменьшаются не так быстро. В результате форма инфильтрата из неправильно овальной становится близкой к треугольной, наблюдаемой при сегментарном поражении. Таким образом долевая ультразвуковая форма постепенно сменяется сегментарной.
Внутрилегочные контуры по всему периметру безвоздушного участка становятся все более неровными, ступенчатыми, местами прерываются гиперэхогенными воздушными фрагментами, клиновидно вдающимися вглубь оставшегося инфильтрата. Значительно возрастает количество реверберации и степень рассеивания ультразвука от увеличивающихся воздушных включений, что препятствует визуализации внутрилегочной границы. Инфильтрация становится все более поверхностной, медленно «тает», уступая место воздушной легочной ткани, и пневмония постепенно переходит из сегментарной формы в кортикальную.
После рассасывания инфильтративных изменений в кортикальном слое и полного восстановления воздушности легкого кортикальная форма пневмонии сменяется интерстициальной. В клиническом плане это соответствует периоду реконвалесценции.
Длительность существования интерстициального компонента, время окончательного восстановления нормальной эхокартины легкого и соотношение этих ультразвуковых проявлений с клинико-лабораторными и рентгенологическими данными пока находятся в стадии изучения.
Особый интерес представляет УЗИ легких при подозрении на пневмонию у групп больных, которым противопоказано проведение рентгенографии грудной клетки или ее выполнение невозможно по каким-либо техническим причинам. В этом случае эхография является высокоинформативным методом диагностики, который вполне может заменить традиционную рентгенографию.
— Также рекомендуем «Отрицательная ультразвуковая динамика пневмонии. УЗИ дифференциация пневмоний и ателектазов легкого»
Оглавление темы «УЗИ характеристика легочной инфильтрации»:
- Воздушная эхобронхограмма. Безвоздушный кортикальный слой легкого
- Кортикальная пневмония. УЗИ характеристика кортикальной пневмонии
- Интерстициальная пневмония. УЗИ характеристика интерстициальной пневмонии
- Абсцедирующая пневмония. УЗИ характеристика очагов деструкции легкого
- УЗИ характеристика полостей распада легкого. Ультразвуковая оценка распространенности инфильтрации легкого
- Ультразвуковая оценка размеров инфильтрации легкого. Положительная динамика пневмонии
- Отрицательная ультразвуковая динамика пневмонии. УЗИ дифференциация пневмоний и ателектазов легкого
- УЗИ дифференцация абсцедирующей пневмонии. Деструкция в обтурационном ателектазе легкого
- Гангренозный абсцесс легкого. Гангрена легкого
- УЗИ характеристика абсцесс легкого. УЗИ оценка эхоструктуры очага деструкции легкого
Источник
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек[1]. Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей)[2]. Неблагоприятные исходы составляют около 7% случаев[3], но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов[4].
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак | Вирусная пневмония | Бактериальная пневмония |
|---|---|---|
Начало | Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа | Через 2 недели после первых симптомов |
Проявления интоксикации | Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни | После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель |
Клинические симптомы | С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка | Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота |
Чем можно лечить пневмонию
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
Профилактика пневмонии
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Источник
Термин «пневмония» относится к специальной лексике, «воспаление легких» – к общеупотребимой, однако оба они сегодня широко известны и звучат, к сожалению, часто. Речь идет об инфекционном воспалительном процессе в легких (заметим, что возможны также неинфекционные легочные воспаления, но они называются иначе и здесь не рассматриваются).
ВОЗ и другие медицинские организации, международные и национальные, регулярно публикуют эпидемиологические сведения и статистику летальности в связи с пневмонией. Уже один этот факт должен настораживать: большинством серьезных источников пневмония определяется как одна из глобальных проблем человечества, и основания для такой оценки, безусловно, есть – воспаление легких ежегодно становится причиной до 7% всех смертей в мире. Следует, впрочем, отметить, что публикуемые в отношении пневмонии статистические данные отличаются некоторой хаотичностью и зачастую противоречат друг другу; они очень широко варьируют в различных социальных, региональных, проблемных и иных частных выборках (так, в целом по России летальность от пневмонии в последние пять лет удалось снизить вдвое, но и сегодня этот показатель превышает 2% от общего числа заболевших). В перечнях ненасильственных причин детской смертности в возрастной категории до 5 лет пневмония стоит на первом месте.
Иными словами, бытующие представления о воспалении легких как об «обычной болезни, антибиотики от которой продаются в любой аптеке», фатально ошибочны. Легкие – сложнейший парный орган жизнеобеспечения, функции которого не ограничиваются газообменом (внешним дыханием); легкие участвуют также в поддержании солевого и жидкостного баланса, фильтрации, терморегуляции, метаболизме липидов и белков. Поэтому снижение функционального статуса легких (а воспалительный процесс на работоспособности любого органа отражается неизбежно) становится серьезной проблемой всего организма и может привести к тяжелым необратимым последствиям. Цитируя невеселую пульмонологическую поговорку: проблемы с легкими не бывают легкими…
Фактически, пневмония представляет собой не одно заболевание, а обширную их группу: возможны самые разные патогены, варианты локализации, клинические формы, степени выраженности, масштабы поражения, типы течения и т.д. Соответственно, для различных научных и практических целей разработано множество классификаций пневмонии, которые базируются на клиническом, этиопатогенетическом, триггерном и прочих критериях. Например, различают внебольничную пневмонию и пневмонию госпитальную (внутрибольничную, нозокомиальную, – связанную с искусственной вентиляцией легких в условиях стационара), первичную и вторичную, типичную и атипичную, очаговую и тотальную, острую и хроническую, радиационную и иммунодефицитную, и т.д.
Причины
В предельно сжатом виде, непосредственной причиной пневмонии является жизнедеятельность болезнетворных микроорганизмов, основным фактором риска – ослабление иммунитета, а патофизиологической почвой – изменение естественных свойств выделяемой бронхами мокроты.
Возбудителями пневмонии могут выступать патогенные бактерии (стрептококки, стафилококки, пневмококки, гемофильная палочка и мн.др.), но также и вирусы, внутриклеточные паразиты, грибковые культуры, – иными словами, представители практически всех известных микробиологии царств, классов, видов и родов.
Развитию пневмонии способствуют ОРВИ, курение, злоупотребление алкоголем, травмы, хирургические вмешательства (особенно торакальные и абдоминальные), гиподинамия (в самом широком смысле – от офисной работы до домашнего или больничного постельного режима), тяжелые хронические заболевания, пожилой или ранний детский возраст, гиповитаминоз, переохлаждение, переутомление, экологические или профессиональные вредности, – и любые другие факторы, ослабляющие естественную иммунную защиту организма.
Что касается бронхиальной слизи, то любые изменения ее состава, объема и циркуляции (прежде всего, удаления кашлем) создают благоприятные условия для легочных инфекций.
Симптоматика
Наиболее типичными симптомами пневмонии в начальной стадии являются сухой (апродуктивный) кашель, повышенная температура, общая слабость, потливость, утомляемость, одышка, цианозный оттенок носогубного треугольника. Косвенными признаками зачастую служат необычно долгое течение сезонной респираторной инфекции, стойкий «беспричинный» субфебрилитет, резистентный к стандартным жаропонижающим средствам.
Однако клиническая картина может быть совершенно иной: при некоторых формах пневмонии начало острое, температура достигает 40 градусов и выше, сразу же появляется кашель с гнойным отделяемым. В частности, у детей пневмония чаще развивается стремительно.
Факторы, определяющие клиническую картину каждого индивидуального случая, очень многообразны (см. выше: конкретный патоген и степень его активности, локализация и распространение процесса, общий соматический и иммунный статус, возраст и мн.др.).
Диагностика
В диагностике пневмонии не утрачивают, да и едва ли когда-нибудь утратят значение такие традиционные для медицины методы, как сбор жалоб и анамнестических сведений, аускультация (выслушивание акустических характеристик дыхания), перкуссия (простукивание), лабораторные анализы крови и мокроты. Из инструментальных методов наиболее информативны рентгенография и бронхоскопия. По показаниям, – например, в дифференциально-диагностических целях, – могут также назначаться МРТ, МСКТ, биопсия и другие исследовательские процедуры.
Лечение
Прежде всего, следует понимать: если доказательно диагностирована пневмония, то любые отступления от назначенной врачом схемы, – произвольная или досрочная отмена препаратов, сокращение или повышение доз, нарушение предписанного режима, попытки самолечения т.н. народными методами, – смертельно опасны в самом буквальном смысле слова. Особенно это касается антибиотиков, бесконтрольный прием которых также является общемировой проблемой (опять же, без всякого преувеличения).
Однако большинство случаев легочной инфекции действительно имеет бактериальную этиологию, и, соответственно, ключевую роль в терапии играют антибиотические препараты. Их выбор и дозировка – исключительная прерогатива врача. В случаях, когда воспаление обусловлено небактериальным патогеном, схема этиопатогенетического и адъювантного (дополнительного) лечения может оказаться совершенно не такой, как описано в интернете, в рекомендациях недавно переболевшего соседа, в «рецептах нетрадиционной медицины» и иных источниках подобного рода.
Медикаментозное, физиотерапевтическое, диетологическое лечение назначается по результатам обследования и с учетом множества индивидуальных факторов. Оптимальным и необходимым режимом лечения пневмонии, – и это еще один проблемный вопрос, – является режим стационара. При любом подозрении на пневмонию у ребенка, равно как и при стремительном ухудшении состояния взрослого с симптомами воспаления легких, госпитализация должна производиться по неотложному протоколу.
Вышесказанное отнюдь не является «врачебным запугиванием» или перестраховкой. Слишком уж велик при пневмонии риск осложнений; к длинному их списку относятся, в частности, плевриты, отеки легких, эндокардиты, жизнеугрожающая ОДН (острая дыхательная недостаточность), сепсис, менингит и пр. Поэтому при появлении любого из приведенных здесь симптомов в любом сочетании, – пусть даже они выражены слабо и поначалу не слишком сказываются на качестве жизни, – обращение к врачу является необходимым и обязательным.
Источник

